Абсцессы селезенки при инфекционном эндокардите
Автор: Тюрин Владимир Петрович, Сидоренко Л.С., Рябов А.Л., Бруслик С.В., Орлеанская Л.А.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 2 т.6, 2011 года.
Бесплатный доступ
Описаны случаи абсцесса селезенки у пациентов с инфекционным эндокардитом.
Абсцесс селезенки, инфекционный эндокардит, ультразвуковое исследование селезенки, спленэктомия, протезирование клапана
Короткий адрес: https://sciup.org/140187936
IDR: 140187936 | УДК: 616.9:616.123-002:616.411-002.3
Splenelcosis in infective endocarditis
The cases of splenelcosis in patients with infective endocarditis have been described.
Текст научной статьи Абсцессы селезенки при инфекционном эндокардите
Абсцесс селезенки является редким осложнением инфекционного эндокардита (ИЭ), оказывающим неблагоприятное прогностическое влияние в случае несвоевременной диагностики. Он встречается у 1,7–1,9% больных ИЭ [1, 2]. На аутопсии частота диагностики абсцессов селезенки колеблется от 0,14% до 0,7% [7]. Не диагностированный абсцесс селезенки перед операцией протезирования клапана сердца может привести к развитию в последующем ИЭ искусственного клапана из-за наличия очага инфекции. Абсцессы селезенки могут быть единичными и множественными. Основные клинические симптомы, позволяющие его заподозрить, – лихорадка, лейкоцитоз и боль в верхнем левом квадрате живота – неспецифичны. Диагностика этого осложнения основывается на лучевых методах: чувствительность и специфичность компьютерной томографии (КТ) и магнитно-ядерной томографии с контрастированием достигает 90–95% [7]. К сожалению, этими методами обследования еще не оснащены все учреждения здравоохранения. Поэтому целью нашей работы было уточнение значения ультразвукового исследования (УЗИ) в диагностике абсцесса селезенки, определение его ультразвуковых критериев, а также частоты развития.
Материал и методы исследования
Для решения поставленной задачи 258 больным ИЭ, находившимся на лечении в двух лечебных учреждениях – Главном военном клиническом госпитале им. акад. Н.Н. Бурденко и Национальном медико-хирургическом Центре им. Н.И. Пирогова в период с января 1990 по декабрь 2010 гг., было выполнено УЗИ селезенки. Мужчин было 225, женщин – 23. Возраст больных колебался от 16 до 87 лет. Диагностика ИЭ основывалась на модифицированных DUKE-критериях, предложенных J. Li и соавт. (2000). Первичный эндокардит установлен у 158 (61,2%) больных, вторичный – у 100, в том числе на фоне врожденного двустворчатого клапана – у 37 (14,3%), протезированного клапана – у 18 (7%) больных.
Всем пациентам проводили общеклинические анализы крови и мочи, биохимические и бактериологи- ческие исследования крови на стерильность, ЭхоКГ на аппаратах Vivid-7, Acuson Seqoia. Органы брюшной полости исследовали на УЗ-системах «Aloka-630», «Toshiba-140A», HDI-5000, «LOGIQ P5» методом ультразвукового сканирования, конвексным датчиком частотой 3,5 МГц, с использованием цветового и энергетического допплеровского картирования. На системе HDI-5000 использовали новейшие программы sono-CT и X-ress. С целью подтверждения ультразвуковой диагностики абсцесса селезенки выполняли компьютерную томографию.
Результаты исследования
На основании данных УЗИ абсцессы селезенки диагностированы у 6 из 258 (2,3%) больных ИЭ. У 3 пациентов абсцессы были множественными (по 3–4), у остальных – единичные. При посеве крови на стерильность у больных с множественными абсцессами у 2 выделена культура S. аureus , еще у 2 больных с одиночными абсцессами селезенки причинными возбудителями были многократно выделенные Enterococcus faecalis и S. viridans. У всех больных был первичный ИЭ. Поражение митрального клапана преобладало у 3, аортального – у 2 и обоих клапанов – у 1 больного Инфаркты селезенки диагностированы у 58 (22,5%) больных, включая 3 пациентов с впоследствии развившимися абсцессами.
Абсцесс селезенки развивается либо первично – при гематогенной диссеминации высоковирулентным возбудителем (золотистый стафилококк, пневмококк и др.) в местах оседания в тканях, либо вторично – вследствие нагноения инфаркта, вызванного окклюзией артериального сосуда селезенки оторвавшейся частью вегетации со створки клапана, нафаршированной возбудителями эндокардита. Эти возбудители (энтерококк и зеленящий стрептококк у 2 наших больных) и вызвали местный на-гноительный процесс. Частота нагноения инфаркта селезенки в нашем наблюдении составила 5,2%. У 3 больных абсцессы селезенки образовались первично, минуя стадию инфаркта селезенки вследствие высокой вирулентности возбудителя (золотистый стафилококк у 2 больных).
Из клинических симптомов абсцесса селезенки лихорадка и лейкоцитоз свойственны ИЭ, поэтому диагностического значения не имеют. Местная боль в левом верхнем квадрате живота даже при инфаркте селезенки возникает лишь у каждого второго пациента. В нашем наблюдении местная боль в верхнем отделе живота слева была у 2 больных. Поэтому основное значение в диагностике абсцесса селезенки принадлежит УЗИ. Повторное выполнение УЗИ в динамике 1 раз в 2 недели в период госпитализации, а при необходимости и чаще позволяет своевременно диагностировать трансформацию инфаркта селезенки в абсцесс. УЗИ более простой и информативный метод исследования, выполнимый в любом медицинском учреждении. При УЗИ диагностике абсцесса селезенки обследование дополняли КТ ангиографией.
При УЗИ абсцесс селезенки визуализировали как гипоэхогенное, зачастую как жидкостное образование неправильной формы, неоднородное по структуре. Разнообразие ультразвуковой картины абсцесса связано с определенной стадией его развития. Для формирующегося абсцесса характерны нечеткие прерывистые контуры. При сформированном абсцессе стенки образования становятся более четкими, неровными, неоднородными по толщине и акустической плотности. Еще более сложна внутренняя структура образования, зависящая от вида, величины, фазы развития абсцесса и наличия реактивного воспаления в виде соединительнотканной структуры вокруг. Структура абсцессов может варьировать от анэхогенного содержимого с эффектом дистального усиления до эхопозитивного, сходного с характеристиками солидного тканевого образования. В процессе динамического наблюдения одним из важных диагностических критериев является появление жидкостного содержимого мелкодисперсной структуры (рис. 1 а, б), а также появление пузырьков воздуха в виде высокоэхогенных включений в его структуре.
Следующее клиническое наблюдение демонстрирует диагностику абсцесса селезенки, развившегося на фоне ее инфаркта.
Больной У., 52 лет, поступил 22.12.94 г. с жалобами на субфебрильную температуру, редкий кашель, одышку при физической нагрузке. Заболел в ноябре, когда повысилась температура тела до 37,5°С, сохранявшаяся до поступления в стационар. На основании наличия лихорадки до 38°, систоло-диастолического шума, увеличения селезенки, выявления вегетаций на аортальном клапане при ЭхоКГ исследовании диагностирован первичный ПИЭ с поражением аортального клапана.
Анализ крови от 23.12.94: гем. - 118г/л,эр. - 3,8x 1012/л, л. - 11,1x109/л, СОЭ - 50 мм/ч, п - 4%, с - 77%, л - 16%, м – 3%. Из венозной крови в 5 посевах получен рост зеленящего стрептококка, чувствительного к ампициллину. На 3 сутки применения ампициллина (8 г/сутки) с гентамицином 0,16 г/сут стойко нормализовалась температура тела.
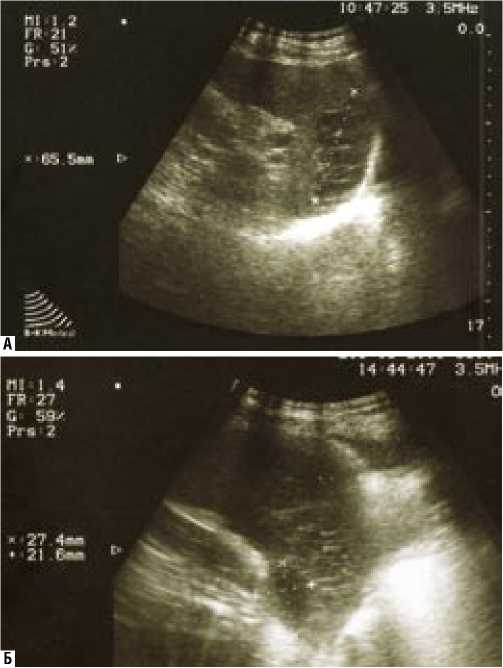
Рис. 1. А – УЗИ селезенки: участок пониженной эхогенности в верхнем сегменте, размерами 6,5 см – инфаркт селезенки. Б – УЗИ селезенки: в зоне инфаркта селезенки появился жидкостной компонент размерами 2,7 х 2,1 см - абсцесс
В связи с наличием умеренных болей в левом подреберье 27.12.94 г. выполнено ультразвуковое исследование: селезенка размерами 13,6x6,3 см, структура паренхимы однородная, в среднем отделе, разделяя селезенку на две части, определяется образование неправильной формы, гипоэхогенной структуры, размерами 4,6x4,3 см.
При контрольном УЗИ 16.01.1995 г. установлено дальнейшее увеличение размеров селезенки до 16x7 см, а эхонегативное образование - до 9x8x6,5 см, с четкими контурами, наличием жидкостного включения. Заподозрен абсцесс селезенки, в связи с чем обследование дополнено компьютерной томографией: в средней части селезенки образование округлой формы размером 11x8,5 см, плотностью 6 ед. Н. и довольно четкими контурами. Образование не изменило плотность после внутривенного введения контрастного вещества. При аспирационной биопсии удалено 150 мл густой жидкости темно-коричневого цвета с легким гнилостным запахом. Цитограмма аспирационной жидкости: элементы воспаления с преобладанием сегментоядерных нейтрофилов. Таким образом, КТ исследование подтвердило диагноз абсцесса селезенки.
Наличие деструкции аортального клапана (перфорация некоронарной створки аортального клапана),
сердечной недостаточности являлись показаниями к хирургической коррекции порока сердца. Первым этапом было решено провести спленэктомию, для исключения возможного инфицирования искусственного клапана, а затем выполнить протезирование клапана. 26.01.95 г. произведена спленэктомия. На операции: к верхнему полюсу селезенки фиксирована прядь большого сальника, наружная поверхность ее интимно спаяна с диафрагмой грубыми швартами. Селезенка выделена и удалена. В верхней ее трети имелась полость размерами 7x4x2 см. Гистологическое исследование: гиперплазированная селезенка с участком нагноившегося инфаркта. После операции продолжена прежняя антибактериальная терапия. Рана зажила первичным натяжением. При контрольной ЭхоКГ выявлены вегетации и на митральном клапане. 20.02.95 г. больной в удовлетворительном состоянии, с нормальной температурой тела выписан для амбулаторного лечения.
Повторная госпитализация через 3 недели. 21.03.95 г. выполнена операция протезирования клапанов дисковыми протезами в условиях искусственного кровообращения, фармако-холодовой кардиоплегии и общей гипотермии до 25° С. На операции: митральный клапан деформирован, мелкие сухожильные нити оторваны, передняя створка провисала в левый желудочек, мелкие вегетации до 4 мм. Створки аортального клапана деформированы, в них имелись множественные перфорации и мелкие вегетации. Клапаны иссечены, имплантирован ЭМИКС-31 в митральную позицию и АКЧ-25 – в аортальную. В удовлетворительном состоянии выписан на амбулаторное лечение. Пациент умер через 7 лет от церебральной тромбоэмболии.
В приведенном клиническом наблюдении развитие абсцесса заподозрили по увеличению размеров инфаркта селезенки, появлению значительного жидкостного компонента при УЗИ. Развитие абсцесса селезенки обычно сопровождается увеличением размеров органа. Своевременно проведенное оперативное лечение абсцесса селезенки и ИЭ позволило продлить жизнь пациенту.
Примером первичного развития абсцесса селезенки, минуя стадию инфаркта, может быть следующее клиническое наблюдение.
Б-ной М., 59 лет, поступил 14.07.2009 г. с жалобами на субфебрильную температуру тела по вечерам, нарушение речи, слабость в правых конечностях.
Из анамнеза известно, что больным себя считает с декабря 2008 г., когда на фоне фебрильной лихорадки появились боли в мышцах проксимальных отделов конечностей и шейном отделе позвоночника. При обследовании в городской клинической больнице (ГКБ) данных за септический или онкологический процесс не получено. СОЭ 58 мм/час, анемия со снижением гемоглобина до 91 г/л. Диагностирована ревматическая полимиалгия. Назначен преднизолон в дозе 40 мг/сут. На фоне этой терапии мышечные боли прошли, повысился гемоглобин до 115 г/л, СОЭ уменьшилась до 36 мм/час. При УЗИ выяв- ляли жидкостное образование в средней трети селезенки размером 9x6x5 см. При снижении дозы преднизолона возобновилась температура, по поводу чего госпитализируется в другую ГКБ, где при ЭхоКГ исследовании выявляют вегетации на митральном клапане. Диагностируют первичный подострый ИЭ митрального клапана. Заболевание осложнилось 29.03.2009 г. эмболическим инфарктом миокарда нижней локализации и ишемическим инсультом в бассейне левой средней мозговой артерии с правосторонней гемиплегией и тотальной афазией. Терапия цефтриаксоном, в последующем ванкомицином и дорипенемом привела к нормализации температуры, некоторой положительной неврологической динамике. Ухудшение с первых чисел июля, когда вновь стала регистрироваться субфебрильная температура тела.
При поступлении состояние средней степени тяжести. Пульс 84 в минуту, ритмичный, удовлетворительного наполнения. Грубый систолический шум на верхушке, хорошо проводящийся в левую подмышечную область, ослабление I тона на верхушке. АД 160/90 мм рт. ст. Дыхание везикулярное, хрипов нет. Сенсомоторная афазия, правосторонняя гемиплегия. Проводилась терапия максипимом 4 г/сут, в последующем – сульперазоном 6 г/сут.
Анализ крови от 15,7: гем. - 99 г/л, эр. - 3,4х1012/л, л. - 8,1х109/л, СОЭ - 110 мм/час (по Вестергрену), тромб. - 279х109/л, п - 4%, с - 65%, л - 17%, м - 12%, э - 2%. Общий билирубин 8,1 мкмоль/л, креатинин 100 мкмоль/л, глюкоза 4,8 ммоль/л. Прокальцитониновый тест 0,5 нг/ мл. Повторные посевы крови стерильны. Анализ мочи в норме.
ЭхоКГ: на передней створке митрального клапана нитевидное образование, пролабирующее в левое предсердие (вегетация, отрыв хорды), митральная регургитация 3 ст., акинез нижней стенки, гипокинез базального и среднего сегментов боковой стенки, гипертрофия стенок левого желудочка. ФВ – 38%.
УЗИ органов брюшной полости от 15,7: в среднем сегменте селезенки жидкостное образование размером 7,5x4,8 см с капсулой до 2,2 мм и неоднородным содержимым, смещающимся при изменении положения тела (рис. 2) – абсцесс селезенки.
КТ брюшной полости: в средних отделах селезенки определялась структура, близкая по плотности к жидкостной, неправильно округлой формы, размером 6,4x4,6 см. Исследование подтвердило диагноз абсцесса селезенки (рис. 3).
При пункции абсцесса получена жидкость желтого цвета, при микроскопии которой лейкоциты 25 в п/зр, многочисленные кокки (гр.+). При бактериологическом исследовании выделена культура Аеroсосus viridans в титре 107, чувствительная ко всем антибиотикам.
23.07 выполнена операция спленэктомии: в левом подреберье инфильтрат, состоящий из большого и малого сальника, большой кривизны желудка, селезенки. Произведена мобилизация инфильтрата путем резекции части большого и малого сальника. Абсцесс занимал треть селе-
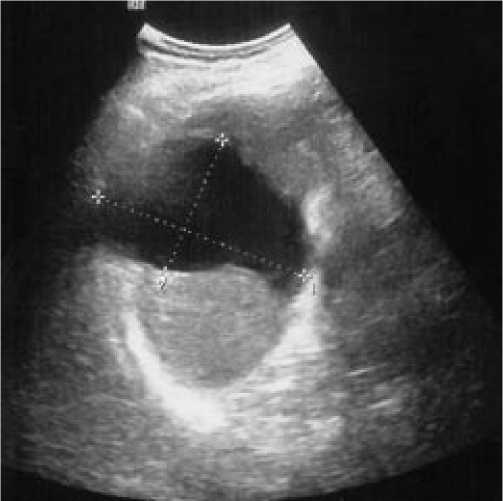
Рис. 2. УЗИ селезенки: абсцесс размером 4,7 х 7,2 см
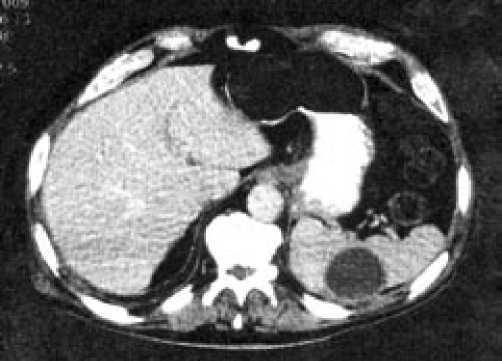
Рис. 3. КТ селезенки: в центре селезенки абсцесс круглой формы

зенки, располагался в ее воротах циркулярно, объемом до 100 мл (рис. 4 А, Б ). Послеоперационное течение гладкое, рана зажила первичным натяжением. Выписан 13.08 в удовлетворительном состоянии. Через 1,5 года состояние удовлетворительное, температура тела стойко нормальная.
В представленном наблюдении имела место поздняя диагностика ИЭ, через 3 месяца после появления симптомов заболевания. Миалгии и артралгии могут доминировать в начальном периоде болезни и явиться причиной диагностической ошибки. Мы наблюдали больного, вынужденного ходить на костылях из-за выраженного миозита и мышечной контрактуры в коленных суставах, прошедших после начала антибактериальной терапии. Выраженность болей в позвоночнике в дебюте ИЭ иногда требует проведения дифференциальной диагностики с серонегативным спондилоартритом. Развитие тяжелых
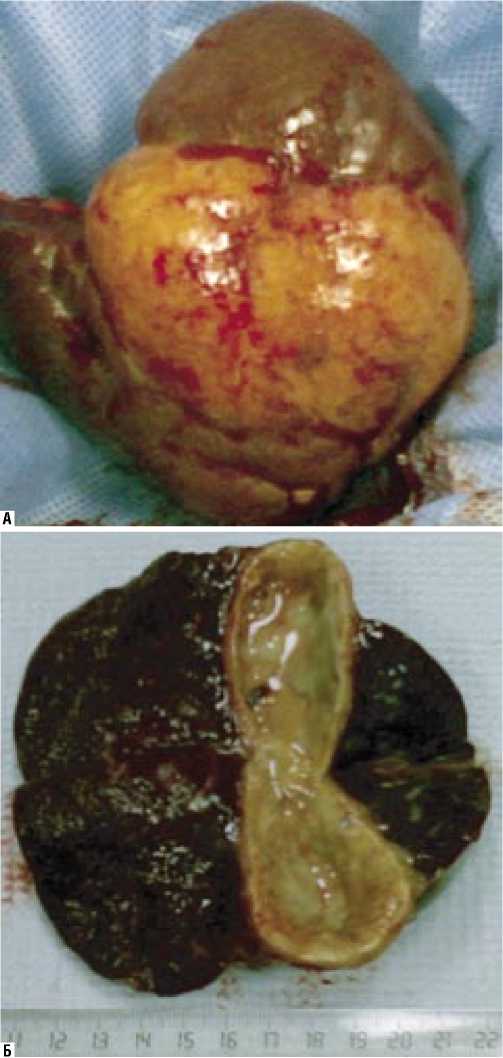
Рис. 4. А – макропрепарат селезенки с абсцессом в центре, Б – на разрезе абсцесс с капсулой осложнений ИЭ у нашего пациента в виде эмболического инфаркта миокарда и ишемического инсульта явилось противопоказанием к проведению в ГКБ в ранние сроки необходимого хирургического вмешательства – удаления селезенки. Несмотря на проведенную адекватную антибактериальную терапию, несанированный гнойный очаг в селезенке явился причиной раннего рецидива ИЭ, возобновления лихорадки. Выявление при УЗИ перемещения содержимого внутри жидкостного образования (плавающие нити фибрина и др.) при поворотах боль-
ного, а также капсулы образования позволило уверенно диагностировать абсцесс селезенки. К сожалению, выраженность систолической дисфункции и значительный неврологический дефицит были препятствием к протезированию митрального клапана.
Успешно проведена открытая спленэктомия 4 пациентам с абсцессами селезенки. Протезирование клапана сердца выполнено 2 из них, причем у одного пациента проведена симультантная операция удаления селезенки и протезирования клапана. Трое больных (2 из них со стафилококковым ИЭ) скончались в связи с наличием множественных абсцессов не только в селезенке, но и в головном мозге, других органах, санация которых была затруднена.
Обсуждение
Частота встречаемости абсцесса селезенки составляет 1 на 10 000 выписавшихся больных [7]. Мы диагностировали абсцесс селезенки у 2,3% больных ИЭ, несколько чаще, чем в общей популяции, по данным других авторов – 1,7–1,9%. Установленная нами частота абсцессов была существенно меньше, чем среди больных ИЭ инъекционных наркоманов, где она достигала 4–8% [3, 4]. Столь частое развитие абсцесса селезенки у инъекционных наркоманов обусловлено преимущественно стафилококковой природой эндокардита: до 84% среди больных с положительной гемокультурой. Поэтому у них абсцессы селезенки развивались первично вследствие генерализованной инфекции высоковирулентным возбудителем.
Частота нагноения инфарктов селезенки по нашим данным, составила 5,2%. Схожие данные приводит Ting W. и соавт. (1990): около 5% инфарктов селезенки осложнилось развитием абсцессов.
В нашем наблюдении чаще была стафилококковая этиология эндокардита и абсцесса селезенки. Маловирулентные возбудители – зеленящий стрептококк и энтерококк представлены по одному больному. Считается, что среди этиологических факторов ИЭ, осложненного абсцессом селезенки, по 40% приходится на S. аureus и S. viridans и только 15% – на Enterococcus,spp. среди больных с положительной гемокультурой [9].
Результаты исследования показали, что УЗИ является высокоэффективным методом диагностики абсцесса селезенки, по нашим данным, сопоставимым с результатами КТ. Во всех случаях УЗИ диагностики абсцесса селезенки КТ подтверждала это заключение. Однако УЗИ является более доступным, менее обременительным для пациента и менее дорогостоящим методом исследования, который можно повторять многократно без риска облучения пациента. Ультразвуковое исследование должно быть обязательной скрининговой процедурой обследования больных ИЭ, как ЭхоКГ, позволяющее устанавливать не только спленомегалию, инфаркты, но и абсцессы. Ультразвуковая диагностика абсцесса селезенки является показанием к срочному хирургическому лечению осложнения ИЭ. В нашем наблюдении 4 больным успешно выполнена спленэктомия. В литературе имеются сообщения о возможности выполнения лапароскопической спленэктомии, как альтернативы лапаротомии [10, 11]. Rerbakken G. et al. (1997) успешно лечил абсцесс селезенки методом чрескожного дренирования в сочетании с антибиотикотерапией. Протезирование клапана сердца выполнено каждому третьему больному в связи с наличием несанируемых гнойных отсевов в различных органах (у 2 – золотистый стафилококк), являвшихся противопоказанием к протезированию, и одному больному из-за перенесенных обширных инфарктов мозга и миокарда. Летальность высокая – 50%.
Таким образом, полученные данные позволяют сформулировать следующие ультразвуковые критерии абсцесса селезенки, позволяющие провести дифференциальную диагностику с инфарктом селезенки:
– увеличение размеров инфаркта и самой селезенки при исследовании в динамике;
– появление жидкостного содержимого мелкодисперсной структуры в ранее визуализированном инфаркте;
– визуализация капсулы абсцесса;
– неоднородное содержимое жидкостного образования, перемещающееся при поворотах туловища больного во время исследования.
УЗИ селезенки является высокочувствительным методом диагностики абсцессов селезенки, результаты которого сопоставимы с данными КТ ангиографии.
Список литературы Абсцессы селезенки при инфекционном эндокардите
- Вавилов П.А., Зайцева Р.С. Митрально-аортальное протезирование при инфекционном эндокардите//Серд.-сосуд. заболевания. -2008. -6. -C. 45.
- Шевченко Ю.Л., Березовец И.Г., Попов Л.В. и др. Инфекционный эндокардит клапанного протеза. Ретроспективный анализ хирургического лечения//Серд.-сосуд. заболевания. -2008. -6. -C. 59.
- Демин А.А., Дробышева В.П., Вельтер О.Ю. Инфекционный эндокардит инъекционных наркоманов. -Новосибирск: ЭКОР-книга. -2002 -176 с.
- Семеновский М.Л., Вавилов П.А., Саид Т.Ф. и др. Результаты хирургического лечения инфекционного эндокардита у инъекционных наркоманов//Серд.-сосуд. заболевания. -2010. -6. -C. 29.
- Nelken N., Ignatius J., Skinner M. et al. Changing clinical spectrum of splenic abscess. A multicenter study and review of the literature//Am.J.Surg. -1987. Vol. 154. -P. 27-34.
- Li J., Sexton D.J., Mick N. et al. Proposed modifications to the DUKE criteria for the diagnosis of infective endocarditis//Clin. Inf. Dis. -2000. -Vol. 30. -P. 633-638.
- Rerbakken G., Schulz T., Swensen T. Splenic abscess. Diagnosis and treatment//Tids. Nor. Leegef. -1997. -Vol. 117. -P. 1908-1910.
- Ting W., Silverman N.A., Arzouman D.A. et al. Splenic septic emboli in endocarditis//Circulat. -1990. -82 (Suppl. IY). -P.105-109.
- Baddour L.M., Wilson W.R., Bayer A.S. et al. Infective endocaditis diagnosis, antimicrobial therapy and management of complications//Circulat. -2005. Vol. 111. -P. 3167-3184.
- Yoshikai M., Kamachi M., Kobayashi K. et al. Splenic abscess associated with active endocarditis//Jpn. J.Thorac. Cardiovasc. Surg. -2002. -Vol. 50. -P. 478-480.
- Simsir S.A., Cheeseman S.H., Lancey R.A. et al. Staged laparoscopic splenectomy and valve replacement in splenic abscess and infective endocarditis//Ann. Thorac. Surg. -2003. -Vol. 75. -P. 1635-1637.


