Ахалазия пищевода IV степени, осложнённая рубцовой стриктурой и перфорацией, у подростка: клинический случай
Автор: Токтогазиев Б.Т., Белеков Т.Ж., Курманбеков Н.К., Шаршенбаева А.Ш., Эрнисова М.Э., Аманбеков А.А.
Журнал: Бюллетень науки и практики @bulletennauki
Рубрика: Медицинские науки
Статья в выпуске: 3 т.12, 2026 года.
Бесплатный доступ
Ахалазия пищевода у детей и подростков относится к редким нейромышечным заболеваниям и нередко диагностируется на поздних стадиях, что обусловлено неспецифичностью клинических проявлений и низкой настороженностью врачей. Терминальная (IV) стадия ахалазии характеризуется выраженной дилатацией и деформацией пищевода, утратой перистальтики, тяжёлой дисфагией и значительными нарушениями нутритивного статуса. Наличие рубцовой стриктуры пищевода на фоне ахалазии существенно утяжеляет течение заболевания, сочетая функциональную и органическую обструкцию и повышая риск осложнений при инвазивных вмешательствах. Цель исследования — представить клинический случай ахалазии пищевода IV степени у подростка, осложнённой рубцовой стриктурой и тяжёлыми послеоперационными осложнениями, а также обсудить диагностические и тактические аспекты ведения подобных пациентов. Описан клинический случай 17-летнего пациента с длительным анамнезом прогрессирующей дисфагии, выраженной нутритивной недостаточностью и абсолютной непроходимостью пищевода. Диагноз установлен на основании клинических данных и результатов лучевых методов исследования. Лечение проводилось поэтапно и включало кардиомиотомию по Геллеру, эндоскопическое бужирование рубцовой стриктуры и последующее стентирование пищевода. Несмотря на этапный подход к лечению, в раннем послеоперационном периоде развилась перфорация пищевода, осложнившаяся эмпиемой плевры, септическим шоком и полиорганной недостаточностью. Пациенту потребовалось интенсивное лечение в условиях реанимации с применением антибактериальной терапии, дренирования плевральной полости и респираторной поддержки. Представленный клинический случай демонстрирует высокие риски инвазивных вмешательств у подростков с терминальной стадией ахалазии пищевода и выраженной нутритивной недостаточностью. Ранняя диагностика заболевания и своевременное направление пациентов в специализированные центры имеют ключевое значение для предотвращения тяжёлых осложнений и улучшения исходов лечения.
Ахалазия пищевода, ахалазия IV степени, мегаэзофагус, рубцовая стриктура пищевода, дисфагия, подростки, кардиомиотомия по Геллеру
Короткий адрес: https://sciup.org/14134717
IDR: 14134717 | УДК: 616.329-008.6-089-053.6 | DOI: 10.33619/2414-2948/124/35
Grade IV Esophageal Achalasia Complicated by Cicatricial Stricture and Perforation in a Teenager: A Clinical Case
Esophageal achalasia in children and adolescents is a rare neuromuscular disorder that is often diagnosed at advanced stages due to nonspecific clinical manifestations and low clinical suspicion. End-stage (grade IV) achalasia is characterized by severe esophageal dilation and deformation, loss of peristalsis, profound dysphagia, and significant nutritional impairment. The presence of a cicatricial esophageal stricture further aggravates the disease course by combining functional and organic obstruction and substantially increasing the risk of complications during invasive treatment. To present a clinical case of grade IV esophageal achalasia in an adolescent complicated by a cicatricial stricture and severe postoperative complications, and to discuss diagnostic and therapeutic considerations in such patients. We report the case of a 17-year-old male with a long history of progressive dysphagia, severe malnutrition, and complete inability to swallow solids and liquids. The diagnosis was established based on clinical findings and radiological imaging. A staged treatment strategy was chosen, including Heller cardiomyotomy, endoscopic bougienage of the cicatricial stricture, and subsequent esophageal stenting. Despite the staged approach, the early postoperative period was complicated by esophageal perforation, followed by pleural empyema, septic shock, and multiple organ failure. The patient required intensive care management, including broad-spectrum antibiotic therapy, pleural drainage, respiratory support, and aggressive hemodynamic stabilization. This clinical case highlights the substantial risks associated with invasive interventions in adolescents with end-stage esophageal achalasia and severe nutritional deficiency. Early diagnosis and timely referral to specialized centers are crucial to prevent disease progression, reduce the likelihood of life-threatening complications, and improve treatment outcomes.
Текст научной статьи Ахалазия пищевода IV степени, осложнённая рубцовой стриктурой и перфорацией, у подростка: клинический случай
Бюллетень науки и практики / Bulletin of Science and Practice
УДК 616.329-008.6-089-053.6
Ахалазия пищевода представляет собой хроническое прогрессирующее нейромышечное заболевание, в основе которого лежит дегенерация интрамуральных нервных сплетений стенки пищевода, приводящая к нарушению координации его моторной функции, стойкому нарушению расслабления нижнего пищеводного сфинктера и отсутствию нормальной перистальтики дистальных отделов пищевода [1, 2].
В результате формируется функциональная обструкция пищеводно-желудочного перехода, сопровождающаяся застоем пищевого содержимого, постепенной дилатацией пищевода и структурной перестройкой его стенки [3].
По данным мировой литературы, ахалазия относится к редким заболеваниям, с общей распространённостью в популяции от 7 до 15 случаев на 100 000 населения и ежегодной заболеваемостью около 1–2 случаев на 100 000 человек [4].
В детском и подростковом возрасте ахалазия встречается значительно реже и, по различным данным, составляет не более 5–10 % всех случаев заболевания [5].
Средняя заболеваемость среди детей и подростков оценивается в пределах 0,1–0,3 случая на 100 000 в год, что объясняет ограниченный клинический опыт и низкую настороженность врачей в данной возрастной группе [6].
Отмечается, что у пациентов подросткового возраста заболевание чаще диагностируется на поздних стадиях, спустя несколько лет после появления первых симптомов [7].
Неспецифичность клинических проявлений на ранних этапах заболевания, таких как интермиттирующая дисфагия, регургитация, боли за грудиной, снижение аппетита и массы тела, нередко приводит к ошибочной трактовке симптомов как функциональных расстройств, гастроэзофагеальной рефлюксной болезни или хронических воспалительных заболеваний желудочно-кишечного тракта [8].
Это способствует длительному течению ахалазии без адекватного лечения и прогрессированию морфофункциональных изменений пищевода. Ахалазия IV степени рассматривается как терминальная стадия заболевания и характеризуется выраженной дилатацией и удлинением пищевода, его S-образной деформацией, утратой сократительной способности стенки и формированием мегаэзофагуса [9].
Клинически данная стадия сопровождается тяжёлой, нередко абсолютной дисфагией, хронической регургитацией, аспирационными эпизодами, выраженной нутритивной недостаточностью и значительным снижением качества жизни пациентов [10].
Длительный застой пищевого содержимого приводит к воспалительным изменениям слизистой оболочки, фиброзной перестройке стенки пищевода и формированию вторичных рубцовых деформаций [11].
Наличие рубцовой стриктуры пищевода на фоне ахалазии существенно утяжеляет течение заболевания, сочетая функциональную и органическую обструкцию просвета, что значительно ограничивает эффективность стандартных эндоскопических и хирургических методов лечения [12].
В терминальных стадиях повышается риск травматизации истончённой стенки пищевода, развития перфорации, медиастинита и тяжёлых инфекционно-септических осложнений [13].
В связи с этим ведение подростков с ахалазией пищевода IV степени, осложнённой рубцовыми изменениями, представляет собой сложную клиническую проблему и требует индивидуализированного подхода к диагностике и выбору лечебной тактики с учётом тяжести состояния и выраженности нутритивной недостаточности [14].
Материалы и методы
Описание клинического случая. Пациент, мальчик 17 лет, поступил в хирургическое отделение в плановом порядке с жалобами на полную невозможность приёма твёрдой и жидкой пищи, выраженную общую слабость и прогрессирующее снижение массы тела. Со слов пациента и его родителей, нарушение глотания отмечалось на протяжении нескольких лет и носило постепенно прогрессирующий характер, однако в последние месяцы состояние резко ухудшилось, вплоть до развития абсолютной дисфагии. При поступлении общее состояние пациента расценивалось как тяжёлое. Масса тела составляла 40 кг, что свидетельствовало о выраженной нутритивной недостаточности. При объективном осмотре выявлены признаки кахексии, дегидратации, сухость кожных покровов и слизистых оболочек. Пациент был астенизирован, малоподвижен, отмечалась выраженная слабость. Глотание твёрдой и жидкой пищи было полностью невозможно. Пальпация живота без выраженной болезненности, признаки перитонеального раздражения отсутствовали. Дыхание в лёгких везикулярное, гемодинамика стабильная. С учётом клинической картины и длительного анамнеза заболевания пациенту выполнено комплексное инструментальное обследование. Компьютерная томография органов грудной клетки с пероральным контрастированием выявила резкое расширение пищевода по всей длине с застоем контрастного вещества, отсутствие его адекватного поступления в желудок, а также выраженное сужение дистального отдела пищевода, соответствующее рубцовой стриктуре. Отмечались характерные рентгенологические признаки ахалазии пищевода IV степени, включая значительную дилатацию органа и нарушение эвакуации содержимого.
На основании данных анамнеза, клинического обследования и результатов инструментальных методов исследования установлен диагноз: Ахалазия пищевода IV степени, рубцовая стриктура дистального отдела пищевода. С учётом тяжёлого общего состояния пациента, выраженной нутритивной недостаточности, длительного анамнеза заболевания и сочетания функциональной и органической обструкции пищевода было принято решение о проведении этапного хирургического лечения. Выбор поэтапной тактики был обусловлен высоким риском одномоментного радикального вмешательства на фоне выраженной кахексии, значительной дилатации пищевода, истончения его стенки и наличия рубцовой стриктуры дистального отдела, что существенно повышало вероятность интра- и послеоперационных осложнений.
I этап — кардиомиотомия по Геллеру. На первом этапе лечения с целью устранения функциональной обструкции пищеводно-желудочного перехода выполнена кардиомиотомия по Геллеру. Основной задачей данного вмешательства являлось снижение патологически повышенного тонуса нижнего пищеводного сфинктера, улучшение пассажа пищевого содержимого и уменьшение выраженности клинических проявлений дисфагии. Проведение кардиомиотомии позволило частично восстановить проходимость пищевода и создать условия для дальнейшей коррекции органического компонента обструкции.
II этап — эндоскопическое бужирование пищевода. После частичной стабилизации состояния пациента, коррекции водно-электролитных нарушений и проведения нутритивной поддержки выполнено эндоскопическое бужирование пищевода по поводу рубцовой стриктуры дистального отдела. Манипуляция была направлена на механическое расширение суженного участка пищевода и улучшение его проходимости. Несмотря на проведённое вмешательство, клинический эффект оказался ограниченным, что было обусловлено выраженностью рубцовых изменений и длительным течением заболевания.
III этап — стентирование пищевода. В связи с сохраняющейся тяжёлой дисфагией и недостаточной эффективностью предыдущих этапов лечения принято решение о выполнении эндоскопического стентирования пищевода (рис. 1). Установка пищеводного стента была направлена на поддержание адекватного просвета дистального отдела пищевода, стабилизацию достигнутого эффекта и обеспечение более устойчивого восстановления пассажа пищи.
В раннем послеоперационном периоде течение заболевания осложнилось развитием перфорации пищевода. Возникновение данного осложнения было обусловлено сочетанием тяжёлого исходного состояния пациента, выраженной дилатации и истончения стенки пищевода, а также наличием рубцовых изменений дистального отдела на фоне длительного течения ахалазии. Перфорация пищевода привела к распространению инфекционновоспалительного процесса за пределы органа и развитию тяжёлых системных осложнений. На фоне перфорации пищевода у пациента сформировалась эмпиема плевры, сопровождавшаяся нарастанием дыхательной недостаточности и признаками интоксикации (Рисунок 2). Инфекционный процесс быстро приобрёл генерализованный характер, что привело к развитию тяжёлого септического шока, сопровождавшегося выраженными гемодинамическими нарушениями и прогрессирующей полиорганной недостаточностью.
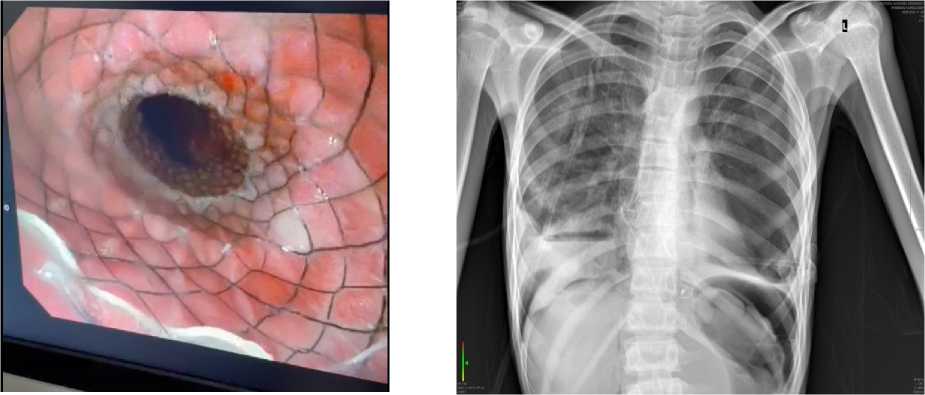
Рисунок 1. Эндоскопическое изображение пищевода: визуализируется установленный пищеводный стент
Рисунок 2. Обзорная рентгенография органов грудной клетки. В проекции средостения определяется рентгеноконтрастный пищеводный стент. В нижних отделах правого лёгочного поля визуализируется интенсивное затемнение с горизонтальным уровнем жидкости
С учётом тяжести состояния пациент был экстренно переведён в отделение реанимации и интенсивной терапии. В условиях отделения проводилось комплексное лечение, включавшее массивную антибактериальную терапию с учётом предполагаемого источника инфекции, дренирование плевральной полости с целью санации очага гнойного воспаления, а также интенсивную инфузионную терапию для коррекции гемодинамических и метаболических нарушений. В связи с развитием дыхательной недостаточности пациенту была обеспечена респираторная поддержка. Проводился постоянный мониторинг жизненно важных функций и коррекция нарушений со стороны органов и систем.
Развитие перфорации пищевода с последующими септическими осложнениями существенно утяжелило течение послеоперационного периода, увеличило продолжительность лечения и потребовало привлечения мультидисциплинарной команды специалистов. Данное осложнение подчёркивает высокие риски инвазивных вмешательств у пациентов с терминальными формами ахалазии пищевода и выраженной нутритивной недостаточностью.
Обсуждение
Ахалазия пищевода в детском и подростковом возрасте относится к редким заболеваниям, что во многом определяет сложности её своевременной диагностики. По данным литературы, задержка установления диагноза у пациентов педиатрической группы нередко составляет несколько лет, а к моменту выявления заболевания у значительной части больных уже формируются выраженные морфофункциональные изменения пищевода [15, 16].
Представленный клинический случай полностью соответствует данным наблюдениям: у пациента дисфагия прогрессировала на протяжении нескольких лет, что привело к развитию терминальной стадии заболевания с тяжёлой нутритивной недостаточностью и структурными изменениями пищевода. Ахалазия IV степени характеризуется значительной дилатацией и деформацией пищевода, утратой его сократительной способности и формированием мегаэзофагуса [17].
Длительный застой пищевого содержимого способствует хроническому воспалению слизистой оболочки, фиброзной перестройке стенки и повышению её уязвимости к механическому воздействию [18].
В подобных условиях даже минимальные эндоскопические или хирургические вмешательства сопровождаются высоким риском травматизации стенки пищевода. Наличие у пациента рубцовой стриктуры дистального отдела усугубляло ситуацию, сочетая функциональную и органическую обструкцию и значительно ограничивая возможности одномоментного радикального лечения. В литературе подчёркивается, что при терминальных формах ахалазии у истощённых пациентов предпочтение нередко отдаётся этапной тактике лечения, направленной на поэтапное восстановление проходимости пищевода и снижение операционного риска [19, 20].
Применение кардиомиотомии по Геллеру в сочетании с последующими эндоскопическими методами коррекции рубцовой стриктуры рассматривается как вынужденный компромисс между радикальностью и безопасностью вмешательства [21].
Выбор аналогичной тактики в представленном случае был обоснован тяжёлым общим состоянием пациента, выраженной кахексией и значительной дилатацией пищевода. Одним из наиболее грозных осложнений лечения ахалазии является перфорация пищевода. По данным ряда авторов, риск её развития существенно возрастает у пациентов с длительным анамнезом заболевания, выраженной дилатацией органа, истончением стенки и наличием рубцовых изменений, особенно после эндоскопических вмешательств [22].
В представленном клиническом случае перфорация пищевода стала ключевым фактором неблагоприятного течения послеоперационного периода и привела к развитию эмпиемы плевры, тяжёлого септического шока и полиорганной недостаточности.
Развитие эмпиемы плевры и генерализованной инфекции после перфорации пищевода хорошо описано в литературе как следствие быстрого распространения инфицированного содержимого в плевральную полость и средостение [23].
У пациентов с исходной нутритивной недостаточностью и иммунологической истощённостью риск септических осложнений значительно возрастает, а течение заболевания приобретает молниеносный и тяжёлый характер [24, 25].
Именно сочетание терминальной стадии ахалазии, выраженной кахексии и инвазивных вмешательств обусловило развитие у данного пациента септического шока и полиорганной недостаточности, потребовавших интенсивной терапии.
Таким образом, представленный клинический случай наглядно демонстрирует, что поздняя диагностика ахалазии пищевода у подростков не только ограничивает выбор лечебной тактики, но и существенно повышает риск тяжёлых, потенциально летальных осложнений. Сопоставление с данными литературы подчёркивает необходимость раннего выявления заболевания, своевременного направления пациентов на специализированное обследование и осторожного подхода к инвазивным методам лечения при терминальных формах ахалазии, особенно на фоне выраженной нутритивной недостаточности.
Заключение
Ахалазия пищевода IV степени, осложнённая рубцовой стриктурой, у подростков относится к редким и клинически крайне сложным формам хирургической патологии, сопровождающимся выраженными морфофункциональными изменениями пищевода и тяжёлыми нарушениями нутритивного статуса. Терминальная стадия заболевания характеризуется сочетанием функциональной и органической обструкции, значительной дилатацией и истончением стенки пищевода, что существенно ограничивает возможности стандартных методов лечения и повышает риск интра- и послеоперационных осложнений. Этапное хирургическое лечение в подобных клинических ситуациях требует индивидуального подхода с учётом возраста пациента, длительности заболевания и степени нутритивной недостаточности и сопровождается высоким риском жизнеугрожающих осложнений. Ранняя диагностика ахалазии пищевода у детей и подростков и своевременное хирургическое вмешательство имеют ключевое значение для предотвращения прогрессирования заболевания, развития тяжёлых осложнений и улучшения результатов лечения.


