Алгоритм хирургического лечения болевых и спастических синдромов у пациентов после травмы спинного мозга
Автор: Нинель В.Г., Смолькин А.А., Щуковский В.В., Коршунова Г.А.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Нейрохирургия
Статья в выпуске: 3 т.11, 2015 года.
Бесплатный доступ
Цель; разработать алгоритм хирургического лечения болевых и спастических синдромов у пациентов с последствиями травмы спинного мозга. Материал и методы. В основу алгоритма положено ретроспективное изучение результатов хирургического лечения 273 больных с болевыми и спастическими синдромами после травмы спинного мозга, которым последовательно выполняли нейромодуляционные методики и деструктивные оперативные вмешательства. Результаты. Разработанный алгоритм, апробированный у 166 пациентов с болевыми и спастическими синдромами, позволил добиться положительных результатов в 88,6% случаев при спастических и в 80,4% наблюдений при болевых и спастико-болевых синдромах. Заключение. Предлагаемый алгоритм позволяет систематизировать имеющиеся нейромодуляционные методы и так называемые «радикальные» деструктивные операции в лечении болевых и спастических синдромов, а тем самым улучшить результаты реабилитации пациентов с последствиями травмы спинного мозга.
Алгоритм хирургического лечения, болевые и спастические синдромы, травма спинного мозга
Короткий адрес: https://sciup.org/14918139
IDR: 14918139
Algorithm of surgical treatment of pain and spastic syndromes in patients after spinal cord injury
Objective: to develop an algorithm for surgical treatment of pain and spasticity in patients with consequences of spinal cord injury. Materials and Methods. The basis of the algorithm initiated a retrospective study of results of surgical treatment of 273 patients with pain and spastic syndromes after spinal cord injury, which consistently met neuromodula-tion techniques and destructive surgery. Results. The developed algorithm tested in 166 patients with pain and spastic syndromes provided positive results in 88.6% of cases with spastic and in 80.4% of observations for pain and spastic-pain syndromes. Conclusion. The proposed algorithm allows systematizing neuromodulation methods and so-called «radical» destructive operations in the treatment of pain and spasticity, and thereby improving the results of rehabilitation of patients with consequences of spinal cord injury.
Текст научной статьи Алгоритм хирургического лечения болевых и спастических синдромов у пациентов после травмы спинного мозга
центральной нервной системы, которая в 70-80% случаев приводит к стойкой инвалидности и разного рода последствиям, препятствующим проведению реабилитационных мероприятий. Наиболее часто в 65-78% наблюдений спинномозговая травма сопровождается формированием спастических синдромов, которые в 20-40% случаев сочетаются с различными болевыми ощущениями [1].
Анализ литературы показывает, что спастические синдромы, как правило, возникают при травме шейного и грудного отделов спинного мозга, которые клинически проявляются высоким тонусом мышц и непроизвольными движениями нижних конечностей. При травме спинного мозга могут наблюдаться различные болевые синдромы ноцицептивного и/или нейропатического характера, структура которых зависит от тяжести и уровня его повреждения. Изолированные ноцицептивные боли встречаются выше, проводниковые болевые синдромы нейропатического плана наблюдаются ниже, а корешковые и сегментарные боли локализуется на уровне травмы. Достаточно часто болевые ощущения возникают на фоне мышечной спастичности, и их в отечественной литературе называют «спастико-болевые» синдромы [2].
Купирование болевых, спастико-болевых и спастических синдромов у пациентов после позвоночноспинномозговых повреждений представляет чрезвычайно сложную и до сих пор нерешенную проблему. Данное обстоятельство во многом обусловлено отсутствием четких представлений о патогенетических механизмах, лежащих в основе формирования указанных синдромов у спинальных больных [3].
Консервативные мероприятия, включающие широкий спектр медикаментозных препаратов, физиотерапевтических и других рефлекторных методов обезболивания, а также локального воздействия на спазмированную мышцу препаратами ботулинического токсина, в большинстве случаев не дают продолжительного и надежного положительного результата [4].
При безуспешности консервативной терапии в прошлом столетии для лечения хронической боли и спастики выполнялись открытые и перкутанные деструктивные операции на болепроводящих путях и образованиях центральной и периферической нервной системы (нейротомия, задняя селективная ризотомия, селективная коагуляция входных зон задних корешков, одно- и двухсторонняя хордотомия, задняя продольная комиссуротомия, фронтальная миелотомия и др.). Эффективность данных вмешательств при купировании хронической боли и спастических синдромов составляет от 60 до 80% [5]. Однако на данный момент из-за необратимых последствий, ухудшающих качество жизни более чем у 30% этих пациентов, указанные операции применяются в исключительных случаях.
В какой-то степени альтернативой деструктивным вмешательствам может служить локальная гипотермия спинного мозга, которая малоинвазивна и вполне соответствует принципам функциональной нейрохирургии. Непосредственные результаты локального охлаждения спинного мозга, по данным отдельных авторов, достаточно высокие и составляют 90 и более процентов, но уже в ближайшем послеоперационном периоде они могут снижаться до 50% [6].
В настоящее время для лечения болевых, спа-стико-болевых и спастических синдромов после позвоночно-спинномозговых повреждений у нейрохирургов появились новые нейромодуляционные технологии (электростимуляция различных нейрональных структур центральной и периферической нервной системы, интратекальное введение опиатов и баклофена), относящиеся к функциональной нейрохирургии. Они широко применяются за рубежом и позволяют достаточно эффективно (более чем в
90% случаев) контролировать эти синдромы. Однако данные методики не лишены досадных осложнений (нагноительные процессы, прекращение стимуляции или подачи лекарственных препаратов, образование псевдоменингоцеле и гранулемы на внутреннем конце катетера и др.), требующих замены стимулирующей системы, интратекального катетера и имплантированной помпы либо полного отказа от этого вида лечения [7].
Анализ литературы позволяет констатировать, что имеющиеся на сегодняшний день консервативные и хирургические методы лечения хронической боли, спастико-болевых и спастических синдромов недостаточно систематизированы, а предлагаемые лечебно-тактические схемы касаются купирования в основном хронических болевых синдромов. На 2-м Европейском конгрессе Международной Ассоциацией по изучению и лечению хронической боли был предложен подобный алгоритм лечения неврогенных болевых синдромов, обусловленных травмой периферических нервов и их сплетений, спинномозговых корешков и спинного мозга. Согласно данному алгоритму противоболевое лечение должно начинаться с электронейростимуляции, противоболевая эффективность которой, по данным отдельных авторов, у пациентов после травмы спинного мозга составляла чуть более 30% [8]. В случае ее неэффективности применяются различные деструктивные лечебные мероприятия. Данный алгоритм относительно прост, но в нем не представлена тактическая схема лечения спастико-болевых и спастических синдромов у спинальных больных.
P. J. Siddall и J. W. Middleton (2006) [9] предложили алгоритм, систематизирующий практически все известные болевые синдромы и методы их лечения. Но данный алгоритм оказался слишком громоздким, что вызывает определенные трудности при его практическом использовании.
Э. Д. Исагуляном и В. А. Шабаловым (2008) [10] предложен алгоритм лечения тяжелых нейрогенных болевых синдромов центрального и периферического генеза, в котором рассматриваются консервативные, нейростимуляционные способы (стимуляция стволов периферических нервов, нейрональных структур головного и спинного мозга) и интратекаль-ное введение опиоидных препаратов с помощью программируемых помп. В случае отсутствия эффекта авторы рекомендуют предпринимать различные деструктивные вмешательства. Несмотря на то, что данный алгоритм заслуживает серьезного внимания, в нем не представлены сведения о лечении спастических и спастико-болевых синдромов.
Вызывает интерес система алгоритмических построений, направленная на купирование рефрактерных посттравматических спастических и болевых синдромов путем поэтапного применения консервативных (медикаментозных) средств и микрохирургических вмешательств, направленных на деструкцию входных зон задних корешков [11]. Однако в данной тактической схеме, поскольку речь идет исключительно о деструктивных методиках, целесообразнее их использовать на заключительных этапах противоболевого и антиспастического лечения.
Все изложенное послужило основанием для построения тактической схемы хирургического лечения болевых, спастико-болевых и спастических синдромов, формирующихся после перенесенной спинномозговой травмы.
Цель: разработать алгоритм хирургического лечения болевых, спастико-болевых и спастических синдромов для улучшения результатов реабилитации пациентов с последствиями травмы спинного мозга.
Материал и методы. В основу алгоритмических построений положен ретроспективный анализ историй болезни 273 пациентов с болевыми и спастическими синдромами после травмы спинного мозга, находившихся в разное время на обследовании и лечении в нейрохирургическом отделении ФГБУ «Саратовский НИИТО» Минздрава России в период с 1973 по 2003 г., а также анализ источников литературы, посвященной тактике лечения болевых и спастических синдромов у людей, перенесших травму спинного мозга. Лиц мужского пола было 206 (75,4%), а женского — 67 (24,6%). 182 пациента (66,6%) поступили в нейрохирургический стационар через год и более после травмы позвоночника и спинного мозга, а 91 человек (33,4%) госпитализирован до года с момента травмы после безуспешного консервативного лечения. Самому молодому пострадавшему было 14 лет, самому старшему 62 года. Основную массу (более 80%) составили лица молодого трудоспособного возраста. У 148 (54,2%) пострадавших наблюдалась травма шейного, у 116 (42,5%) — грудного и у 9 (3,3%) — поясничного отдела позвоночного столба. Большинство пациентов (n=264) были госпитализированы по поводу спастических и спастико-болевых синдромов, а у небольшой части (n=9) предлогом поступления в стационар являлись упорные и тяжкие нейрогенные боли.
Для решения вопроса о методике хирургического лечения болевых и спастических синдромов всем пациентам (n=273) проводилось комплексное обследование, включающее изучение соматического и неврологического статуса, а также выполнение электрофизиологических и лучевых методов диагностики.
После комплексного обследования 52 (19,0%) больным в зависимости от характера, структуры и степени интенсивности боли, а также спастичности мышц были выполнены оперативные вмешательства (открытая и перкутанная хордотомия, комиссуротомия, фронтальная миелотомия, коагуляция входных зон задних корешков, перкутанная ризотомия) на различных структурах спинного мозга, 80 (29,3%) — проведена локальная гипотермия спинного мозга и 141 (51,6%) — электростимуляция спинного мозга.
Статистическую обработку полученных результатов осуществляли путем расчета абсолютных и относительных величин. При ретроспективном анализе лечения по историям болезни применялась описательная статистика в абсолютных цифрах с частотой встречаемости в процентах. Для оценки результатов апробации разработанного алгоритма с целью определения достоверности различий вычисляли доверительный коэффициент t-критерий Стьюдента и определяли по табличным данным величину вероятности (р). Различия считали достоверными при p≤0,05.
Результаты. По данным клинико-неврологического обследования, из 148 (54,2%) случаев травмы шейного отдела позвоночного столба у 96 (35,2%) пациентов наблюдались спастические и спастико-бо-левые синдромы на фоне полного, а у 52 (19,0%) — частичного нарушения проводимости спинного мозга. При переломе грудных позвонков из 116 (42,5%) пострадавших у 54 (19,8%) указанные синдромы регистрировались при полном, а у 62 (22,7%) — частичном нарушении функции спинного мозга. Среди
9 (3,3%) пациентов с травмой поясничного отдела спинного мозга проводниковые болевые синдромы у 2 (0,6%) сформировались на фоне параплегии, а у 7 (2,7%) болевые синдромы сегментарно-корешкового характера развились в результате парапареза.
Таким образом, из 273 больных у 167 (61,2%) преимущественно имелись спастические, у 97 (35, 5%) спастико-болевые и у 9 (3,3%) хронические болевые синдромы.
Оперативные вмешательства (n=52), направленные на лечение хронических болей, путем разрушения в различных структурах спинного мозга, оказались положительными в 70,5%, а купирование спастических и спастико-болевых синдромов были успешными только в 55,2% случаев. Деструктивные вмешательства не использовались у 9 пациентов с хроническими болевыми ощущениями, обусловленные травматическим поражением сегментов поясничного отдела спинного мозга.
Локальная гипотермия спинного мозга (n=80) дала положительные результаты у 87,1 % больных с мышечной спастичностью, которые у 70,2% сохранились в отдаленном периоде. Купирование спасти-ко-болевых синдромов оказалось эффективным в 76,2% наблюдений, но в отдаленном периоде этот результат сохранился только у 34% пациентов. У 9 пострадавших с хроническими болями, обусловленными травматическим поражением сегментов спинного мозга и его корешков при травме груднопоясничного отдела позвоночного столба (на уровне ThХI-ThХII и LI–LII позвонков), после локальной гипотермии ближайшие результаты в 78,1% случаев были хорошими и удовлетворительными, но в отдаленном периоде (спустя 3–4 месяца) этот результат составил всего 22,3%, при этом из 6 пациентов с частичной травмой спинного мозга у 4 наблюдалось усугубление неврологической симптоматики и расстройства функции тазовых органов.
Электростимуляция спинного мозга у 141 больного со спастическими и спастико-болевыми синдромами, возникшими на фоне тетра- и параплегии, положительные результаты отмечены лишь в 39,7% наблюдений, а эффективность нейромодуляции у пациентов с тетра- и парапарезом оказалась значительно выше и составила 60,3%.
Многолетний опыт лечения болевых, спастико-болевых и спастических синдромов у пациентов с травмой спинного мозга и данные анализа литературы легли в основу разработки алгоритма тактики хирургического лечения у этой тяжелой категории пострадавших (рисунок).
Разработанная лечебно-тактическая схема апробирована у 166 пациентов с болевыми, спастико-бо-левыми и спастическими синдромами после травмы позвоночника и спинного мозга, которые находились на лечении в нейрохирургическом отделении ФГБУ «Саратовский НИИТО» Минздрава России в период с 2004 по 2014 г. Лиц мужского пола было 125 (75,3%), а женского 41 (24,7%). Возраст пациентов колебался от 16 до 65 лет, но основную массу составили пострадавшие молодого трудоспособного возраста. По клинико-неврологическим данным, у 99 (59,6%) пациентов наблюдалась спастическая тетра- и параплегия, а у 67 (40,4%) был выявлен спастический тетра- и парапарез. Из поступивших больных у 105 (63,3%) регистрировались преимущественно спастические, а у 61 (36,7%) спастико-болевые синдромы. Детальный анализ характера и структуры спастико-болевых синдромов показал, что у 40 (65,6%) пациентов болевые ощущения отмечались на пике наиболее выраженного спазма мышц, а у 21 (34,45) они не зависели от степени интенсивности мышечных спазмов, поэтому их с полным основанием можно отнести к болям нейрогенного характера.
Согласно разработанному алгоритму всем пациентам осуществлено последовательное применение нейромодуляционных и деструктивных хирургических методов лечения, что позволило в 88,6% случаев при спастических, а в 80,4% наблюдений при болевых и спастико-болевых синдромах получить положительные результаты. Достоверность полученных результатов составила р<0,05 и p=0,05 соответственно.
Обсуждение. Предлагаемая нами лечебно-тактическая схема построена на принципе так называемого «нарастающего радикализма», предполагающего последовательный переход от простых щадящих методик и в случаях неудачи к более сложным, радикальным методам лечения, предложенным Л. Я. Лившицем с соавторами (1997) [12].
Основываясь на этом принципе на первом этапе во всех случаях хирургическое лечение начинали с тестовой электростимуляции спинного мозга, которая служила не только надежным критерием отбора пациентов к последующим этапам лечебных мероприятий, но и самостоятельным видом лечения. Подобной тактики придерживаются и другие нейрохирурги, положительные результаты которых совпа-
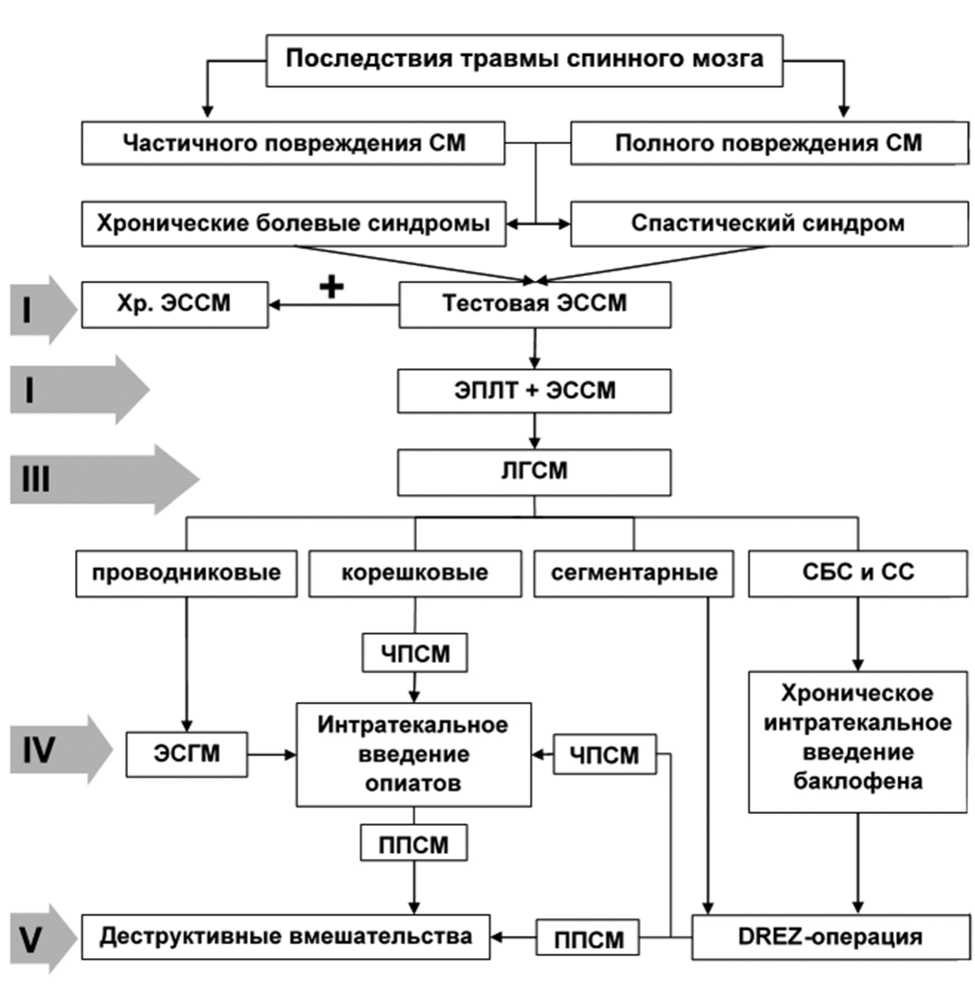
Алгоритм хирургического лечения нейрогенных болевых и спастических синдромов у пациентов с травматической болезнью спинного мозга: СМ — спинной мозг; ЧПСМ — частичное повреждение спинного мозга; ППСМ — полное повреждение спинного мозга; СС — спастический синдром; СБС — спастико-болевой синдром; ЭССМ — электростимуляция спинного мозга; ЭСГМ — электростимуляция головного мозга; ЭПЛТ — эпидуральная лекарственная терапия; ЛГСМ — локальная гипотермия спинного мозга.; DREZ-операция — разрушение зон вхождения задних корешков «Dorsum root entry zone»; деструктивные вмешательства (текст)
дали с наших данными и составляли на этом этапе более чем 50% пациентов с мышечной спастичностью и спастико-болевым синдромом, что являлось основанием предлагать им имплантацию системы для хронической электростимуляции спинного мозга [13]. В случае отказа от данного предложения их выписывали с рекомендацией прохождения курса восстановительного лечения в условиях специализированного реабилитационного учреждения.
Если тестовая нейростимуляция не дала эффекта, приступали к следующему (второму) этапу, который осуществлялся путем дозированного введения лекарственной смеси клофелина и морфина в эпидуральное пространство в сочетании сэлек-тростимуляцией спинного мозга импульсным электрическим током и чрескожной электростимуляцией нервно-мышечного аппарата нижних конечностей, также дополнительного перорального приема баклофена [14]. Основой для разработки этого комбинированного способа стали более новые сведения о патогенезе спастико-болевых и спастических синдромов, в формировании которых в разные периоды травмы спинного мозга участвуют как сегментарные, так и периферические механизмы. Поэтому задачей заявляемого изобретения и стало купирование спастических и спастико-болевых синдромов за счет комплексного воздействия на все патогенетические механизмы, формирующие эти синдромы.
У тех больных, где эффект отсутствовал, выполняли локальное охлаждение спинного мозга, которое, несмотря на то что в отдельных публикациях [15] сообщалось о его непродолжительном эффекте и значительном проценте рецидива, оно было включено в настоящий алгоритм, что позволило у 52% пациентов получить стойкие положительные результаты.
В остальных наблюдениях, где локальная гипотермия спинного мозга была неэффективной, приступали к 4-му этапу антиспастического и противоболевого лечения. При болях проводникового характера, относящихся по классификации к центральным болевым синдромам, мы, как и другие нейрохирурги, считали показанной выполнение электростимуляции нейрональных структур головного мозга. Если больные отказывались от этого вида нейростимуляции либо отсутствовали технические возможности, то применялось интратекальное введение опиатов с помощью внешних дозаторов и/или имплантируемых помп. Данная методика нами использовалась и для купирования корешкового болевого синдрома, в особенности у пациентов с частичными повреждениями спинного мозга.
У пациентов со спастико-болевымии спастическими синдромами в случаях неэффективности локальной гипотермии спинного мозга на 4-м этапе необходимо выполнять интратекальное введение баклофена с помощью программируемых помп, которое, как свидетельствуют данные зарубежной литературы, позволяет получить положительный результат практически у всех пациентов с данной патологией [16].
Когда положительного результата на 4-м этапе получить не удается, приступают к выполнению 5-го этапа алгоритма — деструктивным вмешательствам, которые применяются дифференцированно в зависимости от характера и структуры болевых, спасти-ко-болевых и спастических синдромов, а также от тяжести травмы спинного мозга. При высоком мышечном тонусе и болевых ощущениях, возникающих на «пике» максимального спазма мышц у пациентов с тетра- и параплегией, более оптимальной является фронтальная миелотамия с применением операционного микроскопа и микрохирургического инструментария. Показаниями к открытой либо перкутанной хордотомии являлись упорные проводниковые болевые синдромы на фоне полного нарушения функции спинного мозга (тетра- и параплегия). При упорных болях, локализующихся на уровне повреждения спинного мозга, так называемом «сегментарном» болевом синдроме и неэффективности локальной гипотермии спинного мозга, на 5-м этапе настоящего алгоритма была показана ультразвукоая и/или радиочастотная деструкции входных зон задних корешков по методике О. Н. Древаля с соавторами (2007) [17]. При локальных болях корешкового характера на заключительном этапе нами, как и другими авторами [18], с успехом осуществлялась селективная перкутанная радиочастотная ризотомия.
Выводы:
-
1. Поэтапное применение нейромодуляционных методик в предлагаемом нами алгоритме хирургического лечения болевых, спастических и спасти-ко-болевых синдромов у пациентов после травмы спинного мозга позволяет уже после трех этапов получить положительные результаты в 86,2% случаев у пациентов с чрезмерной мышечной спастичностью и в 80,4% случаев у больных с болевыми и спастико-болевыми синдромами.
-
2. Деструктивные оперативные вмешательства необходимо выполнять дифференцированно с учетом тяжести и уровня повреждения спинного мозга, а также характера, структуры и интенсивности болевых, спастико-болевых и спастических синдромов.
-
3. Предлагаемый алгоритм позволяет систематизировать существующие нейромодуляционные методики и так называемые «радикальные» деструктивные операции в лечении болевых и спастических синдромов, что позволяет реально улучшить результаты реабилитации пациентов с последствиями травмы спинного мозга.
Список литературы Алгоритм хирургического лечения болевых и спастических синдромов у пациентов после травмы спинного мозга
- Гумарова Л.Ш., Бодрова P/A. Современные технологии физической реабилитации пациентов с травмой спинного мозга. Вестник восстановительной медицины 2014; (2): 32-37
- Бранд П.Я. Особенности болевого синдрома у пациентов с травмой спинного мозга: автореф. дис... канд. мед. наук. Москва, 2011; 24 с.
- Hulseboscha СЕ, Hainsb ВС, Crownc ED, Carlton SM. Mechanisms of Chronic Central Neuropathic Pain after Spinal Cord Injury. Brain Res Rev 2009 April; 60 (1): 202-213
- Воробьёва О.В. Применение центральных миорелаксантов в вклинике нервных болезней. Лечение заболеваний нервнойсистемы 2011; 6 (1): 3-9
- Вирозуб И.Д., Бублик Л.А., Черновский В.И. Лечение боли при позвоночно-спинномозговой травме функциональными операциями на спинном мозге. Вопросы нейрохирургии им. акад. Н.Н. Бурденко 1990; (1): 11-13
- Щуковский В.В. Локальная спинномозговая гипотермия при чрезмерной мышечной спастичности и тяжких болевых синдромах туловища и конечностей. В кн.: Материалы III научно-практической конференции общества «Спинной мозг». Саратов, 2004; с. 22-24
- Зеелигер A., Берснев В.П. Нейромодуляция при хронических болевых синдромов различного генеза. СПб.: Изд-во ФГУ «РНХИ им. проф. А. Л. Поленова Росмедтехнологий», 2010; 248 с.
- Колыванов M.В. Хроническая электростимуляция спинного мозга при неврогенных болевых синдромах: аквтореф. дис.... канд. мед. наук. М., 2000. 24 с.
- Siddall PJ, Middleton JW. A proposed algorithm for the management of pain following Spinal Cord injury. Spinal Cord 2006; 44: 67-74
- Исагулян Э.Д., Шабалов В.А. Что делать с «трудной болью? (Алгоритм лечения тяжелой боли). М.: НИИ нейрохирургии им. акад. Н. Н. Бурденко РАМН, 2008. 56 с.
- Черных И.А. Клиника и хирургическое лечение спастического и болевого синдромов после позвоночно-спинномозговой травмы: автореф. дис.....канд. мед наук. М., 2008; 21 с.
- Лившиц Л.Я., Бочкарев П.Н., Нинель В.Г. и др. Нарастающий радикализм как принцип лечения посттравматических нейрогенных болевых синдромов туловища и конечностей. В кН.: Актуальные вопросы современной неврологии. Саратов, 1997; 20 с.
- Филатов B.C. Иванов B.C., Фатыхова Э.Ф. Использование хронической эпидуральной стимуляции поясничного утолщения спинного мозга в реабилитации детей со спастическими синдромами. В кн.: Материалы Международной научно-практической конференции по нейрореабилитации в нейрохирургии. Казань, 2012; с. 276-278
- Коршунова Г.A., Смолькин А.А., Нинель В.Г. Способ лечения спастических и спастико-болевых синдромов у пациентов с последствиями позвоночно-спинномозговой травмы и заболеваниями спинного мозга: патент № 2481868 (Рос. Федерация). № 2011149601/14; заявл. 05.12.2011; опубл. 20.05.2013. Бюл. №14
- Лившиц А.В. Хирургия спинного мозга. М.: Медицина, 1990; 352 с.
- Зеелигер А., Берснев В.П. Интратекальное применение баклофена при спастических и хронических болевых синдромах. Неврологический вестник им. Академика В.М. Бехтерева 2008; (4): 121-124
- Древаль О.H., Черных И.А., Басков А.В. и др. Особенности клиники и хирургического лечения больных со спастическим и болевым синдромами после позвоночно-спинномозговой травмы. Вопросы нейрохирургии им. акад. Н.Н. Бурденко 2007; (3): 10-15
- Шабалов В. А., Томский А. А., Декопов А. В., Салова E. M. Задняя селективная ризотомия в лечении тяжелого спастического синдрома при детском церебральном параличе. Вопросы нейрохирургии им. Н.Н. Бурденко 2010; (2): 14-18.


