Алгоритм эндовидеоскопичекого лечения желчно-каменной болезни, осложненной холедохолитиазом
Автор: Тарасенко С.В., Зайцев О.В., Пучков К.В., Копейкин А.А., Тюленев Д.О.
Журнал: Московский хирургический журнал @mossj
Статья в выпуске: 2 (60), 2018 года.
Бесплатный доступ
Введение: Эндоскопическое лечение холедохолитиаза зачастую не представляется возможным, поэтому возникает вопрос выбора дальнейшегометода лечения - лапароскопической или лапаротомной холедохотомии.Цель: Разработка лечебного алгоритма и анализ непосредственных результатов лечения пациентов с холедохолитиазом. Материалы и методы: Пациенты с холедохолитиазом и/или стенозирующим дуоденальным папиллитом, не разрешенным эндоскопически,были разделены на две статистические однородные группы. Основная группа (n=47) - пациенты, оперированые лапароскопически по разрабо-танному алгоритму, контрольная (n=50) - пациенты, перенесшие лапаротомию.Результаты: В основной группе выполнялась супрадуоденальная холедохототомия и санация холедоха. В 29 случаях проводилась холедохоско- пия с инструментальной литоэкстракцией. 7 пациентам выполнили антеградную папиллосфинктеротомию. После восстановления проходимо-сти гепатикохоледоха выполняли холедохорафию с дренированием по Холстеду-Пиковскому, или холедоходуоденостомию...
Холедохолитиаз, алгоритм лечения, лапароскопическая холедохолитотомия
Короткий адрес: https://sciup.org/142215960
IDR: 142215960 | УДК: 616.367-089.85 | DOI: 10.17238/issn2072-3180.2018.2.37-42
Algorithm of endovideoscopic treatment cholelithiasis complicated by choledocholithiasis
Introduction: We can’t cure choledocholithiasis endoscopically often and we have problem with choice of treatment - laparoscopic or laparotomic choledo-chotomy. Goal is development a treatment algorithm and analysis of treatment patients with choledocholithiasis.Materials and methods: patients with choledocholithiasis and/or with stenotic duodenal papillitis (weren’t treatment endoscopic) were separated into two statistically homogeneous groups. Main group (n=47) - patients operated laparoscopically and control group (n=50) patients operated laparatomicically. Results: In main group was done suproduodenal choledochotomy and sanitation of choledochus. In 29 cases was done choledochoscopy with lithoextrac- tion by instruments. For 7 patients was done antegrade papillosphincterotomy. After rebuildability hepatitis was done choledochography with drainage by Holsted-Pikovsky or was done choledochoduodenostomy.In main group operation was continued about 101,26±19,81 min, In control group about 96,8±14,25 min...
Текст научной статьи Алгоритм эндовидеоскопичекого лечения желчно-каменной болезни, осложненной холедохолитиазом
В настоящее время желчнокаменная болезнь занимает лидирующее положение в структуре патологии гепатиби-лиарной системы. Более 90% холецистэктомий сегодня осуществляется из лапароскопического доступа, однако сопутствующий холедохолитиаз (ХЛ) существенно ограничивает возможности лапароскопии в лечении данного заболевания. Первые упоминания в отечественной литературе о возможности удаления конкрементов из холедоха лапароскопическим способом относятся к 1996 году (6,7). По данным разных авторов, конкременты в желчевыводящих протоках выявляются у 10-35% больных, страдающих желчнокаменной болезнью [1]. Довольно часто дооперационно разрешить холедохолитиаз при помощи транспапиллярных эндоскопических вмешательств по ряду причин не представляется возможным. Данное обстоятельство является одной из причин отказа хирурга от лапароскопического вмешательства в пользу традиционной лапаротомной холедохолитотомии. Таким образом, вопрос выбора хирургической тактики и лечебного алгоритма у больных с желчнокаменной болезнью, осложненной холедохолитиазом, в настоящее время остается окончательно не решенным, и зависит чаще всего от личных предпочтений хирурга и его мануальных навыков [2].
Цель исследования
Разработка лечебного алгоритма и анализ непосредственных результатов лечения пациентов с желчнокаменной болезнью.
Материалы и методы
В исследовании приняло участие 97 пациентов с холедо-холитиазом и/или стенозирующим дуоденальным папилли-том (СДП), неразрешенным при помощи эндоскопических транспапиллярных вмешательств. Пациенты были разделены на две статистические однородные группы сравнения.
Основную группу в количестве 47 человек (39 женщин и 8 мужчин) составили пациенты, оперированные лапароскопическим доступом по разработанному нами лечебному алгоритму. В контрольную группу вошли 50 пациентов (41 женщина и 9 мужчин), перенесшие лапаротомное вмешательство.
Возраст пациентов варьировал от 27 до 80 лет (средний возраст 56,3±13,8 лет). Средний возраст больных основной группы составил 55,4±14,9 лет, контрольной – 57,0±14,2 лет (p<0,001). Индекс массы тела больных в основной группе составил 29,1±5,1 кг/м2, в контрольной– 28,2±4,8 кг/м2 (p<0,05). Гендерный состав сравниваемых групп был схож, различия не были достоверны (p<0,05).
К I-II степени операционного риска по шкале ASA было отнесено 83% пациентов в основной группе и 82% в контрольной. К III степени - 17% и 18% соответственно в основной и контрольной группах (p<0,05). Пациенты IV степени операционного риска в исследовании участия не принимали.
Для анализа непосредственных результатов лечения в обеих группах оценивали следующие критерии: продолжительность оперативного вмешательства (в минутах от момента разреза кожи до последнего кожного шва), выраженность послеоперационного болевого синдрома (по визуальной аналоговой шкале боли) [3], необходимость назначения наркотического анальгетика (в миллиграммах в пересчете на морфин), частота и тяжесть послеоперационных осложнений по шкале Clavien-Dindo [4], частота конверсий в группе лапароскопических вмешательств.
Статистическая обработка материалов проводилась с помощью программ STATISTICA 6.1 (StatSoft, Inc., США) и Microsoft Excel (Microsoft Office 2010). Статистическая обработка количественных признаков выполнялась при помощи параметрического критерия t Стьюдента, обработка качественных признаков путем вычисления критерия χ2 Вил-коксона и точного критерия Фишера. Достоверным считался уровень р<0,05.
Результаты
В основной группе оперативные вмешательства проводились по разработанному нами лечебному алгоритму, представленному на схеме 1.
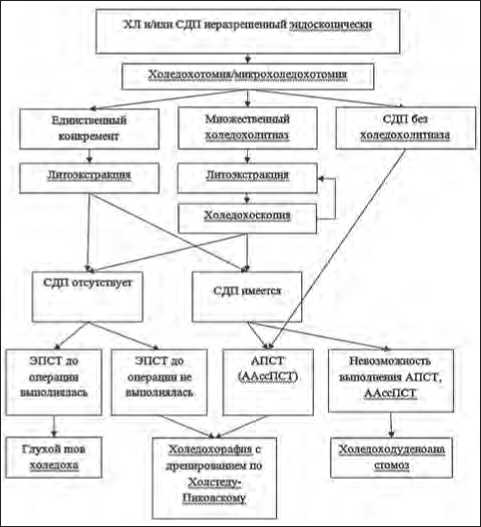
Схема 1. Лечебный алгоритм эндовидеоскопического вмешательства у больных с холедохолитиазом и/или стенозирующим дуоденальным папиллитом
Эксплорация холедоха выполнялась путем продольной супрадуоденальной холедохотомии. Мы пришли к выводу, что длина холедохотомического отверстия должна быть равной диаметру холедоха. Именно в таком случае создаются максимально комфортные условия для введения в холедох холедохоскопа и инструментов для литоэкстракции. В случае стенозирующего дуоденального папиллита или стриктуры терминального отдела холедоха без холедохолитиаза потребности в широком холедохотомическом отверстии нет. В таком случае мы производили микрохоледохотомию длиной 3-4 мм для введения папиллотома и выполнения папиллос-финктеротомии.
Литоэкстракция состоит из ряда манипуляций с последовательным увеличением их сложности. У ряда больных извлечь конкременты удавалось путем инструментальной пальпации ретродуоденальной и интрапанкреатической части холедоха.
Мелкие и подвижные конкременты извлекались при помощи аспиратора, введенного в просвет холедоха во время лаважа.
В случае уверенности в том, что извлеченный конкремент был единичным, поиск и удаление конкрементов мы прекращали. При множественном холедохолитиазе выполнялась холедохоскопия [5].
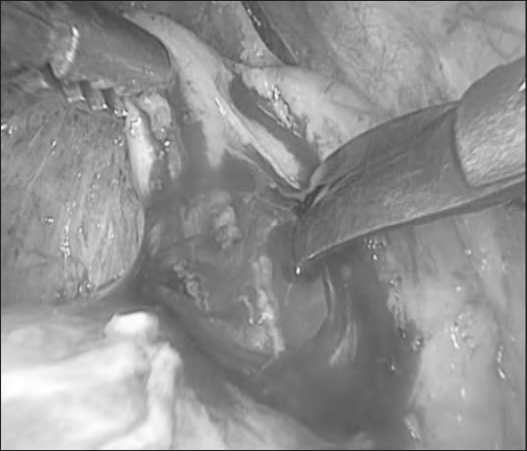
Рис. 1. Холедохотомия
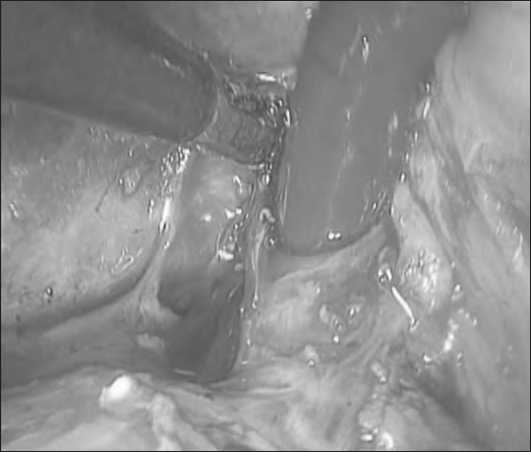
Рис. 3. Холедохоскопия
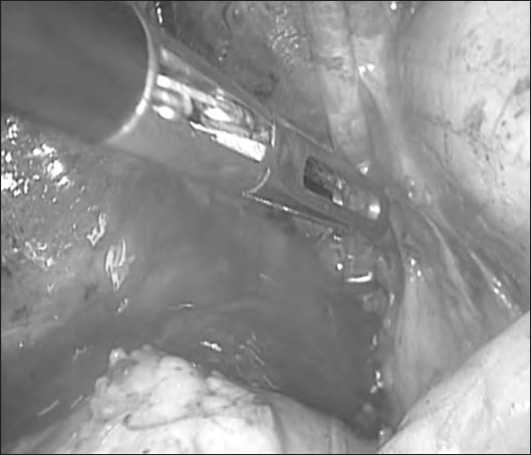
Рис. 2. Экстракция конкрементов во время лаважа холедоха
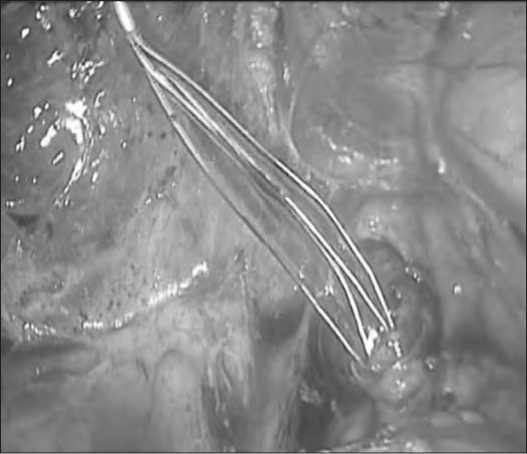
Рис. 4. Литоэкстракция корзиной Дормиа
В ходе вмешательства для литоэкстракции применялись различные инструменты, вводимые антеградно в терминальный отдел холедоха (корзина Дормиа, баллон Фогарти, захватывающие щипцы для удаления инородных тел).
После устранения холедохолитиаза ход оперативного вмешательства зависит от наличия или отсутствия стенозирующего дуоденального папиллита. В случае его отсутствия, производится холедохорафия непрерывным обвивным атравматическим швом Vicryl 4/0 с обязательным дренированием холедоха через культю пузырного протока по Холстеду-Пиковскому. Если в предоперационном периоде производилась эндоскопическая папиллосфинктеротомия, дополнять холедохорафию наружным дренированием по Холстеду-Пи-ковскому мы не считаем необходимым.
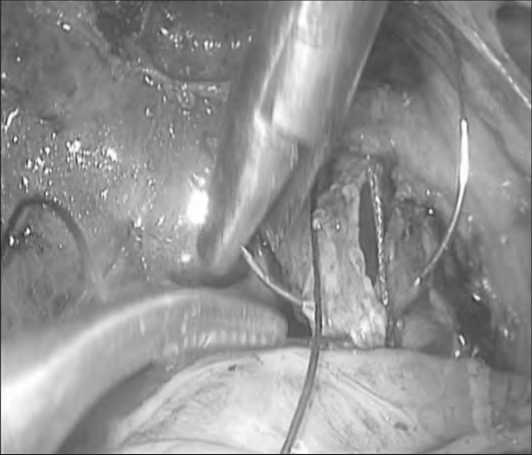
Рис. 5. Глухой шов холедоха
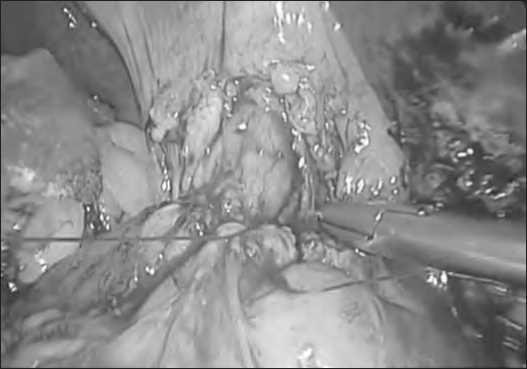
Рис. 6. Окончательный вид холедоходуоденоанастомоза
В случае, когда холедохолитиаз сочетался со стенозирующим дуоденальным папиллитом, интраоперационно решался вопрос о восстановлении проходимости холедоха. Так, у 13 пациентов холедохолитотомия была завершена формированием холедоходуоденоанастомоза. Предпочтение формированию билиодигестивных анастомозов мы отдавали в случае невозможности осуществления папиллосфинктеро-томии или при сочетании стенозирующего дуоденального папиллита с парафатериальным дивертикулом. Холедоходу-оденоанастомоз мы формировали непрерывным обвивным атравматическим швом Vicryl 4/0 с поперечным разрезом двенадцатиперстной кишки и обязательным наружным дренированием холедоха по Холстеду-Пиковскому.
У 5 пациентов стриктура терминального отдела холедоха была устранена при помощи антеградной папиллосфинкте-ротомии по методике rendez-vous: антеградно через холедо-томическое отверстие проводится папиллотом и под контролем торцевого фибродуоденоскопа на выходе из большого дуоденального соска производится его позиционирование и папиллосфинктеротомия.
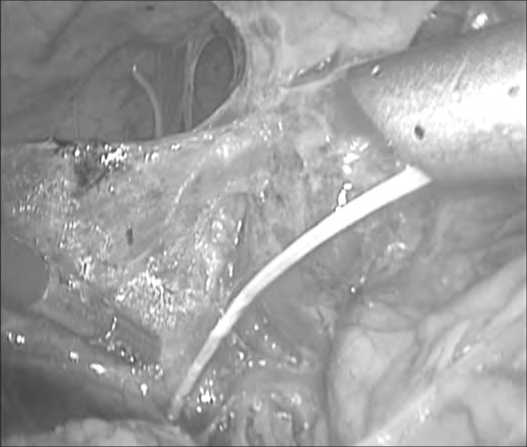
Рис. 7. Антеградная папиллосфинктеротомия
Альтернативой антеградной папиллосфинктеротомии мы считаем антеградно ассистированную папиллосфинкте-ротомию, при этом в двенадцатиперстную кишку антеградно проводится только направляющая струна, а рассечение большого дуоденального соска производится ретроградно установленным на струну папиллотомом.
Антеградно ассистированная папиллосфинктеротомия была выполнена 6 пациентам. Мы считаем, что она обладает определенными преимуществами перед антеградной папиллос-финктеротомией: тонкая жесткая направляющая струна легче проводится через стриктуру холедоха, чем папиллотом; ориентирование режущей струны папиллотома производится через рабочий канал дуоденоскопа, что технически выполнить проще.
У всех пациентов все этапы оперативного лечения выполнены из лапароскопического доступа, ни в одном случае не потребовалось конверсии в лапаротомный доступ.
В контрольной группе в 28 случаях выполнялась верхнесрединная лапаротомия, в 21 случае трансректальная лапаротомия, у 1 пациента – косой разрез по Федорову.
Эксплорация холедоха идентична таковой в основной группе. Холедохоскопия не проводилась. Литоэкстракция выполнялась щипцевым литоэкстрактором после предварительной мобилизации двенадцатиперстной кишки по Кохеру.
Контроль проходимости желчных протоков проводился путем канюлирования холедоха 5 мм зондом. У 15 пациентов проходимость желчных протоков отсутствовала. Был сформирован холедоходуоденоанастомоз по Юрашу-Виноградову непрерывным атравматическим швом Vicryl 4/0. У одного пациента была выполнена трансдуоденальная папиллосфин-ктеротомия по поводу вклиненного камня БДС.
При сравнительном анализе продолжительности вмешательства было отмечено, что в основной группе средняя продолжительность операции составила 101,26±19,81 мин, в контрольной группе – 96,8±14,25 мин.
Уровень послеоперационной боли у больных, прооперированных лапароскопически, оказался существенно ниже контрольной группы, и через 6 часов после операции в основной группе составил 2,51±2,13, в контрольной – 5,46±2,98 (p<0,001); через 24 часа в основной группе уровень боли составил 1,71±1,59, в контрольной – 3,04±1,85 (p<0,05). Назначение наркотических анальгетиков потребовалось лишь 2 пациентам основной группы и 41 пациенту контрольной. Доза наркотического анальгетика в первые сутки после операции, выраженная в миллиграммах в пересчете на морфин на одного пациента основной группы составила 0,45±0,93 мг, контрольной – 8,11±4,62 мг (p<0,001).
Легкие послеоперационные осложнения I степени по Clavien-Dindo наблюдались у 17 пациентов основной (36,2%) и у 24 пациентов контрольной группы (48,0%) и купировались спонтанно, или после кратковременной консервативной терапии. Осложнения II степени, потребовавшие парентеральной антибактериальной терапии, были отмечены у 3 больных из группы лапаротомных операций. В основной группе осложнений II степени не было.
Осложнения IIIa степени наблюдались у одного пациента основной группы после холедохолитотомии с формированием ХДА, когда был диагностирован подпеченочный абсцесс, разрешенный пункцией под УЗ-контролем под местной анестезией.
В каждой из групп отмечено по 1 случаю послеоперационных осложнений IIIb степени, которые потребовали повторного вмешательства. Так, в основной группе релапароскопию выполняли на 4 сутки по поводу несостоятельности холедо-ходуоденоанастомоза с местным перитонитом у пациентки, имевшей в анамнезе резекцию желудка по Бильрот-II. В контрольной группе релапаротомия также была выполнена по поводу несостоятельности холедоходуоденоанастомоза, осложненной местным перитонитом. Оба случая закончились благоприятно полным выздоровлением больных.
Обсуждение
Лечение желчнокаменной болезни, осложненной холедо-холитиазом в сочетании со стенозирующим дуоденальным папиллитом, является одной из сложнейших проблем современной гепатобилиарной хирургии. Для улучшения результатов лечения данной патологии необходим пересмотр существующих взглядов и подходов, четкий лечебный алгоритм, которым можно было бы руководствоваться. В своей работе мы разработали алгоритм эндовидеоскопического лечения больных с холедохолитиазом.
Данные, полученные в ходе исследования, говорят о высокой эффективности лапароскопических вмешательств у пациентов с желчнокаменной болезнью, осложненной холе-дохолитиазом и/или стенозирующим дуоденальным папил-литом. Мы не отметили ни большей частоты послеоперационных осложнений после лапароскопических вмешательств, ни значимого увеличения продолжительности вмешательств в сравнении с лапаротомными вмешательствами. Подобные вмешательства по эффективности ни в чем не уступают традиционным открытым операциям, но позволяют снизить интенсивность послеоперационной боли и частоту послеоперационных осложнений по сравнению с вмешательствами, выполненными «открытым» доступом.
Выводы
Предложенный алгоритм эндовидеоскопического лечения холедохолитиаза в сочетании со стенозирующим дуоденальным папиллитом показал свою эффективность, безопасность и относительную техническую простоту, а лапароскопические вмешательства, выполненные по данному алгоритму, можно считать операцией выбора.
Список литературы Алгоритм эндовидеоскопичекого лечения желчно-каменной болезни, осложненной холедохолитиазом
- Shim C.S. How Should Biliary Stones be Managed? Gut Liver. 2010. Vol. 4, № 2. Рp. 161-172. (In China)
- Hawker G. et al. Measures of adult pain: Visual Analog Scale for Pain (VAS Pain), Numeric Rating Scale for Pain (NRS Pain), McGill Pain Questionnaire (MPQ), Short-Form McGill Pain Questionnaire (SF-MPQ), Chronic Pain Grade Scale (CPGS), Short Form-36 Bodily Pain Scale. Arthritis Care & Research, 2011, vol. 63, №11, pp. 240-252
- Dindo D., Demartines N., Clavien P.A. Classification of surgical complications: a new proposal with evaluation in a cohort of 6336 patients and results of a survey. Ann Surg, 2004 vol. 240, №2, pp. 205-213
- Yi H., Hong G., Min S. Long-term outcome of primary closure after laparoscopic common bile duct exploration combined with choledochos-copy. Surg Laparosc Endosc Percutan Tech, 2015, vol. 25, №3, pp 250-253


