Аллергические реакции на вещества, выделяемые стентами
Автор: Тюрин В.П., Гвоздков А.Л., Маликова Т.Ю.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Клинические наблюдения
Статья в выпуске: 4 т.10, 2015 года.
Бесплатный доступ
Короткий адрес: https://sciup.org/140188477
IDR: 140188477 | УДК: 612-017.3
Allergic reactions to substances secreted by stents
Текст статьи Аллергические реакции на вещества, выделяемые стентами
Национальный медико-хирургический Центр им. Н.И. Пирогова, Москва
УДК: 612-017.3
ALLERGIC REACTIONS TO SUBSTANCES SECRETED BY STENTS
Операция коронарного стентирования при остром коронарном синдроме и хронической ишемической болезни сердца (ИБС) прочно вошла в повседневную практику многих лечебных учреждений России и стала обыденным явлением. На смену голометаллическим пришли стенты, выделяющие лекарственные вещества, уменьшающие риск развития рестенозов. Лекарственные покрытия относятся к классу противоопухолевых цитостатиков, препятствующих пролиферации эндотелия в месте установки стента. В последнее время мы столкнулись с развитием разнообразных осложнений, непосредственно связанных и имплантацией стента. Приводим наши наблюдения:
Пациент А., 71 года, который поступил в НМХЦ им Н.И. Пирогова из другой клиники с диагностированным стенозом правой коронарной артерии в проксимальной трети до 85% для операции стентирования.
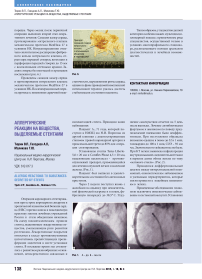
Установлены стенты Taxus Liberte-5,0 х 20 мм и Coroflex Please 4,5 х 20 мм, выделяющие паклитаксел – противоопухолевый препарат, применяющийся для лечения опухолей легких и молочной железы. (Рис. 1).
Пациент был выписан в удовлетворительном состоянии без ангинозных приступов.
Через 2 недели поступил вновь с жалобами на одышку при незначительной физической нагрузке и в покое, фебрильную лихорадку до 38,5° С. Ухуд-
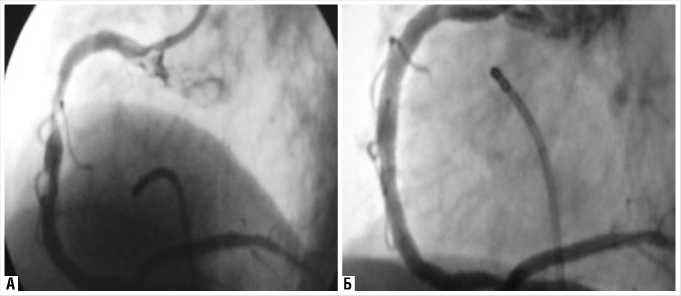
Рис. 1. А – до. Б – после
шение самочувствия отметил на 5 день после выписки. Лечение антибиотиками фортумом и авелоксом по поводу предполагаемой пневмонии было неэффективным. При поступлении обращала внимание одышка в покое до 32 в 1 мин, тахикардия до 100 в 1 мин, СОЭ – 92 мм час. Значительного лейкоцитоза не было. При КТ легких выявлена инфильтрация внутридольковой соединительной ткани в верхних долях обоих легких по типу «матового стекла». (Рис. 2).
Проводился дифференциальный диагноз между интерстициальной пневмонией, онкологическим заболеванием и узелковым периартериитом, которые могли привести к подобным изменениям в легких.
Проведенные обследования позволило исключить онкологическое заболевание и системный васкулит. Установлен

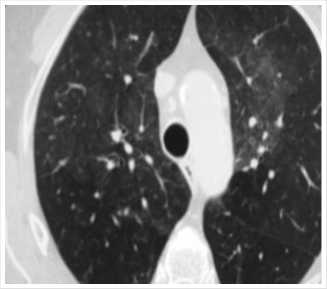
Рис. 2.
диагноз интерстициальной пневмонии. В качестве вероятной причины развившегося осложнения предполагалось применение плавикса, как обязательного лечения после стентирования. Не исключалась вероятность реакции на паклитак-сель (покрытие стента). Эти препараты были применены у пациента впервые.
Плавикс был отменен. Назначена терапия солумедролом 250 мг внутривенно капельно в течение 10 дней.
Был получен хороший эффект – одышка и лихорадка исчезли, СОЭ снизилась до 10 мм/час. Томографическая картина нормализовалась.
Был выписан в удовлетворительном состоянии, но вновь поступил через 3 дня с прежней клинической (одышка, повышение температуры тела до 38,0° С) и рентгенологической картинами (интерстициальная пневмония) при компьютерной томографии.
Возобновлена терапия кортикостероидами. Плавикс как причина состояния был исключен и назначен вновь. Покрытие стента паклитаксел, для которого описана интерстициальная пневмония как редкое осложнение, стал рассматриваться как основная причина клинических изменений.
Вновь было отмечено значительное клиническое улучшение, рентгенологическая картина регрессировала.
Через 3 месяца после коронарного стентирования преднизолон был отменен. При КТ легких признаков интерстициальной пневмонии не выявлено. Одышка исчезла, лабораторные показатели нормализовались.
По имеющимся в настоящее время данным, покрытие стента разрушается, в среднем, через 3–4 месяца после имплантации.
На фотографиях представлено деградирующее покрытие стентов. (Рис. 3).
Рис. 3.
Таким образом, было получено подтверждение этиологии интерстициальной пневмонии. В литературе имеются описания наблюдений при лечении опухолей паклитакселом.
Мы нашли только одно описание наблюдения интерстициальной пневмонии, ассоциированное с коронарным стентированием. Это сделали наши японские коллеги в 2009 году. К сожалению, исход для пациентки был фатальным.
Пациент С., 66 лет, в октябре 2014 года проходил обследование в одном из стационаров г. Москвы в связи болями в груди. Проводилась коронароангиогра-фия, которая выявила гемодинамически значимые стенозы в передней межжелудочковой артерии (ПМЖА), ветви тупого края (ВТК) и окклюзию правой коронарной артерии. Произведены ангиопластика и стентирование ПМЖА и ВТК (3 стента «Promus», выделяющие эвероли-мус, который в основном применяется в трасплантологии и подавляет клеточную пролиферацию, также используется для лечения некоторых видов опухолей).
Через неделю отметил развитие болевого приступа в груди. При исследовании выявлено 100 мл жидкости в полости перикарда. В общем анализе крови отмечен лейкоцитоз до 21000, повышение СОЭ до 56 мм/час. Состояние было расценено как реактивный перикардит. Была назначена терапия нестероидными противовоспалительными препаратами. Боли в груди не повторялись, Через неделю лечения жидкость в полости перикарда не определялась, лейкоциты – 16,9, СОЭ – 47 мм/час. Был выписан в удовлетворительном состоянии, но через 2 недели стал отмечать одышку при физической нагрузке, дискомфорт в прекордиальной области, осиплость голоса. Госпитализирован в НМХЦ им Н.И. Пирогова.
ЭхоКГ выявила сепарацию листков перикарда по задней стеке до 5 мм, по свободной стенке правого желудочка и в области правого предсердия – до 250 мл жидкости. При КТ легких в верхней доле правого легкого (S1-2) , а также в парамедиальных отделах язычковых сегментов определялись округлые зоны «матового стекла» максимальным диаметром до 1,5 см, усиление легочного рисунка за счет перибронхиального интерстициального компонента, утолщение перикарда, максимально до 14 мм. В анализе крови выявлена эозинофилия до 10%, повышение уровней иммуноглобулина Е до 282 (норма до 100), С-реактивного белка – до 13 мг/л.
Учитывая выявленные изменения, несомненную связь со стентированием коронарных артерий, диагностированы аллергический перикардит, аллергический альвеолит, причиной возникновения которых является покрытие стента – эверолимус. В инструкции к препарату эверолимус в качестве побочных эффектов описаны накопление жидкости в перикардиальной и плевральной полостях, развитие пневмонита. Незамедлительно начата терапия кортикостероидами: ме-типред 16 мг в сутки.
Через 2 недели лечения самочувствие больного значительно улучшилось: дискомфорта в груди не отмечал, одышка при физической нагрузке практически исчезла, жидкость в перикарде при ЭхоКГ не определялась, количество эозинофилов снизилось до 2%, уровень С –реактивного белка нормализовался (0,7 мг/л), СОЭ с 22 до 6 мм/час. Зоны «матового стекла» сохранились – возможно в связи с малыми сроками наблюдения. Учитывая прежний опыт, терапия метипредом продолжалась
Матюков А.А., Рощупкин С.С.
УСПЕШНЫЙ ОПЫТ ЭНДОВАСКУЛЯРНОГО ГЕМОСТАЗА ВЕТВИ ОБЩЕЙ БЕДРЕННОЙ АРТЕРИИ И КОРОНАРНОГО СТЕНТИРОВАНИЯ У ПАЦИЕНТКИ СТАРШЕЙ ВОЗРАСТНОЙ ГРУППЫ в течение 3 месяцев. При дальнейшем амбулаторном наблюдении самочувствие оставалось удовлетворительным.
Пациент Л, 68 лет, поступил в НМХЦ им Н.И. Пирогова с жалобами на одышку при физической нагрузке, лихорадку до 37,4° С.
Сообщил , что страдает гипертонической болезнью в течение 5 лет. Получал терапию лизиноприлом и амлодипином. В августе 2014 года отметил неритмичное сердцебиение. При обращении к врачу диагностирована мерцательная аритмия. При обследовании в другом учреждении проведена коронарография, которая выявила стеноз ПМЖА до 80%. Установлен стент Xience V, выделяющий эверолимус. Через 3 дня после выписки отметил появление слабости, одышки, повышение температуры тела до 38,6° С. В течение 10 дней получал терапию аугментином, ципрофлоксацином – без существенного эффекта. Был госпитализирован в один из госпиталей г. Москвы. По результатам обследования выявлены гидроперикард, гидроторакс. Проводились пункции левой плевральной полости (1,6 и 0,5 л). Продолжалась терапия цефипимом, ципрофлоксацином. Была достигнута нормотермия. Был выписан, но вновь поступил с субфебрильной лихорадкой и одышкой. Во время плевральной пункции слева получено 1300 мл жидкости, о характере которой ничего неизвестно. Были назначены авелокс и преднизолон, на фоне лечения которыми достигнута нормолизация тем- пературы тела. В течение месяца потерял 10 кг массы тела. Был выписан, но через месяц поступил в НМХЦ им Н.И. Пирогова с указанными выше жалобами.
Проведены гастро- и колоноскопии, КТ органов грудной клетки и брюшной полости – патологии выявлено не было. С учетом четкой связи клиники с коронарным стентированием, положительной динамики на фоне лечения преднизолоном, была диагностирована аллергическая реакция на покрытие стента- эверолимус.
Назначена терапия метипредом 16 мг в сутки, которая привела к быстрой нормализации температуры тела, исчезновению жидкости в плевральной полости. На фоне назначенной терапии отмечено развитие гипергликемии, по поводу которой назначена терапия диабетоном МВ. Выписан в удовлетворительном состоянии. При амбулаторном наблюдении рецидивов заболевания не отмечено. Рекомендовано снижение дозы метипреда.
Как нам представляется, настоящими примерами мы проиллюстрировали проблему, которая может проявляться остро развившейся дыхательной недостаточностью или выпотом в полости перикарда и плевры, связанными с проведением коронарного стентирования.
При подготовке сообщения мы изучили состояние проблемы за рубежом. Существуют форумы для пациентов, где обсуждают различные побочные эффекты после установки стентов. Практически все пациенты отмечают, что наши зару- бежные коллеги признают лишь известную аллергическую реакцию на никель, который содержится в сплавах, из которых изготавливаются стенты.
Наличие лихорадки, эозинофилии, повышение уровня иммуноглобулина Е – обязательные компоненты аллергической реакции.
С другой стороны – это яркие проявления, которые не могут быть проигнорированы. Но в инструкциях к препаратам , которые применяются в качестве покрытия для стентов указаны такие побочные эффекты, как лейкопения, тромбоцитопения, анемия, гиперлипидемия, повышение уровней печеночных ферментов, миалгия, пиелонефрит, тошнота, гипогонадизм у мужчин и т.д., механизмы развития которых неизвестны и мысли об их связи с установкой стента в коронарные артерии могут возникнуть далеко не всегда.
Указание в выписке вещества выделяемого стентом может быть первым шагом на пути решения проблемы. Знание о возможности таких осложнений стентирования, настороженность, активное выявление симптомов, информированность пациента могут быть следующими шагами. Описанная проблема может стать еще более актуальной в связи с наступлением эры стентов из биологических материалов.
УСПЕШНЫЙ ОПЫТ ЭНДОВАСКУЛЯРНОГО ГЕМОСТАЗА ВЕТВИ ОБЩЕЙ БЕДРЕННОЙ АРТЕРИИ И КОРОНАРНОГО СТЕНТИРОВАНИЯ У ПАЦИЕНТКИ СТАРШЕЙ ВОЗРАСТНОЙ ГРУППЫ
Матюков А.А., Рощупкин С.С.
Госпиталь для ветеранов войн, Санкт-Петербург
УДК: 616.137.83:616-005.1-08:616.132.2-007.271
SUCCESSFUL EXPERIENCE
ENDOVASCULAR HEMOSTASIS BRANCH COMMON FEMORAL ARTERY AND CORONARY STENTING IN A PATIENT OLDER AGE GROUPS
Matjukov A.A., Roshhupkin S.S
За последние 10-15 лет отмечается увеличение продолжительности жизни населения и, соответственно, возрастает доля больных старше 60 лет. Согласно геронтологической классификации ВОЗ к пожилому возрасту относят пациентов от 60 до 74 лет, к старческому – от 75 до 89 лет. Лечение лиц пожилого и старческого возраста является сложной и важной проблемой. Важность ее определяется тем, что сердечно-сосудистые болезни занимают первое место в структуре заболеваемости, а у людей пожилого возраста они протекают тяжелее, чаще ведут к осложнениям, смертельным исходам, причем, в каждом последующем 5-летии жизни смертность на 100 тыс. населения увеличивается в 2–2,5 раза. Существует тесная взаимосвязь между старением и сердечно-сосудистыми заболеваниями: к физиологическим возрастным изменениям у лиц пожилого и старческого возраста часто присоединяются нарушения, связанные с заболеванием; среди лиц старших возрастных групп резко увеличивается распространенность атеросклероза, ИБС, артериальной гипертензии, сосудистых заболеваний мозга. Все это