Альтернативный подход к ушиванию белой линии живота
Автор: Федосеев Андрей Владимирович, Инютин Александр Сергеевич, Жаныгулов Адылбек Дурсунбаевич, Муравьв Сергей Юрьевич, Бударев Вадим Николаевич, Ворначв Сергей Александрович
Журнал: Хирургическая практика @spractice
Рубрика: Оригинальные исследования
Статья в выпуске: 4, 2016 года.
Бесплатный доступ
Работа посвящена экспериментальной разработке способа ушивания апоневроза после лапаротомии. Проведено экспериментальное исследование на лабораторных животных. Всем проводилась лапаротомия, после чего апоневроз ушивался отдельным, непрерывным швом, непрерывным швом с расположением стежков в шахматном порядке и укрепляющим швом. На 7, 14, 60 сутки проводилось тензиометрическое исследование участков ткани вместе со швами, с последующим гистологическим исследованием. На основании данных гистологической картины, показателей прочности, эластичности исследуемых швов, сделаны выводы о приемуществе непрерывного ушивания апоневроза и роли укрепляющих швов. В клинической практике это позволит снизить риск развития послеоперационных вентральных грыж и эвентраций.
Лапаротомия, ушивание апоневроза, послеоперационная вентральная грыжа
Короткий адрес: https://sciup.org/142211691
IDR: 142211691
Текст научной статьи Альтернативный подход к ушиванию белой линии живота
Введение микроциркуляцию и трофику в тканях, и способствует возник-
Проблема развития послеоперационных вентральных грыж на сегодняшний день весьма актуальна [2, 3, 5, 7, 8, 9, 10]. Это во многом связано с частотой их развития. В частности после срединной лапаротомии грыжи образуются) в 7–24% случаев [2, 3, 7, 8, 10]. По нашим данным ПОГВ образуются в течении первого года у 17% больных [5]. Одним из направлений профилактики развития послеоперационных вентральных грыж является выбор техники ушивания белой линии живота после лапаротомии [1, 2, 4, 11, 12].
Среди сформулированных ещё в начале ХХ-века требований, выделяют необходимость прочного соединения краев дефекта брюшной стенки с минимальными натяжением и трав-матизацией прямых мышц живота и окружающей подкожной жировой клетчатки. Наряду с этим, швы должны противостоять повышенному внутрибрюшному давлению, что весьма актуально в ургентной хирургии, и напряжению мышц передней брюшной стенки на протяжении всего периода раневого процесса, вплоть до окончания реорганизации рубца. Поэтому важным принципом является выполнение пластики без натяжения тканей с учётом равномерной нагрузки на шов, а несоблюдение этих правил ведет к прорезыванию швов, нарушая новению послеоперационных грыж передней брюшной стенки и эвентраций [1, 4, 5, 11, 12, 13]. Несмотря на существование вышеуказанных принципов, в настоящее время отсутствует единая тактика ушивания лапаротомных ран [3]. Ввиду этого , важность разработки рационального способа ушивания белой линии живота, в особенности в ургентной хирургии, не вызывает сомнения.
Цель исследования: разработка способа ушивания апоневроза после срединной лапаротомии, препятствующему формированию эвентраций и послеоперационных вентральных грыж.
Материалы и методы
В эксперименте использовано 48 половозрелых белых крыс массой тела 220-300 г. Животных содержали в стандартных условиях вивария со свободным доступом к пище и воде. Всем животным в асептических условиях производилась срединная лапаротомия, с последующим ушиванием раны. С учётом способа ушивания, крысы разделены на 4 группы, по 12 животных в каждой. В первой группе апоневроз ушивался отдельными узловыми швами с шагом 4-5 мм, расстояние от края раны 4-5 мм (рис. 1).
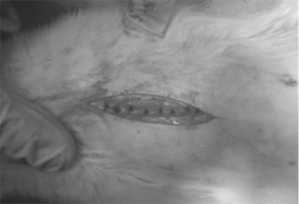
Рис. 1. Апоневроз, ушитый отдельным узловым швом
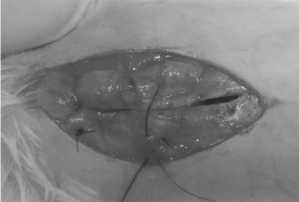
Рис. 4. Апоневроз, ушитый укрепляющими швами
Во второй группе применялся непрерывный шов с аналогичным шагом и расстоянием от края раны (рис. 2).
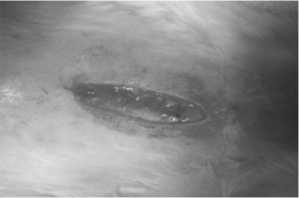
Рис. 2. Апоневроз, ушитый непрерывным швом швом
В третьей группе белая линия ушивалась непрерывным швом с расположением стежков в шахматном порядке (рис. 3).
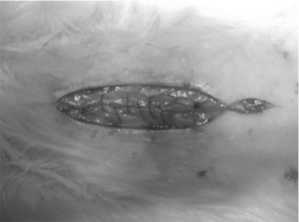
Рис. 3. Апоневроз, ушитый непрерывным швом с расположением стежков в шахматном порядке
Расстояние от большого стежка до края раны составило 6 мм., от малого 3 мм. Между стежками промежутки были в диапазоне 4-5 мм.
В четвёртой группе апоневроз ушивался разработанными укрепляющими швами (рис. 4).
Задачами разработки укрепляющего шва являются:
-
1. снижение нагрузки на непрерывный шов, особенно в случаях повышенного внутрибрюшного давления.
-
2. Укрепление «слабых мест» апоневроза после лапаротомии.
-
3. Предотвращение излишнего натяжения краёв раны и нити при наложении обвивного шва.
-
4. Сохранение состоятельности шва апоневроза в случае возможной ревизии раны при ёе нагноении.
Для наложения швов использовалась монофиламентная нить Prolen 3-0. Кожная рана ушивалась лавсаном. На 7, 14 и 60 сутки участки апоневроза с мышечной тканью размерами 2Х3 см с исследуемыми швами в каждой группе были иссечены. Данные животные выведены из эксперимента. Полученный материал подвергнули тензиометрическому исследованию на динамометре электронном АЦД/1Р-0,1/1И-2 (компания НПО «Мега Тонн Электронные Динамометры» Санкт-Петербург). Исследовали прочность и эластичность шва. Прочность измеряли в Ньютонах (Н). Эластичность (Е) измеряли в процентах (%).
Для этого участки ушитого апоневроза закрепляли в разрывном устройстве прибора при расстоянии между зажимами 1 см., подвергая деформации. Оставшиеся участки апоневроза вместе со швами подвергнули гистологическому исследованию. Оценивалась площадь клеточного инфильтрата, площадь очагов некроза, площадь новообразованных сосудов, активность ангиогенеза, степень зрелости грануляционной ткани.
Результаты и обсуждение
Проведённое тензиометрическое исследование показало, что на 7 сутки прочность отдельного узлового шва составила от 2,7 Н до 5,8 Н (в ср. 3,94+ 0,9 Н), непрерывного шва от 4,2 Н до 8,3Н (в ср. 6,05 + 1.15 Н), непрерывного шва с расположением стежков в шахматном порядке от 5,4 Н до 9,1Н (в ср. 7,2 + 1.45 Н). В случае укрепляющего шва от 7,84 Н до 14,2 Н (в ср. 11,63 + 2,31 Н). К 14 суткам наблюдалось увеличение прочности всех исследуемых швов. Показатель прочности отдельного узлового шва был от 11,7 Н до 16,6 Н (в ср. 13,9 + 1,7 Н), в случае непрерывного шва от 13,7 Н до 20,5 Н (в ср. 17,3+ 2,2 Н), непрерывного с расположением стежков в шахматном порядке от 19,1 Н до 24,5 Н (в ср. 21,35+ 1,57 Н), укрепляющего от 27,2 Н до 31,2 Н (в ср. 29,17 + 1,27 Н). На 60 сутки прочность отдельного узлового шва была от 31,3 Н до 50,2 Н (в ср. 43,8 + 6,2 Н), в случае обвивного шва от 44,1 Н до 68,6 Н (в ср. 54,8 + 7,1 Н), непрерывного шва с расположением стежков в шахматном порядке от 45,2 Н до 67,3 Н (в ср. 55,1+ 7,6 Н), укрепляющего от 49,1 Н до 63,6 Н (в ср. 53,7+ 6,81 Н), (рис. 5).
Таким образом, наименьшая прочность была у отдельного узлового шва во все сроки наблюдения. Непрерывный шов с расположением стежков в шахматном порядке превосходил по прочности классический непрерывный шов при их анализе на 7 и 14 сутки на 16% и 19% соответственно. Наиболее прочным на 7 и 14 сутки был укрепляющий шов. К 60 суткам прочност- ные характеристики непрерывного и непрерывного шва с расположением стежков в шахматном порядке были практически одинаковыми. Прочность укрепляющего шва была значительно больше обвивного шва, но не превосходила непрерывные швы.
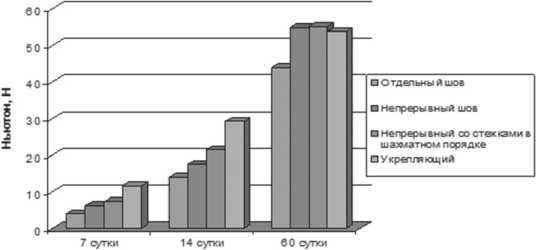
Рис. 5. Сравнительная характеристика прочности швов
При оценке эластичности швов, последняя находилась в обратной зависимости от прочности, то есть с увеличением прочности эластичность уменьшалась. При этом наибольшая эластичность была в случае отдельного шва (от 172,2 до 85,64%), а наименьшая при растяжении непрерывного шва с расположением стежков в шахматном порядке (от 155,5 до 61,2%). Укрепляющий шов показал наименьшую эластичность на 7 и 14 сутки (в ср. 155,5% и 76,75%). К 60 суткам эластичность укрепляющего шва составила в среднем 66,75 %, что на 19 % меньше, чем у отдельного шва, но на 5 % больше, чем у непрерывного с расположением стежков в шахматном порядке и на 2% больше, чем у классического непрерывного шва (рис. 6).
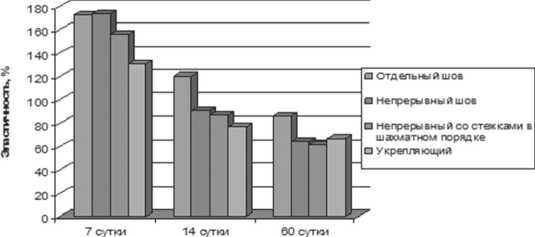
Рис. 6. Сравнительная характеристика эластичности швов
При гистологическом исследовании на 7 и 14 сутки площадь клеточного инфильтрата достоверно была больше в случае отдельного шва (рис. 7).
В группах с непрерывными швами в случае расположения стежков в шахматном порядке инфильтрация была меньше, чем при обычном непрерывном шве. Очаги некроза отсутствовали в группах с непрерывным швом и присутствовали небольшой площадью или отсутствовали в случае с отдельным швом. Неоангиогенез с большей площадью новообразованных сосудов преобладал в группе с непрерывным швом (рис. 8).
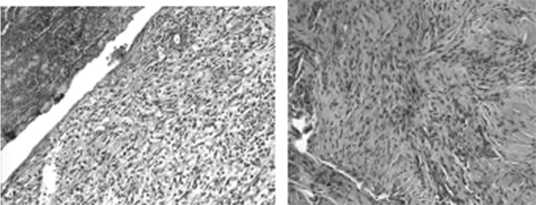
Рис. 7. Гистологическая картина отдельного шва на 7 (слева) и 14 сутки (справа) Гем.-эоз. ув. ×200
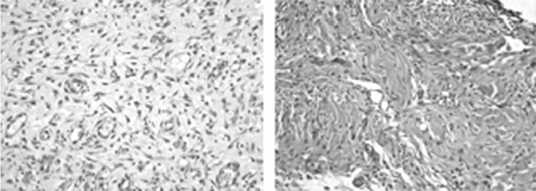
Рис. 8. Гистологическая картина непрерывного шва (слева) и непрерывного шва (справа) с расположением стежков в шахматном порядке на 14 сутки. Гем.-эоз. ув. × 200.
В случае укрепляющего шва на 7 и 14 сутки площадь клеточного инфильтрата была меньше, чем при отдельном ушивании, но больше, чем в случаях с непрерывным швом. Очаги некрозов отсутствовали.
Степень развития грануляционной ткани на 7 сутки была выше при непрерывном шве с расположением стежков в шахматном порядке, а наименьшая степень в случае отдельного шва. На 14 сутки достоверных различий этого критерия в группах отмечено не было. На 60 сутки во всех группах сформировался зрелый соединительнотканный рубец, с отсутствием очагов некрозов, инфильтрации, хотя присутствовал факт наличия олеогранулёмы в случае с отдельным швом (рис. 9).
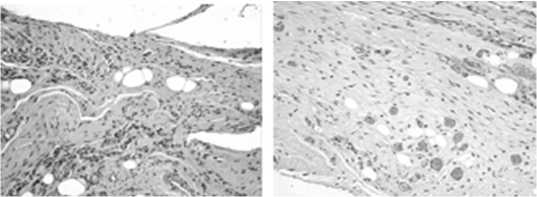
Рис. 9. Гистологическая картина отдельного шва (слева) и непрерывного шва с расположением стежков в шахматном порядке (справа) на 60 сутки.
Гем.-эоз. ув. ×200
По результатам исследования нами разработан и апробирован в условиях ургентной хирургии способ ушивания апоневроза после лапаротомии (заявка на изобретение № 2016141693), позволяющий создать оптимальные условия для заживления срединных лапаротомных ран, предотвратить развитие эвен-траций и послеоперационных вентральных грыж. Сущность способа состоит в том, что после ушивания брюшины, производят ушивание апоневроза лапаротомной раны укрепляющими швами, расстояние между которыми составляет 5см, а затем накладывается непрерывный шов с расположением стежков в шахматном порядке. Расстояние между стежками в случае непрерывного шва составляет 0,5 см., от края раны при формировании больших стежков 1см, а при формировании малых 0,5 см. В случае укрепляющего шва первый вкол делается отступя 1 см от линии разреза апоневроза, параллельно последнему с вы-колом через 1 см. Затем в косом направлении в сторону линии разреза и 1 вкола делается третий вкол, отступя 0,5 см. от края разреза. Выкол делается на противоположной стороне апоневроза в косом направлении на расстоянии 0,5 см. от края раны. Следующий вкол производится в том же косом направлении, что и предыдущий выкол, но на расстоянии 1 см. от края раны, а последующий выкол параллельно краю раны под острым углом к предыдущему ходу нити. Далее вкол делается в косом направлении под острым углом к предыдущему ходу нити на расстоянии 0,5 см. от линии разреза, а выкол на противоположной стороне разреза в том же косом направлении на расстоянии 0,5 см. от края раны. При этом данный выкол находится на расстоянии 0,5 см. от самого первого вкола при формировании укрепляющего шва. После этого производится завязывание узла любым традиционным способом.
К настоящему времени предлагаемый способ применен на 30 пациентах, оперированных в экстренном порядке на органах брюшной полости с использованием срединного лапаротомно-го доступа. Эвентраций в раннем послеоперационном периоде не было. Наблюдение в течение 6 месяцев послеоперационного периода показало отсутствие дефектов и грыжевых выпячиваний в области шва срединного лапаротомного доступа.
Выводы
-
1. Использование непрерывного ушивания лапаротомной раны, по сравнению с отдельным, не вызывает чрезмерного сдавления тканей в местах проколов апоневроза, равномерно распределяя нагрузку по всей длине шва, что проявляется в меньшей инфильтрации тканей, более выраженным неоангио-гинезом и формированием зрелой грануляционной ткани.
-
2. Послеоперационный рубец, образованный после ушивания апоневроза отдельными узловыми швами, уступает непрерывным способам ушивания по прочности от 20% до 27%., отличается более высокой растяжимостью рубца, что является одним из факторов, способствующих образованию послеоперационных грыж передней брюшной стенки.
-
3. Непрерывный шов с расположение стежков в шахматном порядке, в отличие от классического непрерывного ушивания
-
4. Укрепляющий шов за счёт своих высоких прочностных характеристик в первые 2 недели послеоперационного периода позволяет уменьшить нагрузку на непрерывный шов, обеспечив более полноценное заживление тканей.
-
5. Применение предложенного способа ушивания белой линии живота в ургентной хирургии служит методом профилактики эвентраций и послеоперационных вентральных грыж.
способствует более равномерному распределению нагрузки на края апоневроза, снижая риск его разволокнения, тем самым повышая его прочность до 67,3Н и снижая эластичность до 61,2%.
Список литературы Альтернативный подход к ушиванию белой линии живота
- Измайлов С.Г., Бодров А.А. Способ ушивания срединных лапаротомных ран//Хирургия. 2005. №7. С.28-32.
- Кузнецов Н.А., Счастливцев И.В., Цаплин С.Н. Роль операционного доступа в развитии послеоперационных вентральных грыж//Хирургия. Журнал имени Н.И. Пирогова. 2011. №7. С. 62-67.
- Самарцев В. А., Гаврилов В. А. Ушивание срединных лапаротомных ран: современное состояние проблемы//Хирургическая практика. 2013. №2. С.10-14.
- Султангазиев Р.А., Бебезов Х.С., Нурманбетов Д.Н., Абиров К.Э., Тогочуев А.А. Операционный доступ и способ ушивания передней брюшной стенки у больных портальной гипертензией//Вестник КРСУ 2015. Т.15, № 7. С.146-148.
- Федосеев А.В., Муравьев С.Ю., Инютин А.С., Сифоров Р.В. К вопросу о превентивном протезировании передней брюшной стенки. В кн.: XII конференция «Актуальные вопросы Герниологии» (29 -30 октября 2015 года). Москва,2015. С.119-120.
- Юрасов А.В. Выбор метода пластики послеоперационных вентральных грыж//Анналы хирургии. 2010. №6. С. 23-27.
- Berger D., Lux A. Operative therapie der narbenherni technische prinzipien//Chirurg. 2013. Bd. 84. S. 1001-1011.
- Den Hartog D., Dur A.H., Kamphuis A.G. Comparison of ultrasonography with computed tomography in the diagnosis of incisional Hernias//Hernia. 2009. Vol.13, №1. Р. 45-48.
- Dur A.H., den Hartog D., Tuinebreijer W.E. Low recurrence rate of a two-layered closure repair for primary and recurrent midline incisional Hernia without mesh//Hernia. 2009. Vol.13, №.4. Р.421-426.
- Georgiev-Hristov T., Celdran A. Comment to: A systematic review of the surgical treatment of large incisional Hernia//Hernia. 2015. Vol. 2. P. 89-101.
- Llaguna O.H., Avgerinos D.V., Lugo J.Z. Incidence and risk factors for the development of incisional hernia following elective laparoscopic versus open colon resections//Am J Surg. 2010. Vol.199, №2. P.263-265.
- Millbourn D., Cengiz Y., Israelsson L.A. Effect of stitch length on wound complications after closure of midline incisions: a random ized controlled trial//Arch Surg. 2009. Vol.144, № 11. P 1056-1059.
- Rahbari N.N., Knebel P., Diener M.K. et al. Current practice of abdominal wall closure in elective surgery. Is there any consensus?//BMC Surg. 2009. Vol.15, № 9. P 8.


