Анализ акушерских и перинатальных осложнений у пациенток, перенесших новую коронавирусную инфекцию COVID-19
Автор: Куракина К.Э., Латникова В.А., Недбайло С.А., Трусов Н.Е.
Журнал: Огарёв-online @ogarev-online
Статья в выпуске: 3 т.11, 2023 года.
Бесплатный доступ
Новая коронавирусная инфекция, которой был присвоен статус пандемии, по-новому открыла проблему экстрагенитальной патологии беременности. Физиологические особенности, присущие периоду гестации, делают женщин особой группой риска в структуре заболеваемости коронавирусной инфекцией. Риск госпитализации в отделение реанимации у беременных с коронавирусной инфекцией выше, чем у небеременных пациенток фертильного возраста. У пациенток с коронавирусной инфекцией чаще наблюдаются осложнения беременности и родов.
Беременность, коронавирусная инфекция, факторы риска
Короткий адрес: https://sciup.org/147250376
IDR: 147250376 | УДК: 618.3-06
Analysis of obstetric and perinatal complications in patients with new coronavirus infection COVID-19
A new coronavirus infection, which was given the status of a pandemic, opened up the problem of extragenital pathology of pregnancy in a new way. The physiological characteristics inherent in the gestation period make women a special risk group in the structure of the incidence of coronavirus infection. The risk of hospitalization in the intensive care unit in pregnant women with coronavirus infection is higher than in non-pregnant patients of childbearing age. Patients with coronavirus infection are more likely to experience complications of pregnancy and childbirth.
Текст научной статьи Анализ акушерских и перинатальных осложнений у пациенток, перенесших новую коронавирусную инфекцию COVID-19
В среднем уровень инфицированности беременных коронавирусной инфекцией составляет около 10%. С точки зрения симптоматики, новая коронавирусная инфекция (НКИ) во время гестации протекает также, как у небеременных женщин: отмечается лихорадка, кашель, одышка, астеновегетативный синдром, миалгии, диарея, боли в горле, озноб, потеря вкуса и запаха, и не имеет отличий от общей популяции [3; 5]. Физиологические изменения, возникающие в дыхательной и кровеносной системах при беременности, снижают толерантность к гипоксии и могут ухудшать клинические исходы при инфицировании вирусом [1]. Физиологические изменения формы грудной клетки и подъем диафрагмы из-за ее смещения беременной маткой вызывают изменения дыхательной функции. Хотя дыхательный объем увеличивается на 30–40 %, уменьшение объема грудной клетки приводит к снижению функциональной остаточной емкости легких с ранних сроков беременности. Снижение общей емкости легких и нарушение мукоцилиарного клиренса делают беременных женщин более восприимчивыми к тяжелым респираторным инфекциям, такими как COVID-19. Во время беременности уровни циркулирующих факторов свертывания крови и фибринолитических факторов, таких как плазмин, выше, и они могут быть вовлечены в патогенез инфекции SARS-CoV-2. Беременные женщины подвержены повышенному риску тромбоэмболических осложнений с сопутствующей смертностью. Следовательно, беременные женщины с COVID-19 могут иметь аддитивные или синергетические факторы риска тромбоза. Это делает женщин более уязвимыми к тяжелым симптомам вирусных инфекций. В то же время, риск госпитализации в отделение реанимации у беременных с подтвержденным диагнозом НКИ выше, чем у небеременных пациенток фертильного возраста. Беременные нуждаются в инвазивной вентиляции легких, экстракорпоральной мембранной оксигенации чаще, чем небеременные женщины репродуктивного возраста. Симптоматический COVID-19 связывают с повышенным риском кесарева сечения и преждевременных родов по сравнению с бессимптомным течением COVID-19. По сравнению с легкой формой COVID-19, тяжелая форма COVID-19 более тесно связана с преэклампсией, гестационным диабетом, преждевременными родами и низкой массой тела при рождении. Факторы риска, которые связаны с тяжелым течением НКИ во время беременности – сопутствующие заболевания (повышенный индекс массы тела, бронхиальная астма, артериальная гипертензия, сахарный диабет, анемия) [7; 9; 10].
У пациенток с COVID-19 чаще наблюдается невынашивание беременности и преждевременные роды, преэклампсия, преждевременный разрыв плодных оболочек и задержка развития плода. В связи с развивающимися акушерскими осложнениями высок процент родоразрешающих операций, в первую очередь кесарева сечения. В послеродовом периоде частым осложнением у пациенток с COVID-19 являются гипотонические кровотечения после родов. Задокументирована внутриутробная передача SARS-CoV-2, хотя и встречающаяся редко. Возможно, это связано с низким уровнем виремии SARS-CoV-2 и снижением коэкспрессии ангиотензинпревращающего фермента-2 и трансмембранной серинпротеазы-2, необходимых для проникновения SARS-CoV-2 в клетки плаценты. Среди перинатальных осложнений наиболее часто регистрируются дистресс-синдром плода, низкая масса тела и асфиксия новорожденных; повышена госпитализация новорожденных в отделение реанимации. Имеются убедительные доказательства, подтверждающие преимущества раннего контакта кожа к коже после рождения и грудного вскармливания, включая улучшение связи матери и ребенка и улучшение перинатальных исходов. Инфицирование при поступлении новорожденного после рождения матери с перинатальной инфекцией SARS-CoV-2 считается маловероятным, поэтому ВОЗ рекомендует держать вместе инфицированных COVID матерей и их детей, поощряя грудное вскармливание с соблюдением разумных мер гигиены. Женщинам, которые находятся в критическом состоянии с возможными периодами разлуки со своим новорожденным из-за нахождения в отделении реанимации и интенсивной терапии, следует оказывать всестороннюю поддержку с участием, при необходимости, со стороны психолога лечебного учреждения [11].
Цель работы: выявить и оценить особенности течения беременности и перинатальные исходы у женщин с коронавирусной инфекцией.
Материалы и методы. Ретроспективно проводился анализ карт 121 беременных женщин, перенесших COVID-19 во время беременности, поступивших на роды в 2021-2022 годах. Группа сравнения: 118 рожениц, не переносивших новую коронавирусную инфекцию. Верификация инфекции SARS-CoV-2 проведена в соответствии с регламентированными приказами, клиническими протоколами Министерства здравоохранения РФ. Статистическая обработка результатов проведена с использованием пакета Microsoft Office Excel методами описательной статистики. Различия считались статистически значимыми при р <0,05.
Результаты исследования. Средний возраст пациенток с COVID-19 составил 30±2,3 года (p = 0,03). Первородящими были 43,7% женщин основной группы, повторнородящими 56,3%, в группе сравнения 58,4% и 41,6% соответственно (р = 0,02). Диагноз COVID-19 был установлен в I триместре беременности у 54,2% женщин, во II триместре – у 45,8%. Легкая степень течения инфекции была установлена в 23,7% наблюдений, остальным 76,3% выставлена средняя степень тяжести течения НКИ, что сопровождалось акушерскими осложнениями и потребовало госпитализации в акушерский стационар (р = 0,03).
Чаще всего течение беременности осложнялось угрозой прерывания беременности у 44,2% пациенток основной группы (в группе сравнения у 12,3%, р = 0,03). Преждевременные роды произошли в 46,5% и 6,2% соответственно исследуемым группам (р = 0,02).
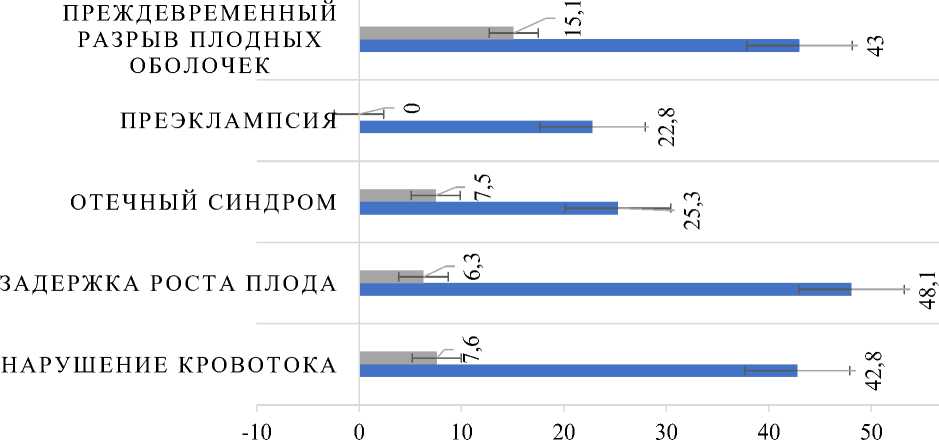
Плацентарная недостаточность в виде нарушений маточно-плацентарного и плодовоплацентарного кровотока различных степеней диагностирована в 42,8% наблюдений основной группы и 7,6% группы сравнения (р = 0,03), задержка роста плода - в 48,1% и в 6,3% (р = 0,02). Отеки, вызванные беременностью, распознали у 25,3% и 7,5% женщин исследуемых групп (р = 0,04). Преэклампсия наблюдалась лишь в основной группе (22,8%). Многоводие и маловодием диагностировали в 25,3% основной группы и в 6,3% группы сравнения (р = 0,04). Преждевременный разрыв плодных оболочек наблюдался в 43% случаев у пациенток
|
Преждевремен |
|
|
Нарушение кровотока |
Задержка Отечный ный разрыв Преэклампсия роста плода синдром плодных оболочек |
|
■ Группа сравнения 7,6 ■ Основная группа 42,8 |
6,3 7,5 0 15,1 48,1 25,3 22,8 43 |
Рис. 1. Структура акушерских и перинатальных осложнений у пациенток, перенесших НКИ, вызванную SARS-CoV-2.
основной группы и в 15,1% (p = 0,01), данные представлены на рисунке 1.
Во время родов у женщин с COVID-19 чаще выставлялся диагноз дистресс-синдром и асфиксия плода в 41,7% наблюдений основной группы и 8,2% группы сравнения (р = 0,02). У новорожденных младенцев чаще выявлялась задержка роста плода (в 52,2% наблюдений и – в 6,1% соответственно исследовательским группам (р = 0,01) и поражение центральной нервной системы в 16,3% основной группы и в 6,5% группы сравнения (р = 0,04).
В структуре экстрагенитальной патологии на первом месте была хроническая железодефицитная анемия (51,4% и 13,71%; р = 0,02), далее ожирение (34,7% и 5,9%; р = 0,02), бронхиальная астма (18,4% и 2,3%; р = 0,01), гестационный диабет (17,2% и 2,0%; р = 0,03).
Таким образом, у беременных женщин, перенесших НКИ COVID-19 во время гестации, чаще наблюдаются акушерские и перинатальные осложнения. На фоне вирусных инфекций чаще формируется внутриутробная инфекция, задержка роста плода [10, 3]. При формировании внутриутробной инфекции часто развивается и другая перинатальная патология, повышается заболеваемость новорожденных [1; 5; 10], в том числе из-за наличия большого количества сопутствующих заболеваний [8].
Выводы.
-
1. Беременные женщины, перенесшие коронавирусную инфекцию во время гестации, более склонны к угрозе прерывания беременности, преждевременных родов, плацентарной недостаточности, задержки роста плода, отеков, связанных с беременностью, преэклампсии, многоводия и маловодия, а также дистресса и асфиксии новорожденного.
-
2. Экстрагенитальная патология, включая хроническую анемию, вызванную дефицитом железа, ожирение, астму и гестационный диабет, чаще встречается у женщин с COVID-19.
-
3. Среди неонатальных патологий наиболее распространены низкая масса тела при рождении наряду с дистрессом плода и поражением нервной системы.


