Анализ частоты и структуры врожденных пороков сердца у детей
Автор: Зарипов Д.Э.
Журнал: Бюллетень науки и практики @bulletennauki
Рубрика: Медицинские науки
Статья в выпуске: 3 т.10, 2024 года.
Бесплатный доступ
В статье предоставлена частота встречаемости и структура врожденных пороков сердца. Обследование проведено у 1492 детей в Научно-исследовательском институте хирургии сердца и трансплантации органов г. Бишкек, Кыргызской Республики. Среди всех форм врожденных пороков сердца у детей преобладали пациенты с обогащением малого круга кровообращения без цианоза -1318 (88,3%) пациентов.
Врожденные пороки сердца, обеднение малого круга кровообращения, цианоз, кровоток, большой круг кровообращения
Короткий адрес: https://sciup.org/14129885
IDR: 14129885 | УДК: 616-126-002, | DOI: 10.33619/2414-2948/100/46
Analysis of the frequency and structure of congenital heart defects in children
The article provides the frequency of their occurrence and the structure of congenital heart defects in 1,492 children according to the Scientific Research Institute of Heart Surgery and Organ Transplantation in Bishkek, Kyrgyz Republic. Among all forms of congenital heart defects in children, patients with enrichment of the small circle of blood circulation without cyanosis prevailed -1318 (88.3%) patients.
Текст научной статьи Анализ частоты и структуры врожденных пороков сердца у детей
Бюллетень науки и практики / Bulletin of Science and Practice
УДК 616-126-002; 616.12-007.2
На сегодняшний день врожденные пороки сердца (ВПС) у детей занимают важное место в педиатрической кардиологии и общественном здравоохранении. Эти пороки представляют собой структурные аномалии сердца, возникающие на этапе эмбрионального развития. ВПС могут варьироваться по типу и степени тяжести, влияя на функцию сердечнососудистой системы у детей. К сожалению, ВПС — лидирующие позиции по распространенности в сравнении с другими пороками развития у детей и остаются ведущей причиной их смерти [1–3].
Прогнозируется дальнейший рост распространенности ВПС у детей, что связано совершенствованием диагностических методик, связанных с увеличением специалистов ультразвуковой диагностики и улучшением визуализирующих техник [4, 5].
В докладе Американской кардиологической ассоциации (American Heart Association, АНА) было замечено, что в США в 2017 г. как минимум — 40 000 детей с ВПС, что составляет 1% новорожденных. Из них около 25% живорожденных, или 2,4/1000, потребовалось инвазивные методы лечения в течение первого года жизни ребенку [6].
Частота ВПС средней тяжести и тяжелых форм среди детей США составляет около 6 случаев на 1000 живорожденных, увеличивается до 19/1000 при включении детей с двустворчатым аортальным клапаном и до 75/1000 при учете точечных мышечных дефектов межжелудочковой перегородки (ДМЖП) [7]. По данным Европейского регистра врожденных пороков развития, в период 2010–2014 гг. распространенность всех ВПС составила 8,1, в т. ч. тяжелых проявлений — 2,2 на 1000 новорожденных [5, 8]. A. J. Marelli и соавт. в 2007 г. опубликовали результаты большого исследования, охватывающего период 1985–2000 гг., и продемонстрировавшего увеличение доли тяжелых ВПС в детской популяции на 22% [7].
При изучении данной проблемы были обнаружены значительные географические различия распространенности ВПС среди живорожденных в мире, при этом самая высокая наблюдается в странах Азии и составляет 9,3/1000 [9]. В Китае распространенность ВПС, по данным на 2009 г., составляла 8,2/1000 человек, из них среди живорожденных — 6,7, а среди мертворожденных — до 168,8 [10]. Наиболее частыми ВПС были дефект межпредсердной перегородки (ДМПП) (34%), ОАП (24%), ДМЖП (11%). В Индии в 2014 г. частота встречаемости ВПС была 19/1000 новорожденных, в т. ч. ДМЖП (33%), ДМПП (19%), тетрада Фалло (16%) [11]. В Саудовской Аравии (по данным 1993–2003 гг.) распространенность ВПС находилась в диапазоне от 2,1 до 10,7/1000 человек, наиболее часто отмечались ДМЖП (30-40%), ДМПП (9-18%) и стеноз клапана легочной артерии (6–12%). В целом частота тяжелых ВПС составляла приблизительно 5,4/1000 живорожденных в год [7]. В Европе распространенность ВПС на 2011 г. составляла 6,9/1000 живорожденных, а в странах Северной Америки — 8,2/1000 живорожденных [12]. Наиболее распространенными ВПС у детей являлись ДМЖП, ДМПП, пороки клапана легочной артерии и ОАП [7]. По данным отечественных авторов (от 2008 г.), ВПС обнаруживаются у 7–17 на 1000 новорожденных детей [1].
В Кыргызской Республике ВПС являются одной из наиболее распространенных категорий врожденных аномалий. Они могут встречаться у 1-2% новорожденных.
Материалы и методы исследования
Все пациенты были разделены на четыре группы на основании классификация врожденных пороков сердца. В первую группу составили 1318 (88,3%) детей с обогащением малого круга кровообращения без цианоза. Во вторую группу вошли 49 (3,4%) пациентов с обогащением малого круга кровообращения с цианозом. Третью группу составил 108 (7,2%) больных с обеднением малого круга кровообращения с цианозом. В четвертую группу вошли 17 (1,1%) — препятствием кровотоку в большом круге кровообращения (Рисунок 1).
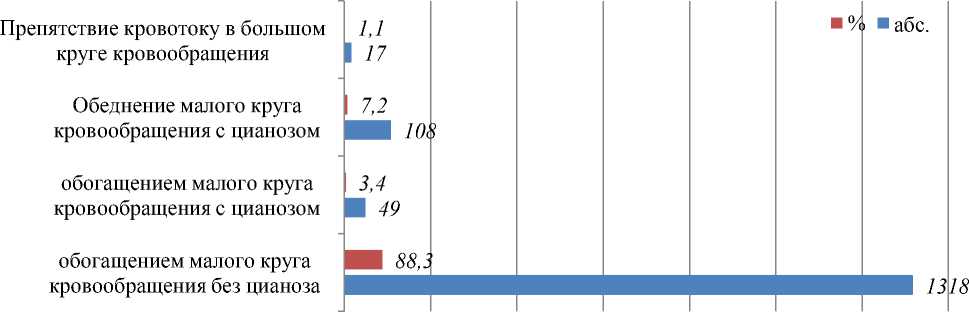
Рисунок 3.1. Распределение больных с ВПС по группам в зависимости от классификации
Возраст пациентов от 1 месяца до 16 лет.
Статистическая обработка материалов исследования проведена с помощью программы Excel и SPSS 16.0. Для статистической обработки полученных данных были использованы стандартные методы описательной и аналитической статистики.
Результаты и обсуждения
В 1 группу с обогащением малого круга кровообращения без цианоза вошли такие пороки как ДМЖП, ДМПП, ОАП.
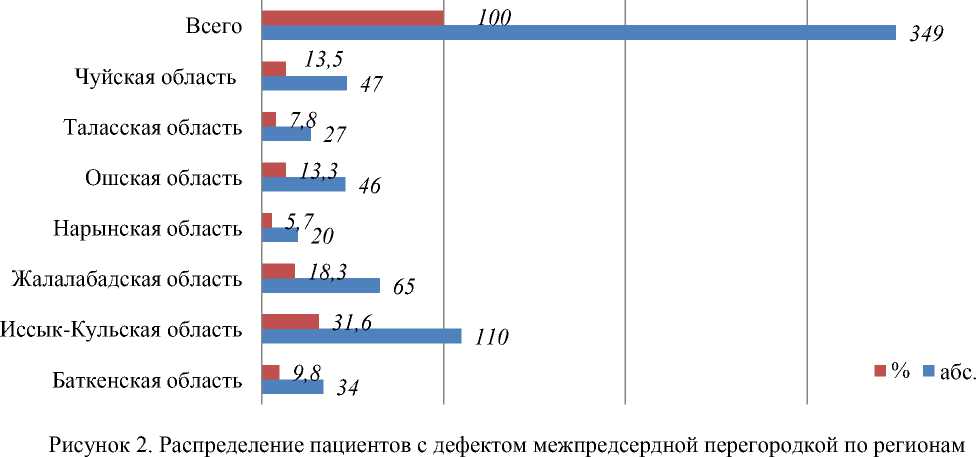
Как показано на Рисунке 2., в 1 группе с диагнозом «дефектом меж предсердной перегородки» (ДМПП) по регионам встречались у 349 детей, которые были разделены следующим образом: 34 (9,8%) дети из Баткенской области; 110 (31,6%) пациентов из Иссык-Кульской области; 65 (18,3%) больных из Жалал-Абадской области; 20 (5,7%) детей из Нарынской области; 46 (13,3%) пациентов из Ошской области; 27 (7,8%) больных из Таласской области; 47 (13,5%) детей из Чуйской области.
Таким образом. С ДМПП больше встречались пациенты (31,6%) из Иссык-Кульской области, далее из Жалал-Абадской области (18,3%), в равной степени по (13,3%) из Ошской области и (13,5%) из Чуйской области.
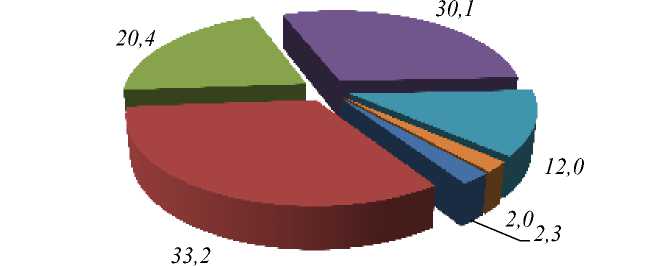
ДМПП больше встречались у 33,2% детей грудного возраста и 30,1% - дошкольного возраста. У 20,4% детей раннего детского возраста и у 12,0% - школьников был выявлен ДМПП. В меньшей степени ДМПП были установлены у 2,3% новорожденных и 2,0% подростков (Рисунок 3).
Как показано на Рисунке 4, по всем регионам с диагнозом «дефектом межжелудочковой перегородки» (ДМЖП) 677 детей. Большой степени выявлен ДМЖП у 158 (23,3%) детей из Жалал-Абадской области и у 145 (21,4%) пациентов – ДМЖП из Иссык-Кульской области. У 113 (16,7%) детей установлен ДМЖП из Ошской области, из Баткенской области выявлен ДМЖП у 101 (14,9%) больных. Из Чуйской области у 68 (10,1%) – ДМЖП. Меньшей степени установлен диагноз ДМЖП у 68 (10,1%) детей из Чуйской области и у 4 (6,5%) пациентов из Нарынской области.
новорожденные грудной возраст ранее детство дошкольный возраст школьный возраст подростковый возраст
Рисунок 3. Распределение пациентов с дефектом меж предсердной перегородкой п возрасту (%).
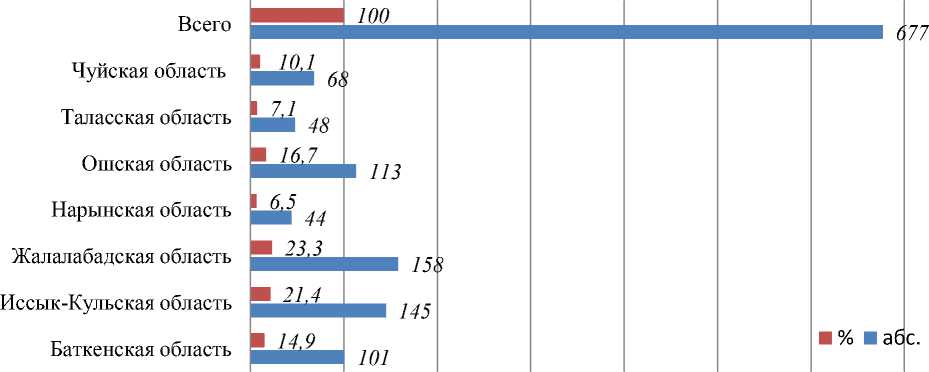
Рисунок 4. Распределение пациентов с дефектом меж желудочковой перегородкой по регионам
При распределение пациентов с дефектом межжелудочковой перегородкой по возрасту были распределены следующим образом: новорожденные – 1,8%; грудной возраст – 34,7%; ранний детский возраст – 27,0%; дошкольный возраст – 28,5%; школьный возраст – 7,1%; подростковый – 0,9 (Рисунок 5).
0,9 1,8
28,5
34,7
новорожденные грудной возраст ранее детство дошкольный возраст школьный возраст подростковый возраст
27,0
Рисунок 5 Распределение пациентов с дефектом меж желудочковой перегородкой по возрасту (%)
Открытым овальным протоком (ОАП) всего было выявлено 292 (100%). Наибольшей степени выявлены 68,8% (68) детей с ОАП из Иссык-Кульской области и у 19,9% (58) пациентов ОАП выявлены из Жалал-Абадской области. Из Баткенской области выявлен ОАП у 40 (13,6%) детей, у 30 (10,3%) пациентов из Нарынской области, и у 26 (8,9%) Таласской области. По 35 (12,0%) с ОАП – пациенты из Чуйской и Ошской области (рис.6).
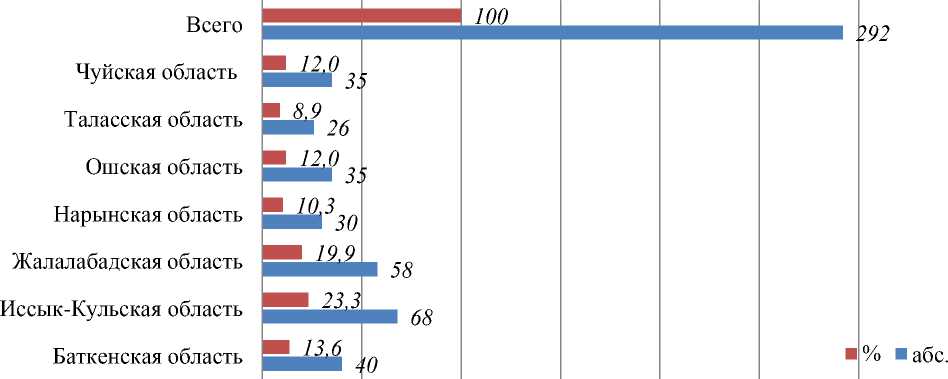
Рисунок 6. Распределение пациентов с открытым овальным протоком по регионам
Во 2 группу с обогащение малого круга кровообращения цианозом вошли такие пороки —ТАДЛВ, неполная АВК, ТМС, единственный желудочек сердца. Тотальный аномальный дренаж легочных вен (ТАДЛВ) был выявлен у 21 ребенка со всех регионов республики, из них в большой степени у 29,7% детей из Ошской области, и у 22,0% пациентов из Иссык-Кульской области и 19,4% детей из Иссык-Кульской области. Выявлены ТАДЛВ у 14,4% детей из Талаской области, у 9,6% пациентов из Чуйской области и у 4,9% больных из Нарынской области. Неполная АВК выявлена у 16 детей со всех регионов республики, из них у 31,6% детей из Нарынской области. Из Иссык-Кульской, Жалал-Абадской и Ошской области неполная АВК — по 18,6% детей.
Из Талаской и Чуйской области выявлены неполная АВК по 6,3% пациентов. Единственный желудочек сердца выявлен у 11 пациентов со всех регионов Республики, из них у 66,6% детей выявлен данный порок из Жалал-Абадской области. По 18,2% выявлены у детей из Ошской и Чуйской области. Обеднение малого круга кровообращения без цианоза -изолированный стеноз клапана легочной артерии (ИСЛА) — данный порок не выявлен у детей обратившихся за медицинской помощью в НЦХиТО.
В 3 группу — с обеднение малого круга кровообращения с цианозом Тетрадо Фалло, аномалия Эбштейна. Аномалия Эбштейна — редкий врожденным порок сердца, при котором трехстворчатый атриовентрикулярный клапан смещен в полость правого желудочка, т. е. расположен значительно ниже по току крови. Створки клапана тоже смещены и неправильно развиты вместе со всем мышечным и хордальным аппаратом, приводящим его в движение. Встречался порок у 1 ребенка из Ошской области. С пороком Тетрадо Фалло выявлено 107 детей по всем регионам республики. В большей степени был выявлен у 24 (22,4%) детей из Ошской области и у 20 (18,7%) из Иссык-Кульской области.
Данный порок имел место у 18 (16,8%) пациентов из Жалал-Абадской области, у 16 (15,0%) детей из Баткенской области и у 14 (13,1%) больных — из Чуйской области. Меньшей степени диагностирован у 8 (7,5%) детей из Талаской области и у 7 (6,5%) из Нарынской области (Рисунок 7).
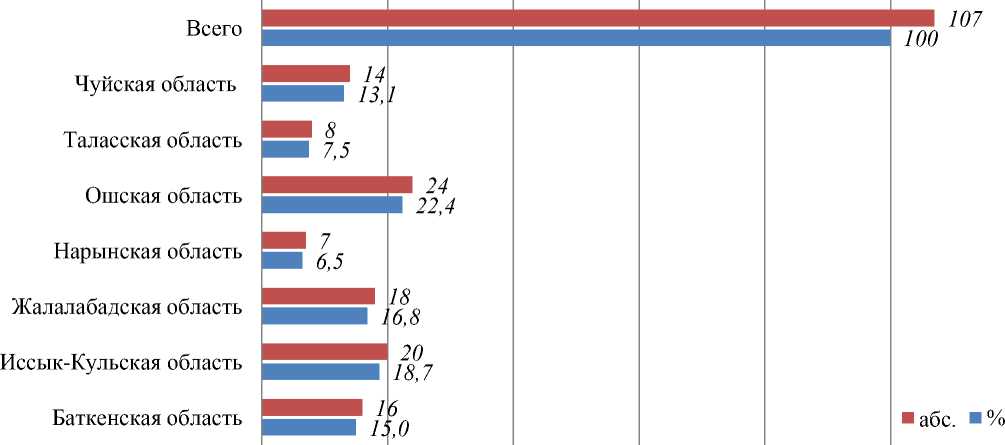
Рисунок 7. Распределение пациентов с Тетрадо Фалло в зависимости от места жительства
В состав 4 группы — с препятствие кровотоку в большом круге кровообращения -коартация аорты. Коарктацией аорты в значительной степени 35,3% детей — из Иссык-Кульской области, 23,5% пациентов — из Жалал-Абадской области, 17,6% обратились из Чуйской области, 11,8% пациентов прибыли из Таласской области, в равной степени по 5,9% — из Нарынской и Ошской области (Рисунок 8).
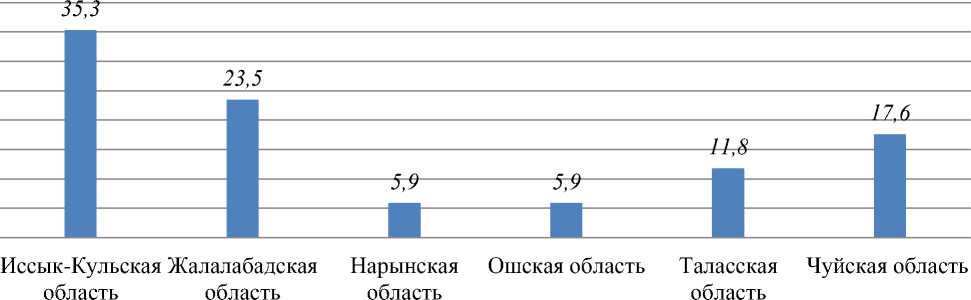
Рисунок 8. Распределение больных с коарктацией аорты в зависимости от места проживания (%).
Заключение
На основании полученных данных заболеваемости ВПС у детей по обращаемости в стационар третичного уровня здравоохранения можно сделать отдельные выводы:
-
- среди всех форм ВПС у детей преобладают пациенты с обогащением малого круга кровообращения без цианоза — 1318 (88,3%) пациентов;
-
- среди обследованных детей был выявлен редкий врожденным порок сердца Аномалия Эбштейна у одного ребенка из Ошской области;
-
- среди госпитализированных пациентов преобладали жители Чуйской, Джалал-Абадской, Иссык-Кульской и Ошской области, что было обусловлено доступностью специализированных лечебных учреждений (государственной или частной) в данных регионах;
-
- контингент госпитализированных больных по всем нозологическим формам ВПС у детей от 1 месяца до 16 летнего возраста;
-
- более позднее направления пациента для диагностики и проведения стационарного лечения позволили сделать следующее заключение:
-
- запоздалая диагностика ВПС у детей;
-
- недостатки или отсутствие диагностического процесса на первичном, вторичном уровне здравоохранения;
-
- отсутствие специалистов кардиологов на первичном и вторичном уровне здравоохранения.
Выявленные недостатки ведения пациентов с ВПС можно считать одним из резервов повышения качества и лечения до и после операционных в стационаре третичного уровня (отделении кардиологии).
С учетом вышеизложенного можно сказать о том, что многолетняя динамика ВПС у детей формируется под воздействием длительно действующих и нерегулярных, случайно возникающих причин.
Список литературы Анализ частоты и структуры врожденных пороков сердца у детей
- Jenkins K. J., Correa A., Feinstein J. A., Botto L., Britt A. E., Daniels S. R., Webb C. L. Noninherited risk factors and congenital cardiovascular defects: current knowledge: a scientific statement from the American Heart Association Council on Cardiovascular Disease in the Young: endorsed by the American Academy of Pediatrics // Circulation. 2007. V. 115. №23. P. 2995-3014. https://doi.org/10.1161/CIRCULATIONAHA.106.183216
- Update A. H. A. S. Heart disease and stroke statistics–2017 update // Circulation. 2017. V. 135. P. e146-e603.
- Krasuski R. A., Bashore T. M. Congenital heart disease epidemiology in the United States: blindly feeling for the charging elephant // Circulation. 2016. V. 134. №2. P. 110-113. https://doi.org/10.1161/CIRCULATIONAHA.116.023370
- Mozaffarian D., Benjamin E. J., Go A. S., Arnett D. K., Blaha M. J., Cushman M., Turner M. B. Heart disease and stroke statistics - 2016 update: a report from the American Heart Association // Circulation. 2016. V. 133. №4. P. e38-e360. https://doi.org/10.1161/CIR.0000000000000350
- Morris J. K., Wellesley D. G., Barisic I., Addor M. C., Bergman J. E., Braz P., Garne E.Epidemiology of congenital cerebral anomalies in Europe: a multicentre, population-based EUROCAT study // Archives of disease in childhood. 2019. V. 104. №12. P. 1181-1187. https://doi.org/10.1136/archdischild-2018-316733
- Hoffman J. I. E., Kaplan S., Liberthson R. R. Prevalence of congenital heart disease // American heart journal. 2004. V. 147. №3. P. 425-439. https://doi.org/10.1016/j.ahj.2003.05.003
- Marelli A. J., Mackie A. S., Ionescu-Ittu R., Rahme E., Pilote L. Congenital heart disease in the general population: changing prevalence and age distribution // Circulation. 2007. V. 115. №2. P. 163-172. https://doi.org/10.1161/CIRCULATIONAHA.106.627224
- Van Der Linde D., Konings E. E., Slager M. A., Witsenburg M., Helbing W. A., Takkenberg J. J., & Roos-Hesselink, J. W. Birth prevalence of congenital heart disease worldwide: a systematic review and meta-analysis // Journal of the American College of Cardiology. 2011. V. 58. №21. P. 2241-2247.
- Yang X. Y., Li X. F., Lü X. D., Liu Y. L. Incidence ofcongenital heart disease in Beijing, China // Chinese medical journal. 2009. V. 122. №10. P. 1128-1132. https://doi.org/10.3760/cma.j.issn.0366-6999.2009.10.002
- Bhardwaj R., Rai S. K., Yadav A. K., Lakhotia S., Agrawal D., Kumar A., Mohapatra B. Epidemiology of Congenital Heart Disease in I ndia // Congenital heart disease. 2015. V. 10. №5. P. 437-446. https://doi.org/10.1111/chd.12220
- Alenezi A. M., Albawardi N. M., Ali A., Househ M. S., Elmetwally A.The epidemiology of congenital heart diseases in Saudi Arabia: A systematic review // Journal of public health and epidemiology. 2015. V. 7. №7. P. 232-240. https://doi.org/10.5897/JPHE2015.0723
- Мутафьян О. А. Детская кардиология. М.: ГЭОТАР-Медиа; 2009. 504 с.


