Анализ факторов инициации и прогрессирования диабетической нефропатии
Автор: Дамдинова Галина Хандажаповна, Халудорова Валентина Валерьевна
Журнал: Вестник Бурятского государственного университета. Философия @vestnik-bsu
Статья в выпуске: 12, 2010 года.
Бесплатный доступ
В статье рассматриваются факторы риска, влияющие на прогрессирование патологии почек у больных, страдающих сахарным диабетом. Полученные данные выявили следующие факторы риска: гипердислипидемия - 19,6%; ожирение 34,2% больных; артериальная гипертензия - 51%, в 87% случаев отмечался неудовлетворительный контроль уровня гликемии (HbAlс> 7,5%).
Сахарный диабет, диабетическая нефропатия, терминальная хроническая почечная недостаточность
Короткий адрес: https://sciup.org/148179228
IDR: 148179228 | УДК: 616.379-008.64
Analysis of the initiation and progressiveness of diabetic nephropathy
The article deals with the risk factors initiating the progressiveness of pathology of kidneys of patients suffering from diabetes mellitus. The given data showed the following risk factors: hyperdyslipidemia - 19,6%, fattening - 34,2%, hypertension - 51%. In 87% of cases unsatisfactory control of glycemia was marked
Текст обзорной статьи Анализ факторов инициации и прогрессирования диабетической нефропатии
Сахарный диабет (СД) – одно из наиболее распространенных заболеваний, являющееся причиной ранней инвалидизации и смертности. Сахарным диабетом страдает почти каждый 20-й житель Земли, и каждые 15 лет число больных удваивается. В настоящее время в Республике Бурятия на диспансерном учете состоит 10 860 больных сахарным диабетом, из них инвалидность имеют 4 753 человека. Ежемесячно в Улан-Удэ выявляется около 100 новых случаев диабета, на сегодняшний день зарегистрировано 7 тысяч 468 больных СД. Информирование во время ежегодных «Недель раннего выявления диабета» позволяет выявить (только за 1 неделю) 300 «новых» случаев нарушений углеводного обмена.
Более половины больных СД умирают от острых сердечно-сосудистых осложнений (инфаркт миокарда, инсульт), от терминальной хронической почечной недостаточности (ХПН), ишемии и гангрены нижних конечностей.
Число больных СД вдвое превышает численность больных, у которых почечная недостаточность развилась вследствие артериальной гипертензии (АГ). В связи с прогнозируемым увеличением распространенности СД во всем мире, по данным Всемирной организации здравоохранения, со 151 млн в 2000 г. до 221 млн человек в 2010 г. (в основном за счет больных СД типа 2), ожидается значительный рост популяции больных с почечной недостаточностью, нуждающихся в проведении заместительной почечной терапии.
Грозным осложнением СД является диабетическая нефропатия (ДН), которая представляет собой специфическое поражение почек, сопровождающееся формированием узелкового или диффузного гломерулосклероза. Оно приводит в конечном счете к полной утрате фильтрационной, азотовыделительной и других функций почек и смерти больных от терминальной почечной недостаточности, от сердечно-сосудистых «катастроф». Согласно современной классификации, утвержденной Минздравом России в 2000 г., выделяют следующие стадии развития ДН:
-
1. Стадия микроальбуминурии (экскреция альбумина с мочой в диапазоне от 30 до 300 мг/сутки), является обратимой (при условии сохранения идеальной компенсации углеводного обмена (гликированный гемоглобин HbAlc<7 %) и своевременном назначении нефропротективной терапии (ИАПФ, БРА)).
-
2. Стадия протеинурии с сохранной азотовыделительной функцией почек (экскреция альбумина с мочой более 300 мг/сутки или протеинурия менее 0,5 г/сутки), является необратимой, но можно замедлить прогрессирование при выявлении и коррекции факторов риска (нефропротективная терапия в комбинации с другими средствами).
-
3. Стадия хронической почечной недостаточности (ХПН), сопровождающаяся стойким снижением скорости клубочковой фильтрации (СКФ) менее 89 мл/мин/1,73 м2 (по классификация стадий ХБП K/ DOQI). При этом сохраняется протеинурия, нарастает гиперазотемия. Адекватный контроль АД, уровня гликемии и других метаболических нарушений, систематическое применение нефропротективной терапии, малобелковая диета, коррекция анемии позволяют замедлить прогрессирование почечной недостаточности.
Терминальная стадия ХПН (тХПН) (СКФ составляет 15 мл/мин/1,73 м2 и ниже) требует проведения заместительной почечной терапии (диализа или трансплантации почки).
В концептуальной модели «хронической болезни почек» (ХБП), в том числе и ДН, выделяют следующие группы факторов риска. Во-первых, немодифицируемые факторы риска: пожилой возраст, изначально низкая масса почечной паренхимы (олигонефрония), расовые и этнические особенности, семейный анамнез по ХБП. Во-вторых, модифицируемые факторы инициации и прогрессирования почечного повреждения: выраженная протеинурия, высокое АД, метаболические нарушения (плохой контроль гликемии, гипердислипидемия, гиперурикемия, гипергомоцистеинемия, нарушения фосфорно-кальциевого обмена), гиперкоагуляция, воздействие нефротоксичных лекарственных средств, ожире-ние/метаболический синдром, табакокурение.
Для выявления факторов прогрессирования патологии почек у больных, страдающих сахарным диабетом, нами был проведен ретроспективный анализ историй болезни 143 пациентов (из них – 93 (65%) женщины и 50 (35%) мужчин). Больные находились на стационарном лечении в эндокринологическом центре Республиканской клинической больницы им. Н.А. Семашко за период с июня по декабрь
2009 г. Оценивались пол, возраст, национальность, ИМТ, длительность заболевания СД, тип СД, уровень гликированного гемоглобина в крови, липидограмма, уровень азотемии, выраженность протеинурии, учитывались осложнения СД (ангиопатия, полинейропатия, энцефалопатия, нефропатия, ХПН), стадии ХБП, сопутствующие заболевания (ожирение, артериальная гипертензия, анемия, хронический пиелонефрит). Величина СКФ определялась расчетным методом (по формуле Коккрофт-Голт).
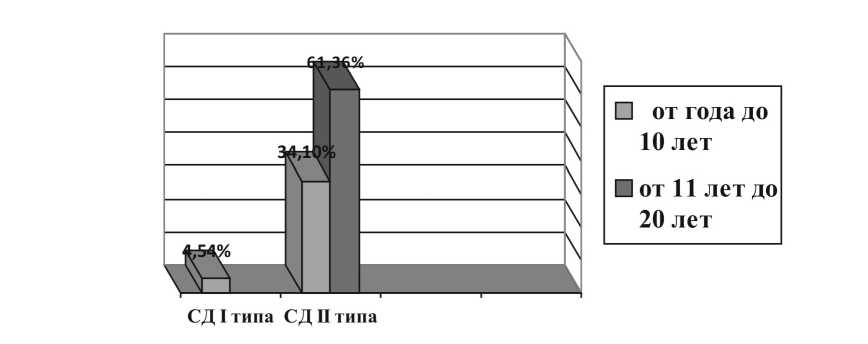
Рис.1. Диабетическая нефропатия при СД (n=44)
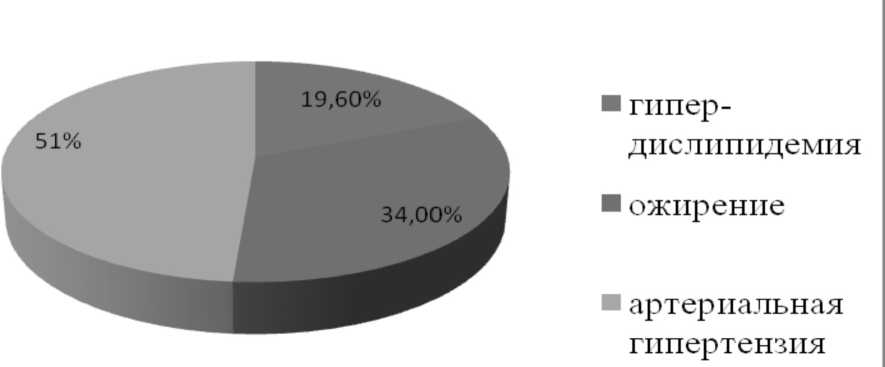
Рис. 2. Факторы риска при СД (n=143)
Заключение
На основании проведенных исследований выявлено:
-
1) из 143 больных большая часть (78%) страдает СД 2-го типа, на долю СД 1-го типа приходится 22% больных;
-
2) длительность заболевания у подавляющего числа больных (60%) составила от 1 года до 10 лет, у 34% больных – от 11 до 20 лет;
-
3) продолжительность СД 1-го типа варьировала от 1 года до 22 лет, «стаж» СД 2-го типа варьировал от 3 лет до 30 лет;
-
4) в возрастной группе 50-60 лет отмечалась наибольшая частота СД и, следовательно, частота и выраженность диабетической нефропатии;
-
5) диабетическая нефропатия диагностирована у 44 (31%) больных достаточно поздно (в стадии выраженной протеинурии): у 24,6% больных с СД 2-го типа, у 6,1% пациентов с СД 1-го типа. Таким образом, наблюдается поздняя диагностика ДН на амбулаторном этапе (уже в необратимой стадии ДН), что делает малоэффективной нефропротективную терапию. Согласно «концепции ХБП» у больных с СД и АГ необходимо активно выявлять микроальбуминурию 1 раз в 6 месяцев (с момента диагностики СД 2-го типа и через 5 лет после диагностики СД 1-го типа).
-
6) кроме того, достаточно часто встречалась инфекция мочевыводящих путей, хронический пиелонефрит (39%). Известно, что указанная патология значительно ускоряет нарушение функции почек и требует своевременного выявления и лечения;
-
7) у 32 % больных отмечается I стадия ХБП; II стадия – у 47%; III стадия – у 19,5%; IV стадия – у 0,6%; у 0,6% больных диагностирована V стадия ХБП; причем хроническая почечная недостаточность регистрируется у 21,7% больных;
-
8) у 73 (51%) больных СД наблюдалась артериальная гипертензия: гипертоническая болезнь – в 82% случаев, симптоматическая АГ – в 18% случаев;
-
9) выявлены следующие факторы риска инициации и прогрессирования нефропатии: гипердислипидемия – у 19,6% больных; ожирение – у 34,2%; артериальная гипертензия – у 51%, в 87% случаев отмечался неудовлетворительный контроль уровня гликемии (HbAlc>7,5%). Гиперлипидемия в сочетании с ожирением и артериальной гипертензией повышает активность факторов роста, стимулируя пролиферацию гладкомышечных клеток, фибробластов и тем самым участвует в развитии атероматоза и формировании атеросклеротического поражения сосудов. Следует признать, что на амбулаторном и госпитальном этапах ведения больных недостаточно активно выявляются, а следовательно, своевременно не коррегируются такие важные факторы риска прогрессирования поражения почек, как нарушения пуринового обмена, фосфорно-кальциевого обмена, гиперкоагуляция.


