Анализ коморбидной патологии у пациентов с хронической левожелудочковой недостаточностью
Автор: Захаров Ю.В., Давыдов С.И., Морозова В.А., Саймуаах М.С., Бабаева А.Р.
Журнал: Волгоградский научно-медицинский журнал @bulletin-volgmed
Статья в выпуске: 4 т.22, 2025 года.
Бесплатный доступ
Механизмы развития хронической сердечной недостаточности (ХСН) и факторы, влияющие на дисфункцию левого желудочка, представляют серьезный научно-практический интерес с позиции эффективной профилактики ХСН и ее прогрессирования. Цель работы. В наблюдательном ретроспективном исследовании проведен анализ частоты и спектра коморбидной патологии у пациентов с хронической левожелудочковой недостаточностью (ХЛСН) для оценки ассоциации некардиоваскулярной коморбидности с ХЛСН и ее тяжестью. Материалы и методы. Исследование включало 1 223 пациента, проходивших стационарное лечение по поводу ХСН в отделениях терапевтического профиля «ГУЗ Клиническая больница скорой медицинской помощи № 7» г. Волгограда в период с 2015 по 2024 г. При анализе некардиоваскулярной сопутствующей патологии учитывали наличие наиболее распространенных заболеваний внутренних органов и эндокринной системы: хронической обструктивной болезни легких (ХОБЛ), бронхиальной астмы (БА), хронической болезни почек (ХБП), сахарного диабета 2-го типа (СД 2), ожирения и метаболического синдрома (МС). Задачи исследования заключались в изучении частоты и спектра некардиоваскулярной коморбидности у пациентов с ХСН с анализом связи между возрастом пациентов с ХСЛН и частотой обнаружения коморбидной патологии, преобладающего типа ХЛСН в отдельных возрастных группах, а также с оценкой влияния некардиоваскулярной коморбидности на тип и тяжесть ХЛСН. Результаты и обсуждение. Исследование показало, что подавляющее большинство пациентов с ХЛСН (1 088 человек – 88,96 %) имело коморбидную патологию внутренних органов или эндокринной системы, при этом у 884 (72,28 %) из них диагностирована некардиоваскулярная коморбидность. Результаты подтвердили ассоциацию между возрастом и наличием коморбидных состояний, с наибольшей частотой регистрации сопутствующих заболеваний в группе старшего возраста. Было установлено, что в группе пациентов без изучаемой коморбидности преобладала ХСН с сохраненной фракцией выброса (СНсФВ), первого функционального класса (ФКI), тогда как пациенты с сопутствующей патологией чаще относились к функциональным классам II–IV и имели ХСН со сниженной фракцией выброса (СНнФВ). Статистический анализ с использованием критерия согласия подтвердил достоверную связь между возрастом, функциональным классом ХСН, показателями фракции выброса с одной стороны и наличием некардиоваскулярной коморбидности с другой. Корреляционный анализ показал сильную положительную корреляцию между функциональным классом и коморбидностью, что указывает на линейную зависимость между наличием сопутствующих заболеваний и тяжестью ХЛСН. Заключение. Таким образом, результаты исследования подтверждают важную роль некардиоваскулярной коморбидности в развитии и манифестации хронической левожелудочковой недостаточности.
Сердечная недостаточность, левожелудочковая недостаточность, коморбидность, фракция выброса
Короткий адрес: https://sciup.org/142246949
IDR: 142246949 | УДК: 616.122 | DOI: 10.19163/2658-4514-2025-22-4-58-66
Analysis of comorbidity in patients with chronic left ventricular failure
The mechanisms of chronic heart failure (CHF) development and the factors causing left ventricular dysfunction are of great scientific and practical interest in terms of effective prevention of CHF and its progression. Purpose of the work: In a observational retrospective study, an analysis of the frequency and spectrum of comorbid pathology in patients with chronic left ventricular failure (CLVF) was conducted in term to investigate the association of non-cardiovascular comorbidity and CLVF. Materials and methods: The study included 1,223 patients hospitalized for heart failure in the therapeutic profile departments of the State Healthcare Institution "Clinical Hospital of Emergency Medical Assistance No. 7" in Volgograd from 2015 to 2024. When analyzing non-cardiovascular comorbid pathology, the presence of the most common diseases of internal organs and the endocrine system was considered: chronic obstructive pulmonary disease (COPD), bronchial asthma (BA), chronic kidney disease (CKD), type 2 diabetes mellitus (T2DM), obesity, and metabolic syndrome (MetS). The objectives of the study were to investigate the frequency and spectrum of non-cardiovascular comorbidity in patients with heart failure, analyze the relationship between the age of patients with CLVF and the frequency of comorbid conditions, determine the predominant type of CLVF in different age groups, and assess the impact of non-cardiovascular comorbidity on the type and severity of CLVF. Results and discussion: The study showed that the overwhelming majority of patients with CLVF (1,088 people – 88.96 %) had comorbid pathology of internal organs or the endocrine system, with 884 (72.28 %) of them diagnosed with non-cardiovascular comorbidity. The results confirmed an association between age and the presence of comorbid conditions, with the highest frequency of associated diseases observed in the older age group. It was established that among patients without studied comorbidities, heart failure with preserved ejection fraction (HFpEF) and class I functional class (FC I) predominated, whereas patients with comorbid pathology more often belonged to functional classes II–IV and had heart failure with reduced ejection fraction (HFrEF). Statistical analysis using the concordance criterion confirmed a significant relationship between age, functional class of HF, ejection fraction indicators on the one hand, and the presence of non-cardiovascular comorbidity on the other. Correlation analysis revealed a strong positive correlation between functional class and comorbidity, indicating a linear dependence between the presence of comorbid diseases and the severity of CLVF. Conclusion: Thus, the results of the study confirm the important role of non-cardiovascular comorbidity in the development and clinical manifestation of chronic left ventricular failure.
Текст научной статьи Анализ коморбидной патологии у пациентов с хронической левожелудочковой недостаточностью
doi:
ORIGINAL ARTICLE doi:
Хроническая сердечная недостаточность (ХСН) представляет собой одну из наиболее актуальных проблем современной медицины и здравоохранения. Медицинская и социальная значимость проблемы определяется высокой распространенностью ХСН в российской популяции, ее неблагоприятным вкладом в демографические процессы. Как известно, ХСН остается одной из наиболее частых причин сокращения продолжительности жизни взрослого населения РФ, ухудшения качества жизни пациентов, показаний к повторной госпитализации, временной и стойкой утраты трудоспособности. По статистическим данным, в РФ средняя годовая смертность среди пациентов с ХСН составляет 6 %, а при клинически выраженной ХСН достигает 12 %. Понятие ХСН включает поражение различных отделов сердца, прежде всего, левого желудочка, который обеспечивает сердечный выброс и кровоснабжение жизненно важных органов. В связи с этим хроническая левожелудочковая недостаточность сердечная недостаточность (ХЛСН) является наиболее значимой с клинических позиций [1–3].
В соответствие с современными представлениями о патогенезе ХСН левожелудочковая недостаточность может быть обусловлена систолической либо диастолической дисфункцией.
Систолическая дисфункция свидетельствует о нарушении насосной функции левого желудочка, тогда как диастолическая дисфункция является следствием нарушенного заполнения левого желудочка в диастолу. В связи с этим ХСН подразделяется на ХСН с сохраненной фракцией выброса (ХСНсФВ), с умеренно сниженной либо промежуточной фракцией выброса (ХСНпФВ) и со сниженной фракцией выброса (ХСНнФВ). Самой распространенной причиной развития ХЛСН остается ИБС, частота которой достигает 2/ 3 у пациентов с ХСН [4, 5]. Следует отметить, что ишемическая кардиомиопатия, даже в отсутствие коронарной болезни сердца, по данным инструментальных исследований, может привести к манифестации ХЛСН, а также к разнообразным клинически значимым нарушениям ритма, включая фибрилляцию предсердий (ФП). В генезе диастолической дисфункции и, следовательно, ХСНсФВ, важную роль играет артериальная гипертензия (АГ), которая ведет к ремоделированию левого желудочка (ЛЖ), нарушению заполнения левого желудочка в диастолу и снижению сердечного выброса.
Наряду с сердечно-сосудистыми заболеваниями в манифестации и прогрессировании ХСН важную роль играет некардиоваскулярная патология, прежде всего, метаболические нарушения: ожирение, сахарный диабет 2-го типа (СД 2), дисфункция щитовидной железы, заболевания респираторной системы (ХОБЛ, бронхиальная астма), метаболический синдром [6, 7].
ЦЕЛЬ РАБОТЫ
Изучить частоту некардиоваскулярной ко-морбидной патологии и ее спектра у пациентов с хронической левожелудочковой недостаточностью c анализом зависимости формы и тяжести ХЛСН от наличия коморбидности и мульти-морбидности.
МЕТОДИКА ИССЛЕДОВАНИЯ
В наблюдательное ретроспективное исследование включено 1 223 пациента, в возрасте от 32 до 90 лет с верифицированным диагнозом левожелудочковой ХСН и возможными сопутствующими некардиоваскулярными заболеваниями: ХОБЛ, БА, ХБП, СД 2, ожирением и МС, проходивших стационарное лечение в условиях терапевтического и кардиологического отделений ГУЗ «Клиническая больница скорой меди- цинской помощи» г. Волгограда с 2015 по 2024 г. Всем пациентам было проведено стандартное обследование для верификации ХСН и ее типа, уточнения генеза ХСН, наличия сопутствующей сердечно-сосудистой и некардиоваскулярной патологии. Диагноз ХЛСН был подтвержден на основании типичных клинических признаков, теста 6-минутной ходьбы, лабораторных маркеров (NT-pro-BNP), данных ЭХО-КГ (признаки систолической либо диастолической дисфункции) [8, 9]. Пациенты были разделены на две основные группы в зависимости от наличия либо отсутствия сопутствующих заболеваний терапевтического профиля: с комобидностью (1 сопутствующее заболевание), мультиморбидностью (с 2 или более сопутствующими заболеваниями) и без коморбидности.
В связи с нормальным распределением количественных данных для анализа результатов применяли методы параметрической статистики с определением коэффициента достоверности Стьюдента. В сравниваемых группах анализировали тип и тяжесть ХЛСН по количеству пациентов с наличием изучаемых параметров с использованием критерия согласия Пирсона – хи-квадрат (χ²). Наряду с этим применяли корреляционный анализ для оценки силы связи между тяжестью ХСН (по показателям ФК, ФВ) и возрастом пациентов, а также количеством сопутствующих некардиоваскулярных заболеваний.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ
Согласно действующим критериям, представленным в клинических рекомендациях по хронической сердечной недостаточности РКО 2022, диагноз хронической левожелудочковой сердечной недостаточности был верифицирован у всех 1 223 человек, из которых 1 088 (88,96 %) пациентов имели коморбидность, а 135 пациентов (11,04 %) составили группу без коморбидно-сти. В общей группе пациентов с ХСН у 431 пациента (39,8 %) диагностирована ХСН с сохраненной ФВ, у 282 пациентов (25,3 %) – с промежуточной ФВ и у 389 пациентов (34,9 %) – со сниженной ФВ. Хроническая ИБС была самой частой причиной развития ХСН в наблюдаемой группе (у 452 пациентов – 40,6 %), в этой группе оказались пациенты с инструментально подтвержденным коронарным атеросклерозом, стенокардией напряжения II–IV функционального класса, постинфарктным кардиосклерозом. У 145 пациентов (13 %) в отсутствие документированного стеноза коронарных артерий был верифицирован диагноз ишемической кардиомиопатии с нарушением ритма сердца (фибрилляция и трепетание предсердий, частая наджелудочковая и желудочковая экстрасистолии, нарушения проводимости). Второй по частоте причиной развития ХЛСН была АГ, кото- рая регистрировалась у 380 пациентов (34,1 %) при исключении хронической ишемической болезни сердца. В этой группе преобладала диастолическая ХСН: у 225 (59,2 %) пациентов имело место сохраненная ФВ, у 103 (27,1 %) – промежуточная ФВ.
При анализе частоты обнаружения сопутствующей патологии у больных с ХЛСН были получены следующие данные (рис. 1).
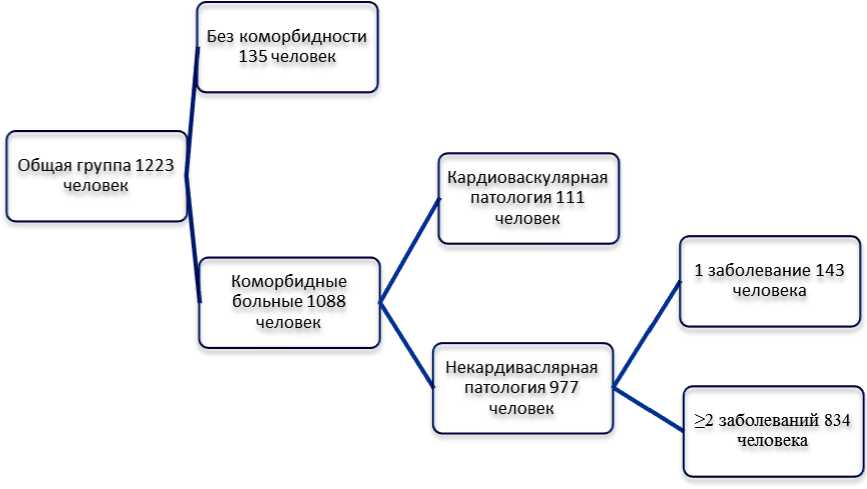
Рис. 1. Распределение патологии в выборке
Из наблюдаемых 1 008 коморбидных пациентов 884 человека (87,70 % от коморбидных и 72,28 % от общего числа больных с ХЛСН) имели некардиоваскулярную коморбидную патологию (ожирение, метаболический синдром, СД 2, ХОБЛ, бронхиальная астма, хроническая болезнь почек). Как видно из рисунка, число ко-морбидных пациентов было достоверно выше, чем в группе без коморбидности (χ² = 637,56, p < 0,001). При этом обнаружено достоверное преобладание некардиоваскулярной коморбид-ности над кардиоваскулярной в анализируемой группе (χ² = 819,30, p < 0,001). Следует отме- тить, что сочетание двух и более некардиоваскулярных заболеваний (некардиоваскулярная мультиморбидность) наблюдалась у большей части больных (834 человек, 68,19 %), достоверно чаще, чем одно коморбидное заболевание (143 человек, 11,69 %) (χ² = 488,72, p < 0,001) и отсутствие коморбидности (135 человек, 11,03 %) (χ² = 504,23, p < 0,001).
Что касается структуры некардиоваскулярной патологии (табл. 1, рис. 2), то обращает на себя внимание существенное преобладание МС, ожирения и ХБП над респираторной патологией и СД 2.
Таблица 1
Количество пациентов с ассоциированной патологией в группе коморбидных больных с ХЛСН
|
Ассоциированая патология |
Количество пациентов |
|
Метаболический синдром/ожирение |
630 |
|
СД 2-го типа |
135 |
|
ХОБЛ |
115 |
|
БА |
63 |
|
ХБП |
458 |
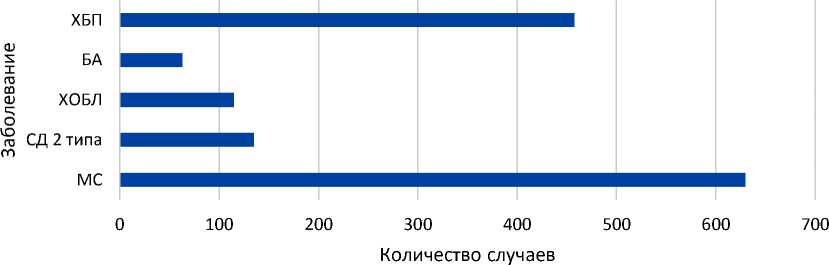
■ Количество пациентов
Рис. 2. Частота и спектр ассоциированной патологии в группе коморбидных пациентов с ХЛСН
При анализе зависимости наличия комор-бидной патологии от возраста пациентов оказалось, что в группе пациентов без коморбидности средний возраст составил (48,85 ± 2,19) года, тогда как в общей группе коморбидных пациентов он составил (53,91 ± 1,93) года, а в группе муль-тиморбидных пациентов – (82,57 ± 2,61) года, разница между указанными группами была ста- тистически достоверной (t1 = 4,34, p1 < 0,05; t2 = 25,18, p2 < 0,001; t3 = 25,8, p3 < 0,001). Кроме того, нами было определено распределение ассоциированной патологии в исследуемой выборке относительно возраста, после чего был вычислен средний возраст пациента с выбранной патологией по способу определения статистической медианы (табл. 2).
Таблица 2
|
Возраст (лет) |
Без некардиоваскулярной коморбидной патологии (чел.) |
С некардиоваскулярной коморбидной патологией (чел.) |
С некардиоваскулярной мультиморбидной патологией (чел.) |
Всего (чел.) |
|
30–40 |
12 |
31 |
6 |
49 |
|
40–50 |
26 |
52 |
48 |
126 |
|
50–60 |
17 |
60 |
121 |
198 |
|
60–70 |
10 |
32 |
190 |
232 |
|
70–80 |
0 |
18 |
235 |
253 |
|
80–90 |
0 |
8 |
223 |
230 |
|
Всего |
65 (6 %) |
201 (19 %) |
822 (75 %) |
1 088 |
Распределение пациентов в зависимости от возраста и наличия сопутствующих некардиоваскулярных заболеваний
Согласно данной таблице наиболее часто ХЛСН без некардиоваскулярной коморбидной патологии выявлялась у людей в возрастной группе 40–50 лет, с наличием некардиоваскулярной коморбидной патологии в группе 50– 60 лет, а с мультиморбидной некардиоваскулярной патологией в группе 70–90 лет.
Нами была изучена ассоциация нарушения сократительной способности левого желудочка с наличием сопутствующих заболеваний (рис. 3). Как следует из полученных данных, у пациентов без коморбидности преобладала диастолическая дисфункция, тогда как у комор-бидных пациентов – систолическая дисфункция
(разница была статистически достоверной – χ² 1 = 128,15, p < 0,001; χ² 2 = 110,28, p < 0,001). Особенно значимыми оказались различия между группами мультиморбидных пациентов и без коморбидности (χ² = 102,38, p < 0,001). Кроме этого, установлено, что средние значения ФВ были достоверно ниже в группе мультиморбид-ности (33,46 ± 1,08) по сравнению с группами коморбидности (41,28 ± 1,24) и без коморбид-ности (49,68 ± 2,08) – t 1 = 2,97, t 2 =5,34. Особый интерес представлял анализ зависимости тяжести ХЛСН по функциональному классу от наличия коморбидности и мультиморбидности, результаты которого представлены в табл. 3, 4.
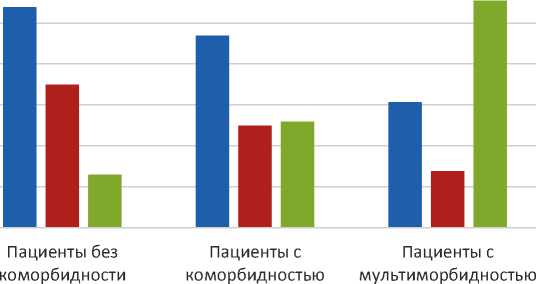
■ СНсФВ ■ СНпФВ ■ СНнФВ
Рис. 3. Распределение пациентов с ХЛСН в зависимости от фракции выброса (сохраненная, промежуточная, низкая) и наличия коморбидности
Распределение пациентов с ХЛСН в зависимости от функционального класса и наличия коморбидной патологии
Таблица 3
|
Пациенты |
ФК I, кол-во (%) |
ФК II, кол-во (%) |
ФК III, кол-во (%) |
ФК IV, кол-во (%) |
|
Без коморбидности |
83 (61) |
50 (37) |
2 (1) |
0 (0) |
|
С коморбидностью |
19 (13) |
62 (43) |
54 (37) |
8 (5) |
|
С мультиморбидностью |
76 (9) |
278 (33) |
323 (38,7) |
157 (18,8) |
χ² 1 – ФК I группы без коморбидности / с коморбидностью – 69,45, p < 0,05;
χ² 2 – ФК I группы без коморбидности / с мультиморбидностью – 79,73, p < 0,05;
χ² 3 – ФК III группы без коморбидности / с коморбидностью – 53,10, p < 0,05;
χ² 4 – ФК III группы без коморбидности / с мультиморбидностью – 311,30, p < 0,05;
χ² 5 – ФК IV группы без коморбидности / с коморбидностью – 7,92, p < 0,05;
χ² 6 – ФК IV группы без коморбидности / с мультиморбидностью – 80,27, p < 0,05.
Таблица 4
Распределение пациентов с ХЛСН в зависимости от фракции выброса (сохраненная, промежуточная, низкая) и наличия коморбидной патологии
|
Пациенты |
СНсФВ, кол-во (%) |
СНпФВ, кол-во (%) |
СНнФВ, кол-во (%) |
|
Без коморбидности |
74 (54) |
48 (35) |
13 (9) |
|
С коморбидностью |
68 (47) |
37 (25) |
38 (26) |
|
С мультиморбидностью |
256 (30,7) |
115 (13,8) |
463 (55,5) |
χ² 1 – СНнФВ без коморбидности / с коморбидностью – 12,44, p < 0,05;
χ² 2 – СНнФВ без коморбидности / с мультиморбидностью – 491,72, p < 0,001;
χ² 3 – с мультиморбидностью СНсФВ / СНпФВ – 3,48, p < 0,05;
χ² 4 – с мультиморбидностью СНсФВ / СНнФВ – 81,86, p < 0,001.
Как следует из таблицы, у пациентов без коморбидности значительно чаще регистрировались более низкий функциональный класс, преимущественно ФК I, ФК II. У пациентов с ко-морбидностью регистрировались более высокие ФК (II–III) даже при сохраненной фракции выброса, тогда как у пациентов с мультимор-бидностью наряду с высоким ФК (III–IV) в 2 раза чаще имела место сниженная фракция выброса
(табл. 4). Для оценки достоверности различий в распределении пациентов в зависимости от ФК и наличия коморбидности/мультиморбидности мы применили критерий Пирсона хи-квадрат, который показал, что между указанными группами есть статистически значимые различия по количеству пациентов с разными ФК и наличию коморбидности. Взаимосвязь между ФК ХСН и наличием коморбидности или мультиморбидности оказалась достоверной по параметрам ФК I, ФК III и ФК IV: в группе без коморбидности ФК I регистрировался существенно чаще, чем в группах коморбидных и мультиморбидных больных (χ² = 69,45, χ² = 79,73), тогда как ФК III и ФК IV достоверно преобладал у коморбидных (χ² = 53,10, χ² = 7,92) и мультиморбидных пациентов (χ² = 311,30, χ² = 80,27 соответственно).
При оценке сопряженности снижения фракции выброса с наличием коморбидности и муль-тиморбидности с применением критерия согласия Пирсона были получены аналогичные результаты (табл. 4). В группе без коморбидности сниженная ФВ обнаружена лишь у 9 % пациентов. В группах коморбидных и особенно муль-тиморбидных пациентов число лиц с систолической дисфункцией было достоверно больше, чем в группе без коморбидности (χ² = 12,44 χ² = 491,72 соответственно). Наряду с этим в группе пациентов с мультиморбидностью получено достоверное преобладание числа пациентов с промежуточной и низкой ФВ над числом пациентов с сохраненной ФВ (χ² = 3,48, p < 0,05, χ² = 81,86 p < 0,001 соответственно). Представленный анализ достоверности различий по критерию χ² убедительно доказал, что между указанными группами есть статистически значимые различия по количеству пациентов с нарушенной ФВ. Следовательно, различия в распределении пациентов по категориям фракции выброса и наличию коморбидности и особенно муль-тиморбидности являются достоверными. Таким образом, наличие некардиоваскулярной муль-тиморбидной патологии ассоциировано с более высоким функциональным классом ХСН и систолической дисфункцией левого желудочка.
Связь между систолической дисфункцией и наличием некардиоваскулярной ассоциированной патологии была изучена нами и на основании оценки парной корреляции между численными показателями ФВ и числом сопутствующих заболеваний с определением коэффициента корреляции Спирмена. В общей группе коморбидных пациентов с ХЛСН коэффициент корреляции Спирмена составил 0,87, p = 0,01. Это значение указывает на сильную отрицательную корреляцию между фракцией выброса и наличием ко-морбидности.
На основании этих результатов можно сделать вывод, что существует очень сильная и статистически значимая зависимость между снижением фракцией выброса и наличием ко- морбидности по результатам корреляционного анализа.
Актуальность изучения вклада коморбидной патологии в развитие и прогрессирование ХСН в настоящее время не вызывает сомнений. Важность этого аспекта неоднократно подчеркивалась ведущими специалистами в области терапии и кардиологии в связи с увеличением численности пожилого населения и неуклонно растущим числом коморбидных пациентов. Результаты проведенного нами исследования подтверждают тот факт, что подавляющее большинство пациентов (89 %), получающих стационарное лечение в отделениях терапевтического профиля, имеют коморбидность, причем, некардиоваскулярная коморбидность обнаружена у 72 % больных. Более того, наличие двух и более заболеваний внутренних органов и/или эндокринной системы у пациентов с ХСН подтверждено в 68 % случаев. Приведенные данные еще раз говорят о безусловной трудности ведения пациентов с ХСН с учетом влияния сопутствующих заболеваний на стратегию лечения.
Еще один важный аспект ассоциации ХСН и некардиоваскулярной коморбидности – это возраст пациентов. Полученные нами данные демонстрируют четкую связь между частотой регистрации коморбидной патологии и возрастом пациентов, что вполне объяснимо с клинических позиций. Следует подчеркнуть, что среди некардиоваскулярных ассоциированных состояний в анализируемой нами выборке преобладали нарушения обмена в виде ожирения и метаболического синдрома. При этом достаточно часто регистрировалась ХБП, генез которой не всегда удается идентифицировать. Тем не менее наличие ХБП, безусловно, отягощает течение ХСН и существенно повышает риск неблагоприятных исходов.
Влияние некардиоваскулярной коморбид-ности на тяжесть левожелудочковой ХСН было оценено на основании связи между наличием и числом ассоциированных болезней и показателями ФК и ФВ. Полученные результаты убедительно демонстрируют прямую зависимость тяжести ХЛСН от коморбидности и особенно – от мультиморбидности. С практических позиций доказательство достоверной ассоциации левожелудочковой недостаточности с коморбидно-стью говорит о необходимости повысить качество лечения и профилактики некардиоваскулярной патологии у лиц с ХСН.
ЗАКЛЮЧЕНИЕ
-
1. Подавляющее большинство пациентов с ХЛСН (88,96 %) имело коморбидную патологию внутренних органов или эндокринной системы, при этом у 72,28 % диагностирована некардиоваскулярная коморбидность. Сочетание двух и более некардиоваскулярных заболеваний имело место у 68,12 % пациентов.
-
2. Некардиоваскулярная коморбидность и мультиморбидность у пациентов с хронической левожелудочковой недостаточностью достоверно чаще регистрируются у лиц пожилого возраста. Наиболее представительной оказалась возрастная группа коморбидных пациентов с ХЛСН – 60–75 лет.
-
3. В структуре некардиоваскулярной ко-морбидности у пациентов с ХЛСН лидирующие
-
4. У пациентов с ХЛСН наличие комор-бидной и мультиморбидной некардиоваскулярной патологии ассоциировано с более высоким функциональным классом и более низкой фракцией выброса, что подтверждается статистическим анализом с определением критерия согласия.
-
5. Нарушение систолической функции левого желудочка коррелирует с наличием и числом ассоциированных некардиоваскулярных заболеваний, что подтверждает вклад коморбидности в патогенез ХЛСН.
позиции занимают ожирение, метаболический синдром и хроническая болезнь почек, частота регистрации СД 2 типа и ХОБЛ была сопоставимой, тогда как бронхиальная астма регистрировалась значительно реже, чем ХОБЛ.


