Анализ шестилетнего мониторинга основных возбудителей перипротезной инфекции крупных суставов и их тенденция к резистентности
Автор: Цискарашвили Арчил Важаевич, Меликова Регина Энверпашаевна, Новожилова Елена Алексеевна
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 2 т.28, 2022 года.
Бесплатный доступ
Цель. Определить ведущих возбудителей перипротезной инфекции крупных суставов, выявить их тенденцию к развитию антибиотикорезистентности за период с 2015 по 2020 г. Материалы и методы. Проведен ретроспективный анализ результатов микробиологических посевов у 354 пациентов с перипротезной инфекцией крупных суставов, пролеченных в нашем отделении. Изучен спектр ведущих возбудителей ППИ и их антибиотикорезистентность, продемонстрирована частота встречаемости основных микроорганизмов в зависимости от типа ППИ. Результаты. Обследовано 354 пациента, идентифицировано 317 микробных изолятов. В 70,7 % (224 микроорганизма) случаев выделена грамположительная микрофлора, в 28,1 % (89 образцов) - грамотрицательная, 1,2 % (4 изолята) - Candida sp. Микробные ассоциации выявлены в 15 % случаев. Обсуждение. Согласно полученным данным, ведущими возбудителями ППИ являются S. aureus - 31,9 %, S. epidermidis - 20,2 %, E. faecalis - 8,5 %, P. aeruginosa - 7,9 %, A. baumannii - 7,3 %. В структуре ППИ с 2015 по 2020 г. возросла доля MRSE c 12,1 % до 26,7 % и S. haemolyticus (MR) c 2 % до 11,6 %. S. aureus и Грам(-) бактерии превалировали при ранней острой и гематогенной острой ППИ. Частота выявления S. aureus и S. epidermidis при ранней отсроченной и поздней хронической ППИ существенно не отличалась, представители Enterococcus и Грам(-) микрофлоры при данных типах инфекции обнаруживались реже. Наблюдалась тенденция к росту антибиотикорезистентности A. baumannii и P. aeruginosa. Впервые обнаружены ванкомицинрезистентные штаммы и линезолидустойчивые штаммы среди Грам(+) бактерий и панрезистентные патогены A. baumannii. Заключение. Проведенный шестилетний микробиологический мониторинг показал преобладание в структуре этиологии ППИ S. aureus, S. epidermidis, P. aeruginosa и A. baumannii. Растущая антибиотикорезистентность Грам(+) и Грам(-) микроорганизмов, а также увеличение роли последних в патогенезе ранней острой ППИ требуют пересмотра уже существующих схем эмпирической антибактериальной терапии.
Перипротезная инфекция, имплантат-ассоциированная инфекция, ведущие микроорганизмы, антибиотикорезистентность
Короткий адрес: https://sciup.org/142234573
IDR: 142234573 | УДК: 579.84/.86:615.331:616.72-089.843-77-018.46-002.3-047.36
Analysis of six-year monitoring of common pathogens causing periprosthetic joint infection of major joints and the tendency to resistance
The objective was to determine most common pathogens causing periprosthetic joint infection (PJI) of major joints, to identify the tendency to antibiotic resistance over the period from 2015 to 2020. Material and methods Microbiological culture results of 354 patients with PJI of major joints treated at our department were retrospectively analyzed. The spectrum of the leading pathogens causing PJI and the antibacterial resistance were explored and the prevalence of common organisms depending on the type of PJI demonstrated. Results 354 patients were examined and 317 microbial isolates identified. Gram-positive bacteria was isolated in 70.7 % (224 microorganisms) of cases, Gram-negative bacilli isolated in 28.1 % (89 organisms) and Candida sp. identified in 1.2 % (4 isolates). Microbial associations were identified in 15% of cases. Discussion Most common pathogens causing PJI included S. aureus identified in 31.9 %; S. epidermidis, in 20.2 %; E. faecalis, in 8.5 %; P. aeruginosa, in 7.9 %; A. baumannii, in 7.3%. PJI associated MRSE strains increased from 12.1 % to 26.7 % and S. haemolyticus (MR) increased from 2 % to 11.6 %. S. aureus and Gram-negative bacilli were most common for early acute and hematogenous acute PJI. There were no significant differences in the prevalence of S. aureus and S. epidermidis in early/delayed and late chronic PJI. Enterococcus species and Gram-negative bacilli were detected less frequently with PJI. There was an increasing antibiotic resistance of A. baumannii and P. aeruginosa. Vancomycin-resistant strains and linezolid-resistant strains were newly found among Gram-positive bacilli and pan drug-resistant A. baumannii strains. Conclusion The six-year microbiological monitoring showed S. aureus, S. epidermidis, P. aeruginosa, and A. baumannii as most common pathogens causing PJI. The growing antibiotic resistance of Gram-positive and Gram-negative bacilli and the increasing role of the latter in the pathogenesis of early acute PJI require changes in empirical antibiotic therapy regimens.
Текст научной статьи Анализ шестилетнего мониторинга основных возбудителей перипротезной инфекции крупных суставов и их тенденция к резистентности
Тотальное эндопротезирование является основным хирургическим методом лечения терминальных стадий дегенеративно-дистрофических заболеваний и последствий травм суставов [1]. В мире ежегодно выполняется до 1,5 млн. первичных артропластик крупных суставов [2]. С ростом числа эндопротезирований и ревизионных вмешательств [3–5] растет и доля осложнений [6], среди которых одно из ведущих мест занимает перипротезная инфекция (ППИ). При этом частота последней после первичных замен составляет 1,5–2,5 % [7], после ревизионных операций, выполненных по поводу данного заболевания, достигает
40 % [1, 2]. В онкоортопедии ППИ развивается в более чем 8,5–10 % наблюдений [8].
Вызывают ППИ различные виды микроорганизмов, образующие на металлических и полимерных поверхностях имплантата микробные биопленки [9–12], синтезируемые из внеклеточного матрикса [6, 7, 13, 19, 20]. Наиболее распространенными возбудителями в более чем половине случаев инфекции являются представители грамположитель-ной микрофлоры [11, 14], в частности золотистый (12– 23 %) и коагулазонегативные стафилококки (30–43 %). В меньшей степени причиной осложнения служат стрептококки (9–10 %), энтерококки (3–7 %), анаэробы (2–4 %) и Candida sp. (1–3 %) [15]. Грамотрицательная микрофлора ( Pseudomonas aeruginosa, Acinetobacter baumannii, Klebsiella pneumoniae, Escherichia coli, Enterobacter cloacae и др.) играет незначительную роль (5–23 %) в этиологии перипротезной инфекции [16]. Однако ППИ, вызванная Грам(-) бактериями, имеет важное клиническое значение, поскольку сложно поддается лечению и приводит к неблагоприятному исходу хирургического вмешательства из-за высокой вирулентности данных микроорганизмов и растущей резистентности ко многим применяемым антибактериальным препаратам [14, 16, 17].
Развитие инфекционного осложнения обусловливает удлинение сроков стационарного пребывания пациента, требует многоэтапного подхода, знаний алгоритмов диагностики, лечения и владения практическими хирургическими навыками, а также пролонгированной и весьма дорогостоящей антибактериальной терапии [16, 18], что приводит к дополнительным экономическим затратам [5]. Так, по данным N. Benito, стоимость лечения ППИ на одного пациента составляет 20000–40000 $ [10]. В связи с ежегодным повышением уровня резистентности патогенных штаммов к антибиотикам лечение ППИ становится все более сложным и стоимость его увеличивается многократно, что требует поиска новых эффективных методов лечения и лекарственных средств, а в случае панрезистентной флоры – сопряжено с невозможностью подбора подходящей антибактериальной терапии [21]. Данная проблема приобретает все большую экономическую и медико-социальную значимость во всем мире и требует углубленного изучения и выявления факторов риска развития устойчивости микроорганизмов к антибактериальным агентам.
Цель исследования : определить ведущих возбудителей перипротезной инфекции крупных суставов, выявить их тенденцию к развитию антибиотикорези-стентности за период с 2015 по 2020 г.
МАТЕРИАЛЫ И МЕТОДЫ
Проведен ретроспективный анализ результатов микробиологических посевов материала от 354 пациентов с ППИ крупных суставов верхних и нижних конечностей, находившихся на стационарном лечении в отделении последствий травм опорно-двигательной системы и костно-суставной инфекции ФГБУ «НМИЦ ТО им. Н.Н. Приорова» за период с января 2015 по декабрь 2020 г. Женщин было 207 (58,5 %) человек, мужчин – 147 (41,5 %). Средний возраст – 61,3 года (min – 18 лет, max – 92 года). 149 (42 %) пациентов были старше 65 лет.
С ППИ тазобедренного сустава поступило 185 (52,3 %) человек, коленного – 151 (42,7 %), плечевого и локтевого суставов по 9 (2,5 %) пациентов соответственно. При этом с ревизионным эндопротезом поступил 131 (37 %) больной.
Согласно классификации Сoventry-Fitzgerald-Tsukayama по срокам развития инфекции все больные были разделены на 4 группы. Особенностью данной классификации, в отличие от других существующих, выделение дополнительной группы пациентов с от- сутствием симптомов воспаления, но впервые выявленной положительной интраоперационной культурой (табл. 1).
Также в зависимости от сроков развития ППИ больные были разделены на 4 группы: ранняя острая, ранняя острая отсроченная, поздняя хроническая и острая гематогенная инфекции – представлены на рисунке 1. Необходимо отметить, что в первой группе у 153 (43,2 %) пациентов инфекция развилась в сроки до 2-х недель после оперативного вмешательства. Из них 133 пациента (87 %) были после первичного эндопротезирования, 20 (13 %) – после ревизионного. Доля пациентов с началом развития инфекционного осложнения более 3-х лет с момента имплантации эндопротеза составила 11 %. У 2 (0,6 %) пациентов инфекция тазобедренного сустава развилась через 21 год, у 1 (0,3 %) – спустя 33 года с момента первичной артропластики.
Распределение пациентов по длительности течения ППИ представлено на рисунке 2. У 15 пациентов (4,2 %) длительность течения ППИ составила от 10 до 26 лет.
Таблица 1
Распределение пациентов с учетом сроков развития ППИ и локализации эндопротеза по классификации Сoventry-Fitzgerald-Tsukayama
|
Время манифестации |
Тазобедренный сустав |
Коленный сустав |
Плечевой сустав |
Локтевой сустав |
Всего |
|||||
|
n |
% |
n |
% |
n |
% |
n |
% |
n |
% |
|
|
До 4-х недель |
85 |
24 |
91 |
25,7 |
5 |
1,4 |
6 |
1,7 |
187 |
52,8 |
|
От 1-го до 3-х месяцев |
11 |
3,1 |
21 |
5,9 |
1 |
0,3 |
1 |
0,3 |
34 |
9,6 |
|
Более 3-х месяцев |
87 |
24,6 |
38 |
10,7 |
3 |
0,8 |
2 |
0,6 |
130 |
36,7 |
|
ПИК |
2 |
0,6 |
1 |
0,3 |
– |
– |
– |
– |
3 |
0,9 |
|
Всего |
185 |
52,3 |
151 |
42,6 |
9 |
2,6 |
9 |
2,6 |
354 |
100 |
Обозначения: ПИК – положительная интраоперационная культура.
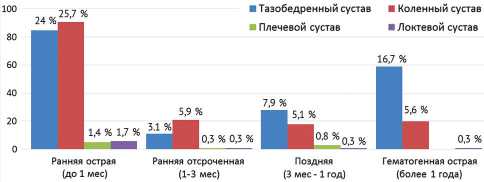
Рис. 1. Распределение пациентов по срокам развития и локализации перипротезной инфекции в формате диаграммы
28; 8% 20; 6%
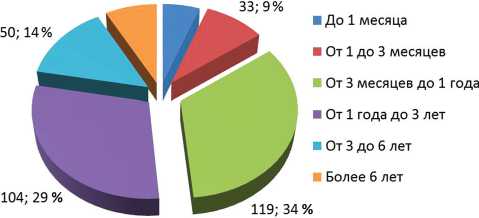
Рис. 2. Распределение пациентов по длительности течения перипротезной инфекции
У 276 (78 %) человек ППИ развилась после первичного эндопротезирования, у 78 (22 %) – после ревизионной артропластики. На промежуточном этапе двухэтапного лечения рецидив инфекции возник у 22 (6,2 %) пациентов.
184 (52 %) пациента до поступления в нашу клинику прооперированы многократно (3 раза и более), из них 116 (33 %) выполнены неоднократные санационные оперативные вмешательства. В 68 (19 %) случаях эндопротезированию предшествовали другие хирургические операции на суставе.
При поступлении свищи обнаружены у 186 (52,5 %), наличие раны в области послеоперационного рубца отмечено у 29 (8,2 %) человек, гиперемия и гипертермия – у 139 (39,3 %). С жалобами исключительно на болевой синдром в оперированном суставе госпитализировано 26 (7,3 %) пациентов. Сопутствующие заболевания, такие как сахарный диабет, системные заболевания, ожирение, ВИЧ-инфекция, гепатиты В и С и др., являющиеся факторами риска развития имплантатассоции-рованной инфекции (ИАИ), имел 201 (56,8 %) пациент.
Все пациенты в предоперационном периоде проходили полное клиническое, рентгенологическое, лабораторное, микробиологическое исследования. При наличии свища или раны осуществляли забор раневого отделяемого для бактериологического анализа. Далее материал брали во время операции (из 5–6 точек) и трехкратно – в послеоперационном периоде. Гистология интраоперационного материала изучалась с целью подтверждения наличия хронического воспалительного процесса и выявления его латентной формы. Культивирование возбудителей проводили по стандартной методике [22]. Родовую и видовую идентификацию выделенных микроорганизмов и определение антибиотикорезистентности осуществляли с помощью бактериологического автоматического анализатора Vitec 2 compact (BioMerieux, Франция).
Исследование проведено согласно этическим стандартам Хельсинкской декларации Всемирной медицинской ассоциации «Этические принципы проведения научных медицинских исследований с участием человека» с поправками от 2013 г. Статистическая обработка данных проведена с помощью программы IBM SPSS Statistics 22. Для выявления достоверности полученных данных применен критерий χ 2 Пирсона для качественных переменных. Значимыми считались значения при p < 0,05 .
РЕЗУЛЬТАТЫ
Из 354 оперированных больных, в группе пациентов с ранней ППИ (43,2 %) сохранить эндопротез посредством хирургической санации в сочетании с курсом антибактериальной терапии (DAIR – debridement and irrigation, antibiotics and implant retention) удалось только в 21 (6 %) случае.
В материале 354 пациентов с ППИ крупных суставов за исследуемый период идентифицировано 317 микробных изолятов. В 70,7 % (224 микроорганизма) случаев выделена грамположительная микрофлора, в 28,1 % (89 образцов) – грамотрицательная. Доля микроорганизмов грибкового происхождения составила 1,2 % (4 изолята).
По частоте идентификации среди грамположи-тельной микрофлоры лидирующее место занимает Staphylococcus аureus – 31,9 %. При этом соотношение метициллинчувствительного ( MSSA ) и резистентного ( MRSA ) стафилококков составило 21,5 % и 10,4 % соответственно. На втором месте – Staphylococcus epidermidis с частотой обнаружения 20,2 %, среди которых метициллинчувствительных штаммов ( MSSE ) было 2,2 %, резистентных ( MRSE ) – 18 %. Enterococcus faecalis выявлен в 8,5 %. Доля Staphylococcus sp . составила 6,9 %, из них практически в равной степени встречались микроизоляты Staphylococcus hominis
(2,5 %) и Staphylococcus haemolyticus (2,8 %). На семейство Streptococcaceae приходится 2 % от общего числа микроорганизмов.
В структуре грамотрицательной микрофлоры ведущим возбудителем остается P. aeruginosa – 7,3 % изоля-тов, на второй позиции находится A. baumannii , на долю которого приходится 7,9 % микроорганизмов. Представители семейства Enterobacteriaceae составили 8,2 %, среди них E. coli верифицирована в 42,6 %, K. pneumoniae – 38,5 % и E. cloacae – 15,4 %. Другие грамотрицатель-ные бактерии, включая Serratia marcescens , Morganella morganii и Proteus sp ., выявлены в 5,3 % случаев.
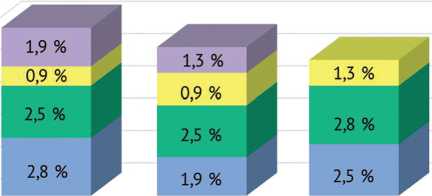
Видовая структура возбудителей ППИ продемонстрирована в виде диаграммы (рис. 3). Динамика частоты идентификации Грам(+) и Грам(-) флоры показана на рисунках 4 и 5 соответственно.
Микробные ассоциации обнаружены в 48 (15,1 %) случаях от общего числа микроорганизмов, из них 70,8 % представляли собой сосуществование Грам(+) и Грам(-) микрофлоры. В остальных случаях сообщества состояли либо из грамположительных (18,8 %), либо из грамотрицательных (10,4 %) возбудителей. Ассоциации, состоящие из 3 и более возбудителей ППИ, идентифицированы в результатах микробиологического исследования у 9 (19 %) пациентов (табл. 2).
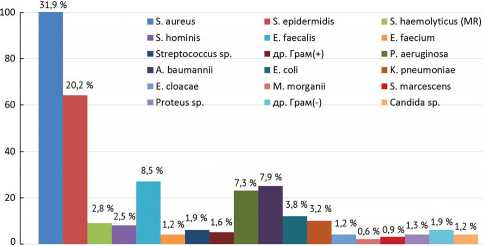
Рис. 3. Видовая структура возбудителей ППИ у пролеченных пациентов
BMSSA MRSA MS5E MRSE ■ E. faecalis
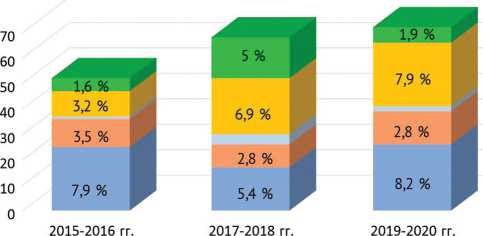
Рис. 4. Динамика частоты идентифицикации Грам(+) бактерий по исследуемым периодам
■ A. baumannii ■ P. aeruginosa E. coli K. pneumoniae
2015-2016 rr. 2017-2018 rr. 2019-2020 rr.
Рис. 5. Динамика частоты идентификации Грам(-) бактерий по исследуемым периодам
Таблица 2
Частота встречаемости возбудителей в микробных сообществах от общего числа идентифицированных микроорганизмов
|
Микроорганизм |
Общее число |
В микробных ассоциациях |
% |
|
MRSA |
32 |
11 |
34 |
|
MSSA |
67 |
14 |
21 |
|
MRSE |
54 |
10 |
19 |
|
E. faecalis |
27 |
16 |
59 |
|
E. faecium |
4 |
1 |
25 |
|
S. haemolyticus |
9 |
2 |
22 |
|
S. hominis |
8 |
2 |
25 |
|
Streptococcus sp. |
6 |
3 |
50 |
|
Staphylococcus sp. |
5 |
3 |
60 |
|
P. aeruginosa |
25 |
15 |
60 |
|
A. baumannii |
23 |
14 |
61 |
|
E. coli |
12 |
7 |
58 |
|
K. pneumoniae |
10 |
6 |
60 |
|
E. cloacae |
4 |
3 |
75 |
|
M. morganii |
2 |
2 |
100 |
|
S. marcescens |
3 |
1 |
33 |
|
Др. Грам(-) |
6 |
5 |
83 |
Несмотря на явную клиническую картину инфекционного процесса области эндопротезирования, у 99 (28 %) пациентов из интраоперационных биоптатов получены отрицательные результаты.
Среди общего числа MSSA анализ чувствительности к тестируемым антибиотикам выявил 23,5 % штаммов резистентных к одному или нескольким антибиотикам. В основном резистентность была к лин-комицину – 4 штамма, к фторхинолонам – 8 изолятов, клиндамицину – 2 микроорганизма и единичный случай резистентности к тигециклину.
MSSE по сравнению с MSSA продемонстрировал практически полную чувствительность к исследуемым антибактериальным препаратам, за исключением единичного случая устойчивости к клиндамицину.
Сравнительная динамика частоты идентификации резистентных штаммов S. aureus и S. epidermidis показана на рисунке 6. При этом необходимо отметить, что в 2018 г. впервые идентифицировано 2 ванкомицину-стойчивых изолята MRSE , в то время как чувствительность к линезолиду, тейкопланину была сохранена.
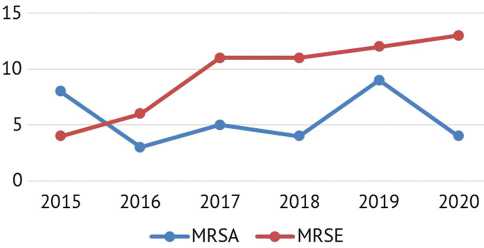
Рис. 6. Динамика выявления резистентных штаммов S. aureus и S. epidermidis за 2015–2020 гг.
11 % изолятов E. faecalis были устойчивы к ампициллину. Пик ампициллиноустойчивых штаммов приходится на 2017 г. При этом чувствительность к лине-золиду, ванкомицину и тигециклину на протяжении всего периода остается практически неизменной. В 2019 г. обнаружен 1 штамм ванкомицинрезистентного ( VRE ) и 2 штамма линезолидустойчивого микроорганизма. Наибольшую устойчивость из применяемых в клинической практике антибиотиков E. faecalis продемонстрировал к клиндамицину (84 %).
Enterococcus faecium , в основном, были чувствительны только к гликопептидам (ванкомицину, тейко-планину), окcазолидинонам (линезолиду) и глицил-циклиновым производным (тигециклину). В 2015 г. обнаружен один случай VRE штамма.
За весь период ретроспективного исследования также выявлены 2 ванкомицинрезистентных штамма Staphylococcus lentus (2015 г.) и S. hominis (MR) (2018 г.).
К аминогликозидам и карбапенемам были чувствительны 39,1 % изолятов A. baumannii , к цефоперазон / сульбактаму и цефтазидиму – 26,1 %. На всем протяжении исследования штаммы сохраняют высокую чувствительность к полимиксину (91,3 %) и тигециклину (73,9 %). В 2019 г. впервые обнаружены 2 (8,7 %) микроорганизма A. baumannii , чувствительные только к полимиксину, а в 2020 г. – 2 (8,7 %) панрезистентных изолята.
Восприимчивость P. аeruginosa к аминогликозидам (амикацин, тобрамицин) составляет 52 %, к кар-бапенемам: имипенему – 56 % и меропенему – 48 %. В меньшей степени активными были ципрофлоксацин – 45 %, цефтазидим и цефоперазон / сульбактам – 44 %. В 2019 г. 12 % микроорганизмов от общего числа P. aeruginosa были полирезистентными с сохранением чувствительности только к полимиксину. Изменений активности последнего к данным патогенам на про- тяжении всего периода исследования не зафиксировано. Все штаммы E. coli и K. pneumoniae являлись продуцентами бета-лактамаз расширенного спектра действия (БЛРС), карбапенемазоустойчивых штаммов за весь период исследования не идентифицировано. В таблице 3 представлена частота встречаемости от общего числа Грам(+) и Грам(-) микрофлоры в зависимости от сроков развития ППИ. Данные видовой структуры микрофлоры показаны в таблице 4.
Таблица 3
Частота встречаемости Грам(+) и Грам(-) микрофлоры от общего числа (n = 317) в зависимости от типа перипротезной инфекции
|
Сроки развития перипротезной инфекции |
Группа микроорганизмов |
|||||
|
Грам(+) флора |
Грам(-) флора |
Всего |
||||
|
n |
% |
n |
% |
n |
% |
|
|
Ранняя острая (до 1 месяца) |
114 |
36 |
47 |
14,8 |
161 |
50,8 |
|
Ранняя отсроченная (от 1 до 3 месяцев) |
24 |
7,6 |
9 |
2,8 |
33 |
10,4 |
|
Поздняя хроническая (от 3 месяцев до 1 года) |
32 |
10,1 |
5 |
1,6 |
37 |
11,7 |
|
Гематогенная острая (более 1 года) |
54 |
17 |
28 |
8,9 |
82 |
25,9 |
|
Всего |
224 |
70,7 |
89 |
28,1 |
313 |
98,8 |
Таблица 4
Видовая структура микроорганизмов от общего числа (n = 317) с учетом типа перипротезной инфекции
|
Виды микроорганизмов |
Сроки развития перипротезной инфекции |
|||||||
|
ранняя острая |
ранняя отсроченная |
поздняя хроническая |
гематогенная острая |
|||||
|
n |
% |
n |
% |
n |
% |
n |
% |
|
|
S. aureus |
52 |
16,4 |
12 |
3,8 |
14 |
4,4 |
23 |
7,3 |
|
S. epidermidis |
27 |
8,5 |
10 |
3,2 |
11 |
3,5 |
16 |
5,0 |
|
Enterococcus |
20 |
6,3 |
2 |
0,6 |
9 |
2,8 |
||
|
S. haemolyticus |
7 |
2,2 |
1 |
0,3 |
1 |
0,3 |
||
|
Streptococcaceae |
1 |
0,3 |
2 |
0,6 |
3 |
0,9 |
||
|
Др. Грам(+) |
7 |
2,2 |
2 |
0,6 |
2 |
0,6 |
2 |
0,6 |
|
A. baumannii |
13 |
4,1 |
2 |
0,6 |
8 |
2,5 |
||
|
P. aeruginosa |
13 |
4,1 |
6 |
1,9 |
6 |
1,9 |
||
|
E. coli |
4 |
1,3 |
3 |
0,9 |
5 |
1,6 |
||
|
K. pneumoniae |
5 |
1,6 |
1 |
0,3 |
4 |
1,3 |
||
|
E. cloacae |
4 |
1,3 |
||||||
|
Др. Грам(-) |
8 |
2,5 |
1 |
0,3 |
1 |
0,3 |
5 |
1,6 |
ОБСУЖДЕНИЕ
Подробный анализ анамнезов пролеченных нами пациентов выявил у многих из них начало развития ППИ с внезапно возникшего болевого синдрома, который ошибочно принимался лечащим врачом за асептическое расшатывание эндопротеза, что в целом связано с трудностями диагностирования и латентным течением ИАИ на начальном этапе. Согласно источникам литературы, до 45 % нестабильных имплантатов, по данным послеоперационных микробиологических исследований, имеют инфекционную природу [1].
Сохранить эндопротез посредством хирургической санации в сочетании с курсом антибактериальной терапии (DAIR – debridement and irrigation, antibiotics and implant retention) удалось только 6 % пациентов, своевременно обратившихся за помощью в специализированные учреждения. Основной же массе больных (85 %) выполнение DAIR не представлялось возможным ввиду поздней установки верного диагноза или позднего обращения к специалисту. В тех случаях, где ППИ распознана еще на начальном этапе, причиной столь длительного течения инфекции и ее перехода в хро- ническую форму, приводящую впоследствии к выполнению радикального хирургического вмешательства, послужила неправильная тактика ведения и лечения данной категории больных. Так, в нашем исследовании у 37 % (116 человек) пациентов с целью попытки сохранения эндопротеза были выполнены необоснованные многократные санационные вмешательства с последующей антибактериальной терапией, проведенной, в подавляющем большинстве случаев, как эмпирически, так и этиотропно неправильно подобранными препаратами. Такой подход говорит об игнорировании рекомендаций Международной Согласительной Конференции (ICM) по перипротезной инфекции суставов от 2013 и 2018 гг. и незнания основ антибактериальной терапии при ППИ.
У 6,2 % пациентов рецидив инфекции развился на промежуточном этапе двухэтапного лечения и у 22 % больных – после имплантации ревизионного эндопротеза.
Как демонстрирует рис. 1, у 52,8 % пациентов ППИ развивается в течение первого месяца после операции, среди которых значительная доля (43,2 %) – с ранним послеоперационным нагноением (до 2-х недель). Затем следует гематогенная инфекция, удельный вес которой составил 22,6 %. Поздняя хроническая ППИ встречается в 14,1 % случаев, ранняя отсроченная – в 9,6 %, что расходится с данными двух научных работ N. Benito и соавт., выполненных с разницей в 3 года [10, 23]. Так, по результатам последней их статьи [10], преобладала в основном поздняя хроническая ППИ (47,4 %), ранняя острая составила 35,7 %, гематогенная – 11,6 %. При этом к поздней инфекции авторы относят сроки ее развития более чем через 1 месяц с момента операции. Если учесть данный факт, то в любом случае в нашем исследовании лидировала ранняя острая форма инфекции.
Микробиологический мониторинг показал преобладание в этиологической структуре ППИ представителей Грам(+) микрофлоры (70,7 %). Ведущую позицию продолжает занимать S. aureus , частота которого за весь период исследования, без учета резистентности к метициллину, составила почти 32 %, что в 1,6 раза больше по сравнению с S. epidermidis (20,2 %). Полученные нами данные согласуются с показателями одних авторов [5, 16, 23, 24] и расходятся с выводами других [25]. К примеру, Y. Yu и соавт. сообщают о 21,1 % против 25,5 % соответственно [26]. Однако, если рассмотреть частоту встречаемости этих двух микроорганизмов по годам, то в 2015 г. соотношение верификации S. aureus и S. epidermidis было 4:1, а к 2020 г. оно сравнялось и составило 1:1. В 2017–2018 гг. в сравнении с 2015–2017 гг. наблюдается тенденция к снижению частоты идентификации S. aureus с 39,5 % до 25,7 %, однако к 2019–2020 гг. она практически не различалась с первым анализируемым периодом времени и составила 38,6 %. Доля MRSA к 2019–2020 гг. (p = 0,531) существенно не изменилась в сравнении с данными 2015–2016 гг. (p = 0,235) и 2017–2018 гг. (p = 0,714). Колебания показателей резистентных штаммов S. aureus за весь период исследования находились в пределах от 30,5 до 34,6 %.
Удельный вес S. epidermidis в видовой структуре ППИ постепенно и неуклонно растет. Частота выявления эпидермального стафилококка достоверно возросла с 12,1 % (2015 г.) до 26,7 % (2020 г.) (p = 0,018), из них 90,9 и 92,6 %, соответственно, составили изоляты MRSE . Очевидно, что такой двойной скачок роста изо-лята в результатах микробиологического исследования произошел в основном за счет увеличения показателей метициллинорезистентных штаммов, составивших 89 % от общего числа S. epidermidis . K. Becker и со-авт.предполагают, что ежегодное возрастание устойчивости данного патогена к метициллину связано с его адаптивной способностью [5, 27]. C. Triffault-Fillit и соавт., анализируя бактериологические посевы от 567 пациентов с ППИ, обнаружили MRSA в 16,1 % случаев (n = 164), MRSE – в 59,1 % (n = 162) [16, 28]. Нами в исследовании получено схожее соотношение данных от общего числа S. aureus и S. epidermidis – 32,7 и 89 % соответственно, что в целом согласуется с результатами работ вышеуказанных и др. авторов [5, 16, 28].
Анализируя антибиотикограммы метициллинчувствительного S. aureus, мы выявили тенденцию к постепенному увеличению его резистентности к тестируемым антибиотикам. Если в 2015 г. идентифицирован единственный штамм MSSA, устойчивый одновременно к 3 антибактериальным агентам, то уже с 2018 г. число изолятов, в отношении которых неактивны 3 и более лекарственных препаратов, возросло до 15 % (10 изолятов) от общего числа MSSA. Причем в 12 % случаев микроорганизмы были резистентны к фторхинолонам. Меньшую резистентность к антибиотикам продемонстрировал MSSE – всего один случай из 7 имеющихся. Устойчивость была выявлена только к клиндамицину, что значительно расходится с данными других авторов [16]. Возможно, полученный нами результат не столь объективен ввиду малой выборки данного возбудителя. Суммируя имеющиеся показатели антибиотикограмм, при обнаружении у пациента MSSA или MSSE антибактериальную терапию можно проводить цефалоспоринами I или II поколения в лечебных дозах.
Поскольку при лечении метициллинрезистентных штаммов применяют ванкомицин, линезолид, тейко-планин в стандартных дозах, то мы не рассматривали чувствительность данных микроорганизмов к препаратам из других антибактериальных групп. Однако настораживает 4 случая ванкомицинрезистентных штаммов MRSE и Staphylococcus sp ., обнаруженных за весь период исследования, три из которых верифицированы в 2018 г. Необходимо отметить, что данные микроизо-ляты выделены из биоптатов пациентов с многократными оперативными вмешательствами в анамнезе и последующей антибактериальной терапией различными группами препаратов. В таких ситуациях мы старались проводить лечение линезолидом или тейкоплани-ном в лечебных дозах.
Обращает на себя внимание существенный рост частоты идентификации S. haemolyticus (MR) в 2019– 2020 гг., достигший 11,6 % (p = 0,005), по сравнению с 2 % в 2015–2016 гг.
Доля E. faecalis (87,1 %) за 2015–2016 гг. и 2019– 2020 гг. была примерно одинаковой – 5,5 и 5,9 % соответственно. Пик обнаружения данного вида штаммов зафиксирован в 2017–2018 гг. и составил 15,8 %. Удельный вес E. faecium сохранялся неизменным в течение всего периода исследования (не более 1 штамма в год). Активными антимикробными препаратами в отношении E. faecalis на всем протяжении исследования оставались гликопептиды и производный глицил-циклинов – тигециклин. В 2017–2018 гг. – в период, когда произошел внезапный рост частоты выделения изолята, идентифицирован один штамм, резистентный к ванкомицину, и 2 штамма – к линезолиду. Ампициллиноустойчивые E. faecalis выделены в 11 % микробиологических посевов. Tенденции к увеличению резистентности к ампициллину к концу периода исследования не наблюдалось. Несмотря на незначительную долю (12,9 %) E. faecium среди представителей Enterococcus, они оказались более устойчивыми к подавляющему большинству тестируемых антибиотиков, за исключением ванкомицина, линезолида и тиге-циклина. В 2015 г. был верифицирован 1 ванкомицин-резистентный штамм E. faecium. Антибактериальная терапия проводилась ампициллином или амоксициллин / клавулановой кислотой в лечебных дозах, при условии чувствительности микроорганизмов к ним, в остальных случаях – гликопептидами, оксазолиди-нонами или, в редких случаях, глицилциклинами, поскольку последние являются резервными препаратами для A. baumannii.
Грамотрицательные микроорганизмы в видовой структуре возбудителей ППИ значительно уступают грамположительной флоре, и в нашем исследовании данный показатель составил 28,1 %, что входит в интервал значений, приведенных в отечественных и зарубежных источниках литературы [16, 23]. Анализ показал тенденцию к незначимому снижению доли (p > 0,05) A. baumannii с 9,9 % (p = 0,167) в 2015– 2016 гг. до 7,9 % (p = 0,947) в 2019–2020 гг.
Частота P. аeruginosa в 2015–2016 гг. составила 8,8 % (p = 0,719), в 2017–2018 гг. – 7,9 % (p = 0,114) и в 2019–2020 гг. – 8,9 % (p = 0,289). Как видно, удельный вес данного микроорганизма на протяжении всего анализируемого периода времени колеблется незначимо.
Представители семейства Enterobacteriaceae , к которым относятся E. coli, K. pneumoniae, E. cloacae , выявлены в 8,2 % случаев, что в совокупности практически не отличается от процента выявляемости A. baumannii и P. аeruginosa в общей структуре микроорганизмов. Однако, если рассматривать каждый вид семейства в отдельности, то картина несколько иная. Частота обнаружения штаммов E. сoli в нашем исследовании колеблется от 3,3 до 5 %, в среднем она составила 4,1 %. При этом за анализируемый период времени существенной разницы в идентификации этого возбудителя не выявлено (p = 0,395). K. pneumoniae была выделена из биоптатов пациентов в первые три года исследования (n = 10). В 2017 г. доля ее снизилась с 6,6 (p = 0,758) до 3,9 % (p = 0,106). В 2018–2020 гг. не обнаружено ни одного штамма данного вида возбудителя. Показатели верификации E. сloacae были незначимыми (n = 4) и составили всего 1,3 % от общего числа (n = 317) микроорганизмов. Так, за последний анализируемый период исследования выделено всего 2 изолята E. сloacae , поэтому мы не акцентировали внимание на конкретном виде и рассматривали и изучали только те микроорганизмы, доля которых в видовой структуре возбудителей составила 3 % и более.
Согласно литературным данным, за 2012–2017 гг. удельный вес A. baumannii в видовой структуре гра-мотрицательной микрофлоры незначимо уменьшился (p = 0,291), также отмечена тенденция к снижению частоты выделения P. aeruginosa (p = 0,529), но при этом наблюдается возрастание доли представителей семейства Enterobacteriaceae (с 6,6 до 8,7 %) [16]. Полученные нами показатели разнятся с вышеописанными результатами источника. Возможно, имеющиеся различия обусловлены включением авторами в исследование не только пациентов с ППИ, но и больных с другими ИАИ.
Невзирая на незначительную роль грамотрица-тельной микрофлоры в этиологии ППИ суставов, она представляет серьезную проблему во всем мире ввиду неуклонно возрастающей резистентности ко многим антибактериальным препаратам [29]. Анализ антибио-тикограмм в отношении A. baumannii и P. aeruginosa за последние 2 года выявил тенденцию к росту устойчивости к подавляющему большинству исследуемых антибиотиков. Известно, что сам факт вовлечения Грам(-) бактерий в этиологию ППИ многократно усложняет и пролонгирует ее лечение [30], а появление штаммов A. baumannii и P. aeruginosa, резистентных к карбапе-немам (60,9 и 52 % соответственно), цефораперазон / сульбактаму и цефтазидиму (73,9 и 56 %), фторхино-лонам (56,5 и 55 %) и среди A. Baumannii 26,1 % изо-лятов, резистентных к тигециклину, и 8,7 % – панрезистентных, а ситуация приобретает все более острый характер, поскольку сводится на нет эффективность хирургического лечения, и повышается смертность среди пациентов с ППИ.
В последние годы во всем мире отмечается растущая устойчивость K. pneumoniae к карбапенемам за счет продуцирования ими карбапенемаз (NDM, OXA-48, KPC) [29]. В нашем исследовании все выделенные штаммы K. pneumoniae являлись продуцентами БЛРС, в отношении которых успешно применялась этиотропная терапия карбапенемами.
Приобретение микроорганизмами резистентности к антимикробным препаратам – естественный процесс, но их широкая доступность, нерациональное и бесконтрольное применение, назначение минимальных терапевтических доз способствует его ускорению. В пользу этого факта свидетельствуют обнаруженные в нашем исследовании ванкомицинрезистентные штаммы MRSE, E. faecalis, S. hominis, S. lentus , линезолиду-стойчивые E. faecalis , высокая доля полирезистентных Грам(-) бактерий и 2 случая панрезистентных штаммов A. baumannii .
51 % Грам(+) бактерий (n = 224), среди которых распространен S. aureus, и 53 % Грам(-) микрофлоры (n = 89) участвуют в этиологии ранней острой ППИ, также наблюдается их превалирование при гематогенной острой ППИ (см. табл. 3 и 4). D. Morcillo и соавт. тоже сообщают о преобладании S. aureus и грамотри-цательных патогенов в ранней ППИ [31]. Если в 2010 г. Sousa R. указывает на распространенность Грам(-) флоры в группе пациентов с хронической и гематогенной инфекцией [32], то источники за последние годы сообщают о частом участии данных микробных агентов в патогенезе острой ранней ППИ [10, 11], что коррелирует с нашими результатами. В хронические инфекции, как правило, вовлечены низковирулентные микроорганизмы [6, 33], среди которых распространен S. epidermidis [10, 11]. Наш анализ показал, что большая часть S. epidermidis обнаруживается в патогенезе как ранней ППИ, доля которого достигла 42,2 %, так и гематогенной – 25 % от его общего числа (n = 64). При ранних отсроченных и поздних инфекционных осложнениях существенных различий в частоте выявления S. epidermidis и S. aureus не обнаружено, реже всего выделялись Грам(-) бактерии. E. faecalis и E. faecium у конкретной категории больных не выявлены (табл. 4). Следует отметить, что 64,5 и 29 % Enterococcus (n = 31) верифицированы при ранней острой и гематогенной ППИ соответственно, при поздней хронической фор- ме – всего 6,5 % случаев (табл 4). Несовпадение показателей может быть связано с описательным опытом одного лечебного учреждения или центра с определенной географической принадлежностью, разными размерами выборок, сосредоточенностью исследований на определенных локализациях и типах ППИ или хирургических методах, применяемых в процессе лечения, в результате которых некорректно расценивается процентное соотношение различных микроорганизмов, вовлеченных в разные типы ППИ [10].
Микробные ассоциации при ППИ обнаружены в 15 % случаев, подавляющее большинство из них (70,8 %) представляют собой смешанную группу микроорганизмов. Исключительно к Грам(+) и Грам(-) бактериям принадлежали 18,8 и 10,4 % ассоциаций соответственно. Стоит отметить, что частота Грам(-) патогенов была выше при полимикробных, чем при мо-номикробных ППИ (57,3 %). Этот результат не противоречит данным других источников [5]. При этом 54,2 % полимикробных инфекций относились к категории острой ранней ППИ, 27,1 % – к острой гематогенной, 12,5 % – к поздней и лишь 6,3 % – к инфекции с ранним отсроченным началом, что в целом сопоставляется с данными Benito N. и соавт., которые также указывают в своем исследовании на преобладание полимикробных патогенов в этиологии ранних ППИ (27,4 %) по сравнению с другими ее типами [10], Cobo J. et al. сообщают о частоте в 32 % [34], de Vries L. et al. – о 46 % [25], в другом независимом исследовании Aaron J. Tande и соав. ссылаются на их варьирование в пределах от 35 до 56 % случаев [11]. Среди микроорганизмов, встречающихся в ассоциациях, наиболее распространенными являются E. faecalis, A. baumannii и P. aeruginosa . Также склонность к сосуществованию наблюдается у K. pneumoniae, E. coli и E. cloacae (3 изолята из 4) (табл. 2). Кроме того, как сообщает один из источников, представители семейства Enterobacteriaceae в виде микробных ассоциаций чаще локализуются в протезированном тазобедренном суставе, чем в коленном суставе (36,4 против 16,7 %), обосновывая этот факт его близостью к желудочно-кишечному тракту [5]. Более изолированными оказались изоляты MSSA и MRSE – 21 и 19 % соответственно.
Отрицательный результат бактериологических исследований, даже при наличии явных симптомов ППИ, не свидетельствует о «стерильности» посевов и отсутствии инфекции у пациента. Причиной культуронегативных результатов микробиологического исследования является, прежде всего, микробная биопленка, которая традиционными методами культивирования не обнаруживается, (чувствительность составляет 20 %) [11, 12], а предшествующая посеву антибактериальная терапия [5] вовсе способствует эрадикации планктонных форм биопленочных микроорганизмов. Недостаточное количество интраоперационных био-птатов [5], нарушение правил забора материала и его транспортировки в лабораторию, нарушение техники культуральных методов также влияет на получение результата исследования. Частота культуронегативных ППИ широко варьирует от 5 до 35 % [10, 11].
Yifang Tsai и соавт. сообщают о 27,2 % отрицательных микробиологических посевов [5], нами получены практически идентичные показатели – 28 %. Именно в этих ситуациях, а также на начальном этапе лечения острой ранней ППИ, когда есть возможность ретенции эндопротеза, важна эмпирическая антибактериальная терапия.
Знание микробиологического спектра основных возбудителей ППИ крупных суставов позволит правильно предположить наиболее вероятные из них, рационально подойти к антибактериальной терапии и сузить спектр используемых антибиотиков, что имеет решающее значение в исходе хирургического лечения ППИ и в снижении уровня стремительно развивающейся резистентности к антимикробным лекарственным средствам. Однако на настоящее время нет единого консенсуса относительно того, какой антибиотик следует использовать в качестве эмпирической терапии ввиду географических различий в спектрах антибактериальной чувствительности [24]. В разных странах и лечебных учреждениях, исходя из локального видового спектра микроорганизмов ППИ и местных протоколов лечения, используют различные эмпирические схемы, включающие в себя комбинации гликопептидов c цефалоспоринами III поколения, фторхинолонами, клиндамицином [26] или бета-лактамами расширенного спектра действия [35] либо монотерапию одним из них. Также изучалась возможность включения пиперацил-лин-тазобактама в спектр антибиотиков для эмпирической терапии, однако из-за высокой частоты побочных эффектов (нефротоксичность, особенно в сочетании с ванкомицином) его пришлось исключить [35].
Так как в нашем исследовании в 70,7 % случаев ППИ составили Грам(+) микроорганизмы, и из них больше половины приходится на долю Staphylococcaceae , то стартовую эмпирическую терапию до получения результатов посевов мы начинаем с цефалоспоринов I или II поколения. Если же в анамнезе у пациента был обнаружен метицилинрезистентный штамм, то лечение проводим гликопептидами (ванкомицин, тей-копланин) или оксазолидинонами (линезолид). У пациентов в анамнезе с неоднократными оперативными вмешательствами на суставе, которые в последующем длительно принимали антибактериальные препараты разных групп, мы использовали комбинированную эмпирическую терапию гликопептидом и фторхиноло-ном до получения результатов бактериального исследования.
Антибактериальное лечение корректировалось после идентификации возбудителя. Стартовая эмпирическая терапия не менялась в случаях культуроотрицательных ППИ.
Выявленная тенденция к росту резистентности Грам(-) бактерий к карбапенемам и обнаружение по-лирезистентных штаммов в проведенном нами исследовании требуют в дальнейшем пересмотра старых схем эмпирической антибактериальной терапии и разработки новых с учетом локального мониторинга, а панустойчивых патогенов A. baumannii – создания новых антимикробных агентов.
ЗАКЛЮЧЕНИЕ
В структуре этиологии ППИ преобладали S. aureus (31,9 %), S. epidermidis (20,2 %), E. faecalis (8,5 %), P. aeruginosa (8 %) и A. baumannii (7,4 %). Отмечено увеличение доли MRSE, S. haemolyticus (MR). В случае ранней острой и гематогенной формы ППИ преобладали S. aureus и представители Грам(-) бактерий, при ранней отсроченной и поздней хронической инфекции – S. aureus и S. epidermidis, реже обнаруживались представители Enterococcus и Грам(-) микрофлоры. Выявлена тенденция к неуклонному росту антибиотикорезистент- ности как Грам(+), так и Грам(-) патогенов. Впервые обнаружены штаммы MRSE, E. faecalis, E. faecium, S. hominis, S. lentus, резистентные к ванкомицину, ли-незолидустойчивые E. faecalis, панрезистентные штаммы A. baumannii. Ежегодно растущая резистентность Грам(+) и Грам(-) микроорганизмов к большинству тестируемых антибактериальных препаратов, а также увеличение роли Грам(-) бактерий в этиологии ранней острой ППИ требуют пересмотра уже существующих схем эмпирической антибактериальной терапии.
Список литературы Анализ шестилетнего мониторинга основных возбудителей перипротезной инфекции крупных суставов и их тенденция к резистентности
- Митрофанов В.Н., Гординская Н.А. Фенотип антибиотикорезистентности возбудителей перипротезной инфекции как основа выбора рационального антимикробного лечения// Медицинский альманах. 2017. № 4 (49). С.72-75
- Тактика лечения инфекционных осложнений после эндопротезирования тазобедренного сустава / Р.Н. Комаров, В.Н. Митрофанов, А.В. Новиков, С.Б. Королёв // Травматология и ортопедия России. 2016. Т. 22, № 4. С. 25-34
- Periprosthetic joint infection / B.H. Kapadia, R.A. Berg, J.A. Daley, J. Fritz, A. Bhave, M.A. Mont // Lancet. 2016. Vol. 387, No 10016. P. 386-394. DOI: 10.1016/S0140-6736(14)61798-0.
- Сколько ревизионных эндопротезирований выполнять до того, как принять решение об артродезе? (клиническое наблюдение пациентки с ревматоидным артритом коленных суставов) / Т.А. Куляба, Н.Н. Корнилов, И.И. Кроитору, Л.Н. Соломин, Г.Ю. Бовкис, К.Л. Корчагин, П.П. Иванов // Травматология и ортопедия России. 2018. Т. 24, № 3. С. 113-124.
- Different microbiological profiles between hip and knee prosthetic joint infections / Y. Tsai, C.H. Chang, Y.C. Lin, S.H. Lee, P.H. Hsieh, Y. Chang // I. Orthop. Surg. (Hong Kong). 2019. Vol. 27, No 2. 2309499019847768. DOI: 10.1177/2309499019847768.
- Izakovicova P., Borens O., Trampuz A. Periprosthetic joint infection: current concepts and outlook // EFORT Open Rev. 2019. Vol. 4, No 7. P. 482494. DOI: 10.1302/2058-5241.4.180092.
- Flurin L., Greenwood-Quaintance K.E., Patel R. Microbiology of polymicrobial prosthetic joint infection // Diagn. Microbiol. Infect. Dis. 2019. Vol. 94, No 3. P. 255-259. DOI: 10.1016/j.diagmicrobio.2019.01.006.
- Инфекции, связанные с установкой инородных материалов (протезы, сетки, импланты) / И.Н. Петухова, А.В. Соколовский, З.В. Григорьевская, Н.С. Багирова, И.В. Терещенко, Г.В. Варлан, В.В. Агинова, Н.В. Дмитриева // Злокачественные опухоли. 2017. Т. 7, № 3, s1. С. 57-60. DOI: 10.18027/2224-5057-2017-7-3s1-57-60.
- Parvizi J., Gehrke T., Chen A.F, Proceedings of the International Consensus on Periprosthetic Joint Infection // Bone Joint J. 2013. Vol. 95-B, No 11. P. 1450-1452. DOI: 10.1302/0301-620X.95B11.33135.
- The Different Microbial Etiology of Prosthetic Joint Infections according to Route of Acquisition and Time after Prosthesis Implantation, Including the Role of Multidrug-Resistant Organisms / N. Benito, I. Mur, A. Ribera, A. Soriano, D. Rodríguez-Pardo, L. Sorlí, J. Cobo, M. Fernández-Sampedro, M.D. del Toro, L. Guío, J. Praena, A. Bahamonde, M. Riera, J. Esteban, J.M. Baraia-Etxaburu, J. Martínez-Alvarez, A. Jover-Sáenz, C. Dueñas, A. Ramos, B. Sobrino, G. Euba, L. Morata, C. Pigrau, J.P. Horcajada, P. Coll, X. Crusi, J. Ariza; REIPI (Spanish Network for Research in Infectious Disease) Group for the Study of Prosthetic Joint Infections; GEIO (Group for the Study of Osteoarticular Infections), SEIMC (Spanish Society of Infectious Diseases and Clinical Microbiolo) // J. Clin. Med. 2019. Vol. 8, No 5. P. 673. DOI: 10.3390/jcm8050673.
- Tande A.J., Patel R. Prosthetic joint infection // Clin. Microbiol. Rev. 2014. Vol. 27, No 2. P. 302-345. DOI: 10.1128/CMR.00111-13.
- Культуроотрицательные биопленочные инфекции в ортопедической хирургии / Г.Д. Эрлих, П.Дж. ДиМео, Дж.У. Костертон, Х. Винклер. М. : ГЭОТАР-Медиа, 2021. 208 с.
- Этиология острой перипротезной инфекции суставов и результаты ее хирургического лечения / Н.М. Клюшин, А.М. Ермаков, З.С. На-уменко, Ю.В. Абабков, А.С. Тряпичников, А.Н. Коюшков // Гений ортопедии. 2017. Т. 23, № 4. С. 417-422. DOI: 10.18019/1028-4427-201723-4-417-422.
- Gram-negative prosthetic joint infections: risk factors and outcome of treatment / P.H. Hsieh, M.S. Lee, K.Y. Hsu, Y.H. Chang, H.N. Shih, S.W. Ueng // Clin. Infect. Dis. 2009. Vol. 49, No 7. P. 1036-1043. DOI: 10.1086/605593.
- Классификация и алгоритм диагностики и лечения перипротезной инфекции тазобедренного сустава / Т. Винклер, А. Трампуш, Н. Ренц, К. Перка, С.А. Божкова // Травматология и ортопедия России. 2016. № 1 (79). С. 33-45.
- Неблагоприятные тенденции в этиологии ортопедической инфекции: результаты 6-летнего мониторинга структуры и резистентности ведущих возбудителей / С.А. Божкова, А.Р. Касимова, Р.М. Тихилов, Е.М. Полякова, А.Н. Рукина, В.В. Шабанова, В.Н. Ливенцов // Травматология и ортопедия России. 2018. Т. 24, № 4. С. 20-31. DOI: 10.21823/2311-2905-2018-24-4-20-31.
- Prosthetic Joint Infection Caused by Gram-Negative Organisms / B. Zmistowski, C.J. Fedorka, E. Sheehan, G. Deirmengian, M.S. Austin, J. Parvizi // J. Arthroplasty. 2011. Vol. 26, No 6 Suppl. P. 104-108. DOI: 10.1016/j.arth.2011.03.044.
- Клюшин Н.М., Абабков Ю.В., Ермаков А.М. Наш опыт лечения перипротезной инфекции коленного сустава // Гений ортопедии. 2019. Т. 25, № 2. С. 162-171. DOI: 10.18019/1028-4427-2019-25-2-162-171.
- Биопленки: основные принципы организации и методы исследования : учеб. пособие / А.М. Марданова, Д.А. Кабанов, Н.Л. Рудакова, М.Р. Шарипова. Казань, 2016. С. 1-42.
- Beyond Risk: Bacterial Biofilms and Their Regulating Approaches / M.H. Muhammad, A.L. Idris, X. Fan, Y. Guo, Y. Yu, X. Jin, J. Qiu, X. Guan, T. Huang // Front. Microbiol. 2020. Vol. 11. P. 928. DOI: 10.3389/fmicb.2020.00928.
- Возрастающая угроза развития антимикробной резистентности. Возможные меры / Всемирная организация здравоохранения. Швейцария, 2013. https://antimicrob.net/wp-content/uploads/WHO-2012_Rezistentnost-Vozmozhnye-mery_russkiy.pdf.
- Определение чувствительности микроорганизмов к антимикробным препаратам : рекомендации : версия 2021-01 / Межрегиональная ассоциация по Цинической микробиологии и антимикробной химиотерапии. [2021].
- Time trends in the aetiology of prosthetic joint infections: a multicentre cohort study / N. Benito, M. Franco, A. Ribera, A. Soriano, D. Rodriguez-Pardo, L. Sorlí, G. Fresco, M. Fernández-Sampedro, M. Dolores Del Toro, L. Guío, E. Sánchez-Rivas, A. Bahamonde, M. Riera, J. Esteban, J.M. Baraia-Etxaburu, J. Martínez-Alvarez, A. Jover-Sáenz, C. Dueñas, A. Ramos, B. Sobrino, G. Euba, L. Morata, C. Pigrau, P. Coll, I. Mur, J. Ariza; REIPI (Spanish Network for Research in Infectious Disease) Group for the Study of Prosthetic Joint Infections // Clin. Microbiol. Infect. 2016. Vol. 22, No 8. P. 732.e1-8. DOI: 10.1016/j.cmi.2016.05.004.
- Optimization of the empirical antibiotic choice during the treatment of acute prosthetic joint infections: a retrospective analysis of 91 patients / J.H.J. van Erp, A.C. Heineken, R.J.A. van Wensen, R.W.T.M. van Kempen, J.G.E. Hendriks, M. Wegdam-Blans, J.M. Fonville, M.C.M. van der Steen // Acta Orthop. 2019. Vol. 90, No 5. P. 455-459. DOI: 10.1080/17453674.2019.1621595.
- The effectiveness of debridement, antibiotics and irrigation for periprosthetic joint infections after primary hip and knee arthroplasty. A 15 years retrospective study in two community hospitals in the Netherlands / L. de Vries, W. van der Weegen, W.C. Neve, H. Das, B.U. Ridwan, J. Steens // I. Bone Joint Infect. 2016. Vol. 1. P. 20-24. DOI: 10.7150/jbji.14075.
- Microbiological pattern of prosthetic hip and knee infections: a high-volume, single-centre experience in China / Y. Yu, Y. Kong, J. Ye, A. Wang, W. Si // J. Med. Microbiol. 2021. Vol. 70, No 3. DOI: 10.1099/jmm.0.001305.
- Understanding the physiology and adaptation of staphylococci: a post-genomic approach / K. Becker, G. Bierbaum, C. von Eiff, S. Engelmann, F. Götz, J. Hacker, M. Hecker, G. Peters, R. Rosenstein, W. Ziebuhr // Int. J. Med. Microbiol. 2007. Vol. 297, No 7-8. P. 483-501. DOI: 10.1016/j. ijmm.2007.04.004.
- Microbiologic epidemiology depending on time to occurrence of prosthetic joint infection: a prospective cohort study / C. Triffault-Fillit, T. Ferry, F. Laurent, P. Pradat, C. Dupieux, A. Conrad, A. Becker, S. Lustig, M.H. Fessy, C. Chidiac, F. Valour; Lyon B.J.I. Study Group // Clin. Microbiol. Infect. 2019. Vol. 25, No 3. P. 353-358. DOI: 10.1016/j.cmi.2018.04.035.
- Резистентность продуцирующих карбапенемазы штаммов Klebsiella pneumoniae, выделенных от пациентов с ортопедической инфекцией / С.А. Божкова, Е.М. Гордина, О.В. Шнейдер, А.Н. Рукина, В.В. Шабанова // Клиническая микробиология и антимикробная химиотерапия. 2020. Т. 22, № 1. С. 47-52. DOI: 10.36488/cmac.2020.1.47-52.
- The incidence rate, trend and microbiological aetiology of prosthetic joint infection after total knee arthroplasty: A 13 years' experience from a tertiary medical center in Taiwan / F.D. Wang, Y.P. Wang, C.F. Chen, H.P. Chen // J. Microbiol. Immunol. Infect. 2018. Vol. 51, No 6. P. 717-722. DOI: 10.1016/j.jmii.2018.08.011.
- Debridement, antibiotics, irrigation and retention in prosthetic joint infection: predictive tools of failure / D. Morcillo, C. Detrembleur, H. Poilvache, M. van Cauter, J.Cyr Yombi, O. Cornu // Acta Orthop. Belg. 2020. Vol. 86, No 4. P. 636-643.
- Empirical antibiotic therapy in prosthetic joint infection / R. Sousa, A. Pereira, M. Massada, M.V. da Silva, R. Lemos, J. Costa e Castro // Acta Orthop. Belg. 2010. Vol. 76, No 2. P. 254-259.
- Интерлейкин-6 в прогнозировании течения послеоперационного периода у пациентов с перипротезной инфекцией тазобедренного сустава / М.В. Чепелева, Н.М. Клюшин, А.М. Ермаков, Ю.В. Абабков // Сибирский научный медицинский журнал. 2015. Т. 35, № 4. С. 45-48.
- Early prosthetic joint infection: outcomes with debridement and implant retention followed by antibiotic therapy / J. Cobo, L.G. San Miguel, G. Euba, D. Rodriguez, J.M. Garcia-Lechuz, M. Riera, L. Falgueras, J. Palomino, N. Benito, M.D. del Toro, C. Pigrau, J. Ariza // Clin. Microbiol. Infect. 2011. Vol. 17, No 11. P. 1632-1637. DOI: 10.1111/j.1469-0691.2010.03333.x.
- Prospective Cohort Study of the Tolerability of Prosthetic Joint Infection Empirical Antimicrobial Therapy / C. Triffault-Fillit, F. Valour, R. Gullio, M. Tod, S. Goutelle, S. Lustig, M.H. Fessy, C. Chidiac, T. Ferry; Lyon B.J.I. Study Group // Antimicrob. Agents Chemother. 2018. Vol. 62, No 10. P. e00163-18. DOI: 10.1128/AAC.00163-18.


