Анализ ультрасонографической картины мочевыделительной системы у больных с позвоночно-спинномозговой травмой
Автор: Бакарджиева Анна Николаевна, Блюденов Дмитрий Николаевич
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 3, 2012 года.
Бесплатный доступ
Ультразвуковое исследование состояния мочевыделительной системы выполнено у 55 больных с позвоночно-спинномозговой травмой (ПСМТ) в острый, промежуточный и поздний периоды течения травматической болезни спинного мозга. Согласно результатам исследований было установлено, что у данной категории больных имеются диффузные изменения паренхимы почек, расширение и деформация чашечно-лоханочной системы (ЧЛС), наличие конкрементов, утолщение и неоднородность структуры стенки мочевого пузыря, наличие взвеси в полости мочевого пузыря, увеличение объема предстательной железы с признаками везикулита. Вышеперечисленные изменения выявлены преимущественно в позднем периоде ПСМТ у больных с наличием двигательных и чувствительных расстройств.
Позвоночно-спинномозговая травма, мочевыделительная система, ультрасонография
Короткий адрес: https://sciup.org/142121582
IDR: 142121582
Analysis of ultrasonographic picture of the urinary system in patients with spine-and-spinal cord injuries
The ultrasound examination of the urinary system state has been performed in 55 patients with spine-and-spinal cord injuries (SSCI) in the acute, intermediate and late periods of the course of spinal cord traumatic disease. It has been established by the results of examinations that diffuse changes in renal parenchyma, dilatation and deformation of the renal pelvicaliceal system (PCS), the presence of concrements, thickening and heterogeneity of the bladder wall structure, the presence of suspension in the bladder cavity, the increase of prostate volume with vesiculitis signs is observed in the patients of this category. The above-mentioned changes have been revealed mainly in the late period of SSCI in patients with the motor and sensory disorders present.
Текст научной статьи Анализ ультрасонографической картины мочевыделительной системы у больных с позвоночно-спинномозговой травмой
Актуальность проблемы реабилитации спинальных больных обусловлена высокой распространенностью позвоночно-спинномозговой травмы, отсутствием общепринятых подходов к лечению и реабилитации данной категории больных. Комплексная реабилитация пациентов травматической болезнью спинного мозга является одной из наиболее значимых медико-социальных проблем мирового здравоохранения [4].
Тяжелым осложнением при ПСМТ является нарушение функции мочевыделительной системы. Вследствие нарушения регуляции и развития глубоких трофических расстройств в мочевыделительной системе возникают и прогрессируют инфекционно-воспалительные осложнения, такие как пиелонефрит, цистит, уретрит, свищи и стриктуры мочеиспускательного канала, простатит, а также мочекаменная болезнь, острая и хроническая почечная недостаточность.
Несмотря на важность данной проблемы, научных публикаций, посвященных оценке нарушения состояния мочевыделительной системы у больных с травматической болезнью спинного мозга при помощи ультразвукового метода, относительно мало [1, 6]. Подобные исследования крайне необходимы для проведения динамического наблюдения состояния мочевыделительной системы, предупреждения и своевременного лечения грозных осложнений [4, 7].
Цель работы – методом УЗИ оценить состояние мочевыделительной системы у больных с позвоночно-спинномозговой травмой в остром, промежуточном и позднем периодах.
МАТЕРИАЛ И МЕТОДЫ
Ультразвуковое исследование было выполнено 55 больным с позвоночно-спинномозговой травмой. Возраст пациентов составил от 17 до 62 лет (в среднем 35,3±1,76 года). Среди обследованных пациентов женщин было 6 (11 %), мужчин – 49 (89 %). В зависимости от давности перенесенной ПСМТ пациенты были разделены на 3 группы, согласно классификации О.А. Амелиной (1998): до четырех месяцев (острый период) – 15 (27 %) больных, от четырех месяцев до двух лет (промежуточный период) – 10 (18 %) пациентов, более двух лет (поздний период) – 30 (55 %) человек (Макаров А.Ю., Амелина О.А., 1998). В зависимости от уровня повреждения спинного мозга больные были распределены на 4 группы: с повреждением шейного отдела позвоночника (С4– С7 позвонки) – 29 (53 %) больных, грудного отдела (Th3–Th8 позвонки) – 5 (9 %) пациентов, грудопоясничного отдела (Th12–L1 позвонки) – 17 (31 %) чело- век, поясничного отдела (L2-L4) – 4 (7 %) больных. Среди двигательных нарушений чаще встречалась нижняя параплегия – у 35 (63 %) больных, реже – нижний парапарез – у 8 (16 %) человек, спастический тетрапарез у 4 (7 %) пациентов, верхний парапарез – у 4 (7 %) больных, не имели двигательных нарушений 4 (7 %) человека. Нарушение чувствительности в виде анестезии с уровня повреждения наблюдалось у 25 (45 %) больных, гипестезии – у 21 (38 %) пациента, нарушения чувствительности отсутствовали у 9 (16 %) человек. Нарушения функции тазовых органов проявлялись в виде задержки мочи у 15 (27 %) больных, недержания мочи – у 19 (35 %) пациентов, спинального автоматизма – у 12 (22 %) человек, затрудненного мочеиспускания – у 3 (5 %) пациентов, нарушения функции тазовых органов не было выявлено у 6 (11 %) больных.
Обследование проводили на ультразвуковом аппарате Logic S6 (GE HC, США) конвексным датчиком с базовой частотой 3-5 Мгц в режиме тканевой гармоники. Выполняли комплексное ультрасонографическое исследование почек, мочеточников, мочевого пузыря и предстательной железы.
Ультразвуковое исследование проводили в различные сроки после хирургического лечения: от 6 дней до 12 лет.
Статистическую обработку данных производили с помощью пакета анализа данных Microsoft EXСEL-2007. Для оценки достоверности различия средних использованы t-критерий Стьюдента и дополнительно непараметрический критерий Манна-Уитни. Принятый уровень значимости – 0,05.
РЕЗУЛЬТАТЫ
Анализ результатов ультразвукового исследования мочевыделительной системы показал, что размеры почек и их расположение у больных с позвоночно-спинномозговой травмой не отличались от нормативных значений (по данным Бурых М.П. и соавт., 1989; Игнашина Н.С., 1989) (табл. 1).
Клинический пример 1. Больной А., 56 лет, находился на лечении в отделении нейрохирургии с диагнозом: травматическая болезнь спинного мозга (ТБСМ), острый период, перелом дуги С5, верхнего суставного отростка С6, остистого отростка C7 позвонка, легкий верхний дистальный парапарез. При оценке неврологического статуса наблюдалось снижение сухожильных рефлексов с верхних конечностей, гипестезия по С6-С7 дерматомам с двух сторон. Нарушение функции тазовых органов по типу спинального автоматизма. На рисунке 1 представлена ультразвуковая картина почек в режиме тканевой гармоники. Визуализируются нормальных размеров правая и левая почки (правая почка – 10,2×6,0 см; левая – 10,6×6,5 см).
При более детальной оценке у большинства пациентов в почках и нижних мочевых путях были выявлены различные патологические изменения. Наиболее частым отклонением от нормы явилось наличие конкрементов различной величины в мочевыводящих путях. Частота встречаемости данной патологии и размеры камней в зависимости от уровня повреждения позвоночного столба представлены в таблице 2.
Таблица 1
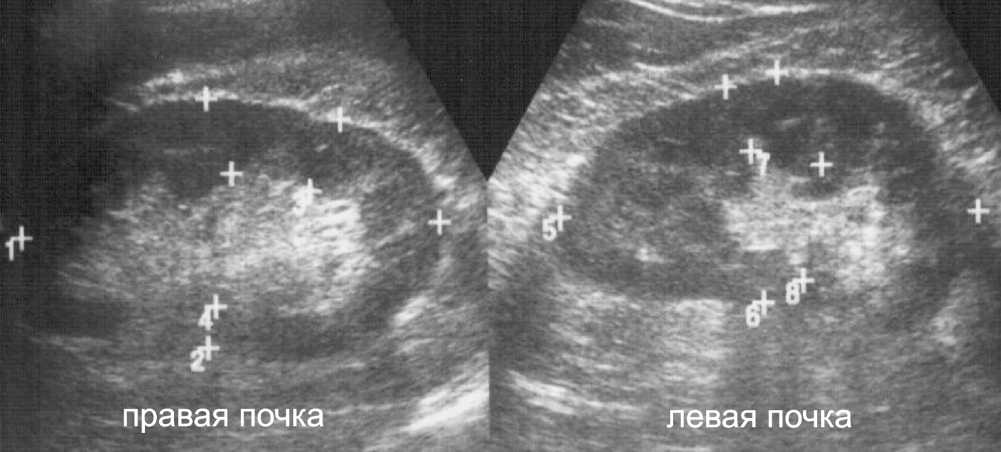
Рис. 1. УЗИ почек больного А., 56 лет, В-режим
Размерные характеристики почек (M±m) у больных с различным уровнем повреждения спинного мозга
|
Уровень повреждения спинного мозга |
Длина (см) |
Ширина (см) |
Суммарная толщина паренхимы (см) |
|
Нормативные значения |
10,41±1,301 |
5,45±1,301 |
1,60±0,202 |
|
Шейный отдел (n=29) |
10,36±0,16 |
4,98±0,11 |
1,67±0,05 |
|
Грудной отдел (n=5) |
10,28±0,25 |
4,84±0,09 |
1,80±0,10 |
|
Грудопоясничный отдел (n=17) |
10,33±0,19 |
5,14±0,14 |
1,69±0,07 |
|
Поясничный отдел (n=4) |
10,0±0,78 |
4,52±0,49 |
1,65±0,09 |
Примечание: 1 – по данным М.П. Бурых с соавт. [2]; 2 – по данным Н.С. Игнашина [3].
Таблица 2
Распределение больных по количеству и размерам конкрементов в мочевых путях
|
Уровень повреждения спинного мозга |
Кол-во |
Размер 2-6 мм |
Размер ≥ 7 мм |
||
|
I |
II |
I |
II |
||
|
Шейный отдел (n=29) |
16 (55 %) |
3 |
10 |
2 |
1 |
|
Грудной отдел (n=5) |
3 (60 %) |
1 |
1 |
1 |
- |
|
Грудопоясничный отдел (n=17) |
14 (82 %) |
4 |
9 |
1 |
- |
|
Поясничный отдел (n=4) |
4 (100 %) |
1 |
1 |
2 |
- |
|
Всего |
37 (67 %) |
9 |
21 |
6 |
1 |
Примечание: I – наличие конкрементов с одной стороны; II – наличие конкрементов с двух сторон.
Таким образом, по данным УЗИ конкременты были диагностированы у 37 пациентов, что составляет 67 % от всех обследованных в четырех группах больных. Камнеобразованию наиболее подвержены лица с повреждением шейного и грудопоясничного отделов позвоночника. Следует отметить, что у больных данных групп чаще выявляли двусторонний микроуролитиаз (размеры камней не превышали 6 мм).
При проведении ультрасонографии в различные периоды течения позвоночно-спинномозговой травмы было установлено, что камнеобразованию чаще подвержены больные с продолжительностью заболевания более 2 лет (поздний период ПСМТ), что может быть связано с длительным угнетением двигательной активности и нарушением функции тазовых органов. У таких пациентов поражение почек было преимущественно односторонним, за исключением больных с повреждением шейного отдела позвоночника (табл. 3).
Клинический пример 2. Больной Р., 32 л., находился на лечении в отделении нейрохирургии с диагнозом: ТБСМ, поздний период, последствия переломов С7 и D1 позвонков с ушибом и сдавлением спинного мозга, состояние после оперативного лечения, верхний грубый парапарез, нижняя смешанная параплегия, нарушение функции тазовых органов. При оценке неврологического статуса наблюдалась гипестезия с уровня С6 дерматома и мозаичная гипестезия с уровня D2. Нарушение функции тазовых органов по типу недержания мочи и стула.
На рисунке 2 представлена ультразвуковая картина правой почки в режиме тканевой гармоники. В нижней группе чашечек определяется гиперэхогенное включение (конкремент) размерами 2,3 мм.
Одним из наиболее часто встречающихся изменений в полостной системе почек у больных с позвоночно-спинномозговой травмой является расширение и деформация чашечно-лоханочной си- стемы. Подобные изменения наблюдались у 55 % больных чаще в позднем периоде ПСМТ и, как правило, имели двусторонний характер. Частота визуализации данной патологии в зависимости от периода течения позвоночно-спинномозговой травмы представлена в таблице 4.
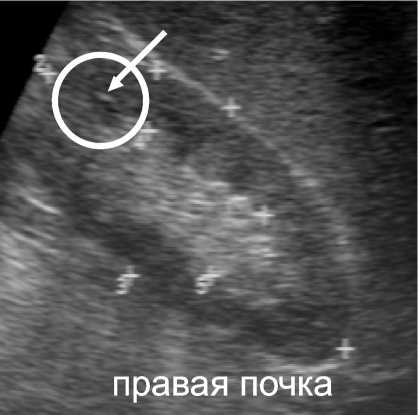
Рис. 2. УЗИ правой почки больного Р., 32 лет, В-режим. Визуализируется конкремент в чашечно-лоханочной системе почки (обозначено стрелкой)
Нарушение оттока мочи у больных с ПСМТ сопровождается расширением и деформацией чашечно-лоханочной системы. Расширенные ан- или гипоэхогенные чашечки, чередующиеся с более эхогенной паренхимой, при ультразвуковом сканировании определяют неоднородность паренхимы почек. Указанный признак встречался у 63 % больных преимущественно в позднем периоде ПСМТ и носил двусторонний характер. Частота встречаемости данного признака в зависимости от периода течения травмы представлена в таблице 5.
Таблица 3
Распределение больных по количеству и размерам конкрементов в мочевых путях в зависимости от уровня повреждения спинного мозга и периода течения ПСМТ (n=55)
|
Уровень повреждения спинного мозга |
Острый период |
Промежуточный период |
Поздний период |
|||||||||
|
I |
II |
I |
II |
I |
II |
|||||||
|
2-6 мм |
≥ 7 мм |
2-6 мм |
≥ 7 мм |
2-6 мм |
≥ 7 мм |
2-6 мм |
≥ 7 мм |
2-6 мм |
≥ 7 мм |
2-6 мм |
≥ 7 мм |
|
|
Шейный отдел (n=29) |
– |
1 |
2 |
– |
1 |
– |
2 |
– |
2 |
1 |
6 |
1 |
|
Грудной отдел (n=5) |
– |
– |
1 |
– |
– |
– |
– |
– |
1 |
1 |
– |
– |
|
Грудопоясничный отдел (n=17) |
– |
– |
4 |
– |
1 |
– |
1 |
– |
4 |
1 |
3 |
– |
|
Поясничный отдел (n=4) |
1 |
1 |
– |
– |
– |
– |
– |
1 |
1 |
– |
– |
– |
Примечание: I – наличие конкрементов с одной стороны; II – наличие конкрементов с двух сторон.
Таблица 4
Состояние чашечно-лоханочной системы в зависимости от уровня повреждения спинного мозга и периода течения ПСМТ (n=55)
|
Уровень повреждения спинного мозга |
Острый период |
Промежуточный период |
Поздний период |
|||
|
I |
II |
I |
II |
I |
II |
|
|
Шейный отдел (n=29) |
– |
3 |
1 |
2 |
1 |
9 |
|
Грудной отдел (n=5) |
– |
– |
– |
– |
1 |
1 |
|
Грудопоясничный отдел (n=17) |
– |
3 |
– |
1 |
3 |
1 |
|
Поясничный отдел (n=4) |
1 |
1 |
– |
1 |
– |
1 |
Примечание: I – расширение и деформация ЧЛС с одной стороны; II – расширение и деформация ЧЛС с двух сторон.
Таблица 4
Изменение эхоструктуры паренхимы почек у больных с различным уровнем повреждения спинного мозга в зависимости от периода течения ПСМТ (n=55)
|
Уровень повреждения спинного мозга |
Острый период |
Промежуточный период |
Поздний период |
|||
|
I |
II |
I |
II |
I |
II |
|
|
Шейный отдел (n=29) |
1 |
2 |
– |
2 |
– |
11 |
|
Грудной отдел (n=5) |
– |
2 |
– |
– |
1 |
2 |
|
Грудопоясничный отдел (n=17) |
– |
3 |
1 |
1 |
– |
5 |
|
Поясничный отдел (n=4) |
1 |
1 |
– |
1 |
– |
1 |
Примечание: I – изменение структуры паренхимы почек с одной стороны; II – изменение структуры паренхимы почек с двух сторон.
Клинический пример 3. Больная Ж., 52 лет, находилась на лечении в отделении нейрохирургии с диагнозом: ТБСМ, поздний период, последствие компрессионного перелома Th11 со сдавлением спинного мозга, нижняя вялая параплегия, нару-ше-ние функций тазовых органов, состояние после оперативного лечения. При оценке неврологического статуса наблюдалась нижняя вялая параплегия, анестезия с уровня L1, нарушение мочеиспускания по типу спинального автоматизма.
На рисунке 3 представлена ультразвуковая картина почек в режиме тканевой гармоники. Визуализируется неоднородная по структуре паренхима, расширенная и деформированная чашечно-лоханочная система левой почки.
Ультрасонографическая оценка нейрогенного мочевого пузыря выявила утолщение стенки на 1425 % (р>0,05), которое свидетельствовало о гипертрофии детрузора и воспалительных изменениях в стенке пузыря. Также было выявлено повышение эхогенности (у 67 % больных) и неоднородность структуры стенки мочевого пузыря (в 76 % случаев). Содержимое мочевого пузыря в 58 % случаев также выглядело неоднородным, и визуализировалась взвесь солей (табл. 6, 7).
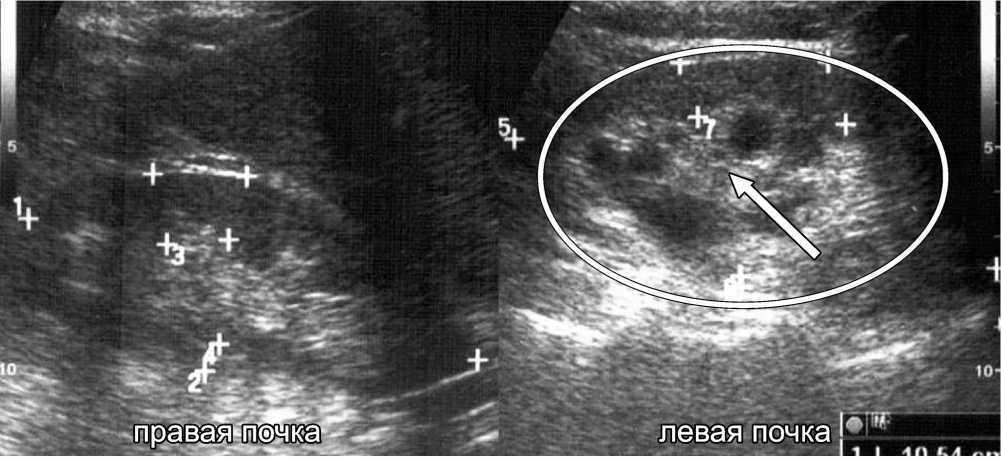
Рис. 3. УЗИ почек больной Ж., 52 лет. Визуализируется расширение и деформация чашечно-лоханочной системы левой почки (обозначена стрелкой)
Таблица 6
Патологические изменения мочевого пузыря у больных с ПСМТ в зависимости от уровня повреждения спинного мозга (n=55)
|
Уровень повреждения спинного мозга |
Толщина стенки пузыря (мм) |
Степень эхогенности стенки пузыря |
|
|
повышена |
понижена |
||
|
Шейный отдел (n=29)* |
7,09±0,33 |
22 (76 %) |
5 (17 %) |
|
Грудной отдел (n=5) |
7,5±0,5 |
3 (60 %) |
1 (20 %) |
|
Грудопоясничный отдел (n=17)* |
7,32±0,68 |
10 (59 %) |
6 (35 %) |
|
Поясничный отдел (n=4) |
6,83±0,93 |
2 (50 %) |
2 (50 %) |
Примечание: * – достоверность отличия от нормативных значений – 5,1±0,2 мм, р>0,05 (по данным Н.С. Игнашина [3]).
Таблица 7
Оценка структуры стенки мочевого пузыря и его содержимого в зависимости от уровня повреждения спинного мозга (n=55)
|
Уровень повреждения спинного мозга |
Структура стенки |
Содержимое мочевого пузыря |
||
|
однородная |
неоднородная |
однородное |
неоднородное |
|
|
Шейный отдел (n=29) |
6 (21 %) |
23 (79 %) |
11 (38 %) |
18 (62 %) |
|
Грудной отдел (n=5) |
1 (20 %) |
4 (80 %) |
1 (20 %) |
4 (80 %) |
|
Грудопоясничный отдел (n=17) |
7 (41 %) |
10 (59 %) |
4 (24 %) |
13 (76 %) |
|
Поясничный отдел (n=4) |
2 (50 %) |
2 (50 %) |
1 (25 %) |
3 (75 %) |
Клинический пример 4. Больной Х., 26 лет, находился на лечении в отделении нейрохирургии с диагнозом: ТБСМ, поздний период, последствия переломов С6, С7 позвонков, состояние после оперативного лечения, верхний парапарез до плегии в кистях, нижняя спастическая параплегия, нарушение функции тазовых органов. При оценке неврологического статуса наблюдалась нижняя спастическая параплегия, угнетение сухожильных рефлексов, анестезия с уровня Th4 дерматома, нарушение функции тазовых органов по типу спинального автоматизма.
На рисунке 4 представлена ультразвуковая картина мочевого пузыря в поперечном (а) и продольном (б) сечении в режиме тканевой гармоники. Мочевой пузырь неправильной формы, стенка пузыря повышенной эхогенности, утолщена до 7,3 мм, содержимое пузыря неоднородное, в полости взвесь.
Ультразвуковое исследование размеров и структуры предстательной железы показало, что размер- ные характеристики в некоторых случаях имели тенденцию к увеличению, а объем несколько превышал нормативные значения (табл. 8).
Структура предстательной железы чаще выглядела неоднородной, с наличием эхоположительных включений в ткани железы. В 36 % случаев наблюдалось расширение семенных пузырьков с явлениями везикулита (табл. 9).
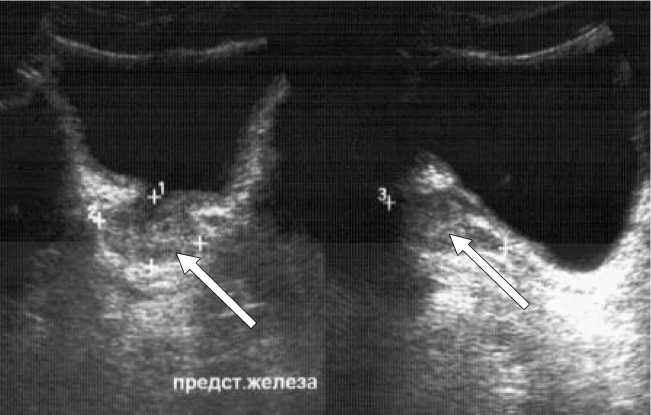
Клинический пример 5. Больной К., 35 лет, находился на лечении в отделении нейрохирургии с диагнозом: ТБСМ, поздний период, остеохондроз поясничного отдела позвоночника L3-S1, корешковый синдром L5 справа. При оценке неврологического статуса наблюдалось снижение сухожильных рефлексов, гипестезия в дерматомах L5, S1 справа. Нарушения функций тазовых органов не выявлено.
На рисунке 5 представлена ультразвуковая картина предстательной железы в поперечном (а) и продольном (б) сечении в режиме тканевой гармоники.
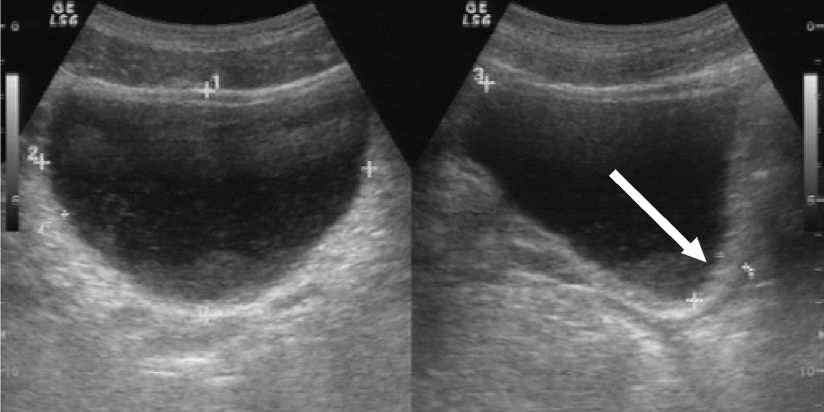
Рис. 4. УЗИ мочевого пузыря больного Х., 26 лет, В-режим. Визуализируется утолщенная, неоднородная стенка мочевого пузыря (обозначено стрелкой)
Таблица 8
Оценка структуры стенки мочевого пузыря и его содержимого в зависимости от уровня повреждения спинного мозга (n=55)
|
Уровень повреждения спинного мозга |
Размеры (см) |
Объем (см куб) |
||
|
Верхне-нижний |
Поперечный |
Передне-задний |
||
|
Нормативные значения |
1,6-2,32 |
2,7-4,32 |
2,4-4,12 |
≤ 2,03 |
|
Шейный отдел (n=29) |
3,0±0,21 |
3,70±0,29 |
4,15±0,17 |
2,64±0,35 |
|
Грудной отдел (n=5) |
2,30±0,83 |
4,90±0,83 |
4,40±0,83 |
2,10±0,83 |
|
Грудопоясничный отдел (n=17) |
3,21±0,29 |
4,39±0,27 |
4,22±0,26 |
2,89±0,41 |
|
Поясничный отдел (n=4) |
2,50±0,83 |
4,60±0,83 |
4,20±0,83 |
2,10±0,83 |
Примечание: 2 – по данным Н.С. Игнашина [3]; 3 – по данным W. Сооner [8].
Таблица 9
Оценка состояния структуры предстательной железы и семенных пузырьков у больных с ПСМТ в зависимости от уровня повреждения спинного мозга (n=55)
|
Уровень повреждения спинного мозга |
Структура железы |
Семенные пузырьки |
||
|
однородная |
неоднородная |
расширены |
норма |
|
|
Шейный отдел (n=29) |
12 (41 %) |
17 (59 %) |
16 (55 %) |
13 (45 %) |
|
Грудной отдел (n=5) |
3 (60 %) |
2 (40 %) |
3 (60 %) |
2 (40 %) |
|
Грудопоясничный отдел (n=17) |
5 (29 %) |
12 (71 %) |
9 (53 %) |
8 (47 %) |
|
Поясничный отдел (n=4) |
2 (50 %) |
2 (50 %) |
2 (50 %) |
2 (50 %) |
а б
Рис. 5. УЗИ предстательной железы больного К., 35 лет. Визуализируется нормальных размеров, неоднородной структуры предстательная железа (обозначена стрелками)
ВЫВОДЫ
-
1. По данным ультрасонографии у больных с позвоночно-спинномозговой травмой выявлена неоднородность структуры почки, расширение чашечно-лоханочного сегмента и наличие конкрементов. Нейрогенный мочевой пузырь имеет характерное утолщение стенки, неоднородную структуру, повышенную эхогенность, неоднородность содержимого. Размеры предстательной железы у больных данной категории имеют тенденцию к увеличению.
-
2. Выраженные структурные изменения мочевыводящей системы у больных с позвоночноспинномозговой травмой по данным УЗИ определяются преимущественно в позднем периоде
-
3. Полученные результаты УЗИ подтверждают значимость динамического наблюдения состояния мочевыделительной системы у больных с позвоночно-спинномозговой травмой. Своевременное выявление, а также профилактика урологических проблем позволит сократить частоту осложнений у данной категории больных и сократить срок их реабилитации.
течения ПСМТ в результате снижения двигательной активности и нарушения функции тазовых органов. Случаи выявления мочекаменной болезни у больных в остром и промежуточном периодах ПСМТ указывают на отягощенный урологический анамнез, часто подтверждаемый самим больным.


