Анализ заболеваемости и смертности от рака почки в России и Санкт-Петербурге
Автор: Носов А.К., Лушина П.А.
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Обзоры
Статья в выпуске: 5 т.16, 2017 года.
Бесплатный доступ
Представлены данные по заболеваемости и смертности от рака почки (РП) в России и г. Санкт-Петербурге, освещены проблемы диагностики, вопросы подбора оптимальных методов лечения в зависимости от стадии заболевания и возраста пациента. Анализ данных проводился ретроспективно за последние 10 лет. Отмечается стойкий рост заболеваемости РП, который обусловлен активным внедрением методов лучевой диагностики и увеличением продолжительности жизни населения. Таким образом, в России следует ожидать продолжение быстрого прироста заболеваемости раком почки за счет ряда регионов, где только начинается активное внедрение малоинвазивных методов диагностики этого заболевания, а также увеличение доли ранних форм, что делает чрезвычайно актуальным совершенствование органосохраняющего лечения. Морфологическое подтверждение должно обязательно выполняться как у больных с метастатическим процессом, так и у больных с планирующимися аблативными методами лечения и наблюдением.
Опухоли почек, эпидемиология, прогноз лечения, выживаемость
Короткий адрес: https://sciup.org/140254000
IDR: 140254000 | УДК: 616.61-006.6-07-08-037 | DOI: 10.21294/1814-4861-2017-16-5-95-103
Kidney cancer incidence and mortality in Russia and Saint-Petersburg
The paper analyzes data on kidney cancer incidence and mortality in Russia and Saint-Petersburg, highlights the issues related to the diagnosis and treatment of kidney cancer, depending on the stage of the disease and the age of the patient. The incidence of kidney cancer has been steadily increasing over the last ten years, and this is predominantly related to the advances in imaging technology and because of the growth and aging of the population. In Russia, the kidney cancer incidence is expected to increase rapidly due to increases in proportion of early kidney cancer patients that makes it extremely important to improve the organ-preserving treatment of this disease. Morphological verification must necessarily be done both in patients with metastatic cancer and in patients planning to undergo ablation treatment.
Текст обзорной статьи Анализ заболеваемости и смертности от рака почки в России и Санкт-Петербурге
В 2014 г. в России было выявлено 22 234 новых случая рака почки, из них женщины составили 45,3 %, мужчины - 54,7 %. В структуре онкологической заболеваемости женщин это составило 3,3 %, что соответствует 12-му месту по частоте встречаемости, у мужчин – 4,7 % и 9-е место соответственно [ 1 ] .
«Грубый» показатель заболеваемости РП на 100 тыс. мужского населения в 2014 г. составил 17,96. За период 2004–2014 гг. данный показатель вырос на 38,3 %. Стандартизованный показатель заболеваемости РП на 100 тыс. мужского населения России составил 13,13. Данный показатель за 10-летний период вырос на 24,3 %. «Грубый» показатель заболеваемости РП женского населения России в 2014 г. составил 12,85 на 100 тыс., прирост за период 2004–2014 гг. 47,5 %. За то же время стандартизованный показатель заболеваемости женского населения России, составивший 7,37 на 100 тыс., вырос на 35,18 % (табл. 1) [ 1 ] .
Начиная с 1930 г. отмечается стойкое увеличение заболеваемости в мире во всех возрастных группах, высокие темпы прироста сохранялись до 1980 г., заболеваемость РП за этот период выросла с 0,7 до 4,2 на 100 тыс. женского населения и с 1,6 до 9,6 мужского [2, 3]. После 1980 г. отмечается снижение темпов прироста, что обусловлено полной реализацией современных возможностей ранней диагностики РП в большинстве развитых стран, в связи с чем прирост заболеваемости уже не зависит от увеличения числа выявляемых ранних и индолентных форм заболевания, в основном он происходит за счет увеличения продолжительности жизни и за счет реализации факторов риска развития этого заболевания.
Сохраняется стойкая тенденция роста уровня заболеваемости РП и в России. За период 2000–2010 гг. уровень прироста заболеваемости РП в абсолютных цифрах составил 31,4 %, со средним годовым значением 2,7 % (рис. 1) [ 1, 4, 5 ] . Объективный рост заболеваемости РП подтверждается уровнем прироста в «грубых» и стандартизованных показателях, при этом заболеваемость РП женщин ниже, чем мужчин, но по уровню прироста за последние 10 лет они опережают последних (табл. 2) [ 1 ] . Это может быть связано, с одной стороны, с более широким распространением факторов риска развития этого заболевания среди женщин (курение, избыточная масса тела), а с другой – более выраженным увеличением их продолжительности жизни за последние 20–30 лет. По уровню прироста заболеваемости РП у мужчин уступает только раку предстательной железы, который в «грубых» показателях составил 143,9 % за десятилетний период 2004-2014 гг. [ 1 ]
В Санкт-Петербурге (СПб.) заболеваемость РП в 2012 г. в абсолютных цифрах – 741 пациент
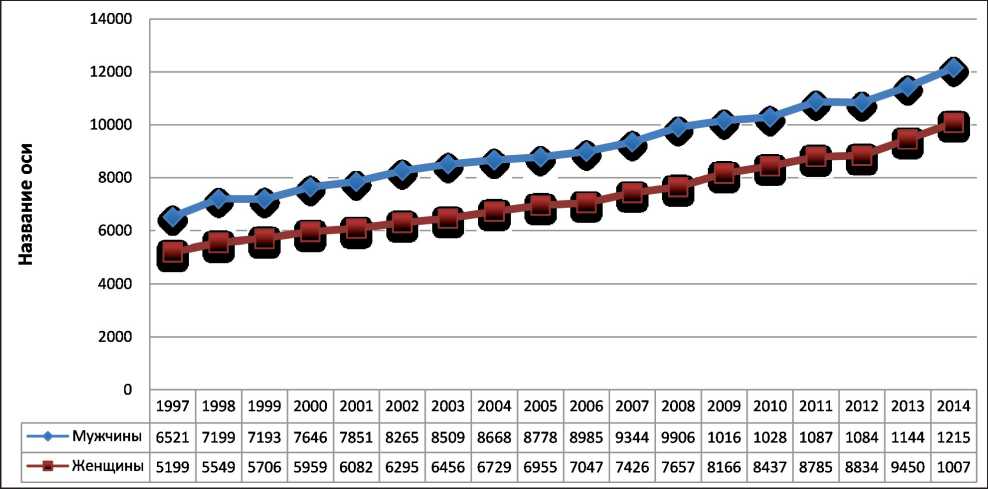
Рис. 1. Абсолютное число впервые в жизни установленных диагнозов РП в России, 1997-2014 гг. [ 1 ]
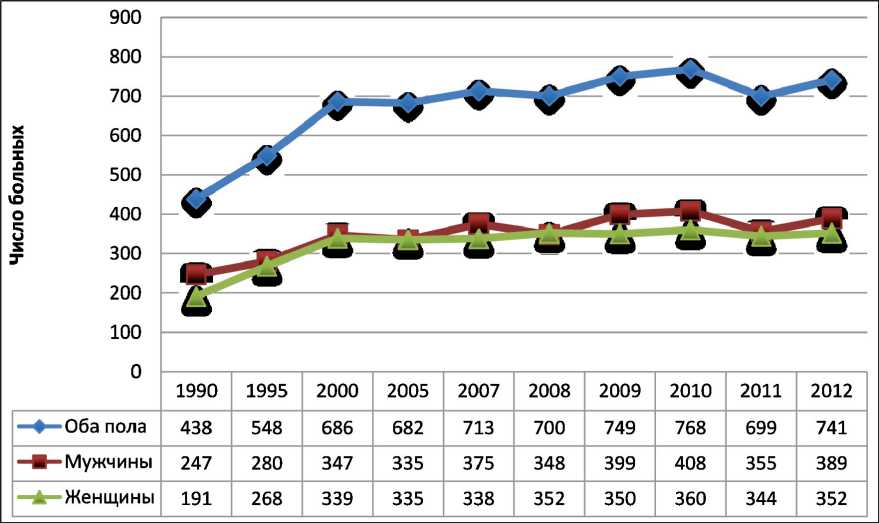
Рис. 2. Абсолютное число впервые в жизни установленных диагнозов РП в г. Санкт-Петербурге, 1990-2012 гг [ 6, 7 ]
обоих полов, из них женщин – 352 (47,5 %), мужчин – 389 (52,5 %). В структуре онкологической заболеваемости населения СПб. заболеваемость РП обоих полов занимает 11-е место, составляя 3,8 %, у мужчин 8-е место – 4,9 %, у женщин 13-е место – 3 %. «Грубый» показатель заболеваемости РП мужчин (на 100 тыс.) составил 17,4, стандартизованный – 11,8. Среди женщин эти показатели составили 12,9 и 6,1 соответственно [ 6, 7 ] .
Так же как по России в целом, заболеваемость РП в СПб. растет, однако темпы прироста за последние 10 лет несколько ниже, основной скачок произошел в 1990–2000 гг., когда прирост составил 36,2 %, а в период 2000–2012 гг. – 7,4 %, по России прирост за этот же период составил 41 % (рис. 2) [6, 7]. Эта тенденция находит подтверждение и в статистических показателях на 100 тыс. населения СПб. и России. Наблюдаемые различия можно объяснить более ранним внедрением в клиническую практику ультразвуковой диагностики в крупных городах России, что позволило выявлять большее число индолентных форм РП. Всплеск заболеваемости в США произошел еще раньше, и с 80-х годов прошлого столетия прирост значительно замедлился, за последнее десятилетие он не превышает 2–3 %, при этом опухоли менее 4 см (Т1а) выявляются в 40 % случаев [1,8,9]. Таким образом, в России следует ожидать продолжение быстрого прироста заболеваемости раком почки за счет ряда регионов, где только начинается активное внедрение малоинвазивных методов диагностики РП, а также увеличение доли ранних форм, что делает чрезвычайно актуальным совершенствование органосохраняющих методов его лечения.
Отчетливо проявляются различия в возрастной структуре заболеваемости мужского и женского населения России, женщины с впервые выявленным РП в средних значениях возраста на 2,5 года старше мужчин. Разница в возрасте среди умерших больных еще более выраженная, и в средних значениях возраст умерших женщин на 5,5 лет больше, чем мужчин (рис. 3) [ 1 ] . Максимальный уровень
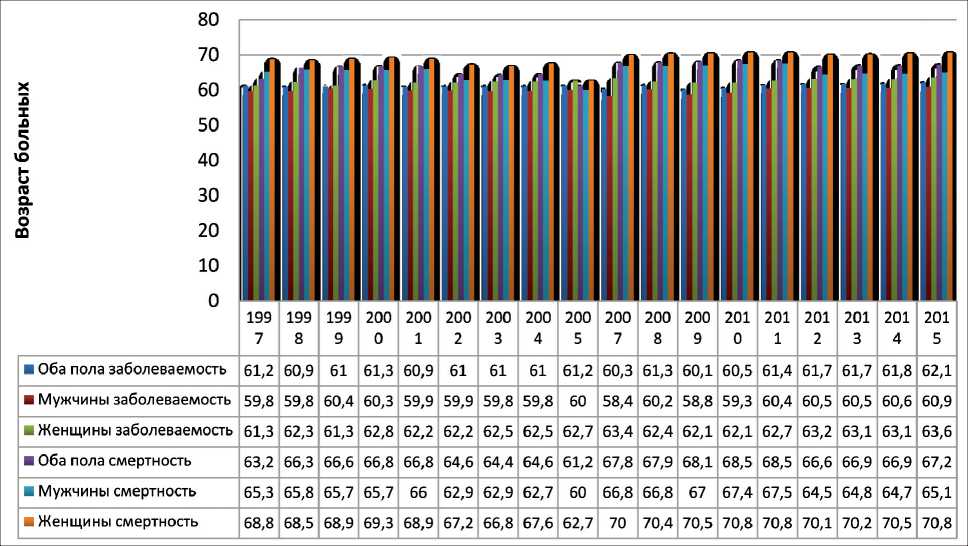
Рис. 3. Средний возраст больных РП с впервые в жизни установленным диагнозом и умерших по этой причине в России, 1997-2015 гг. [ 1, 4, 5 ]

|
-♦-0-19 |
2,14 |
3,12 |
2,72 |
2,51 |
2,75 |
2,62 |
2,36 |
2,81 |
|
-■-20-39 |
4,81 |
4,74 |
5 |
5,31 |
5,82 |
5,56 |
6,51 |
6,15 |
|
40-59 |
70,75 |
73,5 |
74,78 |
72,84 |
74,3 |
72,39 |
76,69 |
78,77 |
|
-И-60-79 |
153,93 |
157,6 |
164,89 |
168,27 |
177,96 |
179,31 |
184,52 |
190,66 |
|
Ж 80 и старше |
47,66 |
50,85 |
52,4 |
63,83 |
52,32 |
52,69 |
55,89 |
57,72 |
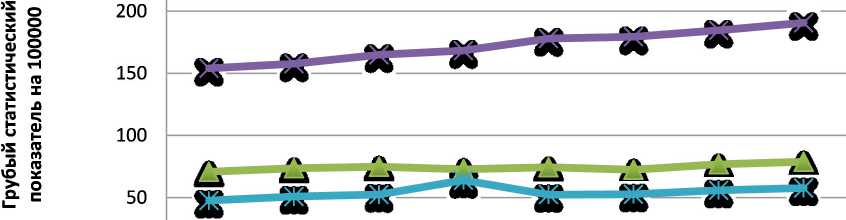
Рис. 4. Заболеваемость разных возрастных групп больных раком почки обоих полов грубый статистический показатель на 100 тыс. населения России, 2007-12 гг. [ 1, 4, 5 ]
заболеваемости как в абсолютных цифрах, так и «грубый» статистический показатель отмечается в возрастной группе 60–79 лет, среди этих же пациентов фиксируется выраженный стабильный прирост заболеваемости РП на протяжении последних 25 лет. В 2013 г. в России среди пациентов 60–79 лет впервые выявлено 10 067 случаев РП (50,7 % от общего числа больных РП), или 179,3 на 100 тыс. населения (рис. 4). В возрастных групп 20–39, 40–59 и старше 80 лет – 713 (3,1 %), 8024 (38,3 %) и 1260 (6,0 %) соответственно [ 1, 6 ] .
Рост числа больных РП за 5 лет (2007–2012 гг.) наиболее выражен среди лиц пожилого возраста 60–79 лет, прирост составил в абсолютных значениях 20,9 % и по «грубому» статистическому показателю – 14,7 %, что, вероятно, обусловлено увеличением продолжительности жизни населения, все больше людей доживает до онкологического заболевания, в том числе до РП. Надо отметить, что при низком уровне заболеваемости в возрасте 20–39 лет уровень прироста был также высоким – 19,1 % и 13,4 %. Это может быть обусловлено более активным ранним выявлением рака почки при УЗИ. Промежуточная возрастная группа 40–59 лет не демонстрирует такого роста заболеваемости РП – 4,7 % и 2,3 %. Возможно, что ранние формы РП за счет активного применения неинвазивных методик диагностики выявляются в более молодой группе, новые опухоли возникают к более позднему возрастному периоду, и их число
Таблица 1
Динамика заболеваемости РП в России в «грубых» и стандартизованных показателях за 2004–2014 гг. [1]
|
Показатели |
Среднегодовой темп прироста |
Прирост за 10 лет (2002–2012 гг.) |
|
«Грубые» показатели на 100 тыс. населения |
Оба пола 3,43 % |
42,29 % |
|
Стандартизованные показатели на 100 тыс. населения |
2,53 % |
29,39 % |
|
«Грубые» показатели на 100 тыс. населения |
Мужчины 3,16 % |
38,30 % |
|
Стандартизованные показатели на 100 тыс. населения |
2,14 % |
24,28 % |
|
«Грубые» показатели на 100 тыс. населения |
Женщины 3,77 % |
47,51 % |
|
Стандартизованные показатели на 100 тыс. населения |
2,95 % |
35,18 % |
Таблица 2
Динамика прироста/убыли заболеваемости РП, Россия, 1993–2013 гг. (на 100 тыс. населения, обоих полов, мировой стандарт возрастного распределения) [8]
Структура возрастассоциированной заболеваемости РП в Санкт-Петербурге имеет сходное распределение по возрастным группам с максимальным ее уровнем и приростом у пациентов 60–79 лет (рис. 5) [6, 7].
Аналогичная структура возрастных особенностей характерна и для смертности. Так, за 2013 г. в России в возрастной группе 60–79 лет от РП умерло 7614 больных обоих полов, что составило 87,7 % всех умерших от этого заболевания. Абсолютное число умерших в возрасте старше 80 лет значимо меньше – 1215 больных, что составляет 14,4 %. Однако в относительных значениях мирового стандарта возрастного распределения на 100 тыс. населения уровень смертности больных РП в 2013 г. в последней категории был самым высоким – 27,6 на 100 тыс., в когортах 70–79 лет – 24,5; 60–69 лет – 18,74 и 50–59 лет – 8,47, далее с выраженным убыванием [ 8 ] . Второй важной характеристикой старшей возрастной группы является то, что если в группах до 80 лет мы наблюдаем снижение показателей смертности, то все последние годы пациенты старше 80 демонстрируют стойкий высокий уровень прироста смертности больных от РП как в абсолютных, так и в относительных значениях (табл. 3, 4).
Мировой стандарт возрастного распределения на 100 тыс. населения у лиц обоих полов демонстрирует высокий уровень убыли смертности у больных среднего возраста (40–49 лет). Так, мировой стандарт возрастного распределения в этой группе на 100 тыс. населения за период 1999– 2013 гг. составил 25,8 %, 2003–2013 гг. – 31,3 % и 2008–2013 гг. – 27,3 %. В этих же возрастных группах отмечался наиболее низкий уровень прироста заболеваемости, что может быть обусловлено более активным выявлением новообразований почки в молодой когорте (20–29 лет), при высоком значении прироста заболеваемости уровень смертности практически не меняется. Таким образом, активное раннее выявление опухолей почки в молодом возрасте приводит к снижению смертности в средней возрастной группе, что делает целесообразным рекомендовать регулярные УЗИ органов брюшной полости и забрюшинного пространства (ЗБП), начиная с 20-летнего возраста. Надо отметить, что в старшей возрастной группе (60 и более) от- мечается вторая волна прироста заболеваемости и сохраняется прирост смертности с максимальными значениями после 80 лет. Возможно, в первые 40 лет жизни опухолевый процесс отражает проблемы, тянущиеся из эмбриогенеза, а в последующем мы отмечаем реализацию факторов риска развития опухолевого процесса, эффект которых накапливается с возрастом, самый высокий прирост как заболеваемости, так и смертности отмечается в группе старше 80 лет (табл. 3, 4). Поэтому этой категории больных также следует рекомендовать регулярное УЗИ органов брюшной полости и ЗБП. Кроме того, вышеизложенный факт всегда должен быть определяющим в выборе тактики лечения этих пациентов, надо помнить, что больные старшей возрастной группы не только часто заболевают, но и часто умирают от РП, естественно, тактика наблюдения далеко не всегда оптимальна у этих больных. Биологический возраст часто не соответствует календарному, поэтому последний не должен являться абсолютным противопоказанием для активного лечения пожилого больного без учета всех составляющих. Возрастной пациент, имеющий локализованный рак почки с низким или умеренным анестезиологическим риском, должен получить такое же радикальное лечение, как и более молодой человек. Альтернативным методом лечения РП у этих больных могут стать аблятивные методики, имеющие меньшую инвазивность и достаточно высокую эффективность.
К сожалению, провести анализ заболеваемости РП в России по стадиям возможно только за последние 3–4 года. В доступной отчетной документации до 2011 г. данная локализация постадийно не учитывалась. Распределение по стадиям в США в 2013 г. составило: РП I–II стадии – 62 %, III стадии – 17 %, IV стадии – 17 % (табл. 5), оставшиеся 4 % приходятся на больных, у которых стадия не указывалась, эти данные подтверждают абсолютное преобладание локализованных форм заболевания [4, 9].
В России локализованный РП в 2013 г. выявлен у 56,6 % больных, с признаками местного распространения – у 19,5 %, в 21,5 % первичных случаев определялись отдаленные метастазы на момент постановки диагноза, 2,4 % – без установленной стадии заболевания (табл. 5). В г. Санкт Петербурге эти показатели составили 63,4; 19; 11,2; 6,4 % (табл. 6) соответственно [6–8].
При анализе динамики распределения больных РП по стадиям в г. Санкт-Петербурге с 1994 по 2013 г. отмечается убедительная миграция стадий в пользу локализованных форм как по процентному соотношению, так и в абсолютных цифрах (рис. 6, 7). Наблюдается не только увеличение числа ранних форм за счет роста заболеваемости, но и одновременное снижение частоты распространенных случаев заболевания. Прирост локализованных стадий РП (I/II) составил за
|
Таблица 5 Заболеваемость РП населения России по стадиям в 2011–2013 гг. |
|
|
Год |
Стадия I II III IV Без стадии |
|
2011 2012 2013 |
31,9 % 22,3 % 21,2 % 21,6 % 2,9 % 34,6 % 21,2 % 20,1 % 21,5 % 2,6 % 36,3 % 20,3 % 19,5 % 21,5 % 2,4 % |
Таблица 6
Заболеваемость РП населения Санкт Петербурга по стадиям в 2011–2013 гг.
|
Год |
I |
II |
Стадия III |
IV |
Без стадии |
|
2011 |
34,8 % |
26,1 % |
19,2 % |
14,9 % |
5 % |
|
2012 |
36,8 % |
25,6 % |
20,1 % |
12,3 % |
5,2 % |
|
2013 |
39,7 % |
23,7 % |
19,1 % |
11,2 % |
6,3 % |
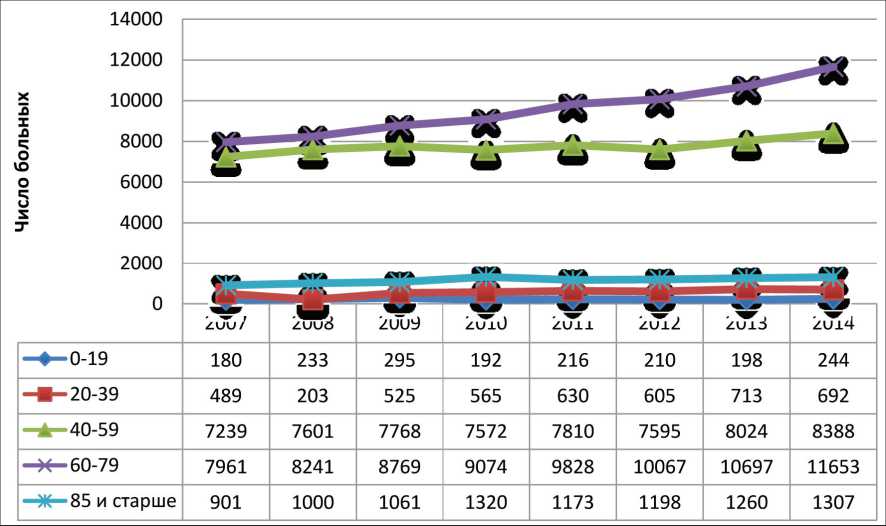
Рис. 5. Заболеваемость разных возрастных групп больных раком почки, Санкт-Петербург, 2007–2012 гг. Оба пола, в абсолютных цифрах [6, 7]
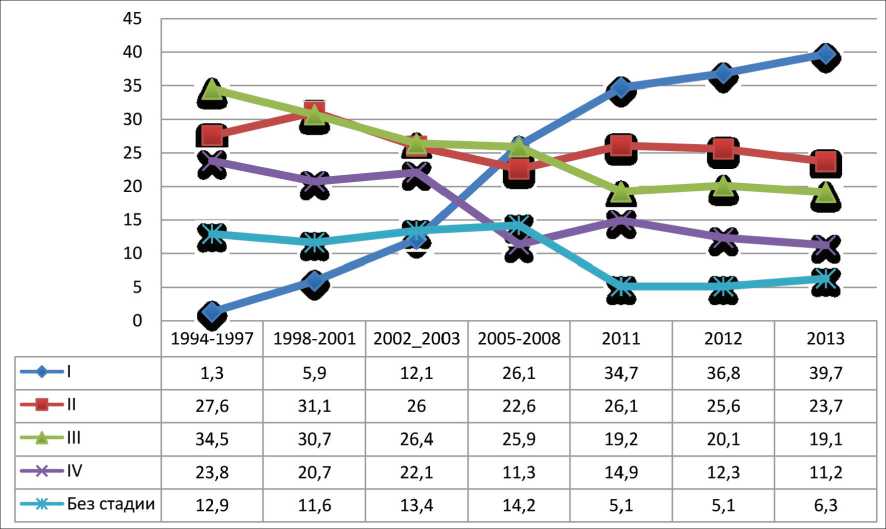
Рис. 6. Динамика изменений структуры заболеваемости РП в зависимости от стадии заболевания в Санкт Петербурге, 1994–2013 гг. Оба пола, % рассматриваемый период 67,3 %, а уменьшение числа распространенных заболеваний – 27,6 %. Это подтверждает, что активное выявление РП существенно увеличивает число впервые выявленных локализованных форм, в основном за счет индолентных заболеваний и в меньшей степени за счет снижения числа местнораспространенных и метастатических процессов, позволяя далеко не всем больным вовремя получить радикальное, в том числе органосохраняющее лечение [6, 7].
С другой стороны, активное выявление образований малых размеров, возможно, приводит и к гипердиагностике РП, как и в случае рака предстательной железы. Это требует взвешенного отношения к выбору лечебной тактики при опухолях менее 4 см, далеко не все из них, особенно у лиц пожилого возраста, нужно «активно» лечить. Однако большинство популяционных исследований, посвященных тактике ведения пожилых людей с объемными образованиями почек менее 3 см, демонстрируют более высокую опухоль-специфическую выживаемость при хирургическом лечении по сравнению с наблюдением. До 1,5 % всех аутопсий диагностируют индолентный РП [8]. Кроме того, почти половина опухолей диаметром до 1 см может быть представлена доброкачественными образованиями [9].
Уровень морфологического подтверждения злокачественного новообразования всех локализаций вырос с 74,2 % в 1997 г. до 86,7 % в 2012 г. К сожалению, на протяжении многих лет уровень морфологической верификации рака почки остается чрезвычайно низким. Это может быть обусловлено рядом важных факторов. У пациентов с метастатическим РП, когда не выполняется циторедуктивная нефрэктомия, часто верификация не проводится в силу очевидности и бесперспективности лечения опухолевого процесса, однако
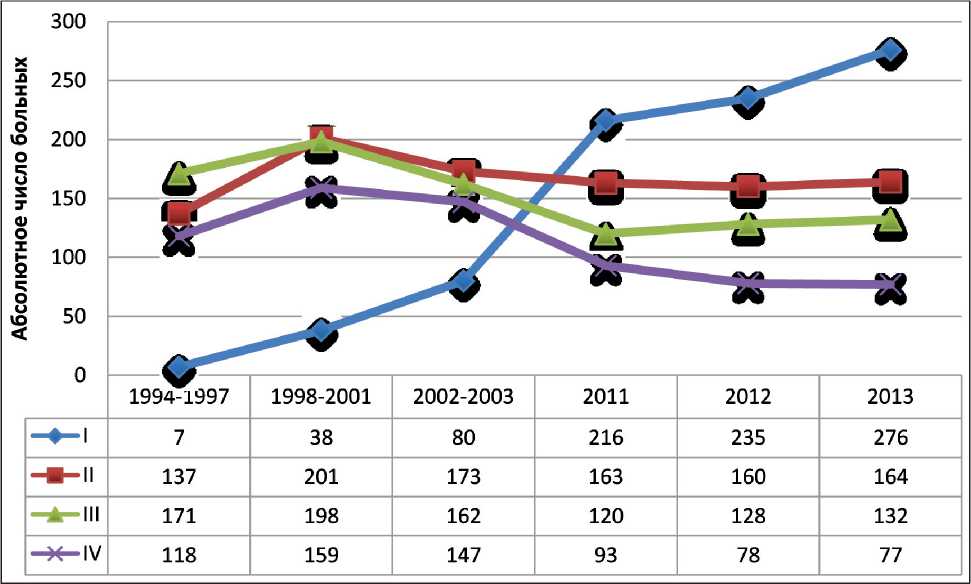
Рис. 7. Динамика изменений структуры заболеваемости РП в зависимости от стадии заболевания в Санкт-Петербурге, 1994– 2013 гг. Оба пола в абсолютных значениях
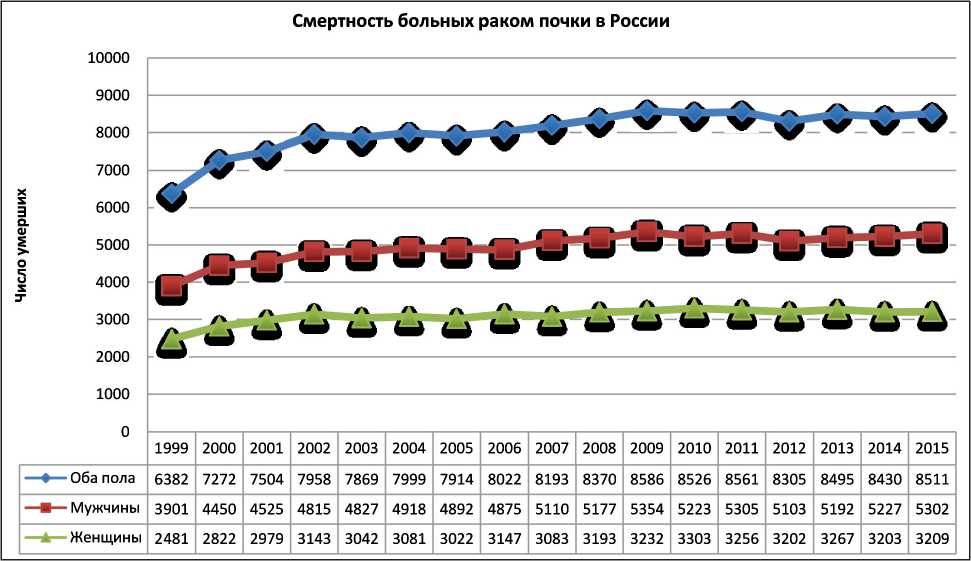
Рис. 8. Динамика смертности больных РП в России в абсолютных числах, 1997-2015 гг. [ 1 ]
подобная тактика категорически не приемлема. Перкутанная биопсия опухоли почки с гистологическим исследованием материала обязательна у этой категории больных. Гистологический тип рака почки определяет возможности современной таргетной терапии, делая выбор лекарственного препарата более осознанным. Под маской диссеминированного РП можно пропустить системный процесс с поражением почек, что кардинально меняет тактику лечения. Первичные неходжкинские лимфомы (НХЛ) почки – очень редкое заболевание [10], на их долю приходится 0,7 % экстранодаль-ных лимфом в США и 0,1 % – в Японии. В отличие от первичных НХЛ вторичное поражение почек при распространенных стадиях НХЛ наблюдается часто, при патологоанатомическом исследовании оно отмечается в 37–47 % случаев. В то же время прижизненная диагностика не превышает 2,7–6 % [10]. Поэтому для дифференцированного диагноза рака почки с системным процессом, метастазами солидной опухоли и абсцессами требуется гистологическое исследование опухоли даже в тех случаях, когда диагноз кажется ясным. Другая ситуация у больных РП, которым планируется либо динамическое наблюдение, либо аблативные методы лечения. Оба метода не предусматривают непосредственного забора материала для гистологической верификации, но она должна обязательно проводиться путем перкутанной биопсии на этапе выбора тактики лечения. Полученные результаты могут коренным образом изменить консервативные планы на радикальное лечение. Низкая степень дифференцировки, саркоматоидный компонент, рак из собирательных трубочек потребуют полного удаления опухоли как с целью максимального радикализма, так и для более точной верификации процесса.
При достоверном приросте заболеваемости раком почки в России и выраженном увеличении числа локализованных форм в последнем десятилетии уровень смертности больных менялся мало, но начиная с 2009 г. отмечается некоторая тенденция к ее снижению (рис. 8). Так, в абсолютных цифрах уровень смертности больных обоих полов от рака почки в 1999 г. составил 6382 человека с последующим ростом до 8586 умерших в 2009 г., в дальнейшем интенсивность прироста несколько снизилась, и в 2015 г. умерло 8511 пациентов. Прирост смертности больных РП в абсолютных цифрах за период 1993–2013 гг. составил 19,1 %, за период
Список литературы Анализ заболеваемости и смертности от рака почки в России и Санкт-Петербурге
- Каприн А.Д., Старинский В.В., Петрова Г.В. Злокачественные новообразования в России в 2014 году (заболеваемость и смертность). М., 2016. 250
- Katz D.L., Zheng T., Holford T.R., Flannery J. Time trends in the incidence of renal carcinoma: analysis of Connecticut tumor Registry data, 1935-1989. Int J Cancer. 1994 Jul 1; 58 (1): 57-63
- Mathew A., Devesa S.S., Fraumeni J.F.Jr., Chow W.H. Global increases in kidney cancer incidence, 19731992. Eur J Cancer Prev. 2002; 11 (2): 171-8
- Каприн А.Д., Старинский В.В., Петрова Г.В. Злокачественные новообразования в России в 2012 году (заболеваемость и смертность). М., 2014. 250
- Каприн А.Д., Старинский В.В., Петрова Г.В. Злокачественные новообразования в России в 2013 году (заболеваемость и смертность). М., 2015. 250
- Мерабишвили В.М. Злокачественные новообразования в СанктПетербурге. СПб., 2015. 295
- Мерабишвили В.М. Злокачественные новообразования в СанктПетербурге. 1970-2006. СПб., 2007. 422
- Петрова Г.В., Каприн А.Д., Грецова О.П., Старинский В.В. Злокачественные новообразования в России (обзор статистической информации за 19932013 гг.). М.:, 2015. 511
- Brookman-May S., Langenhuijsen J.F., Volpe A., Minervini A., Joniau S., Salagierski M., Roscigno M., Akdogan B., Vandromme A., Rodriguez-Faba O., Marszalek M. The role of active surveillance of small renal masses. Minerva Med. 2013 Jun; 104 (3): 237-59
- Богданов А.Н., Максимов А.Г., Аносов Н.А., Криволапов Ю.А. Неходжкинские лимфомы мочеполовой системы. Современная онкология. 2006; 8 (1): 22-25


