Анатомо-рентгенологическое обоснование оптимальной имплантации вертлужного компонента в случаях сложного эндопротезирования
Автор: Меньщикова И.А., Волокитина Е.А., Нецветов П.В.
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 1, 2003 года.
Бесплатный доступ
В основу работы положен анализ исходных рентгенограмм таза в переднезадней проекции и данных компьютерной томографии 24 пациентов с диспластическим и протрузионным коксартрозом, проходивших лечение в РНЦ «ВТО» им. академика Г.А. Илизарова, а также результатов остео- и рентгенометрии 10 мацерированных препаратов костей таза трупов людей зрелого возраста. Предложена методика реконструкции компьютерного изображения, позволяющая измерить истинную толщину дна вертлужной впадины в зоне формирования имплантационного ложа и определить тактику оперативных вмешательств в случаях сложного эндопротезирования тазобедренного сустава и при различных восстановительных операциях с применением метода чрескостного остеосинтеза.
Тазобедренный сустав, вертлужная впадина, эндопротезирование, морфометрия
Короткий адрес: https://sciup.org/142120561
IDR: 142120561
Anatomic-and-roentgenological substantiation of acetabular component optimal implantation in cases of complex endoprosthetics
The work is based on the analysis of pelvic initial AP x-rays and CT data of 24 patients with dysplastic and protrusion coxarthrosis, who were treated at RISC "RTO", and also osteo- and roentgenometry results of 10 pelvic bone macerated preparations of mature aged subjects' cadavers. The technique for computer image construction was proposed providing measurement of true thickness of acetabular bottom in the zone of implantation bed formation and determination of the tactics of surgical interventions for the hip complex endoprosthetics and also for various restorative operations using transosseous osteosynthesis technique.
Текст научной статьи Анатомо-рентгенологическое обоснование оптимальной имплантации вертлужного компонента в случаях сложного эндопротезирования
Неудовлетворенность результатами оперативного лечения тяжелых форм дегенеративных поражений тазобедренного сустава различной этиологии привела к развитию и широкому внедрению в мировую ортопедическую практику операций эндопротезирования. В результате замены пораженного сустава искусственным ликвидируется болевой синдром, восстанавливается полный объём движений и опорность конечности, утраченные в результате болезни.
Оптимальные биомеханические условия функционирования протеза обеспечиваются пространственно правильным положением его тазового и бедренного компонентов. Чаша протеза имплантируется с горизонтальным наклоном 40-50°, антеверсией 10-15° и достаточной медиализацией, за исключением случаев протрузии впадины [6]. Однако такие неблагопри- ятные местные условия, как дефицит тазовой кости при протрузионном дистрофическом процессе или дисплазии впадины, значительно затрудняют формирование имплантационного ложа. В условиях нарушенной геометрии вертлужной впадины заглубление фрезы для достижения необходимого уровня медиализации повышает риск перфорации внутренней кортикальной пластинки тазовой кости и развития первичной нестабильности тазового компонента протеза. Предоперационное проектирование оперативного вмешательства заключается в подборе оптимального типоразмера протеза с помощью шаблонов по стандартной рентгенограмме тазобедренного сустава в переднезадней проекции, которая не дает представления об истинной толщине дна вертлужной впадины в зоне обработки ее фрезами.
Морфометрические параметры вертлужной впадины представлены лишь в единичных работах [2, 3, 5], несмотря на то, что анатомия костей таза достаточно широко освещена отечественными и зарубежными авторами [1, 4]. По данным К.П. Минеева, толщина внутренней кортикальной пластинки во впадине составляет от 0,8±0,06 до 1,66±0,22 мм, а наружной кортикальной пластинки в ямке вертлужной впадины – от 0,5±0,14 до 1,0±0,12 мм [3]. Эти пластинки часто сливаются в одну толщиной до 1-1,5 мм. Полулунная суставная поверхность имеет толщину компактного вещества до 2 мм [2].
Цель настоящей работы: разработать способ определения истинной толщины вертлужной впадины в зоне формирования имплантационного ложа в случаях сложного протезирования на основе морфометрического и рентгенологического методов исследования.
МАТЕРИАЛ И МЕТОДЫ
В основу работы положен анализ исходных рентгенограмм таза в переднезадней проекции и данных компьютерной томографии 24 пациентов с диспластическим и протрузионным кок-сартрозом, проходивших лечение в РНЦ «ВТО» им. академика Г.А. Илизарова, а также результатов остео- и рентгенометрии 10 мацерированных препаратов костей таза трупов людей зрелого возраста. Разделения по половым признакам в настоящей работе не было проведено, так как отмеченная нами и некоторыми авторами [2, 5] разница по морфометрическим размерам вертлужной впадины у мужчин и женщин незначительная.
На мацерированных препаратах костей таза (рис. 1) определяли толщину кости по центру засверливания (точка 1) соответственно вектору погружения фрезы. Точки 2, 3, 4, 5 находились в радиусе 10 мм вокруг точки 1. Толщина кости на уровне точек 2, 3, 4, 5 измерялась также по вектору сверления. Кроме того, изучалась толщина кости по центру ямы вертлужной впадины (точка 6), на уровне вырезки (точка 7), на уровне полулунной поверхности: верхнемедиально- го (точка 8), среднемедиального (точка 9), нижнемедиального (точка 10) краев.
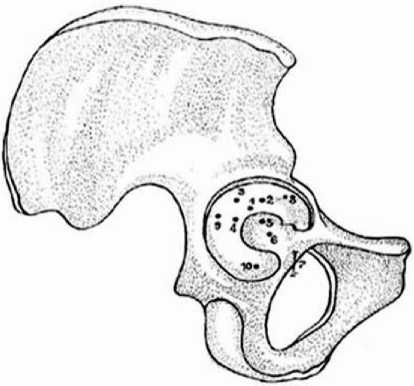
Рис. 1. Схема остеометрии вертлужной впадины :
1- толщина кости по биомеханическому центру ; 2-5 толщина кости на расстоянии 10 мм от центра ; 6- толщина кости по центру ямы вертлужной впадины ;
7- толщина кости на уровне вырезки ; 8-10- толщина кости на уровне полулунной поверхности : переднего (8), верхнего (9), заднего (10) секторов.
РЕЗУЛЬТАТЫ И ИХ ОБСУЖДЕНИЕ
Анализ результатов остеометрии вертлужной впадины показал, что по центру засверли-вания (точка 1) толщина кости составляла в среднем 17,4±0,65 мм. Следует еще раз отметить, что данный размер определялся строго по центру вращения фрезы, который находится на уровне нижнелатерального края полулунной поверхности вертлужной впадины, согласно биомеханическим критериям формирования имплантационного ложа (40-50 ° в горизонтальной плоскости относительно фронтальной и 1015 ° относительно сагиттальной плоскостей).
Толщина вертлужной впадины по верхнемедиальному краю (точка 2) на расстоянии 10 мм от центра засверливания практически не изменялась и составляла 17,9±1,01 мм. На уровне вырезки вертлужной впадины размер кости уменьшался до 7,5±0,24 мм. Толщина кости по верхнему и латеральному краям вертлужной впадины статистически достоверно увеличива- лась (p<0,05) до 21±1,44 мм (точка 3) и 20,7±0,76 мм (точка 4). Однако на расстоянии 10 мм вниз от центра засверливания, размер кости уменьшался до 8,1±1,14 мм (точка 5). При этом величина, измеряемая в точке 5 – это толщина кости по верхнему краю fossa acetabuli. В среднем толщина кости в точке 1 больше, чем толщина кости в точке 5, в 2±0,12 раза, т.е. даже на уровне наиболее толстого верхнего края fossa acetabuli толщина кости в 2 раза меньше толщины кости в центре сверления.
Следовательно, определив толщину кости по центру сверления, мы можем сказать о том, что в области свода полулунной поверхности толщина кости всегда больше, чем в зоне, прилежащей к яме вертлужной впадины. По центру ямы вертлужной впадины толщина кости составляла 4,8±0,35 мм. Поэтому при работе фрезой необходимо постоянно контролировать глубину погружения её нижнего полюса, особенно в случаях гипоплазии вертлужной впадины.
К.П. Минеев отмечает, что медиальный край полулунной поверхности "нависает" над fossa acetabuli на 3-4 мм [2]. Результаты выполненной нами остеометрии показали, что толщина тазовой кости на уровне верхнемедиального края полулунной поверхности (медиальный край крыши впадины) составляла 19,7±0,25 мм, среднемедиального – 22,3±0,33 мм, а нижнемедиального – 19,2±0,57 мм. При этом толщина кости на уровне полулунной поверхности увеличивается от медиального до латерального края как по наружной, так и по внутренней поверхности.
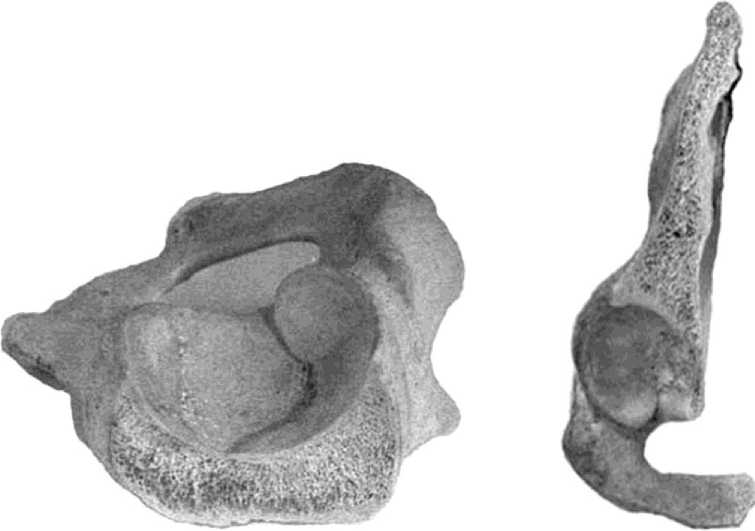
Иллюстрацией к данным остеометрии служат предлагаемые распилы тазовых костей по вентро-дорсальной и кранио-каудальной осям (рис. 2а, 2б).
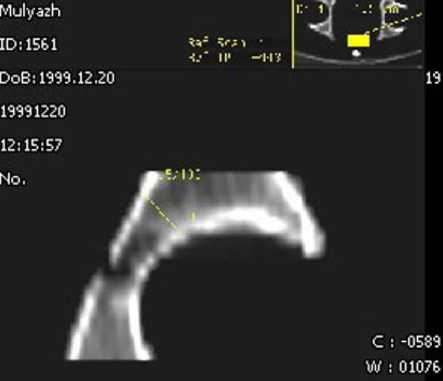
Для проверки правильности определенных остеометрических критериев выполнялась компьютерная томография анатомических препаратов таза на компьютерном томографе Somaton AR HP фирмы “Siemens”. Выполняли стандартное исследование таза с определенными в ходе исследования параметрами топограммы: программа – PELVIS; технические характеристики -а) kV 130; б) sec/mAs: 3,1 / 217; в) slice [mm] 2; г) Tube Position (anterior); д) Length [mm] 256; е) Algorithm [standard]; з) Угол 0˚. Верхний уро- вень топограммы определяли от крыльев подвздошных костей. Проксимальный уровень сканирования устанавливали на расстоянии 15 мм от верхнего края крыши вертлужной впадины, а дистальный – в проекции основания нижнего края тела седалищной кости. Выявили, что при стандартном скане в точке, соответствующей биомеханическому центру впадины, толщина кости являлась проекционной и не соответствовала истинному размеру (по вектору засверли-вания фрезы). Размеры кости по центру засвер-ливания в переднезадней проекции (стандартный скан) меньше “истинной” толщины кости в 1,3-1,5 раза. Для определения толщины вертлужной впадины в направлении вектора погружения фрезы была проведена пространственная реконструкция (Мultiplanar reconstruction) получаемых сканов. Реконструкцию производили по топограмме, выполненной на уровне проксимальных отделов ямы вертлужной впадины под углом 65°, открытым кпереди, образованным сагиттальной осью и линией, проведенной через биомеханический центр вертлужной впадины (рис. 3а). Дальнейшую реконструкцию выполняли в сагиттальной плоскости под углом 30° к горизонтальной оси (рис. 3б).
а) б)
Рис. 2. Распил тазовой кости: а) по вентро-дорсальной оси; б) по кранио-каудальной оси.
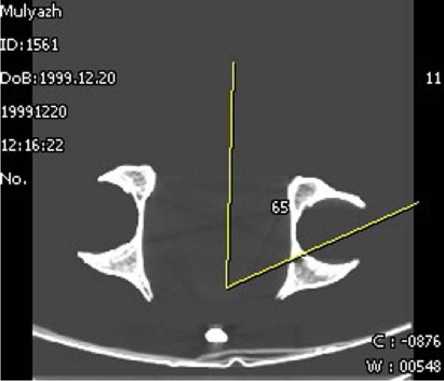
Рис. 3. Компьютерная томограмма анатомического препарата: а) угол, образованный сагиттальной осью и линией, проведенной через биомеханический центр вертлужной впадины; б) дальнейшая реконструкция для определения толщины кости по биомеханическому центру вертлужной впадины.
а)
б)
Измерение толщины тазовой кости в зоне за-сверливания фрезы по предлагаемой методике-реконструкции топограмм было проведено у 24 пациентов с протрузионным и диспластическом коксартрозом. Полученные данные в последующем были подтверждены во время проведения оперативных вмешательств.
Таким образом, предлагаемая методика реконструкции скана, обоснованная морфометри- ческими результатами, является оптимальной для измерения истинной толщины тазовой кости в зоне формирования имплантационного ложа. Определение данного параметра при дефиците костной ткани в случаях сложного протезирования позволяет предусмотреть возможные технические сложности имплантации тазового компонента протеза и избежать операционных осложнений.


