Латеральный край резекции как фактор прогноза при раке прямой кишки
Автор: Невольских А.А., Бердов Б.А., Неборак Ю.Т., Силантьева Н.К., Ланцов Д.С.
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Клинические исследования
Статья в выпуске: 5 (41), 2010 года.
Бесплатный доступ
Исследование проведено у 71 больного резектабельным раком прямой кишки, оперированного в объеме тотальной мезоректумэктомии в период с 2000 по 2007 г. Медиана наблюдения за больными составила 24 мес (14-63). Величина расстояния от опухоли до латеральной границы резекции кишки варьировала в пределах 0-20 мм (медиана - 5 мм). Вовле- чение латерального края резекции (≤1 мм) установлено у 6 больных (8,4 %). Ни у кого из них не было выявлено местных рецидивов, тогда как 4 (66,7 %) пациента умерли от отдаленных метастазов. У 18 больных (25,3 %) значение латерального края резекции было ≤3,0 мм. При сравнении этой группы больных с больными, у которых расстояние от опухоли до лате- рального края было >3 мм, разницы в частоте местных рецидивов получено не было - 5,5 % и 3,7 %. Отдаленные метастазы были выявлены у 38,9 % и 7,5 % больных соответственно (OR 0,66 [95 % ДИ 0,45-0,96]; р=0,002). Статистически значимые различия были получены по показателям безрецидивной 5-летней выживаемости, которые составили соответственно 30,4 ± 22,5 % и 86,7 ± 5,7 % (р=0,011). Расстояние от опухоли до латерального края резекции ≤3 мм у больных резектабельным раком прямой кишки является неблагоприятным прогностическим фактором выживаемости и отдаленного метастазирова- ния. Таким больным показано проведение пролонгированной лучевой терапии в сочетании с общим воздействием в виде химиотерапии, а возможно, и таргетной терапии.
Рак прямой кишки, тотальная мезоректумэктомия, латеральный край резекции
Короткий адрес: https://sciup.org/14055679
IDR: 14055679 | УДК: 616.351-006.6-089-037
Lateral resection margin as a prognostic factor in rectal cancer
The study included 71 patients with resectable rectal cancer who underwent total mesorectomy during 2000-2007. The median follow-up period was 24 months (range: 14 to 63). The distance from the tumor to the lateral resection margin of the rectum varied from 0 to 20 mm (medium 5mm). Involvement of the lateral resection margin (≤1 mm) was found in 6 patients (8,4 %). None of them developed local recurrences, whereas 4 (66,7 %) patients died of distant metastases. In 18 patients the distance from the tumor to the lateral resection margin was ≤3,0 mm. No significant difference in the incidence of local recurrence between patients with the distance from the tumor to the lateral resection margin ≤ 3,0 mm and > 3 mm was found (5,5 % versus 3,7 %). Distant metastases were found in 38,9 % and 7,5 % of patients, respectively (OR 0,66 [95 % CI: 0,45-0,96]; p=0,002). Statistically significant differences were found in terms of 5-year recurrence-free survival rates (30,4 ± 22,5 % and 86,7 ± 5,7 %, respectively, p=0,011). The distance from the tumor to the lateral resection margin of ≤3,0 mm is an adverse factor of long-term survival and distant metastasis in patients with resectable rectal cancer. These patients are recommended to receive prolonged radiotherapy in combination with chemotherapy and probably with the target therapy.
Текст научной статьи Латеральный край резекции как фактор прогноза при раке прямой кишки
Хирургический метод является основным при лечении больных раком прямой кишки, и только радикально выполненная операция позволяет рассчитывать на полное излечение. Вместе с тем лишь при I стадии оперативное вмешательство может обеспечить высокую 5-летнюю выживае- мость при минимальном риске местного рецидива. Инвазия опухоли в жировую клетчатку и метастазы в регионарные лимфатические узлы значительно ухудшают прогноз заболевания. Если у больных с I стадией частота местных рецидивов не превышает 3 %, то при II стадии она увеличивается до 7,2–10,4 %, при III – до 17,4–21,6 % [18, 19]. Означает ли это, что всем больным со II–III стадией рака прямой кишки показано адъювантное лечение, в частности предоперационная лучевая терапия, позволяющая снизить вероятность рецидива? В многочисленных исследованиях было показано, что прогноз у больных с распространенностью опухоли прямой кишки – Т3 крайне вариабелен и зависит от таких параметров, как глубина инвазии [8, 15, 21] и расстояние от опухоли до латерального края резекции [1, 2, 6, 10, 23].
«Латеральный край резекции» – понятие относительно новое. При удалении прямой кишки единым блоком с окружающей ее клетчаткой и неповрежденной собственной фасцией прямой кишки латеральный край – это расстояние от опухоли до собственной фасции. Впервые его значение было показано в 1986 г. P. Quirke et al. [22], которые применив методику серийных срезов кишки в поперечном направлении, выявили вовлечение латерального края резекции в опухолевый процесс у 27 % больных. При последующем наблюдении у 85 % из них были выявлены местные рецидивы, тогда как у больных с отсутствием опухоли в крае резекции рецидивы возникли в 3 % случаев (р<0,001). На основании полученных данных авторы сделали вывод о том, что состояние латерального края является важным показателем качества выполненной операции и для его адекватной оценки необходимо исследовать несколько поперечных срезов опухоли, взятых на разном уровне.
Эти данные соавторов в последующем были подтверждены многочисленными работами других исследователей [3, 6, 17, 20, 24]. Вместе с тем прогностическое влияние, которое оказывает состояние латерального края резекции на отдаленные результаты лечения, еще недостаточно хорошо изучено. В частности, остается неясным, при каких значениях следует считать латеральный край резекции вовлеченным: ≤1мм, как делают большинство исследователей, ≤2 мм, как рекомендует I.D. Nagtegaal et al. [17], или ≤3мм – M.T. Eriksen et al. [10]. По мнению M.H. Khani et al. [13], неясным остается влияние предоперационного облучения на частоту местных рецидивов у больных с вовлечением латерального края резекции.
Методика тотальной мезоректумэктомии (ТМЕ) применяется в МРНЦ РАМН с 1999 г. Из 143 больных резектабельным раком прямой кишки, оперированных в период с 2000 по 2007 г., значение латерального края резекции было изучено у 71 больного. Целью исследования стало изучение особенностей латерального распространения опухоли у больных резекта-бельным раком прямой кишки и его прогностического значения.
Материал и методы
В исследование были включены больные ре-зектабельным раком прямой кишки без признаков отдаленного метастазирования (табл. 1). Под резектабельным раком понимали мобильную или ограниченно мобильную опухоль прямой кишки, при отсутствии по данным МРТ или СКТ признаков инвазии в смежные органы, за исключением задней стенки влагалища.
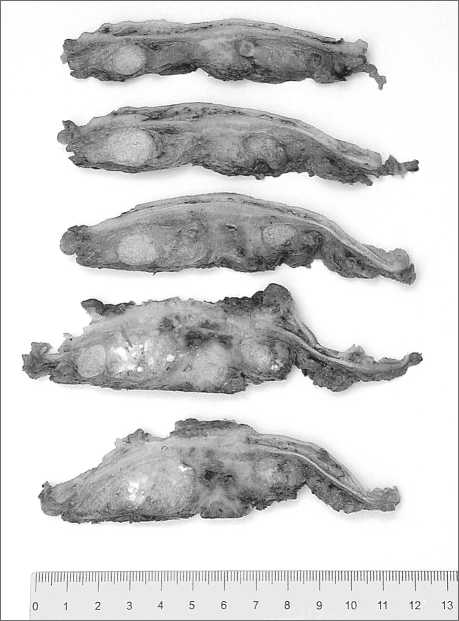
Рис. 1. Методика гистологического исследования латерального распространения опухоли: выполнены поперечные срезы прямой кишки толщиной 4 мм
Таблица 1
|
Параметры |
Число больных (n=71) |
|
Пол |
|
|
Мужчины |
39 (54,9 %) |
|
Женщины |
32 (45,1 %) |
|
Возраст, медиана (годы) |
65 (27–85) |
|
Медиана расстояния от анального края до опухоли, см |
8,0 (0–15) |
|
Предоперационное облучение СОД 25 Гр |
62 (87,3 %) |
|
Виды операций |
|
|
Передняя резекция |
52 (73,2 %) |
|
Брюшно-промежностная экстирпация |
18 (25,3 %) |
|
Брюшно-анальная резекция |
1 (1,5 %) |
|
Стадия по pTNM |
|
|
I |
10 (14,1 %) |
|
II |
24 (33,8 %) |
|
III |
37 (52,1 %) |
|
Степень дифференцировки опухоли |
|
|
G1–2 |
59 (83,1 %) |
|
G3 |
12 (16,9 %) |
|
Среднее кол-во исследованных лимфатических узлов |
13,1 ± 0,9 (1–37, медиана –12) |
|
Среднее кол-во пораженных лимфатических узлов |
2,32 ± 0,4 (0–15, медиана – 1) |
Характеристика группы больных
При исследовании препарата удаленной прямой кишки с опухолью кишку вскрывали продольным разрезом по противоопухолевому краю, фиксировали к доске в расправленном виде и выдерживали в 10 % нейтральном формалине в течение 48 ч. Далее проводили исследование препарата, для чего выполняли серию срезов в поперечном направлении с интервалом 4 мм, включающих опухоль, стенку кишки и прилежащие ткани (рис. 1). Каждый срез оценивали макроскопически и делили на кусочки по размеру гистологических кассет, после чего проводили их микроскопическое исследование по стандартной гистологической методике. На микроскопическое исследование в зависимости от размера и предполагаемой глубины инвазии опухоли брали от 3 до 20 кусочков. В процессе микроскопического исследования измеряли минимальное расстояние от опухоли или отдельных ее элементов в окружающей опухоль жировой клетчатке (метастазов в лимфатических узлах или депозитов) до латеральной границы резекции. Положительным считали значение 0–1,0 мм.
Результаты и обсуждение
Величина расстояния от опухоли до латеральной границы резекции кишки варьировала в пределах от 0 до 20 мм, медиана составила 5 мм (рис. 2). В 80 % наблюдений расстояние от опухоли до латерального края не превышало 10 мм. У 6 больных (8,4 %) латеральный край резекции был расценен как «положительный». При этом у 1 больного при микроскопическом исследовании была выявлена опухоль в латеральном крае резекции, таким образом, его значение составило 0 мм. У остальных 5 пациентов значение латерального края резекции колебалось в пределах 0,5–1,0 мм. При медиане наблюде-
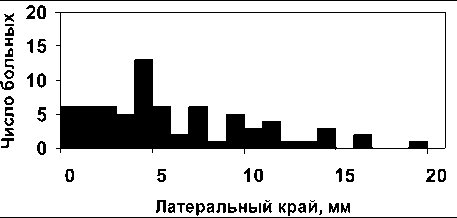
Рис. 2. Гистограмма распределения больных в зависимости от величины латерального края резекции
Таблица 2
Частота местных рецидивов и отдаленных метастазов в зависимости от величины латерального края резекции
У 18 больных (25,3 %) значение латерального края резекции было менее 3,0 мм (табл. 2). При медиане наблюдения 25 мес (10–75 мес) местный рецидив в сочетании с отдаленным метастазированием был установлен у одного больного, в 6 случаях выявлены отдаленные метастазы. Медиана наблюдения в группе больных со значением латерального края более 3 мм составила 24 мес (6–120 мес). Рецидивы заболевания были выявлены у 2 больных, в одном случае в сочетании с отдаленным метастазированием, изолированные отдаленные метастазы – у 3 больных.
Частота местных рецидивов составила 5,5 % при значении латерального края резекции ≤3 мм и 3,7 % при латеральном крае более >3 мм (OR 1,05 [95 % ДИ 0,09–12,5]; р=1,000). Отдаленные метастазы были установлены у 38,9 % и 7,5 % соответственно (OR 0,66 [95 % ДИ 0,45–0,96]; р=0,002). Общая выживаемость больных (рис. 3а) составила 52,1 ± 17,3 % при значении латерального края резекции ≤3 мм и 79,6 ± 7,8 % при латеральном крае более >3 мм (р=0,063). Статистически значимые различия были получены по показателям безрецидивной выживаемости (рис. 3б), которые составили соответственно 30,4 ± 22,5 % и 86,7 ± 5,7 % (р=0,011).
Проведенный анализ состояния латерального края резекции у больных резектабельным раком прямой кишки позволил установить его вовлечение в 8,4 % случаев, что соответствует данным литературы последних лет, согласно которым частота вовлечения латерального края резекции снизилась с 27–36 % в 90-х годах ХХ века до 6–14 % в настоящее время [3, 4, 6, 7, 9, 11, 20, 22–24]. Причиной этого, по-видимому, является оптимизация методики хирургического лечения, связанная с применением ТМЕ. Послойное, анатомически правильное выделение прямой кишки в пределах существующих фасциальных слоев малого таза под постоянным визуальным контролем является главным преимуществом методики ТМЕ. При такой мобилизации снижается вероятность отклонения линии резекции в сторону прямой кишки, которое нередко приводит к нерадикальному удалению жировой клетчатки и увеличивает вероятность обнаружения опухоли в крае резекции [23].
Мы не отметили увеличение частоты местных рецидивов у больных со значением латерального края резекции ≤1 мм и ≤3 мм по сравнению с остальными больными. Есть несколько объяснений этого факта. Во-первых, лишь у одного больного была выявлена микроскопическая инвазия края резекции, фактически была выполнена R1-резекция, тогда как у остальных больных с «положительным» краем было пусть небольшое, но все же расстояние от опухоли до линии резекции. Понятно, что прогноз у больного с нерадикально выполненной операцией будет значительно хуже, а общий прогноз в группе больных со значением латерального края резекции ≤1 мм будет зависеть от процентного соотношения таких больных. В качестве примера можно привести данные T.E. Bernstein et al. [6], наблюдавших местные рецидивы у 45,2 % больных со значением латерального края 0 мм и 14,5 % – со значением 1 мм (р<0,001). Во-вторых, наличие опухоли в крае резекции свидетельствует о высоком злокачественном
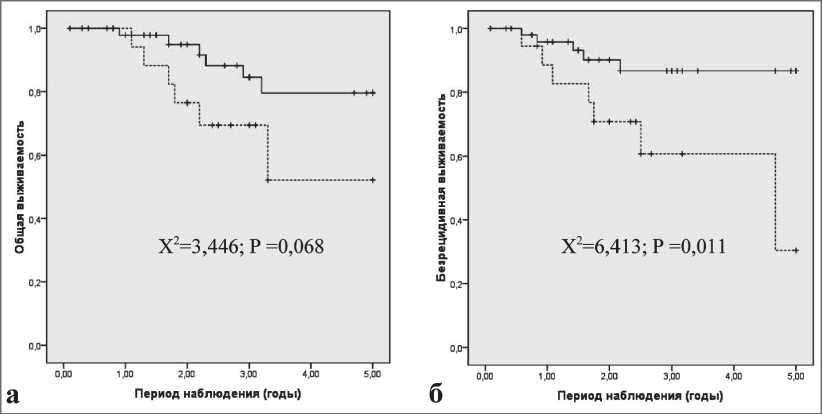
Рис. 3. Общая (а) и безрецидивная (б) выживаемость больных раком прямой кишки в зависимости от величины латерального края резекции: ≤3 мм (пунктирная линия) и >3 мм (сплошная линия)
потенциале опухоли и о большой вероятности отдаленного метастазирования в ближайшие сроки после операции. Как правило, у всех больных с латеральным краем ≤1 мм были метастазы в регионарные лимфатические узлы и/или опухолевые депозиты в параректальной клетчатке. По-видимому, часть этих пациентов умирает от генерализации процесса, не дожив до появления местного рецидива. В-третьих, следует учитывать возможное влияние лучевой терапии, которую получили большинство больных. Предоперационное облучение могло оказать двоякое действие – снижение частоты местных рецидивов и увеличение сроков их возникновения [16]. Именно с влиянием лучевой терапии на сроки возникновения рецидива может быть связан тот факт, что больные с вовлечением латерального края резекции умерли не от местного рецидива, а от отдаленного метастазирования.
Следует заметить, что в литературе существуют разные мнения о влиянии инвазии опухоли в латеральный край резекции на частоту местных рецидивов. Если в ранних работах [3, 22] рецидивы наблюдались у 78–85 % больных с латеральным краем ≤1 мм, то в исследованиях последних лет местные рецидивы зарегистрированы у 16–22 % пациентов [17, 23, 24]. Вместе с тем у больных с вовлечением латерального края резекции гораздо чаще выявляются отдаленные метастазы, а 5-летняя выживаемость снижается с 73–80 % при интактном крае резекции до 27–38 % при его вовлечении. Следует отметить, что ряд авторов [11, 13] вообще не считают латеральный край резекции предиктором местных рецидивов.
Таким образом, влияние латерального края резекции на частоту местных рецидивов можно назвать несколько преувеличенным. При уровне современной хирургии в тех случаях, когда объем оперативного вмешательства включает удаление всей жировой клетчатки с неповрежденной собственной фасцией прямой кишки, расстояние от опухоли до латерального края 1 мм и менее сопровождается рецидивами лишь у незначительного числа больных. В этой группе больных, по всей видимости, целесообразно выделять больных со значением латерального края 0 мм, риск возникновения рецидива у которых значительно выше и, по данным литературы, достигает почти 50 % [6].
Проведенное нами исследование позволяет сделать вывод о том, что расстояние от опухоли до латерального края резекции ≤3 мм у больных резектабельным раком прямой кишки является неблагоприятным прогностическим фактором выживаемости и отдаленного метастазирования. Учитывая сказанное, по нашему мнению, опухоли, расположенные на расстоянии ≤3 мм от собственной фасции, следует относить к местно-распространенным. Таким больным показано проведение пролонгированной лучевой терапии в сочетании с общим воздействием в виде химиотерапии, а возможно, и таргетной терапии. Важную роль в дооперационном стадировании и определении минимального расстояния от опухоли до латеральной границы резекции играет магнитно-резонансная [14] и мультиспиральная компьютерная томография [25]. Использование одного из этих методов должно стать обязательным этапом предопе- рационной диагностики у всех больных раком прямой кишки.


