Аудиовизуально-вибротактильная стимуляция в амбулаторной терапии патологического влечения к этанолу при ассоциированных формах алкоголизма
Автор: Афтанас Любомир Иванович, Бохан Н.А., Аболонин А.Ф., Анкудинова И.Э., Евсеев В.Д., Кисель Н.И.
Журнал: Сибирский вестник психиатрии и наркологии @svpin
Рубрика: Теоретические исследования
Статья в выпуске: 5 (68), 2011 года.
Бесплатный доступ
При ассоциированных формах алкоголизма наличие коморбидного экзогенно-органического поражения головного мозга (ЭОПГМ) определяет протрагированный характер компонентов патологического влечения (ПВ) к этанолу в постабстинентном периоде, ограничивает арсенал активной психофармакотерапии и актуализирует поиск немедикаментозных терапевтических стратегий. Проведено рандомизированное плацебо-контролируемое исследование эффективности амбулаторного применения курса аудиовизуально-вибротактильной стимуляции (АВВС) в комплексной терапии постабстинентных расстройств у 34 больных II стадией алкоголизма (F10.2) с коморбидным ЭОПГМ. С помощью шкал количественной оценки ПВ к алкоголю [1] (HDRS, HARS, PAAS, АSIS и CGI-I) показана терапевтическая чувствительность к АВВС аффективных, вегетативных, идеаторных и диссомнических компонентов ПВ к этанолу
Алкоголизм, коморбидное экзогенно-органическое поражение головного мозга, постабстинентные расстройства, патологическое влечение к этанолу, аудиовизуально-вибротактильная стимуляция
Короткий адрес: https://sciup.org/14295534
IDR: 14295534 | УДК: 616.89-008.441.13:613.816:616.831
Audio-visual-vibrotactile stimulation in therapy of pathological craving for ethanol in associated forms of alcoholism
In associated forms of alcoholism, presence of co-morbid exogenous-organic brain impairment (EOBI) determines protracted character of components of pathological craving syndrome (PCS) for ethanol in post-withdrawal period, limits arsenal of active psychopharmacotherapy and actualizes search for non-medication therapeutic strategies. Randomized placebo-controlled trial of efficacy of course application of audio-visual-vibrotactile stimulation (AVVS) has been carried out in complex therapy of post-withdrawal disorders in 34 patients with 2 stage of alcoholism (F10.2) with co-morbid EOBI. Based on quantitative assessment of PC for alcohol [1], application of other scales (HDRS, HARS, PAAS, АSIS, CGI-I), therapeutic sensitivity to AVVS of affective (depressive, anxiety), vegetative, ideator and dissomnic components of pathological craving for ethanol has been shown.
Текст научной статьи Аудиовизуально-вибротактильная стимуляция в амбулаторной терапии патологического влечения к этанолу при ассоциированных формах алкоголизма
Введение. Клинико-динамические особенности алкоголизма с коморбидным экзогенноорганическим поражением головного мозга (ЭОПГМ) характеризуются выраженностью и протрагированным характером клинических проявлений (идеаторных, аффективных, дис-сомнических, поведенческих) патологического влечения (ПВ) к этанолу в структуре постабстинентных нарушений на этапе формирования ремиссии [Бохан Н. А., Семке В. Я., 2009]. Тяжесть актуального состояния больного с постабстинентными нарушениями в существенной степени определяет широкий спектр коморбид-ных цереброваскулярных синдромов, прогредиентность и клиническая структура которых определяются локализацией и выраженностью церебральных гемодинамических нарушений и в значительной степени ограничивает арсенал психотропных средств для активного лечения зависимости [Бохан Н. А., Мандель А. И., Трескова И. А., 2007]. Клинически актуальный фокус лечения ассоциированных форм алкогольной зависимости характеризуется терапевтическим противоречием, связанным, с одной стороны, с необходимостью применения комплекса психотропных средств для воздействия на мультикомпонентную структуру ПВ к этанолу, с другой стороны – их активное применение ограничено развитием побочных эффектов психофармакотерапии на фоне коморбидной патологии.
Одним из перспективных направлений преодоления неизбежной при лечении ассоциированных состояний полипрагмазии (и связанных с ней токсических эффектов) является использование немедикаментозных терапевтических стратегий [Сапрыкина Н. Б., Семке В. Я., Бохан Н. А., 2000; Бохан Н. А., Пронин С. В., 2008], прежде всего в амбулаторной практике [Кривулин Е. Н., Бохан Н. А., Шакуров Ф. З., 2010].
К их числу относятся интенсивно развиваемые в последнее время технологии «навязывания» («entrainment») ритмики мозга с помощью внешних стимулов [Siever D., 1997—2000; Huang T., Charyton C., 2008]. Ритмические световые, звуковые и вибротактильные стимулы, действуя в частотных диапазонах биоэлектрической активности головного мозга, «навязывают» резонансные эффекты в осциллирующих нейрональных ансамблях. Мультимодальная стимуляция с постоянной или изменяющейся частотой прерывистых воздействий вызывает синхронизацию ранее нескоррелированных источников спонтанной ритмики головного мозга, что приводит к переупорядочиванию корковых нейронных сетей и ликвидации обусловленных стрессом очагов «застойного» возбуждения в мозге. Происходят оптимизация когнитивных процессов, снятие психического и соматического напряжения, синхронизация гомеостатических систем, нормализация баланса между ветвями симпатической и парасимпатической нервной системы, улучшение функционального состояния иммунной системы, нормализация биоэлектрической активности мозга и межполушарных взаимоотношений, увеличение продукции бета-эндорфинов. Эффекты релаксации сопровождаются генерацией ярких зрительных образов, положительных эмоций с ощущением их переживания всем телом [Афтанас Л. И., Краснов В. А., Колесникова О. В., Свистель-ник А. В., Колпакова Т. А., Труфакин В. А., 2008; Huang T., Charyton C., 2008; Kumano H., Horie H., Kuboki T. et al., 1997; Salansky N., Fedotchev A., Bondar A., 1998].
В работах с использованием преимущественно аудиовизуальной стимуляции (АВС) показано, что навязывание в альфа-диапазоне приводило к улучшению когнитивной компетентности [Ossebaard H. C., 2000], снижению тревоги, депрессии и симптомов кратковременного стресса [Le Scouarnec R. P., Poirier R. M., Owens J. E., Gauthier J., Taylor A. G., Foresman P. A., 2001]. Стимуляция в бета-диапазоне улучшала внимание и общий интеллект, уменьшала поведенческие проблемы и ангедонию у пациентов с профессиональным выгоранием (Ossebaard H. C., 2000).
В настоящей работе использован метод ау-диовизуально-вибротактильной стимуляции (АВВС), который за счет включения дополнительного вибротактильного фактора воздействия оказывает более выраженные антистрессовые психосоматические эффекты [Афта-нас Л. И., Байдужа В. П., Грищук И. В., Морозова Н. Б., Новопашина А. В., Труфакин В. А., 2008; Афтанас Л. И., Краснов В. А., Колесникова О. В., Свистельник А. В., Колпакова Т. А., Труфа-кин В. А., 2008; Глазачев О. С., Классина С. Я., Бобылева О. В., Класня А., 2010]. Установлены оптимизирующие эффекты АВВС на психоней-роиммунный статус пациентов невротического круга. У данных пациентов в результате АВВС коррекции установлены: снижение показателей тревоги, депрессии и алекситимии; симметризация нейровегетативного баланса в регуляции ритма сердца; снижение повышенной активности задних отделов коры левого полушария в тета- и альфа-диапазонах ЭЭГ; нормализация количества тотальных Т-лимфоцитов (CD3) и натуральных киллеров (CD16); возникновение отсутствующих до лечения значимых корреляционных взаимоотношений между показателями иммунитета (CD3, CD16) и активностью центрально-теменных областей левого (альфа1-и альфа2-диапазоны) и правого (бета1-диапазон) полушарий мозга [Труфакин В. А., Афтанас Л. И., Морозова Н. Б., 2004]. Показана высокая эффективность антистрессовой АВВС в комплексной терапии больных с впервые выявленным туберкулезом легких [Афтанас Л. И., Краснов В. А., Колесникова О. В., Свистельник А. В., Колпакова Т. А., Труфакин В. А., 2008].
Таким образом, использование АВВС в клинической медицине обладает широким спектром воздействия на организм человека, изменяя его состояние путём воздействия на центральные регуляторные механизмы, что позволяет нормализовать вегетативные нарушения, аффективные расстройства и диссомнии. Данные нарушения являются сквозными в клинической картине патологического влечения к этанолу при алкогольной абстинентном синдроме (ААС), они сохраняются в постабстинентном состоянии, на этапе формирования ремиссии и достигают максимума клинической актуальности при алкоголизме, ассоциированном с ЭОПГМ. Неустойчивость компенсации данных симптомокомплексов затрудняет формирование ремиссии у больных алкоголизмом, провоцирует срывы, а вынужденное использование комплекса психотропных препаратов различного спектра действия приводит к полипрагмазии, усугублению токсического поражения внутренних органов, развитию перекрестной лекарственной зависимости, ухудшению фармакоэкономических показателей лечения.
Целью нашего исследования явилось изучение клинической эффективности аудиовизу-ально-вибротактильной стимуляции в терапии патологического влечения к этанолу на этапе постабстинентных расстройств при алкоголизме с коморбидным экзогенно-органическим поражением головного мозга.
Материал и методы. В ходе рандомизированного плацебо-контролируемого исследования из 42 больных (23 женщин и 19 мужчин в возрасте 39,6±4,8 года) алкоголизмом II стадии (F10.2; длительность II стадии 11,4±2,3 года) с коморбидным экзогенно-органическим поражением головного мозга (травматического, гипертонического генеза), поступивших в состоянии абстинентного синдрома средней сте- пени тяжести на стационарное лечение в отделение аддиктивных состояний НИИПЗ СО РАМН, случайным образом отобрана основная группа (1-я) из 34 пациентов (средний возраст 38,6+6,3 года, 16 мужчин и 18 женщин), которым при информированном согласии после купирования традиционными методами терапии (в течение первых 7 дней пребывания в стационаре) основных проявлений абстинентного синдрома был проведен амбулаторный курс из 10 процедур аудиовизуально-вибротактильной стимуляции на фоне традиционной терапии постабстинентных нарушений. Во 2-й группе сравнения (n=15), стандартизированной к основной по полу, возрасту (39,3+6,4 года), стадии (II стадия) и длительности заболевания (10,2±1,9 года), был проведен плацебо-вариант АВВС на фоне аналогичной традиционной терапии постабстинентных нарушений.
Для АВВС использован основанный на запатентованной технологии комплекс «Sensorium» [Афтанас Л. И., Байдужа В. П., Грищук И. В., Морозова Н. Б., Новопашина А. В., Труфакин В. А., 2008]. В процессе сеанса больной располагался на специализированном кресле в горизонтальном положении, зрительная и слуховая стимуляция осуществлялась с помощью специализированных фотодиодных очков и наушников, вибротактильная – с помощью вмонтированных в кресло сабвуферов. Процедуры АВВС проводились по 20 минут 1 раз в день – всего 10 процедур на курс.
Клинический анализ эффективности применения АВВС в комплексной терапии постабстинентных расстройств при алкоголизме включал использование шкальных оценок. Аффективные, идеаторные, нейровегетативные, диссом-нические расстройства анализировались с помощью шкалы количественной оценки структуры и динамики патологического влечения к алкоголю у больных алкоголизмом (Альтшулер В. Б., Чередниченко Н. В, 1992). Динамику аффективных расстройств при АВВС оценивали шкалами тревоги и депрессии Гамильтона (HDRS, HARS). Критериями общей эффективности лечения служили «значительное улучшение» и «выраженное улучшение» по шкале CGI-I. Проведена также параллельная оценка (на основе самоотчетов больных) динамики выраженности ПВ к алкоголю и ангедонии на основе «Пенсильванской шкалы влечения к алкоголю» (PAAS) и «Шкалы выраженности синдрома ан-гедонии» (АSIS) соответственно.
Показатели оценочных шкал регистрировали при 4 визитах: при поступлении больных до начала терапии ААС (1-я точка), на 7-й день терапии ААС (купирование его основных проявлений) перед первой процедурой АВВС (2-я точка), после 5-й и 10-й процедур АВВС (соответственно 3-я и 4-я точки). Статистическая обра- ботка результатов проводилась с использованием пакета прикладных программ для статистической обработки данных «Statistica 6.0».
Результаты исследования. При клинической оценке влияния АВВС на динамику компонентов патологического влечения к этанолу в постабстинентном периоде установлено, что в первую очередь достигается значимое снижение выраженности аффективных проявлений. При поступлении выраженность аффективного компонента ПВ составила 10,6±1,3 балла в 1-й группе и 10,3±1,6 балла – во 2-й группе. После купирования абстинентного синдрома (2-й визит) соответственно 7,4±1,7 и 7,2±1,3 балла. После 5-й процедуры АВВС (3-й визит) зафиксировано снижение выраженности аффективных проявлений: в 1-й группе до 5,2±1,2 и во 2й группе до 6,1±1,4* балла (р<0,05); после 10-й процедуры АВВС произошло дальнейшее снижение выраженности аффективных проявлений: в 1-й группе – до 3,1±0,25* и во 2-й группе – до 4,5±0,7 балла *(р<0,05) (табл. 1).
Таблица 1
Терапевтическая динамика выраженности компонентов синдрома патологического влечения к этанолу при АВВС по шкале
В. Б. Альтшулера [1] (в баллах)
|
1-й визит регистрации |
2-й визит регистрации |
3-й визит регистрации |
4-й визит регистрации |
|||||
|
1-я группа |
2-я группа |
1-я группа |
2-я группа |
1-я группа |
2-я группа |
1-я группа |
2-я группа |
|
|
1 |
10,6± |
10,3± |
7,4± |
7,2± |
5,2± |
6,1± |
3,1± |
4,5± |
|
1,3 |
1,6 |
1,7 |
1,3 |
1,2* |
1,4 |
0,25* |
0,7 |
|
|
2 |
2,8± |
2,8± |
2,1± |
2,2± |
1,3± |
1,4± |
0,6± |
0,8± |
|
0,31 |
0,27 |
0,2 |
0,3 |
0,15 |
0,43 |
0,12* |
0,15 |
|
|
3 |
8,7± |
8,5± |
5,2± |
5,3± |
3,6± |
4,1± |
2,3± |
2,5± |
|
1,4 |
1,7 |
0,6 |
0,4 |
0,64* |
0,53 |
0,15* |
0,2 |
|
|
4 |
2,8± |
2,7± |
2,05± |
2,1± |
1,5± |
1,4± |
0,7± |
1,1± |
|
0,5 |
0,32 |
0,3 |
0,12 |
0,24 |
0,35 |
0,01* |
0,02 |
|
|
5 |
1,9± |
1,8± |
1,7± |
1,7± |
1,5± |
1,4± |
1,1± |
1,2± |
|
0,4 |
0,3 |
0,2 |
0,4 |
0,4 |
0,23 |
0,2 |
0,43 |
|
Примечание. В 1-м столбце приведен компонент СПВ к этанолу: 1 – аффективный; 2 – идеаторный; 3 – вегетативный; 4 – в том числе диссомния; 5 – поведенческий. * – Достоверные различия между 1-й и 2-й группами (р<0,05).
Установлено, что купирование аффективных проявлений патологического влечения к этанолу в постабстинентном периоде при курсовом применении АВВС сопровождается клинической дезактуализацией идеаторного компонента патологического влечения к этанолу, динамика выраженности которого на протяжении 4 визитов имела следующий характер: на момент поступления (1-й визит) выраженность идеаторного компонента составляла в 1-й и 2-й группах 2,8±0,31 и 2,8±0,27 балла; на момент купирования абстинентных расстройств – 2,1±0,2 и 2,2±0,3 балла (2-й визит). После 5-й процедуры АВВС (3-й визит) наблюдалось снижение выраженности идеаторных проявлений: в 1-й группе – до 1,3±0,15 балла, во 2-й группе
-
- до 1,4±0,43 балла. В 4-й точке регистрации произошло достоверное снижение выраженности идеаторного компонента патологического влечения: в 1-й группе - до 0,6±0,12* и во 2-й группе - до 0,8±0,15 балла (р<0,05).
Динамика изменения показателей вегетативного компонента патологического влечения к этанолу при курсовом применении АВВС в постабстинентном периоде имела следующий характер (табл. 1): на момент поступления уровень нарушений составлял 8,7±1,4 балла в 1-й группе и 8,5±1,7 балла - во 2-й группе; на момент купирования абстинентных расстройств перед 1-й процедурой АВВС - 5,2±0,6 и 5,3±0,2 балла. На 5-й процедуре АВВС выраженность вегетативного компонента патологического влечения достоверно снизилась: в 1-й группе -до 3,6±0,64*, во 2-й группе - до 4,1±0,53 балла (р<0,05). После 10-й процедуры АВВС сохранилась тенденция достоверного снижения выраженности вегетативного компонента патологического влечения: в 1-й группе - 2,3±0,15*, во 2й - 2,5±0,2 балла (р<0,05). Достоверное снижение выраженности диссомнических нарушений в структуре вегетативного компонента зафиксировано только к окончанию курса АВВС (10-я процедура) и достигло в 4-й точке уровня 0,7±0,01* балла в 1-й группе (во 2-й группе -1,1±0,02 балла; р<0,05).
Для дифференцированной оценки клинической динамики депрессивных и тревожных состояний в структуре постабстинентных аффективных расстройств при курсовом применении АВВС использованы шкалы депрессии (HDRS) и тревоги (HARS) Гамильтона.
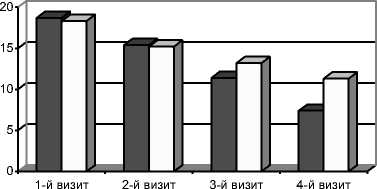
Рис. 1. Терапевтическая динамика выраженности депрессии (по шкале HDRS) при АВВС у больных 1—2-й групп в постабстинентном периоде
На момент поступления (1-й визит) выраженность депрессии по шкале HDRS достигала 18,7±1,3 балла в 1-й и 18,3±1,6 балла во 2-й группе. После купирования абстинентного синдрома (2-й визит) - 15,4±1,7 и 15,2±1,3 балла. После 5-й процедуры АВВС (3-й визит) наблюдалось снижение выраженности депрессивных проявлений: в 1-й группе - до 11,4±0,8; во 2-й -до 13,2±1,2 балла. На момент окончания курса АВВС (4-й визит) зафиксировано достоверное снижение выраженности депрессии: в 1-й группе - до 7,4±1,1*; во 2-й группе - до 11,3±1,6 балла (р<0,05) (рис. 1).
Оценка выраженности тревожных состояний в структуре постабстинентных аффективных расстройств при курсовом применении АВВС с использованием HARS показала (рис. 2), что на момент поступления выраженность тревоги достигала 21,4±1,3 балла в 1-й группе и 21,2±1,6 балла во 2-й группе (1-й визит). После купирования абстинентного синдрома (2-й визит) - 20,1±1,5 и 22,2±1,2 балла. На 5-й процедуре АВВС наблюдалось значительное снижение выраженности проявлений тревоги: в 1-й группе - до 15,4±0,8*, во 2-й - до 19,2±1,2 балла (р<0,05). По окончании курса АВВС наблюдалось дальнейшее снижение выраженности проявлений тревоги: в 1-й группе - до 7,4±0,3*, во 2-й - до 16,3±0,7 балла (р<0,05).
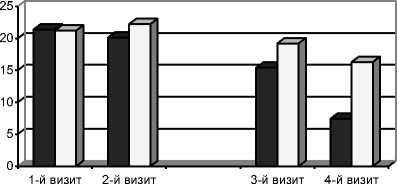
Рис. 2. Терапевтическая динамика выраженности тревоги (по шкале HARS) при АВВС у больных 1—2-й групп в постабстинентном периоде
К факторам риска рецидива патологического влечения к ПАВ в постабстинентном периоде относится синдром ангедонии, который приобретает развернутый характер при клинической манифестации аффективных расстройств. Последние определяют актуальное состояние аддик-тивных больных (как при алкогольной, так и при опиоидной зависимости) и влияют на особенности субъективного восприятия и переживания эмоциональной информации пациентов на этапе формирования ремиссии [Афтанас Л. И., Бохан Н. А., Воронов А. И., Закамалдин А. С., Са-вотина Л. Н., 2002]. В нашем исследовании выявлено, что выраженность синдрома ангедонии (тестируемого по шкале АSIS) снижается при курсовом назначении АВВС. Так, на момент поступления (1-й визит) выраженность ангедонии достигала 65,3±4,1 балла в 1-й и 65,0±5,3 балла во 2-й группах (рис. 4). После купирования абстинентного синдрома (2-й визит) показатели выраженности ангедонии в 1-й и 2-й группах составили соответственно 50,2±3,7 и 50,1±3,5 балла. После 5-й процедуры АВВС наблюдалось достоверное снижение выраженности синдрома ангедонии: в 1-й группе - до
-
23,5±2,8*, во 2-й группе - до 34,4±3,6 балла (р<0,05). После 10-й процедуры (4-й визит) достоверно лучшая редукция проявлений ангедо-нии сохранилась в 1-й группе (12,4±1,4*; во 2-й группе - 27,1±2,7 балла; р<0,05).
С целью расширения доказательной базы клинического исследования проведено парал- лельное изучение терапевтической (АВВС) динамики выраженности патологического влечения к этанолу на основе самоотчетов больных с применением Пенсильванской шкалы влечения к алкоголю (PAAS). Оно показало, что на момент поступления (1-й визит) выраженность влечения достигала 28,7±1,3 балла в 1-й группе и 28,3±1,6 балла – во 2-й группе (рис. 2). После купирования абстинентного синдрома (2-й визит) эти показатели составили 23,4±1,7 и 23,2±1,3 балла. На 5-й день проведения АВВС наблюдалось достоверное снижение выраженности патологического влечения: в 1-й группе – до 11,4±0,8*; во 2-й группе – до 17,2±1,2 балла. После завершения курса АВВС (4-й визит) сохранилась достоверно лучшая разница в показателях снижения уровня патологического влечения в 1-й группе (6,4±0,3*) по сравнению с 2-й группой (12,3±0,7 балла, р<0,05).
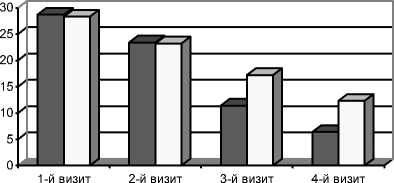
Рис. 3. Терапевтическая (АВВС) динамика выраженности ПВ к этанолу (по шкале PAAS) при АВВС у больных 1—2-й групп в постабстинентном периоде
В целом при оценке динамики общего улучшения клинической картины постабстинентного состояния при курсовом применении АВВС у больных 1-й и 2-й групп по шкале CGI-I при окончании лечения (4-й визит) установлены достоверно лучшие результаты в 1-й группе больных, чем в группе сравнения (2-й визит – 3,36±0,4 и 3,25±0,3 балла; 3-й визит – 2,6±0,3 и 2,9±0,5 балла, при 4-й визите – 1,3±0,15*
и 2,3±1,6 балла; р<0,05).
Заключение . Включение аудиовизуально-вибротактильной стимуляции в комплексную терапию клинических проявлений патологического влечения к этанолу в постабстинентный период при ассоциированных формах алкоголизма обеспечивает лучшую по отношению к традиционной терапии динамику редукции основных компонентов патологического влечения к алкоголю (аффективных, идеаторных, вегетативных), позволяя снизить медикаментозную нагрузку и повысить эффективность амбулаторного лечения на этапе формирования ремиссии заболевания.


