Аутопластика пострезекционных дефектов трубчатых костей кисти при лечении доброкачественных опухолей и опухолеподобных заболеваний с использованием чрескостного остеосинтеза
Автор: Куфтырев Л.М., Борзунов Д.Ю., Злобин А.В., Митрофанов А.И.
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 2, 2004 года.
Бесплатный доступ
В статье представлен опыт лечения 12 больных с доброкачественными опухолями и опухолеподобными поражениями коротких трубчатых костей кисти (энхондрома, хондрома, костная киста). В зависимости от клинико-рентгенологической картины пациентам выполнялись различные виды резекции с замещением образовавшегося дефекта свободным аутотрансплантатом с использованием чрескостного остеосинтеза. В сроки до 1,5 лет сохранялись хорошие (50%) и удовлетворительные (50%) результаты лечения.
Аутопластика, дефект, чрескостный остеосинтез, доброкачественная опухоль, опухолеподобное заболевание
Короткий адрес: https://sciup.org/142120702
IDR: 142120702
Autoplasty of the postresection defects of the hand tubular bones for treatment of benign tumors and tumor-like diseases using transosseous osteosynthesis
The work deals with the experience of treatment of 12 patients with benign tumors and tumor-like involvements of the hand short tubular bones (enchondroma, chondroma, bone cyst). Depending on their clinical-and-roentgenologic picture, the patients were subjected to resection of different types and filling in the defect formed with free autograft using transosseous osteosynthesis. In the periods up to 1,5 years good (50%) and fair (50%) results of treatment remained.
Текст научной статьи Аутопластика пострезекционных дефектов трубчатых костей кисти при лечении доброкачественных опухолей и опухолеподобных заболеваний с использованием чрескостного остеосинтеза
The work deals with the experience of treatment of 12 patients with benign tumors and tumor-like involvements of the hand short tubular bones (enchondroma, chondroma, bone cyst). Depending on their clinical-and-roentgenologic picture, the patients were subjected to resection of different types and filling in the defect formed with free autograft using transosseous osteosynthesis. In the periods up to 1,5 years good (50%) and fair (50%) results of treatment remained. Keywords : autoplasty, defect, transosseous osteosynthesis, benign tumor, tumor-like disease.
Лечение больных с доброкачественными опухолями костей является не столько онкологической, сколько ортопедо-онкологической проблемой, так как удаление опухолевых очагов в пределах здоровых тканей предусматривает последующее восстановление анатомической целостности и функции оперированной конечности, что должно осуществляться с соблюдением современных принципов ортопедии [ 1, 3 ] .
В настоящее время в реконструктивной хирургии отдается предпочтение реплантатам резистентным к инфекции, аутоиммунной агрессии организма, способным к полной органотипической перестройке в процессе ремоделирования костной ткани [2, 6, 7]. Всем перечисленным требованиям соответствуют васкуляризированные аутотрансплантаты. Вместе с тем, использование кровоснабжаемых аутотрансплантатов на сосудистой ножке, методик несвободной костной пластики по Г.А. Илизарову для замещения пострезекционных дефектов коротких трубчатых костей проблематично из-за ма- лых величин объектов, трудоемкости остеосинтеза, а в ряде случаев его невозможности. Особенностью хирургического лечения доброкачественных поражений трубчатых костей кисти является то, что образующиеся дефекты являются в абсолютных числах небольшими, однако, в относительных величинах они составляют до 100 % потери костной ткани.
Целью данного исследования явилась разработка и внедрение в практику новых методик свободной костной аутопластики в условиях чре-скостного остеосинтеза при лечении пациентов с доброкачественными опухолями и опухолеподобными поражениями трубчатых костей кисти.
Работа выполнена с привлечением клинического, рентгенологического, морфологического методов исследования.
Мы располагаем опытом лечения 12 больных в возрасте от 16 до 63 лет: 2 мужчин (16,6%) и 10 женщин (83,4%) с доброкачественными опухолями и опухолеподобными поражениями коротких трубчатых костей кисти.
Всем пациентам диагноз был верифицирован морфологически: энхондрома 83,4%, хондрома 8,3%, костная киста 8,3%. В большинстве наблюдений начало заболевания больные связывали с травмой, а в двух наблюдениях опухолевый процесс осложнился патологическим переломом. В одном случае мы наблюдали рецидив энхондро-мы после хирургического вмешательства.
В зависимости от рентгеноанатомических вариантов поражения коротких трубчатых костей, выполнялись следующие виды резекции:
-
■ сегментарная резекция кости со смежным суставом – у пяти больных;
-
■ сегментарная резекция с сохранением хондральной пластинки смежного сустава – у одного пациента;
-
■ внутрикостная резекция очага деструкции – в 6 наблюдениях.
Величина сформированных пострезекционных дефектов составляла от 1,5 до 4 см (50-70% от величины контралатеральной кости).
В качестве пластического материала для замещения операционного дефекта использовался свободный аутотрансплантат кортикальной пластинки большеберцовой (11) и гребня подвздошной (1) костей.
Свободный аутотрансплантат коаптировался в отломок и суставную поверхность смежной кости (5) или в отломки кости с сохраненными хондральными пластинками (1).
Трансплантат, дистальный и проксимальный отломки фиксировались мини-аппаратом Или-зарова1. Компоновка аппарата позволяла осуществлять жесткую фиксацию и поддерживающую компрессию на стыке отломков кости и трансплантата весь послеоперационный период (рис. 1).
Сроки фиксации составляли при сегментарной резекции от 70 до 113 дней (94,3 ± 9,7), при внутрикостной - от 62 до 108 дней (77,8 ± 19,1). После снятия аппарата у всех больных наблюдалось костное сращение трансплантата с принимающим ложем материнской кости, достигнуто 100% замещение пострезекционного дефекта. При замещении пострезекционных дефектов без сохранения хондральной пластинки восстановлена анатомическая целостность кости с резким ограничением функции смежного сустава в пяти наблюдениях, а в одном - движения в смежных суставах были ограничены до 20 ° -25 ° . После внутрикостной резекции и аутопластики дефекта функция суставов страдала в меньшей степени, сохранялись движения в пястно-фаланговых и межфаланговых суставах в объеме 50 ° -90 ° .
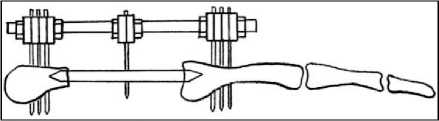
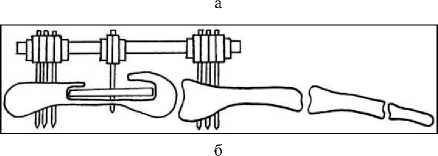
Рис. 1. Схема остеосинтеза пострезекционного дефекта после аутопластики: а - сегментарная резекция; б - внутрикостная резекция
В итоге хорошие (50%) и удовлетворительные (50%) результаты лечения отмечены у всех пациентов. Хорошими результатами мы считали те, когда в отдаленном периоде у пациентов не остается никаких отрицательных онкологических и ортопедических последствий. К удовлетворительным результатам относили укорочения конечности, деформации, ограничения движений в суставе, анкилоз сустава ; к плохим -ампутации, своевременно не выявленный рецидив опухоли, удаление аутотрансплантата [ 4, 5 ] .
Примером успешного замещения пострезекционного дефекта служат следующие клинические наблюдения.
Больная С., 45 лет, поступила в клинику РНЦ «ВТО» им. акад. Г.А. Илизарова с диагнозом : энхондрома IV пястной кости правой кисти.
Из анамнеза: 4 года назад – перелом IV пястной кости, иммобилизация гипсовой повязкой в течение месяца, достигнута консолидация. Спустя 8 лет появились боли в правой кисти.
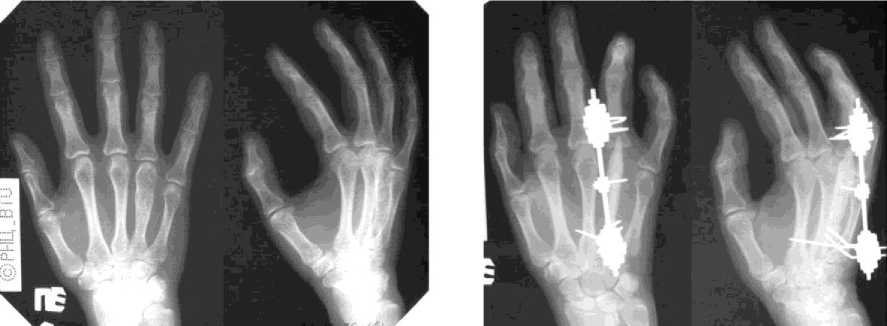
При поступлении: утолщение IV пястной кости, пальпаторно – боль. Рентгенологически определялось булавовидное вздутие IV пястной кости на протяжении 3,5 см (рис. 2, а).
В клинике Центра выполнена операция : сегментарная резекция IV пястной кости на протяжении 4 см, аутопластика дефекта трансплантатом из гребня большеберцовой кости. Остеосинтез IV луча правой кисти мини-фиксатором Илизарова (рис. 2, б).
На стыке трансплантата с фрагментом IV пястной кости и основной фалангой IV пальца периодически производилась поддерживающая компрессия. Фиксация аппаратом 70 дней. Достигнута консолидация (рис. 2, в).
Через 1 год результат лечения сохраняется. Структура трансплантата уплотнилась (рис. 2, г). Движения в IV пястно-фаланговом суставе резко ограничены.
а б
в г
Рис. 2. Рентгенограммы больной С. : а - до лечения; б - в процессе остеосинтеза; в - после снятия аппарата; г - через год после снятия аппарата
Больной М., 16 лет. Поступил в клинику Центра с диагнозом: энхондрома V пястной кости и основной фаланги V пальца правой кисти.
Из анамнеза : 5 лет назад перелом основной фаланги V пальца правой кисти, иммобилизация гипсовой повязкой в течение месяца. Наступила консолидация перелома. После этого беспокоили периодически возникающие боли. Через 5 лет патологический перелом.
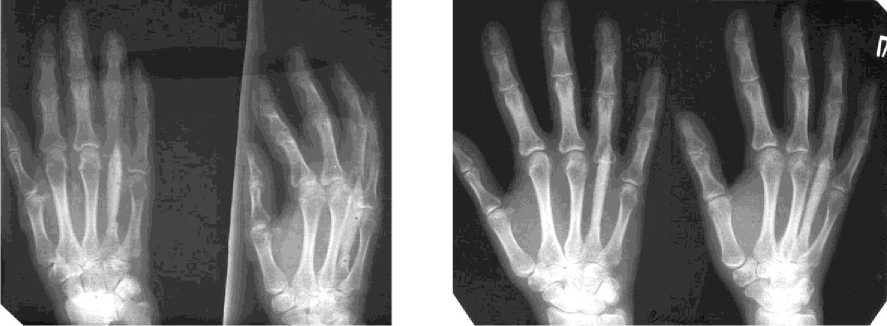
При поступлении: утолщение V пястной и основной фаланги V пальца правой кисти, отечность пястно-фалангового сустава, пальпаторно – боль. Рентгенологически определялось була- вовидное вздутие V пястной кости на протяжении 4,5 см и основной фаланги V пальца правой кисти – 2,5 см (рис. 3, а).
В клинике Центра выполнена операция: внутрикостная резекция очага деструкции V пястной и основной фаланги V пальца правой кисти, аутопластика дефектов трансплантатами из гребня большеберцовой кости. Остеосинтез V луча правой кисти мини-фиксатором Илизарова (рис. 3, б). Фиксация аппаратом 63 дня. Достигнута консолидация (рис. 3, в).
Через 2 месяца результат лечения сохраняется, движения в межфаланговом суставе в объеме 50 ° .
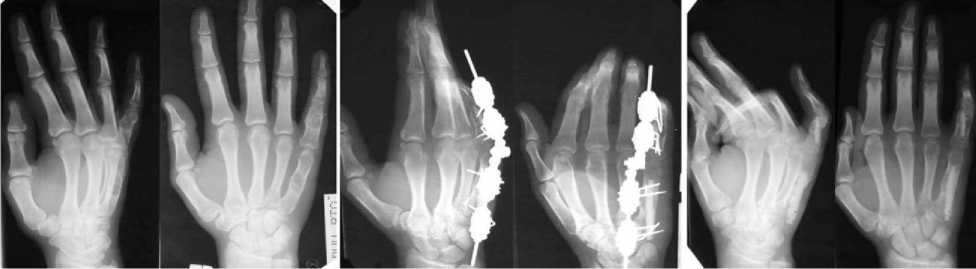
а б в
Рис. 3. Рентгенограммы больного М. : а - до лечения; б - в процессе остеосинтеза; в - после снятия аппарата
Таким образом, несмотря на наш скромный опыт реконструкции трубчатых костей кисти с использованием аутотрансплантатов в условиях чрескостного остеосинтеза можно сделать целый ряд предварительных выводов.
-
1. Предлагаемые методики являются альтернативными любым способам костной пластики.
-
2. Использование аутотрансплантатов целесообразно при отсутствии банка свободных ре-плантатов, ограничении возможностей несвободной костной пластики по Г.А. Илизарову (отсутствии или коротком отломке, подлежащем удлинению, невозможности динамического наблюдения пациента в процессе перемещения фрагментов и т.д.).
-
3. Одномоментное замещение дефекта аутотрансплантатом с фиксационным вариантом чрескостного остеосинтеза обеспечивает возможность амбулаторного лечения данной категории пациентов.
-
4. Использование для остеосинтеза мини-
- фиксатора Илизарова обеспечивает жесткую фиксацию отломков и трансплантата с возможностью дозированной компрессии на стыке и функциональной нагрузки смежных суставов и кисти в целом.
-
5. Учитывая суб- и тотальный характер пострезекционных дефектов можно говорить о сравнительно небольших сроках остеосинтеза, обеспечивающих восстановление целостности кости за 2-3 месяца.
Вместе с тем, одним из существенных недостатков свободной аутотрансплантации является длительная органотипическая перестройка ре-плантатов, связанная с неполноценной реваскуляризацией восстановленной костной ткани. По нашим наблюдениям, ремоделирование аутотрансплантатов затягивалось до 1,5-2 лет, особенно длительный процесс перестройки претерпевали трансплантаты из компактного слоя большеберцовой кости.


