Авторское хирургическое лечение пилонидальной кисты копчика по оригинальной методике
Автор: Пахомова Р.А., Клименко К.В., Кочетова Л.В., Репин И.Г.
Журнал: Московский хирургический журнал @mossj
Рубрика: Общая хирургия
Статья в выпуске: 3 (85), 2023 года.
Бесплатный доступ
Введение. В хирургической практике в настоящее время имеется значительное количество методик и способов хирургического лечения пилонидальной кисты копчика.Цель исследования: дать оценку новому хирургическому способу лечения, оценить улучшение результатов лечения пациентов с пилонидальной кистой копчика по модернизированной методике.Материалы и методы. В нашей работе мы применили наиболее модернизированный и радикальный хирургический способ лечения пациентов с ПКК, провели сравнение двух групп пациентов. Основную группу составили 33 пациента с ПКК, получавших стандартное лечение. В группу сравнения был включен 31 пациент, которым было выполнено авторское лечение. Оценку результатов проводили в отдаленном периоде.Результаты. В группе сравнения по результатам исследования с основной группой отмечено статистически значимое снижение болевого синдрома в после операционном периоде, уменьшения койко-дней, а также достоверное снижение отдаленных послеоперационных осложнений (р
Хирургическое лечение пилонидальной кисты копчика, пилонидальный синус, хирургия кисты копчика
Короткий адрес: https://sciup.org/142238987
IDR: 142238987 | УДК: 616-089-059 | DOI: 10.17238/2072-3180-2023-3-68-74
Author’s surgical treatment of pilonidal cyst of the cophicus according to the original method
Introduction. Currently, there are a significant number of techniques and methods of surgical treatment of pilonidal coccyx cyst in surgical practice.The purpose of the study: to evaluate a new surgical method of treatment, to evaluate the improvement of the results of treatment of patients with pilonidal coccyx cyst using the modernized technique.Materials and methods. In our work, we applied the most modernized and radical surgical method of treating patients with PKK, compared two groups of patients. The main group consisted of 33 patients with PKK who received standard treatment. The comparison group included 31 patients who underwent the author's treatment. The results were evaluated in the long-term period.Results. In the comparison group, according to the results of the study with the main group, there was a statistically significant decrease in pain syndrome in the postoperative period, a decrease in bed days, as well as a significant decrease in long-term postoperative complications (p
Текст научной статьи Авторское хирургическое лечение пилонидальной кисты копчика по оригинальной методике
Историческая справка. Клинические наблюдения и признаки заболевания ППК были представлены в Американскую редакцию «Бостонского медицинского журнала» A.W. Anderson в 1840 г., подписанном «Hair extracted froman ulcer» («Волосы, извлеченные из язвы»), где была приведена информация о первом клиническом наблюдении свищевого хода в области копчика, который содержал пучок хаотично расположенных волос, переплетенных между собой в единый конгломерат. Как отдельная нозологическая единица заболевание «pilonidal sinus» (от латинского «pilus» - волос и «nidus»- гнездо) было выделено в 1880 г. R.M. Hodges. Это название по настоящее время активно используется в англоязычной литературе J.U. Bascom 1980 г. [3,7]. Пилонидальная киста копчика или пилонидальный синус представляет из себя, инфицированную полость расположенную в области крестца, переходящий в узкий канал небольшого диаметра или несколько ответвленных каналов сообщающихся между собой, расположенных строго по срединной линии в глубине межъягодичной борозды, над фасцией крестца, под кожей, или подкожно-жировой клетчатки крестцово-копчиковой области, содержащий клубочки волос и открывающийся на кожу межъягодичной борозды по срединной линии одним или несколькими отверстиями диаметром от 0,1–0,2 мм до 0,3–0,6 мм. возможны и другие размеры свищевых ходов встречающихся в клинических случаях (А.М. Аминев, 1965 год) .
Пилонидальная киста копчика одно из распространенных гнойно-воспалительных заболеваний крестцово-копчиковой области, расположенное в межьягодичной борозде. По данным А.В. Кибальчича и В.А. Флеккеля пациенты, поступающие в хирургический стационар с ПКК составляют 7,2% из них 63,2% обращаются в фазу острого воспаления, заболевание имеет очень большое распространение и актуальность, среди под- ростковой группы пациентов мужского пола (16–19лет). ПКК по статистике в общехирургической практике занимает третье место после таких заболеваний как: анальная трещина, парапроктит [10]. При проведении плановых, профилактических медицинских осмотров у пациентов, не предъявляющих жалобы, в области крестца и копчика, ПКК без проявления клинической симптоматики обнаруживается у 4–7 %. Стоит отметить, ПКК – заболевание встречается в 4–5 раз чаще у пациентов мужского пола, у женского пола встречается реже, соотношение частоты заболевания мужчин и женщин составляет 4:1, это пациенты преимущественно молодого возраста от 16 лет до 25 лет, с преобладанием интенсивного роста волосяного покрова в межьягодичной борозде [7]. Факторами риска для пациентов являются (повышенная потливость, постоянная влажность в межьягодичной борозде, профессиональная деятельность, связанная с сидячим образом жизни, ожирение, сахарный диабет, несоблюдение правил личной гигиены). Средний возраст пика проявления заболевания у мужчин составляет от 16 до 25 лет, у женщин 16–27 лет J.Bascom.
Первый этап оперативного вмешательства сводится к тотальному иссечению кисты копчика с ее ходами и гнойными полостями и этот этап является обязательным при выполнении различных методик и их модификаций. [1, 2, 4]. Второй этап операции заключается в ушивании раны (сопоставлении кожных краев), он решается каждым хирургом индивидуально [6, 10, 12]. Наблюдение за такими пациентами в сроки от 8 месяцев до 3-х лет показали, что в 98 % случаев вышеуказанный метод сопровождается формированием послеоперационного грубого келоидного рубца, крестцово-копчиковой области причиняющего большинству пациентам эстетическую и физическую проблему [9, 14].
Остаются высокими проценты послеоперационных осложнений и рецидивов [15]. Поэтому дальнейшая разработка, и поиск совершенствование методов хирургического лечения изучаемой патологии являются очень актуальными, на сегодняшний день [6, 11].
Материалы и методы
Авторский способ профилактики и лечения образования грубых послеоперационных келоидных рубцов межъягодичной борозды после ранее выполненных хирургических оперативных вмешательствах в крестцово-копчиковой области по поводу иссечения пилонидальной кисты копчика обычным способом (патент RU 2 760 094) заключается в ликвидации послеоперационной раны. В крестцово-копчиковой области при ушивании раны, как правило, создается чрезмерное натяжение кожной ткани, в связи с чем необходимо учитывать, какое количество лоскута должно быть смещено для уменьшения натяжения. Это влияет на сроки заживления операционной раны, степень уменьшения межъягодичной борозды, вероятность возникновения рецидива и формирования грубого келоидного рубца.
Поставленная задача решается за счет осуществления пластики межъягодичной борозды встречными кожными лоскутами с мультизубчатыми краями, смещенными от срединной линии межъягодичной борозды с последующим липофилингом межъягодичной борозды после иссечения пилонидальной кисты копчика. На первом этапе выполняется разметка для встречного кожного лоскута изогнутой формы с мультизубча-тыми краями в латерализации от 1/3 до 2/3 площади в ширину иссекаемого лоскута (рис. 1).
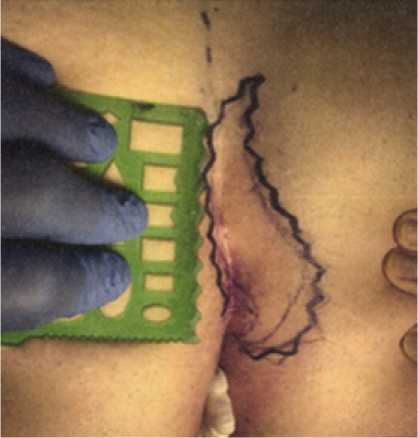
Рис. 1. Разметка лоскута
Fig. 1. Flap marking
Затем под местной анестезией скальпелем производят иссечение кожного покрова по разметке с формированием встречных лоскутов с мультизубчатыми краями, устраняют единым блоком весь воспалительный очаг до фасции крестца с подрыванием одного краевого лоскута, выполняют послойное ушивание раны начиная со дна раны узловыми швами (рис. 2).
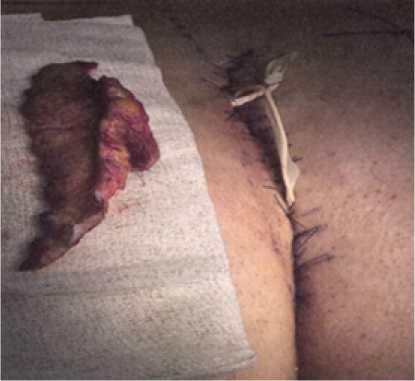
Рис. 2. Удаленный лоскут с очагом воспаления и зашитая послеоперационная рана
Fig. 2. A removed flap with a focus of inflammation and a stitched postoperative wound
По завершении процесса рубцевания 2–3 месяца выполняется липофилинг межъягодичной борозды жировой эмульсией. Для получения последней жировая ткань пациента, забранная с живота, ягодичной или бедренной области подвергается центрифугированию для очищения от форменных элементов крови. Под местной анестезией выполняют разрез около 5 мм в верхней точке межъягодичной борозды, рассекая кожу и подкожно-жировую клетчатку до фасции крестца (рис. 3).
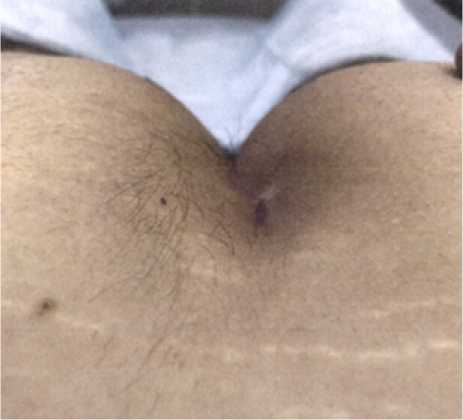
Рис. 3. Вид межъягодичной борозды перед началом операции по липофилингу
Fig. 3. View of the interstitial furrow before lipofilling surgery
Затем производят диссекцию мягких тканей подкожно на всем протяжении межъягодичной борозды по срединной линии крестца, формируют тоннель шириной 1–2,5 см от верхней точки крестца до нижней точки, не доходя до анального канала 2–3 см. В сформированный тоннель шприцем через канюлю с боковым отверстием вводят подготовленную жировую эмульсию количестве 10–50 мл до появления сглаженности межъягодичной борозды. После чего разрез зашивают послойно монокриловой нитью. Кожный шов выполняется проленом.
В отдаленном послеоперационном периоде происходит уплощение межъягодичной борозды, латерализация послеоперационного шва, келоидные рубцы не наблюдаются (рис. 4).
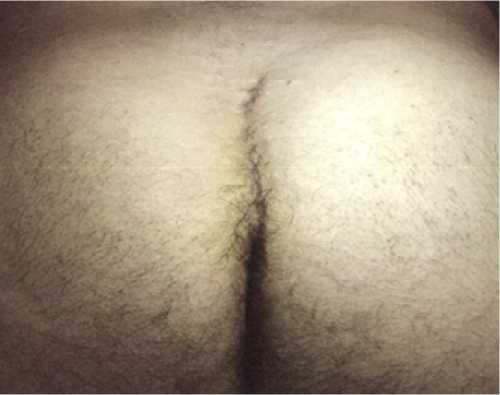
Рис. 4. Вид копчиковой области спустя 8 месяцев после операции
Fig. 4. View of the coccygeal region 8 months after surgery
Для подтверждения эффективности применения авторской методики было проведено одноцентровое, рандомизированное, проспективное исследование, основанное на анализе хирургического лечения 63 пациентов с ПКК, включенные в две группы: основную и группу сравнения.
Методом конвертов выполнялась рандомизация пациентов между основной и группой сравнения.
В основную группу включены 32 пациента, которым было выполнено радикальное иссечение КПП по стандартной методике. Средний возраст пациентов в данной группе составил 25±6,8 лет. Мужчин было 21 (62,6 %), женщин 11 (34,4%).
В группу сравнения был включен 31 пациент. Им было выполнено иссечение КПП авторским методом. Средний возраст данных пациентов составил 26,4±6,7 лет. Мужчин было 21 (67,7 %), женщин 10 (32,3 %). Статистически достоверных различий между группами по полу и возрасту не выявлено (p>0,05)
Всем госпитализированным в стационар пациентам проводилось обследование согласно принятым стандартам медицинской помощи (сбор анамнеза, осмотр, пальпация, пальцевое исследование прямой кишки, лабораторные методы исследо- вания, включающие в себя общеклинические анализы крови и мочи). Наряду с этим выполнялось электрокардиографическое исследование, осмотр терапевта и обзорная рентгенография грудной клетки в двух проекциях, ректороманоскопия. Использовались и дополнительные методы диагностики заболевания, такие как зондирование свищевых ходов пуговчатым зондом, введение в свищевые ходы контраста (раствор метиленовой сини), а также ультразвуковое исследование мягких тканей крестцово-копчиковой области.
На все исследования были получены протоколы этического комитета ФГБОУ ВО «Красноярский государственный медицинский университет имени профессора В.Ф. Войно-Ясенецкого», разрешающие проведение исследований. Все больные обследованы согласно клиническим рекомендациям, утвержденным МЗ РФ.
При статистическом анализе использовали рекомендации «Статистический анализ и методы в публикуемой литературе» (SAMPL). Анализ нормальности распределения в группах с численностью менее 50, проводили по критерию Шапиро-Уилка. Сравнение двух независимых групп по парам выполняли по критерию Манна-Уитни (U). Оценка значимости изменений исследуемых параметров после лечения выполняли при помощи критерия Уилкоксона (Z). Значимость различий между фактическим количеством исходов или качественных характеристик выборки оценивали по критерию χ2 Пирсона. Статистически значимыми различия считали при р<0,05. Статистическая обработка результатов исследования осуществлялась с помощью пакета программ «IBM SPSS Statistics Version 25.0» (International Business Machines Corporation, США).
Результаты
В послеоперационном периоде у всех пациентов оценивалась интенсивность болевого синдрома. Оценка болевого синдрома осуществлялась в баллах при помощи визуальной аналоговой шкалы (VAS), в которой выраженность боли оценивается от 0 (полное отсутствие боли) до 10 баллов (очень сильная боль). Начиная с первого дня после операции, и затем в течении 16 дней, пациенты ежедневно оценивали интенсивность болезненных ощущении, путем самостоятельного заполнения анкеты визуальной аналоговой шкалы (табл. 1).
Таким образом, у больных основной группы, послеоперационный болевой синдром был статистически выше, чем у пациентов в группе сравнения. Отмечено планомерное его снижение с 3,6±0,9 баллов в первые сутки после операции, до 0,7±0,4 баллов к 16 суткам. На наш взгляд это связано с тем, что у пациентов, перенесших авторское лечение ПКК, отсутствует натяжение тканей и в этой связи, болезненность на всем протяжении послеоперационного периода была минимальной. Следует отметить, что у пациентов в основной группе «переломным» сроком, как правило, являлся период, соответствующий 12–14 дням послеоперационного периода, когда выполнялось снятие швов. После этого у пациентов отмечается значительное снижение болевого синдрома.
Таблица 1
Интенсивность послеоперационного болевого синдрома по визуальной аналоговой шкале у больных основной группы и группы сравнения
Table 1
Intensity of postoperative pain syndrome on a visual analog scale in patients of the main group and the comparison group
|
Дни после операции/ Days after surgery |
Интенсивность болевого синдрома (баллы)/ Pain intensity (points) |
|
|
Основная группа/ Main Group |
Группа сравнения/ |
|
|
1 день/1 day |
3,6±0,9 |
3,1±1,2 |
|
5 день/5 day |
2,7±1,1 |
1,9±0,9 |
|
7 день/7 day |
2,6±1,0 |
1,1±0,8 |
|
10 день/10 day |
1,6±0,5 |
0,8±0,3 |
|
16 день/16 day |
0,7±0,4 |
0,3±0,1 |
Уменьшение болевого синдрома статистически достоверно прямо пропорционально пребыванию пациентов в стационаре.
Следует отметить, что все пациенты были оперированы на следующий день после поступления в стационар. Наименьшее количество дней, проведенных в стационаре зафиксировано у пациентов, перенесших авторское лечение ПКК. В среднем, нахождение этих пациентов на стационарном лечении составило 3,8±0,9 дня [от 3 до 6 дней (Ме=4)]. У пациентов основной группы период нахождения в стационаре составил в среднем 7,5±1,3 [от 6 до 11 дней (Ме=7)]. При анализе результатов различия между основной группой и группой сравнения по длительности пребывания в стационаре были статистически значимы (р<0,05).
Важным показателем, характеризующим качество проводимого лечения, является частота послеоперационных осложнений. Характер осложнений в каждой из групп был различным. В группе сравнения мы столкнулись с возможностью раннего кровотечения и деструкции кожной перемычки между ранами. В основной группе преобладали осложнения воспалительного характера, сопровождающиеся нагноением раны, расхождением швов и несостоятельностью ушитой раны (табл. 2).
В основной группе из 32 пациента ранние послеоперационные осложнения имелись у 14 (43,8 %) больных. Следует отметить, что кровотечение из раны в группе сравнения было единичным и возникло в первые сутки после операции на этапе отработки методики у пациентов в группе сравнения.
В сроки от 6 до 30 месяцев с момента операции нами прослежено 59 (93,6 %) из 63 оперированных больных. Все пациенты посещали нашу клинику с интервалом один раз в 7–10 дней до полной эпителизации раны. Контрольные осмотры включали сбор жалоб, оценку местного статуса и коррекцию проводимой консервативной послеоперационной терапии.
Таблица 2
Структура ранних послеоперационных осложнений в основной группе и группах сравнения
Table 2
Structure of early postoperative complications in the main group and comparison groups
|
Характер осложнений/The nature of complications |
Основная группа/ Main Group |
Группа сравнения/ Comparison Group |
|
Кровотечение/ Bleeding |
3±0,2 |
1±1 |
|
Гнойно-воспалительный процесс/Purulent-inflammatory process |
4±0,4 |
– |
|
Расхождение краев раны/Divergence of the wound edges |
7±0,7 |
– |
При оценке отдаленных результатов лечения учитывались жалобы больных, а также наличие либо отсутствие рецидива заболевания. В план инструментального обследования входило контрольное ультразвуковое исследование мягких тканей крестцово-копчиковой области. Критериями выздоровления мы считали отсутствие каких-либо жалоб и полную эпителизацию послеоперационной раны. К рецидивам болезни отнесены случаи возврата клинической картины заболевания с повторным образованием свищевых отверстий в крестцово-копчиковой области. После заживления раны у 46 (73,1 %) пациентов полностью отсутствовали какие-либо жалобы. Периодически возникающий дискомфорт в области операции и неудовлетворенность косметическим эффектом отмечали 17 (26,9 %) пациентов основной группы (табл. 3).
Таблица 3
Жалобы больных в отдаленном послеоперационном периоде
Table 3
Complaints of patients in the long-term postoperative period
|
Жалобы больных/Complaints of patients |
Основная группа/Main Group |
Группа сравнения/ Comparison Group |
|
Периодически возникающий дискомфорт в крестцово-копчиковой области/ Recurrent discomfort in the sacroco-ccygeal region |
7±2,7 |
|
|
Неудовлетворенность косметическим эффектом/Dissatisfaction with the cosmetic effect |
10±3,6 |
– |
Рецидив клинической картины заболевания возник у 3 (9,4 %) пациентов основной группы, в группе сравнения рецидивов не отмечено. При статистической обработке полученных результатов достоверные различия между основной группой и группой сравнения были выявлены (р<0,05).
Заключение
Для исключения возникновения рецидива ПКК можно рекомендовать выполнение операции по гарантированной и радикальной предлагаемой нами методике: 1) устранение глубины межъягодичной борозды, ее уплощение, использую методику двухплоскостного смещения фасциально-жирового лоскута; 2) обязательная латерализация межъягодичной борозды вправо или в лево от срединной линии межъягодичной борозды; 3) профилактика келоидного рубца в межъягодичной борозде после выполненной операции ПКК с формированием мультизубчатых кожных лоскутов с изменением перераспределения силовых линий; 4) использование липотрансферного локального клефт лифтинга межъягодичной борозды через 2–3 месяца после основной операции, для коррекции межъягодичной борозды, создавая искусственную жировую прослойку между крестцом, копчиком и кожей.
Новый хирургический способ целесообразно применять для профилактики и лечения образования грубых послеоперационных келоидных рубцов межъягодичной борозды после ранее выполненных хирургических оперативных вмешательствах в крестцово-копчиковой области по поводу иссечения пилонидальной кисты копчика обычным способом, а также для исключение возможного рецидива пилонидальной кисты копчика. Применение данного метода позволит улучшить качество жизни и снизить риск рецидива для пациентов с ПКК
Список литературы Авторское хирургическое лечение пилонидальной кисты копчика по оригинальной методике
- Harries R.L., Alqallaf A., Torkington J.., Harding KG. Management of sacrococcygeal pilonidal sinus disease. Int Wound J., 2019, Apr; № 16(2), рр. 370-378. https://doi.org/10.1111/iwj.13042
- Gul V.O., Destek S. Sinusectomy and primary closure versus excision and primary closure in pilonidal sinus disease: a retrospective cohort study. Int J Colorectal Dis., 2020, Jun; № 35(6), рр. 1117-1124. https://doi.org/10.1007/s00384-020-03575-1
- Umesh V., Sussman R.H., Smith J., Whyte C. Long term outcome of the Bascom cleft lift procedure for adolescent pilonidal sinus. J Pediatr Surg., 2018, Feb; № 53(2), рр. 295-297. https://doi.org/10.1016/j.jpedsurg.2017.11.036
- Dessily M., Charara F., Ralea S., Alle J.L. Pilonidal sinus destruction with a radial laser probe: technique and first Belgian experience. Acta Chir Belg., 2017, Jun; № 117(3), рр. 164-168. https://doi.org/10.1080/00015458.2016.1272285
- Algazar M., Zaitoun M.A., Khalil O.H., Abdalla W.M. Sinus laser closure (SiLaC) versus Limberg flap in management of pilonidal disease: A short term non-randomized comparative prospective study. Asian J Surg., 2022 Jan; № 45(1), рр. 179-183. https://doi.org/10.1016/j.asjsur.2021.04.026
- Sluckin T.C., Hazen S.M.J.A., Smeenk R.M., Schouten R. Sinus laserassisted closure (SiLaC®) for pilonidal disease: results of a multicenter cohort study. Tech Coloproctol., 2022, Feb; № 26(2), рр. 135-141. https://doi.org/10.1007/s10151-021-02550-4
- Calikoglu I., Gulpinar K., Oztuna D. et al. Phenol Injection Versus Excision With Open Healing in Pilonidal Disease: A Prospective Randomized Trial. Dis Colon Rectum., 2017, Feb; № 60(2), рр. 161-169. https://doi.org/10.1097/DCR.0000000000000717
- Pronk A.A., Smakman N., Furnee E.J.B. Short-term outcomes of radical excision vs. phenolisation of the sinus tract in primary sacrococcygeal pilonidal sinus disease: a randomized-controlled trial. Tech Coloproctol., 2019, Jul; № 23(7), рр. 665-673. https://doi.org/10.1007/s10151-019-02030-w
- Johnson E.K., Vogel J.D., Cowan M.L. et al. The American Society of Colon and Rectal Surgeons’ Clinical Practice Guidelines for the Management of Pilonidal Disease. Dis Colon Rectum, 2019, Feb; № 62(2), рр. 146-157. https://doi.org/10.1097/DCR.0000000000001237
- Kalaiselvan R., Bathla S., Allen W. et al. Minimally invasive techniques in the management of pilonidal disease. Int J Colorectal Dis., 2019, Apr; № 34(4), рр. 561-568. https://doi.org/10.1007/s00384-019-03260-y
- Ates U., Ergun E., Gollu G. et al. Pilonidal sinus disease surgery in children: the first study to compare crystallized phenol application to primary excision and closure. J Pediatr Surg., 2018, Mar; № 53(3), рр. 452-455. https://doi.org/10.1016/j.jpedsurg.2017.05.012
- Yardimci V.H. Outcomes of Two Treatments for Uncomplicated Pilonidal Sinus Disease: Karydakis Flap Procedure and Sinus Tract Ablation Procedure Using a 1,470 nm Diode Laser Combined With Pit Excision. Lasers in surgery and medicine. United States. Lasers Surg Med., 2020, Nov; № 52(9), рр. 848-854. https://doi.org/10.1002/lsm.23224
- Dessily M., Dziubeck M., Chahidi E., Simonelli V. The SiLaC procedure for pilonidal sinus disease: long-term outcomes of a single institution prospective study. Tech Coloproctol., 2019, Dec; № 23(12), рр. 1133-1140. https://doi.org/10.1007/s10151-019-02119-2
- Abdelnaby M., Fathy M., Emile S.H. et al. Sinus laser therapy versus sinus lay open in the management of sacrococcygeal pilonidal disease. Colorectal Dis., 2021, Sep; № 23(9), рр. 2456-2465. https://doi.org/10.1111/codi.15755
- Cahais J. Endoscopic pilonidal sinus disease treatment (EPSiT). J Visc Surg., 2021, Aug; № 158(4), рр. 337-342. https://doi.org/10.1016/j.jviscsurg.2021.02.008


