Белково-энергетическая недостаточность у пациентов с нейрогенной дисфагией в острый период ишемического инсульта
Автор: Борздыко А.А., Ершов В.И.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Неврология
Статья в выпуске: 2 т.20, 2024 года.
Бесплатный доступ
Цель: оценить влияния белково-энергетической недостаточности (БЭН) на течение и исход ишемического инсульта (ИИ) у пациентов с нейрогенной дисфагией (НГДФ). Материал и методы. Обследованы 110 пациентов (64 мужчин и 46 женщин в возрасте 44-89 лет) с использованием National Institutes ofHealth Stroke Scale, Nutrition Risk Screening (NRS) 2002, Mann Assessment of Swallowing Ability (MASA). Измеряли уровень общего белка в крови, вес пациента при поступлении и на 10-е сутки острого нарушения мозгового кровообращения. Проводили анализ исходов ИИ по Glasgow Outcome Scale (GOS) и частоту осложнений.
Белково-энергетическая недостаточность, нейрогенная дисфагия, ишемический инсульт
Короткий адрес: https://sciup.org/149146932
IDR: 149146932 | УДК: 612.8 | DOI: 10.15275/ssmj2002192
Protein-energy malnutrition in patients with neurogenic dysphagiain acute period of ischemic stroke
Objective: to evaluate the effects of protein-energy malnutrition (PEM) on the course and outcome ofischemic stroke (IS) in patients with neurogenic dysphagia (ND). Material and methods. The study was performed in110 patients (64 men and 46 women aged 44-89 years) using the National Institutes of Health Stroke Scale, Nutrition Risk Screening (NRS) 2002, Mann Assessment of Swallowing Ability (MASA). The level of total blood protein wasmeasured at admission and on the day 10 of IS. The weight of patients was determined at admission and on the day10 of the disease. The results of IS were analyzed according to the Glasgow Outcome Scale (GOS) and the frequencyof complications: pneumonia, pulmonary embolism, phlebothrombosis, multiple organ failure, bedsores.
Текст научной статьи Белково-энергетическая недостаточность у пациентов с нейрогенной дисфагией в острый период ишемического инсульта
EDN: KMJWZF
1Введение. Острое нарушение мозгового кровообращения (ОНМК) по-прежнему остается одной из ведущих причин смертности и инвалидизации населения [1, 2]. Нейрогенная дисфагия (НГДФ) является одним из часто встречающихся синдромов в клинике ишемического инсульта (ИИ). Частота встречаемости дисфагии может варьировать в интервале от 37 до 78% в зависимости от метода исследования [3]. Нарушение глотания оказывает значимое влияние на течение и исход инсульта, так как у пациентов с данным синдромом выше частота развития пневмонии, белково-энергетической недостаточности (БЭН), а также выше риски летального исхода [4–9]. Кроме того, наличие дисфагии ассоциируется со снижением реабилитационного потенциала, а также с увеличением длительности пребывания в отделении реанимации и интенсивной терапии и стационаре. Случаи недостаточности питания, в том числе и при наличии дисфагии, варьируются от 7 до 15% в острый период ИИ и от 22 до 35% спустя 2 нед от начала заболевания [10].
Очевидно, что распространенность и значимость БЭН у данной категории пациентов может существенно отличаться от особенностей недостаточности питания для других групп пациентов с ОНМК, что и определяет актуальность настоящего исследования.
Цель — оценить влияния БЭН на течение и исход ИИ у пациентов с НГДФ.
Материал и методы. В исследование включены 110 пациентов (64 мужчин и 46 женщин в возрасте 44– 89 лет) с НГДФ в острый период ИИ. Критерии включения в исследование: впервые выявленный ИИ, наличие дисфагии в острый период ИИ. Критерии невключения: дисфагии иной этиологии, беременность, гистологически подтвержденные злокачественные новообразования, заболевания сердечно-сосудистой системы (3–4-й классы по New York Heart Association Classification [NYHA, классификация Нью-Йоркской Ассоциации сердца]), цирроз печени (терминальный), хроническая болезнь почек 5-й стадии (пациент на гемодиализе). ИИ устанавливался при наличии клинической картины и данных компьютерной томографии головного мозга. Патогенетический подтип ИИ определялся согласно критериям SSS-TOAST (Trial of ORG 10172 in Acute Stroke Treatment). Всем больным проводили максимально унифицированную терапию инсульта на основании клинических рекомендаций, порядков и стандартов Министерства здравоохранения Российской Федерации.
При поступлении пациентов в стационар произведена оценка неврологического дефицита по шкале National Institutes of Health Stroke Scale (NIHSS, Шкала тяжести инсульта Национальных институтов здоровья), оценка нутритивного статуса по шкале Nutrition Risk Screening 2002 (NRS 2002, Оценка нутритивного риска — 2002), оценка нарушения глотания по шкале Mann Assessment of Swallowing Ability (MASA, Шкала оценки способности глотания). Критериями БЭН являлись: снижение уровня общего белка в крови (ОБК) при поступлении и на 10-е сутки ОНМК, а также массы тела на 10% и более от исходного уровня или снижения индекса массы тела. Вес пациентов, индекс массы тела и уровень ОБК определяли при поступлении и на 10-е сутки заболевания. Оценка исходов до конца острого периода осуществлялось по шкале Glasgow Outcome Scale (GOS, Шкала исходов Глазго). Анализировали частоту следующих соматических осложнений: пневмонии, тромбоэмболии легочной артерии, флеботромбоза, полиорганной недостаточности (ПОН), пролежней. Осложнения у пациентов были подтверждены клинически, лабораторными и инструментальными методами исследования, на аутопсии. БЭН легкой степени устанавливалась при значении ОБК 60-55 г/л, средней степени БЭН при значении ОБК 5550 г/л и тяжелой степени при значении ОБК <50 г/л [10].
Количественные данные представили в виде медианы и квартилей, качественные — в виде абсолютного количества и процентов. Для оценки вида статистического распределения данных применяли D -критерий Колмогорова — Смирнова и W -критерий Шапиро — Уилка, в данном исследовании распределение данных отличалось от нормального. Достоверность различия качественных показателей оценивали по критерию χ2 Пирсона, для оценки достоверности различия количественных показателей применяли непараметрический критерий Манна — Уитни и критерий Краскела — Уоллиса. В качестве достоверно значимого принят уровень p <0,05. Для обработки результатов использовали программу Statistica 10.
Исследование одобрено локальным этическим комитетом ФГБОУ ВО «Оренбургский государственный медицинский университет» Минздрава России, протокол №281 от 30.09.2021; проводили на базе ГАУЗ «Оренбургская областная клиническая больница», ГАУЗ «ГКБ им. Н. И. Пирогова» г. Оренбурга.
Результаты. Возрастно-половая характеристика пациентов с НГДФ при ИИ с различными степенями БЭН представлена в табл. 1.
Таблица 1
Возрастно-половая характеристика пациентов с нейрогенной дисфагией в острый период ишемического инсульта
|
Параметр |
Степень БЭН на 10-е сутки |
Без БЭН ( n =65) |
p |
||
|
тяжелая ( n =8) |
средняя ( n =15) |
легкая ( n =22) |
|||
|
Мужской пол, % |
50 |
40 |
72,7 |
58,5 |
0,215 |
|
Женский пол, % |
50 |
60 |
27,3 |
41,5 |
|
|
Возраст, Me [ Q 1; Q 2] |
84 [80; 88] |
79 [62; 84] |
75 [63; 78] |
69 [62; 78] |
0,032 |
|
NIHSS, Me [ Q 1; Q 2] |
18,5 [15; 19,5] |
16 [12; 17] |
15 [11; 17] |
12 [8; 16] |
0,004 |
|
Каротидный бассейн, % |
87,5 |
80 |
68,2 |
75,4 |
|
|
Вертебрально-базилляр-ный бассейн, % |
12,5 |
20 |
31,8 |
24,6 |
0,700 |
В группе с тяжелой степенью БЭН пациенты были старше и имели статистически значимый более выраженный неврологический дефицит по шкале NIHSS, чем пациенты в других группах. По остальным сравниваемым признаками различия между группами не были статистически достоверными.
Распределение пациентов при различных патогенетических подтипах представлено на рис. 1.
У пациентов с клиническими признаками тяжелой степени БЭН преобладал кардиоэмболический подтип ИИ, во всех остальных группах основным являлся атеротромботический подтип ИИ. Лакунарный подтип ИИ был характерен только для пациентов с клиническими признаками легкой степени БЭН и для пациентов без БЭН.
Все пациенты с НГДФ при ИИ, участвующие в нашем исследовании, по шкале NRS 2002 имели не менее 3 баллов, то есть относились к группе высокого риска нутритивной недостаточности.
Отмечена значимая тенденция нарастания распространенности БЭН и увеличения числа пациентов с тяжелой недостаточностью питания на 10-е сутки заболевания. Так, при поступлении в стационар признаки БЭН легкой степени наблюдались у 6 (5,5%) пациентов с дисфагией при ИИ. Более тяжелая недостаточность питания не наблюдалась. На 10-е сутки нахождения в стационаре признаки БЭН наблюдались у 45 (40,9%) больных дисфагией при ИИ, из них легкой степени — у 22 (20,0%) пациентов, средней степени — у 15 (13,6%) и тяжелой степени — у 7,3% (8) пациентов.
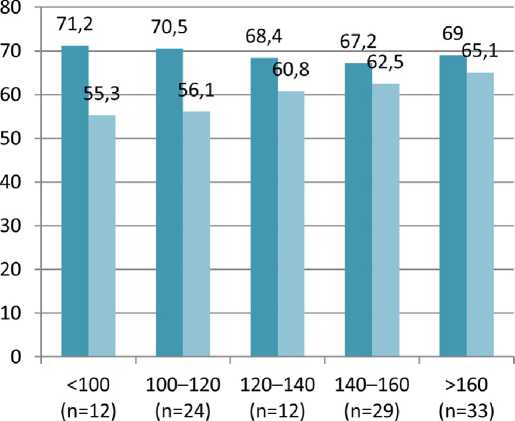
Сравнительная характеристика содержания ОБК больных с ИИ при поступлении и на 10-е сутки в зависимости от тяжести НГДФ по шкале MASA представлена на рис. 2.
Важно, что у пациентов с тяжестью дисфагии по шкале MASA <140 баллов снижение белка наблюдалось в 100% случаев. Различия между уровнем ОБК у пациентов с НГДФ при ИИ при поступлении и на 10-е сутки от начала заболевания были значимы во всех группах по тяжести дисфагии по шкале MASA.
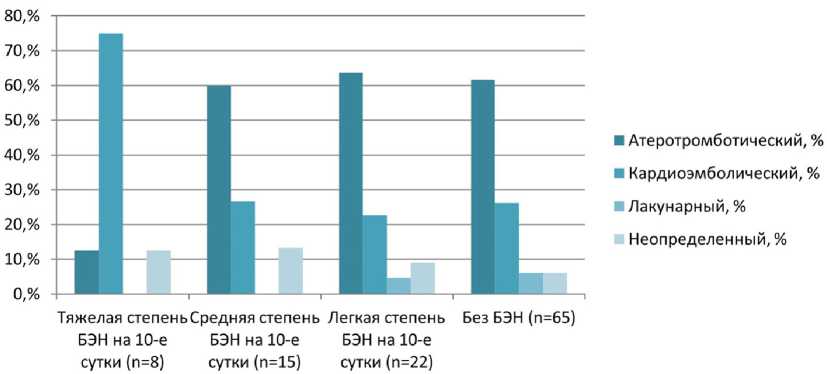
Рис. 1. Подтипы ишемического инсульта у пациентов с нейрогенной дисфагией при клинико-лабораторных признаках белково-энергетической недостаточности
■ Общий белок при поступлении, г/л, Me
Общий белок на 10-е сутки, г/л, Me
Рис. 2. Содержание общего белка в крови пациентов с ишемическим инсультом при поступлении и на 10-е сутки в зависимости от тяжести нейрогенной дисфагии по шкале MASA
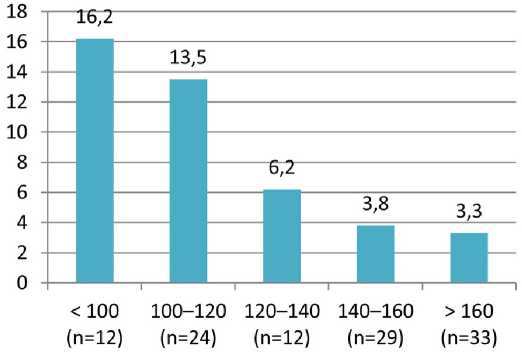
Рис. 3. Снижение уровня общего белка в крови на 10-е сутки острого нарушения мозгового кровообращения при различных значениях тяжести дисфагии по шкале MASA, г/л
Таблица 2
Частота встречаемости соматических осложнений у пациентов с ишемическим инсультом и нейрогенной дисфагией при различных степенях белково-энергетической недостаточности, %
|
Осложнение |
Степень БЭН на 10-е сутки |
Без БЭН ( n =65) |
р |
||
|
тяжелая ( n =8) |
средняя ( n =15) |
легкая ( n =22) |
|||
|
Пневмония |
50 |
26,7 |
22,7 |
4,6 |
0,001 |
|
Тромбоэмболия легочной артерии |
12,5 |
6,7 |
4,5 |
3,1 |
0,649 |
|
Флеботромбоз |
12,5 |
6,7 |
9,1 |
4,6 |
0,847 |
|
ПОН |
12,5 |
– |
9,1 |
– |
0,037 |
|
Пролежни |
37,5 |
20 |
9,1 |
1,5 |
0,001 |
Таблица 3
Исходы по шкале GOS при различных степенях белково-энергетической недостаточности у пациентов с ишемическим инсультом и нейрогенной дисфагией, %
|
Шкала GOS |
Степень БЭН на 10-е сутки |
Без БЭН (n=65) |
р |
||
|
тяжелая ( n =8) |
средняя ( n =15) |
легкая ( n =22) |
|||
|
1 балл (смерть) |
37,5 |
26,7 |
31,8 |
10,8 |
0,049 |
|
2 балла (вегетативное состояние) |
– |
||||
|
3 балла (глубокая инвалидизация) |
50 |
53,3 |
40,1 |
40,0 |
|
|
4 балла (умеренная инвалидизация) |
12,5 |
20,0 |
27,3 |
49,3 |
|
|
5 баллов (хорошее восстановление) |
– |
||||
На рис. 3 представлены медианы снижения уровня ОБК на 10-е сутки ОНМК в зависимости от тяжести дисфагии по шкале MASA.
При сравнении разницы между ОБК при поступлении и ОБК на 10-е сутки установлено, что у пациентов с выраженной дисфагией разница между ОБК при поступлении и ОБК на 10-е сутки была больше, чем у пациентов с умеренной и легкой степенями нарушения глотания по шкале MASA ( p =0,001).
В табл. 2 представлена распространенность соматических осложнений у пациентов с дисфагией в острый период ИИ при различных степенях БЭН.
У пациентов с клиническими проявлениями БЭН частота развития пневмонии, ПОН и пролежней была статистически значимо выше, чем у пациентов без клинических проявлений БЭН. При этом у пациентов с тяжелой степенью БЭН пневмония и пролежни встречалась почти в 2 раза чаще, чем у пациентов со средней и легкой степенями БЭН. Частота развития тромбоэмболических осложнений так же была выше у пациентов при тяжелой степени БЭН, но статистически не значимо.
При изучении исходов ИИ выявлены особенности, представленные в табл. 3.
У пациентов с клиническими признаками БЭН 1 балл по шкале GOS (смерть) встречался чаще, чем у пациентов без БЭН, 4 балла (умеренная инвалидизация)
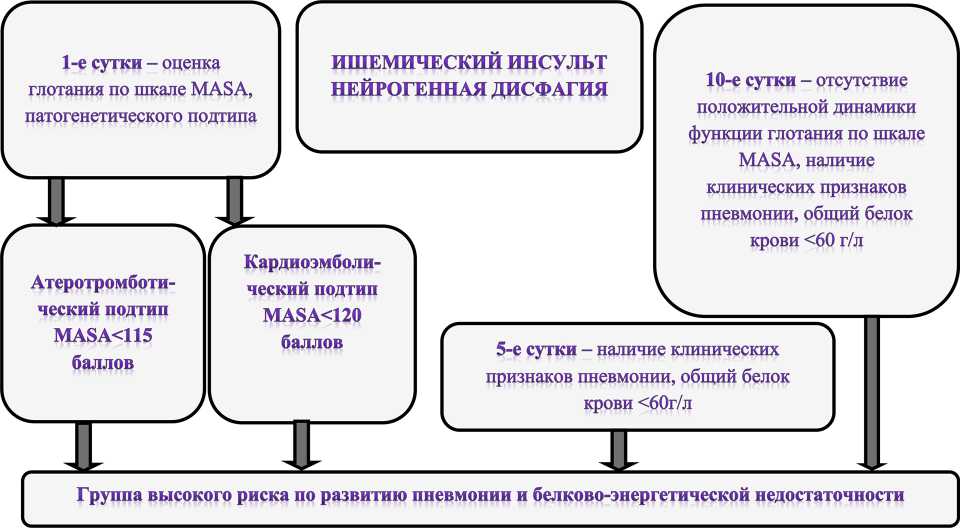
Ежедневная оценка функции глотания по шкале MASA, скрининг по шкале NRS 2002.
Компьютерная томография легких - на 5-е сутки, контроль в динамике общего анализа крови, общего белка крови и альбумина, исследование маркеров системного воспаления, более интенсивное проведение мероприятий по восстановлению функции глотания. Пролонгация пребывания в отделении реанимации и интенсивной терапии за пределами острейшего периода ИИ пациентов, имеющих высокий риск развития инфекционных осложнений
Рис. 4. Алгоритм оптимизации интенсивной терапии с нейрогенной дисфагией в острый период ишемического инсульта
У большинства больных наблюдалась тенденция к снижению массы тела с 1-х по 10-е сутки заболевания, но она статистически не значима.
По результатам исследования нами составлен алгоритм оптимизации интенсивной терапии с НГДФ в острый период ИИ, представленный на рис. 4.
Обсуждение. Как и в многочисленных публикациях, в нашем исследовании у пациентов с ИИ нарушение функции глотания осложнялось развитием БЭН. В обзоре D. L. Cohen и соавт. 2016 г. акцентируется внимание на связь НГДФ и БЭН с повышенной смертностью пациентов с церебральным инсультом [11]. Тенденция к снижению содержания ОБК наблюдалась у пациентов при различных тяжестях дисфагии по шкале MASA, однако при выраженном нарушении глотания снижение белка было более значимо, чем при умеренной и легкой степенях нарушения глотания по шкале MASA. При выраженной дисфагии по данной шкале тяжелая степень БЭН встречалась чаще, а при тяжелой степени БЭН чаще встречались осложнения.
БЭН влияет на течение и исход ОНМК, так как ассоциируется в повышенным риском развития осложнений [12-14]. Недостаточность питания оказывает влияние на течение патологических процессов и в самой ЦНС. Так согласно данным, полученным Y. Kim и соавт. в 2023 г., у пациентов с признаками БЭН после проведения тромболитической терапии чаще развивалась геморрагическая трансформация ишемического очага [15]. В нашем исследовании у пациентов с признаками тяжелой степени БЭН достоверно чаще развивались такие осложнения, как пневмония, ПОН и пролежни.
Как следствие развившихся осложнений отрицательный исход по шкале GOS встречался чаще у пациентов с признаками БЭН, а позитивный исход (4 балла) — у больных без признаков БЭН. Данные результаты соотносятся с исследованиями как иностранных, так и отечественных ученых, которые говорят об отрицательном влиянии БЭН на исход ОНМК [16–18].
С целью профилактики и ранней диагностики БЭН нами рекомендованы контроль массы тела пациента через каждые 5 дней, общий анализ крови для оценки лимфоцитопении, определение ОБК и альбумина, применение смесей, обогащенных белком и обедненными углеводами. Для оптимизации ведéния пациентов с НГДФ в острый период ИИ нами был предложен алгоритм, применение которого позволило снизить количество пациентов с тяжелой степенью БЭН.
Выводы:
-
1. Степень клинических проявлений БЭН на 10-е сутки ИИ прямо зависела от степени нарушения функции глотания по шкале MASA. При тяжелой степени нарушении глотания снижение белка на 10-е сутки ИИ было более выраженно, чем при умеренной и легкой степенях нарушения глотания по шкале MASA ( p =0,001).
-
2. У пациентов с клиническими проявлениями БЭН на 10-е сутки ИИ частота развития пневмонии, ПОН и пролежней была статистически значимо выше, чем у пациентов без клинических проявлений БЭН ( p =0,001). При тяжелой степени БЭН на 10-е сутки ИИ данные осложнения развивались чаще, чем при легкой и умеренной степенях БЭН.
-
3. Летальный исход встречался чаще у пациентов с НГДФ и признаками БЭН на 10-е сутки ИИ (особенно тяжелой степени), а позитивный исход (4 балла по шкале GOS) чаще у пациентов без признаков БЭН на 10-е сутки ИИ ( p =0,049).
Вклад авторов. Все авторы в равной степени участвовали в разработке концепции статьи, получении и анализе фактических данных, написании и редактировании текста статьи, проверке и утверждении текста статьи.
Список литературы Белково-энергетическая недостаточность у пациентов с нейрогенной дисфагией в острый период ишемического инсульта
- Feigin VL, Forouzanfar MH, Krishnamurthi R, et al. Group Global and regional burden of stroke during 1990–2010: Findings from the Global Burden of Disease Study. Lancet. 2014; 383 (9913): 245–54. DOI: 10.1016 / s0140-6736(13)61953–4
- Stakhovskaya LV, Klochikhina OA, Bogatyreva MD, Chugunova SA. Analysis of epidemiological indicators of recurrent stroke in regions of Russian Federation (On the basis of territorial and population registry 2009–2014). Consilium Medicum. 2016; 18 (9): 8–11. (In Russ.) Стаховская Л. В., Клочихина О. А., Богатырева М. Д., Чугунова С. А. Анализ эпидемиологических показателей повторных инсультов в регионах Российской Федерации (по итогам территориально-популяционного регистра 2009–2014 гг.). Consilium Medicum. 2016; 18 (9): 8–11.
- Schepp SK, Tirschwell DL, Miller RM, et al. Swallowing screens after acute stroke: A systematic review. Stroke. 2012; 43 (3): 869–71. DOI: 10.1161 / STROKEAHA.111.638254
- Gromova DO, Zakharov VV. Dysphagia after stroke. Nevrologiya, neiropsikhiatriya, psikhosomatika = Neurology, neuropsychiatry, psychosomatics. 2015; 7 (4): 50–6. (In Russ.) Громова Д. О., Захаров В. В. Нарушения глотания после инсульта. Неврология, нейропсихиатрия, психосоматика. 2015; 7 (4): 50–6.
- Tanashyan MM, Berdnikovich ES, Lagoda OV. Poststroke dysphagia: Novel treatment approaches. Nevrologiya, neiropsikhiatriya, psikhosomatika = Neurology, neuropsychiatry, psychosomatics. 2018; 10 (2): 57–62. (In Russ.) Танашян М. М., Бердникович Е. С., Лагода О. В. Нарушения глотания в постинсультном периоде: новые подходы к лечению. Неврология, нейропсихиатрия, психосоматика. 2018; 10 (2): 57–62.
- Banda KJ, Chu H, Kang XL, et al. Prevalence of dysphagia and risk of pneumonia and mortality in acute stroke patients: A meta-analysis. BMC Geriatr. 2022; 22 (1): 420. DOI: 10.1186 / s12877‑022‑02960‑5
- Jones CA, Colletti CM, Ding MC. Post-stroke dysphagia: Recent insights and unanswered questions. Curr Neurol Neurosci Rep. 2020; 20 (12): 61. DOI: 10.1007 / s11910‑020‑01081‑z
- Galovic M, Leisi N, Müller M, et al. Lesion location predicts transient and extended risk of aspiration after supratentorial ischemic stroke. Stroke. 2013; 44 (10): 2760–7. DOI: 10.1161/STROKEAHA.113.001690
- Terré R. Oropharyngeal dysphagia in stroke: Diagnostic and therapeutic aspects. Rev Neurol. 2020; 70 (12): 444–52. DOI: 10.33588 / rn.7012.2019447
- Conducting nutritional support in patients with acute disorders of cerebral circulation. Clinical guidelines. 2017. URL: https://diseases.medelement.com / disease / проведение-нутритивной-поддержки-у-больных‑с-острыми-нарушениями-мозгового-кровообращения-рекомендация-рф / 15395?ysclid=lx0jlc44pw609547783 (01 Nov 2023) (In Russ.) Проведение нутритивной поддержки у больных с острыми нарушениями мозгового кровообращения. Клинические рекомендации РФ. 2017. URL: https://diseases.medelement.com / disease / проведение-нутритивной-поддержки-у-больных‑с-острыми-нарушениями-мозгового-кровообращения-рекомендация-рф/15395?ysclid=lx0jlc44pw609547783 (дата обращения: 01.11.2023).
- Cohen DL, Roffe C, Beavan J, et al. Post-stroke dysphagia: A review and design considerations for future trials. Int J Stroke. 2016; 11 (4): 399–411. DOI: 10.1177 / 1747493016639057
- Parfenov AL, Petrova MV, Pichugina IM, et al. Comorbidity development in patients with severe brain injury resulting in chronic critical condition (Review). Obshchaya Reanimatologiya = General Reanimatology. 2020; 16 (4): 72–89. (In Russ.) Парфенов А. Л., Петрова М. В., Пичугина И. М. и др. Формирование коморбидности у пациентов с тяжелым повреждением мозга и исходом в хроническое критическое состояние (об-зор). Общая реаниматология. 2020; 16 (4): 72–89.
- Leyderman IN, Gritsan AI, Zabolotskih IB, et al. Metabolic monitoring and nutritional support following long-term mechanical ventilation. Guidelines of the All-Russian public organization «Federation of Anesthesiologists and Reanimatologists». Russian Journal of Anaesthesiology and Reanimatology = Anesteziologiya I Reanimatologiya. 2022; 5: 6–17. (In Russ.) Лейдерман И. Н., Грицан А. И., Заболотских И. Б. и др. Метаболический мониторинг и нутритивная поддержка при проведении длительной искусственной вентиляции легких. Методические рекомендации Общероссийской общественной организации «Федерация анестезиологов и реаниматологов». Анестезиология и реаниматология. 2022; 5: 6–17.
- Arsava EM, Aydoğdu I, Güngör L, et al. Nutritional approach and treatment in patients with stroke, an expert opinion for Turkey. Turk J Neurol. 2018; 24 (3): 226–42. DOI: 10.4274/tnd.92603
- Kim Y, Lee M, Mo HJ, et al. The association between malnutrition status and hemorrhagic transformation in patients with acute ischemic stroke receiving intravenous thrombolysis. BMC Neurol. 2023; 23 (1): 106. DOI: 10.1186 / s12883‑023‑03152‑3
- Soar J, Nolan JP, Böttiger BW, et al. Adult advanced life support section Collaborators. European Resuscitation Council Guidelines for Resuscitation 2015: Section 3. Adult advanced life support. Resuscitation. 2015; 95: 100–47. DOI: 10.1016 / j.resuscitation. 2015.07.016
- Khoshbonyani PA, Ismayilov IS, Leyderman IN. Key problems of nutritional support in patients with ischemic stroke and nontraumatic intracranial hemorrhage. Voprosy pitaniia = Problems of Nutrition. 2020; 89 (5): 59–68. (In Russ.) Хошбоняни П. А., Исмайлов И. С., Лейдерман И. Н. Ключевые проблемы при проведении нутритивной поддержки у пациентов с ишемическим инсультом и нетравматическим внутричерепным кровоизлиянием. Вопросы питания. 2020; 89 (5): 59–68. DOI: 10.24411 / 0042‑8833‑2020‑10066
- Luft VM, Lapitskii AV. Protokoly nutritivnoi podderjki bol’nyh v intensivnoi terapii. Saint Petersburg, 2017; 99 р. (In Russ.) Луфт В. М., Лапицкий А. В. Протоколы нутритивной поддержки больных в интенсивной терапии. СПб., 2017; 99 с.


