Билиарное дренирование после лапароэндоскопических вмешательств при остром холангите
Автор: Осипов А.В., Демко А.Е.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 2 т.17, 2022 года.
Бесплатный доступ
Цель. Целью данного исследования было оценить преимущества и недостатки первичного шва холедоха и различных видов дренирования после выполнения лапароэндоскопических операций по поводу холедохолитиаза у больных нетяжелым острым холангитом. Материалы и методы. Было проведено ретроспективное когортное исследование, основанное на данных 104 историй болезни пациентов с острым холангитом легкой или средней степени, лечившихся в НИИ скорой помощи им. И.И. Джанелидзе в период с 2016 по 2021 гг. Больные были разделены на 4 группы: с первичным швом холедоха, декомпрессией Т-образным дренажем, через пузырный проток и с использованием билиарного стентирования. Результаты. Достоверных различий по полу, возрасту, индексу коморбидности в исследуемых группах не было. Также не было статистических отличий в эффективности и длительности вмешательств. Послеоперационное пребывание в стационаре было достоверно короче в группе дренирования по Хол стеду-Пиковскому, чем в группе с отказом от дренирования (р = 0,017). Статистически значимыми оказались различия стоимости лечения между группами дренирования по Керу, по Холстеду-Пиковскому и стентирования (р = 0,044, р = 0,012). Частота послеоперационных осложнений, специфичных для желчевыводящих путей, составила 7,4% (2/27случаев) в группе Т-образного дренирования, 4,7% (2/43 случая) в группе дренирования по Холстеду, 15,4% (2/13 случаев) в группе установки стента и 11,1% (3/27 случаев) в группе с отказом от дренирования. Заключение. Возможен отказ от дренирования желчных протоков после литоэкстракции у пациентов с нетяжелым острым холангитом. Дренирование холедоха через пузырный проток позволяет добиться наименьшего количества осложнений и сократить срок послеоперационного пребывания в стационаре. Использование антеградного стентирования избавляет от необходимости наружного дренирования, однако сопряжено с наибольшими затратами для системы здравоохранения.
Острый холангит, гибридные операции, холедохоскопия, дренирование холедоха
Короткий адрес: https://sciup.org/140295061
IDR: 140295061 | DOI: 10.25881/20728255_2022_17_2_52
Biliary drainage after laparoendoscopic interventions in acute cholangitis
Aim. The aim of this study was to evaluate the advantages and disadvantages of primary choledochal suture and various types of drainage after laparoendoscopic surgery for choledocholithiasis in patients with not severe acute cholangitis. Materials and methods. A retrospective cohort study was conducted based on data from 104 case of treatment of patients with mild to moderate acute cholangitis treated at the Research Institute of Emergency Medicine named after. I.I. Dzhanelidze in the period from 2016 to 2021. Patients were divided into 4 groups: with primary suture of the common bile duct, decompression with T-tube, through the cystic duct and with the plastic stents. Results. There were no significant differences in gender, age, comorbidity index in the studied groups. There were also no statistical differences in the effectiveness and duration of interventions. Postoperative hospital stay was significantly shorter in the cystic duct drainage group than in the primary suture group. (p = 0.017). Differences in the cost of treatment between the groups of T-tube, transcystic and stenting were statistically significant (p = 0.044, p = 0.012). The incidence of postoperative complications specific to the biliary tract was 7.4% (2/27 cases) in the T-tube drainage group, 4.7% (2/43 cases) in the transcystic group, 15.4% (2/13 cases) in the stent group and 11.1% (3/27 cases) in the group of primary closure. Conclusion. It is possible to refuse drainage of the bile ducts after lithoextraction in patients with non-severe acute cholangitis. Drainage of the common bile duct through the cystic duct allows to achieve the least number of complications and reduce the postoperative hospital stay. The use of antegrade stenting eliminates the need for external drainage, but is associated with the highest costs for the healthcare system.
Текст научной статьи Билиарное дренирование после лапароэндоскопических вмешательств при остром холангите
Холедохолитиаз — распространенное заболевание, которое встречается примерно у 20% больных желчнокаменной болезнью [1]. Из-за обструкции желчных путей, у каждого пятого пациента развивается острый холангит — жизнеугрожающее состояние, требующее неотложной билиарной декомпрессии. В последнее время встречается все больше сообщений о возможностях гибридной хирургии при остром холангите легкой и средней степени тяжести [2–4]. Причем спектр операций постоянно расширяется, используются все более совершенные способы литотрипсии и литоэкстракции [5]. Благодаря достижениям в области лапароскопических инструментов и навыков хирургов, в настоящее время нет сомнений относительно возможностей эффективной санации желчных путей при помощи гибридных операций. Однако, проблема послеоперационного дренирования до конца не решена. Традиционно считалось, что использование Т-образного дренажа Кера является наиболее безопасным методом завершения операций, к тому же позволяющим выполнить дополнительную диагностику и литоэкстракцию в случае резидуального холедохолитиаза. Тем не менее, ряд исследователей указывает, что дренирование общего желчного протока в свою очередь ассоциировано с осложнениями, включая желчеистечение и электролитные нарушения [5–7]. К тому же, длительное стояние дренажа ухудшает качество жизни пациентов и удлиняет период потери трудоспособности. В настоящее время существуют

различные, порой полярные, мнения относительно необходимости и способа дренирования общего желчного протока после выполнения гибридных операций при холедохолитиазе. Что касается пациентов с острым холангитом, то нет определенных подходов к рассматриваемой проблеме. Существуют мнения о возможности использования дренирования через пузырный проток, шва холедоха на пластиковом стенте, а также применения предоперационного антеградного билиарного дренирования [8]. Все эти способы имеют свои преимущества, но, тем не менее, не лишены недостатков. Для дифференцированного подхода и определения оптимального метода завершения гибридных вмешательств было проведено это исследование.
Материалы и методы
Ретроспективно изучен опыт лечения 104 больных, лечившихся НИИ скорой помощи им. И.И. Джанелидзе в период с января 2016 г. по декабрь 2021 г. Исследование было одобрено локальным этическим комитетом. Анализу подвергались пациенты с острым холангитом легкой и средней степени тяжести, причиной которого был холедохолитиаз. Критерии диагностики и определения тяжести заболевания основывались на данных Токийских протоколов 2018 г. и национальных клинических рекомендаций [9]. Показания к лапароэндоскопическим вмешательствам явились невозможность выполнения эндоскопической литоэкстракции или высокий риск развития осложнений: значительные размеры конкрементов (более 12 мм), S-образная форма общего желчного протока, наличие парафатериальных дивертикулов, реконструктивные операции на верхних отделах ЖКТ в анамнезе [10]. В предоперационном периоде в первые 6–12 часов после поступления всем больным выполняли УЗИ и МР-холангиографию. Из исследования исключались больные с сопутствующими системными заболеваниями (хронические вирусные гепатиты, ВИЧ), острым панкреатитом, подозрением на опухоли гепатопан-креатобилиарной зоны. Всего было отобрано 104 истории болезни, как соответствующих критериям включения в исследование.
Всем пациентам были выполнены лапароэндоскопи-ческие (гибридные) оперативные вмешательства, заключавшиеся в выполнении лапароскопической холецистэктомии в сочетании с холедохотомией, холедохоскопией, литотрипсией и литоэкстракцией. Схема вмешательств представлена на рис. 1.
В 43 случаях операцию завершали дренированием общего желчного протока через пузырный проток по Холстеду-Пиковскому, в 27 наблюдениях использовали Т-образное дренирование через холедохотомическое отверстие по Керу, в 13 случаях применяли проведение в ДПК пластиковых стентов диаметром 8–10 Фр., у 27 больных завершали операцию первичным швом холедоха без дренирования желчных путей. У 100% пациентов оставляли контрольный силиконовый дренаж в подпочечном пространстве.
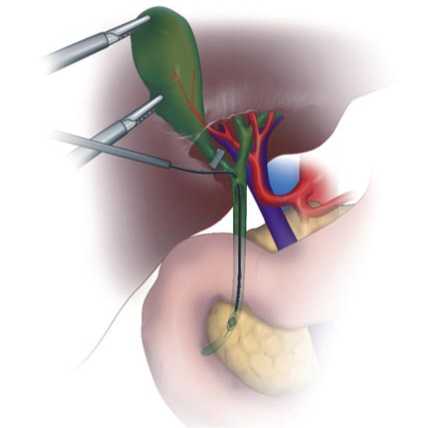
Рис. 1. Схема гибридных вмешательств.
Был произведен анализ демографических и периоперационных данных у всех пациентов для оценки влияния способа дренирования на непосредственных результаты лечения больных с острым холангитом доброкачественной этиологии. Учитывали такие показатели как: возраст, пол, диаметр общего желчного протока во время операции, наличие визуальных изменений слизистой оболочки желчных путей. В качестве контрольных точек оценивали время операции, летальность, количество послеоперационных осложнений и их тяжесть, длительность пребывания в стационаре, сроки антибактериальной терапии, стоимость лечения, а также длительность стояния дренажа и показатели качества жизни пациентов. К специфическим осложнениям операции относили жел-чеистечение, желчный перитонит, стриктуры желчных протоков, резидуальный и рецидивный холедохолитиаз, рецидив или прогрессию острого холангита. Желчеи-стечение определялось как примесь желчи в дренажном отделяемом более 3 суток или объем желчи по контрольному дренажу свыше 50 мл. Желчный перитонит определялся как клинический синдром объединяющий наличие симптомов раздражения брюшины и УЗИ-признаки свободной жидкости в брюшной полости. Во всех наблюдениях желчного перитонита выполняли релапароскопию. Стриктуры желчных протоков оценивали как значимое сужение (менее 3 мм), выявленное при контрольной МР-холангиографии в сроки 6–12 месяцев после операции. Резидуальным холедохолитиазом считали выявление конкрементов желчных протоков в рассматриваемую госпитализацию, рецидивным холедохолитиазом считали постановку данного диагноза в сроки не менее 6 месяцев после оперативного вмешательтсва. Наличие в послеоперационном периоде острого холангита и его тяжесть оценивались по критериям, соответствующим Токийским протоколам (2018), национальным клиническим рекомендациям [9].

Во всех случаях выполнялся лапароскопический доступ к желчному пузырю и печеночно-двенадцатиперстной связке. Использовали один 10 мм оптический порт, два 5 мм и один 12 мм манипуляционные троакары. После наложения пневмоперитонеума 12 мм рт. ст., выполняли мобилизацию желчного пузыря и пузырного протока. Пузырную артерию клипировали, на проксимальный отдел пузырного протока накладывали пластиковую или титановую клипсу, не пересекая его для удобства манипуляции и доступа к общему желчному протоку. После разделения элементов печеночно-двенадцатиперстной связки производилось продольное рассечение общего желчного протока длиной 5–8 мм. Использовали холедохоскопы диаметром 3,3 мм (Karl Storz, Германия) и 6 мм (Pentax, Япония) с манипуляционным каналом, которые заводили через разрез в передней стенке холедоха. Обследовали последовательно проксимальные и дистальные отделы желчного дерева. Конкременты извлекали при помощи корзины Дормиа, зонда Фогарти, при невозможности удаления камня из-за его значительного размера, применяли механический литотриптер (Olympus, Япония, Endostars, Россия) или ударно-волновую литотрипсию. После успешной литоэкстракции полноту санации желчных протоков подтверждали при помощи контрольной холедохоскопии и (или) контрастной интраоперационной холангиографии. Холедохотомическое отверстие ушивали непрерывным швом с использованием рассасывающийся монофиламентной нити 3.0. В группе стентирования применяли пластиковые стенты диаметром 8–10 Фр. длиной от 6 до 12 см (Endostars, Россия). Через рабочий канал холедохоскопа под визуальным контролем в двенадцатиперстную кишку проводился гидрофильный проводник, затем, после извлечения эндоскопа и повторного его заведения параллельно проводнику производили постановку стента. Достаточным проведением считали когда первые отверстия стента оказывались за переделами большого дуоденального сосочка. После этого извлекали проводник и холедохоскоп, ушивали холедохотомическое отверстие.
В группе с дренированием общего желчного протока по Керу использовали Т-образные дренажи диаметром 10–18 Фр., которые заводили через ранее выполненное холедохотомическое отверстие, исключая фиксацию дренажа к стенкам протока. Дефект холедоха ушивался единичными рассасывающимися швами.
В случаях дренирования по Холстеду-Пиковскому перед ушиванием холедохотомического отверстия рассекали переднюю стенку пузырного протока на половину диаметра и через полученное отверстие заводили дренажную трубку диаметром 7–10 Фр. с фиксированной на расстоянии 5,5 см от дистального конца рассасывающейся лигатурой 3.0, которой накладывался единичный шов к передней стенке пузырного протока. Второй нитью выполнялось обвязывание пузырного протока на 0,5 см дистальнее места введения дренажа, для герметизации. При успешном дрениро- вании производили ушивание отверстия в холедохе. Выполняли контрольную холангиографию и тест на герметичность. Во всех случаях интраоперационной несостоятельности швов не было. После этапа литоэкстракции и дренирования холедоха (если выполнялось) производилась стандартная лапароскопическая холецистэктомия.
В 100% наблюдений выполняли дренирование подпеченочного пространства силиконовым дренажем диаметром 20–28 Фр.
Билиарные стенты удаляли в текущую госпитализацию на 6–10 сутки послеоперационного периода, дренажи из пузырного протока и Т-образные трубки извлекали во время амбулаторного приема на 21 и 28 сутки после операции, соответственно. Контрольные дренажи из подпеченочного пространства удаляли при условии отсутствия отделяемого в течение 3 суток.
Все пациенты регулярно обследовались на предмет наличия осложнений через 1, 3, 6 месяцев после выписки из стационара. Производили общий анализ крови, биохимию крови, УЗИ, МРХПГ. Наблюдение продолжалось до декабря 2021 г.
Электронная база данных была создана в программе Microsoft Excel 2012 for Mac OS. Статистическая обработка материала выполнена при помощи комплекса программ Statistica 10.1. Для описания количественных признаков с нормальным распределением применяли среднее арифметическое значение и среднее стандартное отклонение. Для статистической обработки материала использовали t-критерий Стьюдента. Статистически достоверными различия принимались при p<0,05
Результаты
Достоверных различий по полу, возрасту, индексу коморбидности в исследуемых группах не было. Средний возраст больных составил 59,8±16,7 лет. Все 104 вмешательства выполнены без конверсии доступа. Умерли двое пациентов. По одному в группах дренирования по Керу и стентирования общего желчного протока. Оба больных старшей возрастной группы (70 и 73 лет), клинически соответствовали легкой степени тяжести острого холангита. В этих наблюдениях отсутствовали специфические осложнения и летальные исходы наступили вследствие кардиогенных нежелательных явлений, ввиду отсутствия связи с процедурой операции и типом дренирования, летальность не оценивали как различающуюся. Время операции в группе с дренированием по Керу, по Холстеду-Пиковскому, стентирования общего желчного протока и первичного шва холедоха составило 89,6±22,2; 92,0±31,2; 104,6±14,4 и 90,6±16,1 минут, соответственно. При этом не было статистически достоверных отличий между группами (р>0,05). Длительность послеоперационного пребывания в стационаре составила для группы с Т-дренированием 9,6±3,7 суток, дренированием по Холстеду-Пиковскому 10,3±3,4 суток, стентированием общего желчного протока 8,9±2,2 дня,

без дренирования 11,3±2,8 суток. Послеоперационное пребывание в стационаре было достоверно короче в группе дренирования по Холстеду-Пиковскому, чем в группе с отказом от дренирования (р = 0,017). Стоимость госпитализации, выставленная в виде счетов в ОМС, для группы дренирования по Керу, группы дренирования через пузырный проток, стентирования и первичного шва холедоха 79540,4±13105,1 рублей, 76544,3±9674,3 рублей, 118,6±24503,4 рублей и 80672,4±12499,1 рублей, соответственно. Достоверными оказались различия между группами дренирования по Керу, по Холстеду-Пиковско-му и стентирования (р = 0,044, р = 0,012). Однако, следует отметить, что с учетом длительности периода изучения групп, существенных изменений в тарифах ОМС, данные различия могут носить временной характер.
Частота послеоперационных осложнений, специфичных для желчевыводящих путей, составила 7,4% (2/27случаев) в группе Т-образной трубки, 4,7% (2/43 случаев) в группе дренирования по Холстеду, 15,4% (2/13 случаев) в группе установки стента и 11,1% (3/27 случаев) в группе с отказом от дренирования. Статистически достоверные различия наблюдались между группами стентирования и дренирования через пузырный проток (табл. 1).
У одного пациента в группе дренирования по Керу, двух в группе стентирования и трех в группе отказа от дренирования наблюдали желчеистечение, которое купировалось самостоятельно в сроки от 3 до 11 суток. Желчный перитонит встречался у одного пациента с миграцией Т-образного дренажа. В указанном случае выполняли релапароскопию, редренирование общего желчного протока, санацию и дренирование брюшной полости. Резидуальный холедохолитиаз наблюдали в одном случае группы отказа от послеоперационной де-компресии желчных путей, причем, у данного пациента наблюдалось и желчеистечение. Для литоэкстракции выполняли эндоскопическую папиллосфинктеротомию под общим обезболиванием.
Динамика купирования острого холангита и механической желтухи оценивалась по клиническим и лабораторным данным. Нормализация уровней лейкоцитов, прокальцитонина, билирубина наступала в сроки 5–8 суток после операции и достоверно не отличалась среди исследуемых групп (P>0,05).
Табл. 1. Осложнения в исследуемых группах
|
Группы |
Т-дренаж n = 27 |
Дренирование Через пузырный проток n = 43 |
Стентирование холедоха n = 13 |
Отказ от дренирования n = 27 |
|
Осложнения |
2(7,4%) |
2 (4,7%) |
2 (15,4%) |
3 (11,1%) |
|
Тяжелые осложнения (IIIb–IV ст. по Clavien-Dindo) |
1 (3,7%) |
0 |
0 |
1 (5,6%) |
90 пациентов (86,5%) наблюдались в среднем в течение 25 месяцев (от 6 до 54 месяцев), и за это время у пациентов не было ни значимых стриктур желчных путей, ни холангита, ни рецидивного холедохолитиаза.
Обсуждение
В настоящее время гибридные операции, позволяющие одновременно выполнить литоэкстракцию, холецистэктомию и отказаться от вмешательства на сфинктере Одди являются востребованными и все чаще выполняются в современных многопрофильных стационарах [4]. Использование данных операций при остром холангите остается дискутабельным, однако они показали себя с лучшей стороны в случаях нетяжелого течения заболевания. По данным различных авторов ла-пароэндоскопические вмешательства могут выполняться как через холедохотомию, так и через пузырный проток. Тем не менее последний вариант ограничен диаметром протока, размерами камней и их расположением в холедохе. Наиболее распространенным способом является прямая холедохотомия с литоэкстракцией при помощи видеохоледохоскопов. Однако, в настоящее время не до конца решен вопрос оптимального окончания операции, необходимости и вида дренирования желчных путей.
В данном исследовании нам удалось установить, что выбор способа дренирования холедоха не влиял на время оперативного вмешательства. Длительность послеоперационного нахождения в стационаре была существенно ниже в группе дренирования через пузырный проток. Наибольшие затраты на лечение пациентов наблюдали в группе использования стентов для декомпрессии желчных путей. По-видимому, это связано со стоимостью одноразовых расходных материалов, необходимых для указанной процедуры. В свою очередь, наибольшее количество специфических осложнений (15,8%) наблюдали в группе стентирования, наименьшее в группе дренирования через пузырный проток. Динамика регрессии маркеров воспаления, цитолиза и холестаза не отличалась в сравниваемых группах. Схожие результаты были получены в исследованиях наших коллег [11]. В свою очередь, в работе Podda и соавторов [6] сделан вывод об отказе от дренирования желчных путей, как оптимальном завершении операции.
Несмотря на значимые отличия в стоимости лечения и наличии случаев желчеистечения, при стентировании удавалось сочетать декомпрессию желчных путей и отсутствие потерь желчи, а также удаление стентов происходило в максимально ранние сроки. К тому же, преимуществом данного метода является практически 100% возможность безопасной канюляции холедоха при необходимости литоэкстракции в случае резидуального холедохолитиаза.
Наиболее принципиальный вопрос данного исследования, возможно ли отказаться от дренирования общего желчного протока после лапароэндоскопических операций при остром холангите? Данные нашей работы
показывают, что такой способ является безопасным и эффективным. Однако, следует учитывать, что при отказе от дренирования, не удается контрольную холедохоскопию дополнить интраоперационной холангиографией, то есть повышается вероятность резидуального холедохолитиаза. Одновременно, хирург должен быть уверен в полноте санации общего желчного протока и отметить отсутствие воспалительных изменений со стороны слизистой желчных протоков, гноя, отека большого дуоденального сосочка. На наш взгляд, противопоказаниями к первичному шву холедоха являются: наличие гнойного холангита, неуверенность в полноте литоэкстракции, невозможность визуализации ампулы большого дуоденального сосочка во время холедохоскопии.
При диаметре холедоха более 15 мм, сомнении в полноте его санации, механической литотрипсии оптимально завершать операцию Дренированием Т-образной трубкой по Керу. В остальных случаях при наличии гнойного холангита, воспалительных изменений протоков и большого дуоденального сосочка оптимально использовать декомпрессию желчных путей по Холстеду-Пиковскому или стентирование.
Следует отметить, что наше исследование имеет ряд ограничений таких, как количество клинических случаев и ретроспективный характер.
Заключение
Лапароэндоскопические операции при нетяжелом остом холангите, вызванном холедохолитиазом являются безопасными и эффективными. Возможен отказ от дренирования желчных протоков после литоэкстракции в случае отсутствия гнойного характера холангита, изменений со стороны слизистой холедоха и большого дуоденального сосочка. Дренирование общего желчного протока по Холстеду-Пиковскому позволяет добиться наименьшего количества осложнений и сократить срок послеоперационного пребывания в стационаре. Использование антеградного стентирования позволяет отказаться от наружного дренирования, однако сопряжено с наибольшими затратами для системы здравоохранения.
Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).
Список литературы Билиарное дренирование после лапароэндоскопических вмешательств при остром холангите
- Валуйских Е.Ю. Влияние генетических и средовых факторов на клинические проявления хронических воспалительных заболеваний кишечника (болезнь Крона и неспецифический язвенный колит): Автореф. дис. … канд. мед. наук. — Новосибирск; 2012.
- Ивашкин В.Т. и др. Проект клинических рекомендаций по диагностике и лечению язвенного колита // Колопроктология. — 2019. — №18(4). — C.7-36.
- Макейкина М.А. и др. Генетические прогностические факторы течения неспецифического язвенного колита // Практическая медицина. — 2012. — №9(65). — С.133-136.
- Насыхова Ю.А. и др. Анализ полиморфизма генов NOD2/ CARD15 и TNFα у пациентов с хроническими воспалительными заболеваниями желудочно-кишечного тракта // Молекулярная медицина. — 2010. — №3. — С.32–37.
- Рыбачков В.В., Шубин Л.Б., Березняк Н.В. Критерии прогнозирования течения болезни Крона // Актуальные аспекты хирургии. Сборник научно-практических работ. Южно-Уральский государственный медицинский университет. — 2020. — №13. — С.39-42.
- Стёпина Е.А. и др. Диагностическая и прогностическая значимость маркеров эндотелиальной дисфункции у пациентов с язвенным колитом // Казанский медицинский журнал. — 2016. — Т.97. — №2. — С.187-191.
- Хохлов А.Л., Рыбачков В.В., Березняк Н.В. Частота полиморфизма гена CARD15/NOD2 при болезни Крона // Вестник Национального медико-хирургического Центра им. Н. И. Пирогова. — 2019. — №1. — С.53-55.
- Шумилов П.В. и др. Полиморфизм генов NOD2/CARD15, OCTN1 и OCTN2 у 5. детей с болезнью Крона и язвенным колитом // Лечение и профилактика. — 2011. — №1. — С.16–21.
- Alkim C, et al. Expression of p53, VEGF, microvessel density, and cyclin-D1 in noncancerous tissue of infl ammatory bowel disease. J. Dig. Dis. 2009; 54: 1979-1984.
- Barkhordari E, et al. Proinflammatory cytokine gene polymorphisms in irritable bowel syndrome. J. Clin. Immunol. 2010; 30: 74-79.
- Stankovic B, et al. Variations in inflammatory genes as molecular markers for prediction of inflammatory bowel disease occurrence. J. Dig. Dis. 2015; 16: 723-733.


