Биоимпедансметрия и индекс лимфедемы верхней конечности в диагностике лимфедемы при постмастэктомическом синдроме
Автор: Байтингер В.Ф., Самойлова Ю.Г., Курочкина О.С., Магай Ю.В., Олейник О.А., Алтухова А.В., Дамдинова Я.О.
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Клинические исследования
Статья в выпуске: 2 т.23, 2024 года.
Бесплатный доступ
Методы оценки постмастэктомического отека - биоимпедансметрия и индекс лимфедемы верхней конечности (ИЛВК) - относятся к неинвазивным, высокочувствительным и легко выполнимым способам диагностики, подходят для прогнозирования перспектив хирургического лечения и анализа динамики отека. Цель исследования - изучить при разных стадиях лимфедемы верхней конечности показатели ИЛВК и данные биоимпедансметрии. Материал и методы. В исследование включены 64 пациентки с постмастэктомическим отеком, которым проводились биоимпедансметрия, измерение окружности верхней конечности и вычисление ИЛВК.
Постмастэктомический синдром, лимфедема, биоимпедансметрия, индекс лимфедемы верхней конечности, общий объем жидкости, отношение внеклеточной жидкости к общему количеству жидкости
Короткий адрес: https://sciup.org/140305908
IDR: 140305908 | УДК: 617.57-005.93-07 | DOI: 10.21294/1814-4861-2024-23-2-47-55
Bioimpedance and upper limb lymphedema index in the diagnosis of lymphedema in post-mastectomy syndrome
Methods for assessing post-mastectomy edema: bioimpedance and upper extremity lymphedema index (uel index) are non-invasive, highly sensitive and easily feasible diagnostic methods, suitable for predicting the prospects of surgical treatment and analyzing the dynamics of edema. the purpose of the study was to study uel index indicators and bioimpedance data at different stages of upper extremity lymphedema. material and methods. the study included 64 patients with post-mastectomy edema who underwent bioimpedance, measurement of the circumference of the upper extremity and calculation of the uel index.
Текст научной статьи Биоимпедансметрия и индекс лимфедемы верхней конечности в диагностике лимфедемы при постмастэктомическом синдроме
Лимфедема конечностей – хронический лимфатический отек мягких тканей, возникающий в результате медленного накопления во внеклеточном пространстве богатой белком жидкости; вызывается недостаточностью лимфодренажа в комбинации с недостаточной утилизацией белков, которая приводит к фиброзным изменениям кожи и подкожной клетчатки [1]. Одной из частых причин возникновения лимфедемы верхних конечностей является хирургическое лечение рака молочной железы (РМЖ), сопровождающееся аксиллярной лимфаденэктомией, а в ряде случаев и лучевая терапия, которая также способствует развитию отека. Учитывая распространенность РМЖ (11,6 % среди всех злокачественных новообразований), риску развития лимфедемы подвергается большая группа больных.
В настоящее время активно развиваются методы диагностики лимфедемы и методы оценки результатов консервативного и хирургического лечения постмастэктомического отека. Самым популярным методом оценки отека является измерение окружности пораженной конечности и сравнение полученных замеров со здоровой рукой. Этот метод быстрый, легко воспроизводим, не требует дополнительного оборудования и затрат, доступен в любом медицинском учреждении. Однако возникают трудности при обследовании пациентов с двусторонним отеком, так как нет контрольного значения для сравнения замеров. При оценке динамики лечения постмастэктомического отека на протяжении длительного времени могут возникнуть затруднения, связанные с изменением массы тела пациента, что приведет к изменениям размеров верхней конечности, не связанным с отеком. Измерение окружности руки не позволяет оценить объем избыточной внеклеточной жидкости, которая скапливается у пациентов с лимфедемой. С этой целью в ряде учреждений для оценки отека применяют метод волюметрии, при котором верхнюю конечность погружают в специальную емкость с водой и проводят измерение объема вытесненной жидкости. Данный метод требует наличия специального помещения и оборудования, его применение затруднено при выраженном отеке и при ограниченной подвижности руки, а также у пациентов с воспалительными изменениями кожи, которые часто осложняют лимфедему, например рожистое воспаление.
Таким образом, необходимо было найти простые методы, которые позволяли бы получить информацию об объеме отечной конечности и о количестве жидкости в руках у пациентов с лимфедемой, возникла потребность в критериях для определения стадии отека и оценки его динамики до и после лечения в течение продолжительного времени. В результате в 2013 г. I. Koshima et al. предложили формулу для расчета индекса лимфедемы верхней конечности [2]:
(C12+C22+C32+C42+C52 )
ИЛВК= ,
ИМТ где ИЛВК – индекс лимфедемы верхней конечности; С1 – длина окружности в области локтевого сустава (см); С2 – длина окружности в области на 5 см выше локтевого сустава (см); С3 – длина окружности в области на 5 см ниже локтевого сустава (см.); С4 – длина окружности в области лучезапястного сустава (см); С5 – длина окружности кисти по ладонной складке (см); ИМТ – индекс массы тела.
В формуле учитываются измерения окружности верхней конечности в 5 фиксированных точках (рис. 1), а также индекс массы тела (ИМТ), что позволяет проводить оценку индекса лимфедемы верхней конечности (ИЛВК) у пациентов разной комплекции с учетом их массы тела. Авторы рассчитали значения данного индекса при различных стадиях лимфедемы по классификации C. Campisi (1999) [3].
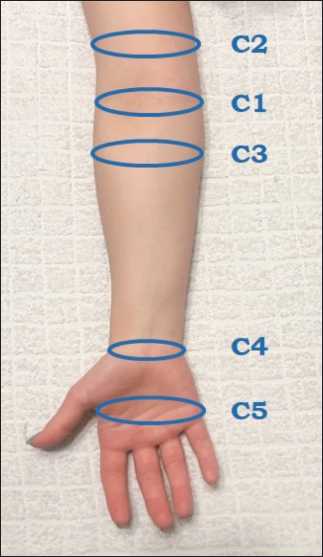
Рис. 1. Схема уровней измерения окружности верхней конечности для расчета индекса лимфедемы верхней конечности. Примечание: рисунок выполнен авторами
Fig. 1. Diagram of the upper limb circumference measurement levels for calculating the upper extremity lymphedema index.
Note: created by the authors
В настоящее время не разработана единая классификация лимфедемы. В связи с этим при описании лимфедемы и формулировке диагноза обычно используется комбинация из нескольких классификаций: по этиологии, по возрасту на момент манифестации (для различия врожденной и неврожденной первичной лимфедемы) и по степени выраженности (по стадии лимфедемы). По степени выраженности (стадированию) лимфедемы рекомендуется при формулировке диагноза использовать стадирование лимфедемы в соответствии с классификацией Международного общества лимфологов (ISL) 2020 г.:
– 0 стадия. Латентная или субклиническая стадия. Отек не определяется. Могут встречаться субъективные симптомы. На субклинической стадии, несмотря на отсутствие отека, можно выявить нарушение транспорта лимфы инструментальными методами (например, при лимфосцинтиграфии или с помощью биоимпедансной спектросокпии).
– I стадия. Отек минимальный или незначительно выраженный. Отек может полностью или почти полностью регрессировать в возвышенном положении конечности или за время ночного отдыха. Возможно выявление «отека с ямкой».
– II стадия. Выраженный отек. Отек не проходит полностью в возвышенном положении конечности. Характерен питтинг. Формируется фиброз (в течение стадии происходит изменение характеристик отека: трансформация «отека с ямкой» в отек без появления ямки при надавливании). Ограничение подвижности конечности в поздней части II стадии за счет пролиферации и избытка подвижной клетчатки и формирования фиброза.
– III стадия. Элефантиаз («слоновость») конечности. Питтинг отсутствует. Характерны кожные осложнения, дальнейшая пролиферация жировой клетчатки и прогрессирование фиброза тканей.
В рекомендациях Международного общества лимфологов описана система деления лимфедемы по степени выраженности отека (деление по разнице объема больной конечности по сравнению со здоровой):
– 1-я степень (легкая) – увеличение объема конечности <20 %;
– 2-я степень (умеренная) – увеличение объема конечности на 20–40 %;
– 3-я степень (тяжелая) – увеличение объема более чем на 40 % [4].
Оценка выраженности отека может проводиться с помощью как различных методов волюметрии, так и измерения длины окружности конечностей на определенных уровнях. Для соотнесения разницы в окружности конечностей со стадией лимфедемы можно использовать градацию Американской ассоциации физикальной терапии (APTA) [5]:
– легкая лимфедема (I стадия) – разница в длине окружности <3 см;
-
– умеренная лимфедема (II стадия) – разница в длине окружности 3–5 см;
– тяжелая лимфедема (III стадия) – разница в длине окружности >5 см.
Градация степени выраженности лимфедемы в описанных системах условна, стадию лимфедемы и степень ее выраженности окончательно определяет врач, проводящий диагностику заболевания с учетом особенностей конкретного клинического случая.
В настоящее время перспективным методом оценки отека конечностей при лимфедеме становится биоимпедансметрия. Это метод является быстрым и неинвазивным методом оценки состава тела. Метод основан на измерении электрического сопротивления тканей. В зависимости от своего состава и свойств ткани организма имеют различное сопротивление и разную способность проводить электрический ток. Так, например, кости, жир, мышцы имеют высокое сопротивление и хуже проводят электрический ток, в то время как вода является хорошим проводником и обладает низким сопротивлением. При проведении биоим-педансметрии через тело проходит электрический ток с различной частотой. Низкочастотный ток имеет хорошую проходимость через жидкость, но с трудом преодолевает клеточную мембрану и проходит по внешней стороне клеточной мембраны через внеклеточную жидкость, в то время как ток с более высокой частотой хорошо проникает через клеточную мембрану и распространяется по всей жидкости организма [6, 7]. На основании многочастотного анализа аппарат рассчитывает состав тела.
Первые попытки применения биоимпедансме-трии для измерения общего содержания воды в организме описаны в 1969 г., а использование этой методики для обследования пациентов с лимфедемой, в том числе с двусторонним поражением конечностей, началось в 1990-х гг. [8–10]. Однако данный метод не получил широкого распространения, так как аппараты того времени имели ряд ограничений. Возможности большинства аппаратов позволяли измерить количество жидкости во всем организме, не разделяя его на сегменты, а для расчета данных программное обеспечение аппарата использовало статистические переменные, основанные на возрасте и поле; также имелись ограничения в использовании тока различных частот [6, 7].
Современный аппарат InBody770 (Bridge Power Corporation, Korea) путем прямого сегментарного и симультанного многочастотного анализа позволяет с высокой точностью определить состав тела и объем жидкости в сегментах тела. Система аппарата позволяет провести измерения отдельно на верхних и нижних конечностях и туловище (от шеи до тазобедренного сустава), пропуская электрический ток на 6 частотах (1, 5, 50, 250, 500 и 1000 кГц) для каждого сегмента тела. Измерение на биоимпедансметре проводят в положении стоя (босиком), подошвы стоп ставят на электроды. Вторым этапом пациент берет в руки электроды, расположенные на ручках аппарата, и отводит верхние конечности от тела на 30° (рис. 2).
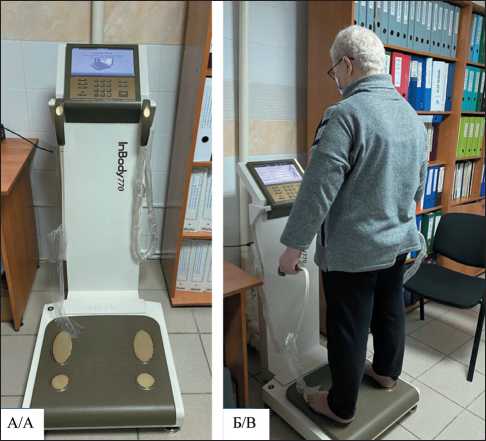
Рис. 2. А – аппарат InBody770 (Bridge Power Corporation, Korea); Б – исследование пациентки с помощью аппарата InBody770.
Примечание: рисунок выполнен авторами
Fig. 2. A – InBody770 device (Bridge Power Corporation, Korea); B – examination of the patient using the InBody770 device.
Note: created by the authors
Расчет ИЛВК и биоимпедансметрия – простые неинвазивные методы диагностики и оценки постмастэктомического отека. Однако требуется сопоставление значений индекса лимфедемы верхней конечности со стадиями лимфедемы по современной классификации и с объемом внеклеточной жидкости в пораженной конечности. Эти знания позволяют получить представление об объемах жидкостного компонента и оценить динамику отека до и после хирургического и консервативного лечения.
Цель исследования – изучить показатели индекса лимфедемы верхней конечности и данные биоимпедансметрии у пациентов с постмастэкто-мическим синдромом при разных стадиях лимфедемы верхней конечности.
Материал и методы
С октября 2022 г. по июнь 2023 г. проведено кросс-секционное исследование в НИИ микрохирургии г. Томска и в Центре клинических исследований Сибирского государственного медицинского университета. Было обследовано 64 женщины с постмастэктомическим синдромом в возрасте от 29 до 76 лет (средний возраст – 56 лет). Критерием исключения было наличие двусторонней мастэктомии. Антропометрические характеристики исследуемой группы представлены в табл. 1.
Все пациентки были разделены на 4 группы в зависимости от клинической стадии лимфедемы верхней конечности, согласно классификации, предложенной American Physical Therapy Association (2001) [9]. В группу с 0 стадией лимфедемы вошло 8 пациенток (разница в длине окружности верхней конечности до 1 см), в группу с I стадией лимфедемы – 24 пациентки (разница в длине окружности – 1–3 см), в группу со II стадией лимфедемы – 19 пациенток (разница в длине окружности – 3–5 см), в группу с III стадией лимфедемы – 13 пациенток (разница в длине окружности >5 см). Контрольная группа – 64 женщины со здоровыми верхними конечностями (рис. 4). Всего было оценено 128 конечностей.
Всем участницам исследования проведено физикальное обследование с измерением роста, массы тела, расчетом индекса массы тела, были произведены замеры окружностей обеих верхних конечностей в 5 точках (рис. 1) и рассчитан ИЛВК по формуле I. Koshima. Вторым этапом пациенткам проведена биоимпедансметрия на аппарате InBody770 (рис. 3), на основании которой проанализированы показатели, характеризующие жидкостной состав верхних конечностей: общий объем жидкости, отношение внеклеточной жидкости к общему объему жидкости (ВКЖ/ОКЖ), дополнительно была рассчитана разница в объеме жидкости между здоровой и пораженной рукой.
Полученные результаты систематизированы и статистически обработаны с использованием
Таблица 1/table 1
Антропометрические характеристики женщин с постмастэктомическим синдромом anthropometric characteristics of women with postmastectomy syndrome
Средний рост, см/Average height, cm 161,9 ± 5,9
Средний вес, кг/Average weight, kg 78,8 ±15,4
Средний индекс массы тела/Average body mass index 30,0 ±5,2
Примечание: таблица составлена авторами.
Note: created by the authors.
Таблица 2/table 2
Значения индекса лимфедемы верхних конечностей у пациентов с различной стадией лимфедемы values of the upper extremity lymphedema index in patients with various stages of lymphedema
|
ИЛВК/UEL index |
Me [Q25; Q75] |
|
Здоровая конечность (n=64)/ Healthy extremity (n=64) |
98,35[92,41; 104,40]** *** |
|
0 стадия (n=8)/0 stage (n=8) |
99,72 [90,10; 111,26]** *** |
|
I стадия (n=24)/I stage (n=24) |
104,87[97,60; 110,66]** *** |
|
II стадия (n=19)/II stage (n=19) |
118,27[112,92; 127,46]# * *** **** |
|
III стадия (n=13)/III stage (n=13) |
143,28[131,75; 150,30]# * ** **** |
Примечания: значимость различий при p<0,01 (с учетом поправки Бонферрони): #– по сравнению с 0 стадией; * – по сравнению с I стадией;
** – по сравнению со II стадией; *** – по сравнению с III стадией; **** – по сравнению с нормой; таблица составлена авторами.
Notes: the significance of differences at p<0.01 (considering Bonferroni correction): # – compared with stage 0; * – compared with stage I; ** – compared with stage II; *** – compared with stage III; **** – compared with the norm; created by the authors.
Таблица 3/table 3
Показатели биоимпедансметрии в конечностях у пациентов с различными стадиями лимфедемы, Me [Q25; Q75] indicators of bioimpedance in extremities in patients with various stages of lymphedema, Me [Q25; Q75]
|
Показатель/Indicator |
Общее количество воды, л/ Total body water, L |
Отношение внеклеточной жидкости к общему объему жидкости (ВКЖ/ОКЖ)/ Ratio of extracellular water to total body water (ECW/TBW ratio) |
|
Здоровая конечность (n=64)/ Healthy extremity (n=64) |
1,91 [1,63; 2,18]** *** |
0,381 [0,378; 0,385]** *** |
|
0 стадия (n=8)/0 stage (n=8) |
2,03 [1,77; 2,48]*** |
0,381 [0,379; 0,383]** *** |
|
I стадия (n=24)/I stage (n=24) |
1,86 [1,70; 2,13]*** |
0,385 [0,381; 0,388]** *** |
|
II стадия (n=19)/II stage (n=19) |
2,30 [1,78; 2,55]*** **** |
0,390 [0,387; 0,399]# * *** **** |
|
III стадия (n=13)/III stage (n=13) |
2,96 [2,49; 3,16]# * ** **** |
0,405 [0,40; 0,411]# * ** **** |
Примечания: значимость различий при p<0,01 (с учетом поправки Бонферрони): #– по сравнению с 0 стадией; * – по сравнению с I стадией;
** – по сравнению со II стадией; *** – по сравнению с III стадией; **** – по сравнению со здоровой конечностью; таблица составлена авторами.
Notes: the significance of differences at p<0.01 (considering Bonferroni correction): # – compared with stage 0; * – compared with stage I;
** – compared with stage II; *** – compared with stage III; **** – compared with a healthy extremity; created by the authors.
программного пакета Statistica 12.6. Для описания данных использовали медиану (Me), нижний (Q25) и верхний квартили (Q75), среднее значение (M) и стандартное отклонение (±σ). Для сравнения нескольких независимых групп проводили непараметрический дисперсионный анализ с применением критерия Краскела–Уоллиса. В случае обнаружения различий выполняли попарное сравнение при помощи критерия Манна–Уитни с поправкой Бонферрони. Для оценки сопоставимости данных физикального метода обследования (ИЛВК) и данных инструментального метода исследования
(показатели биоимпедансметрии) применяли корреляционный анализ шкал по критерию ранговой корреляции Спирмена. Коэффициенты корреляции считали статистически значимыми при p<0,05.
Результаты и обсуждение
Сравнение полученных значений индекса лимфедемы верхней конечности у пациенток с разной стадией лимфедемы показало, что ИЛВК у пациентов с 0 и I стадией значимо не отличался от контрольного значения, полученного при измерении здоровой конечности (табл. 2). При развитии
Kruskal-Wallis test: H (4, N=128) =63,57; p=0,0001
Median 25%-75% Min-Max
/ Healthy extremity
Стадии лимфедемы / Stages of lymphedema

Kruskal-Wallis test: H (4, N=128) =31,67; p=0,0001
Median 25%-75%
Min-Max
II
Стадии лимфедемы / Stages of lymphedema
HI Здоровая конечность / Healthy extremity
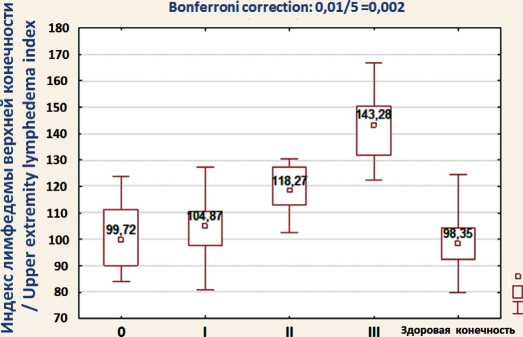
Рис. 3. Статистически значимая зависимость шкалы «ИЛВК больная» от признака «стадия лимфедемы» (Kruskal–Wallis test:
H (4, N=128)=63,57; p=0,0001; Bonferroni correction: 0,01/5=0,002). Выше всего индекс лимфедемы верхней конечности при III стадии лимфедемы, ниже всего при 0 стадии лимфедемы. Примечание: рисунок выполнен авторами Fig. 3. A statistically significant dependence of the “UEL index patient” scale on the “lymphedema stage” sign is shown (Kruskal–Wallis test:
H (4, N=128)=63.57; p=0.0001; Bonferroni correction: 0.01/ =0.002). The index of lymphedema of the upper limb is highest in the third stage of lymphedema, and lowest in the 0 stage of lymphedema.
Note: created by the authors
Рис. 4. Статистически значимая зависимость шкалы «Объем больная» от признака «стадия лимфедемы» (Kruskal–Wallis test: H (4, N=128)=31,67; p=0,0001; Bonferroni correction: 0,01/5=0,002). Объем жидкости при лимфедеме I и II стадии значимо не отличается от объема жидкости в здоровой конечности. Примечание: рисунок выполнен авторами Fig. 4. A statistically significant dependence of the “total body water patient” scale on the “lymphedema stage” sign is shown (Kruskal–Wallis test: H (4, N=128)=31.67; p=0.0001; Bonferroni correction: 0.01/5=0.002). The volume of fluid in the first and second stages of lymphedema does not statistically differ from the volume of fluid in a healthy extremity. Note: created by the authors клинической стадии отека (I стадия) отмечается увеличение ИЛВК более чем на 5 единиц, при лимфедеме II стадии ИЛВК увеличивается в среднем на 20 единиц, а при III стадии – на 45 единиц по сравнению с контролем (рис. 3). Если контрольное значение ИЛВК у здоровых пациенток взять за 100 %, то при лимфедеме II стадии отмечается увеличение ИЛВК на 20 %, при лимфедеме III стадии – на 40 %.
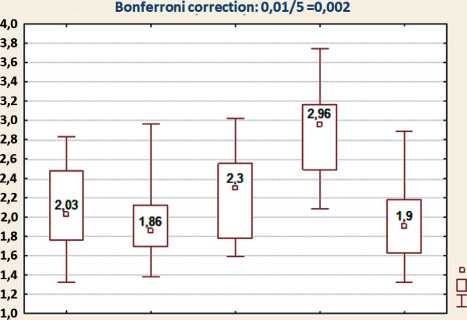
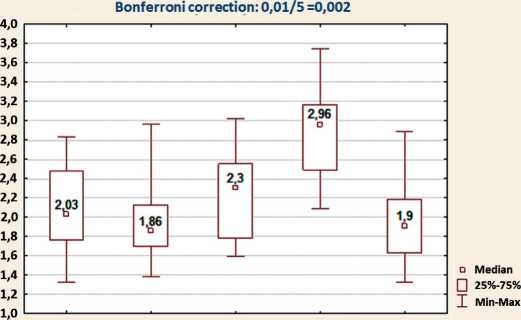
Анализ результатов биоимпедансметрии показал, что объем жидкости в пораженной конечности у пациентов с лимфедемой 0 и I стадии значимо не отличался от объема жидкости в здоровой конечности, так же как и ИЛВК при физикальном обследовании пациентов (табл. 3). При лимфедеме II стадии разница в объеме жидкости по сравнению со здоровой конечностью увеличивалась в среднем на 390 мл, при лимфедеме III стадии – в среднем на 1 литр 50 мл (рис. 4).
Анализ отношения объема внеклеточной жидкости к общему объему жидкости в верхних конечностях (ВКЖ/ОКЖ) показал, что в здоровой конечности этот критерий составляет от 0,381. Это соответствует тому, что на долю внеклеточной жидкости в здоровой верхней конечности приходится в среднем 38 % (табл. 3, рис. 5). У пациенток с лимфедемой 0 стадии значение ВКЖ/ОКЖ не отличалось от группы контроля, с лимфедемой I стадии соотношение ВКЖ/ОКЖ увеличилось до 0,385, а превышение объема внеклеточной жидкости в пораженной конечности составило 0,4 %. При лимфедеме II стадии объем внеклеточной жидкости увеличивается на 0,9 % по сравнению с группой контроля, при III стадии – на 2,4 % (табл. 3).
При сопоставлении значений ИЛВК и данных биоимпедансметрии при разных стадиях постмастэктомического отека были определены объективные критерии для определения стадии лимфедемы. Анализ полученных результатов показал, что при 0 (субклинической) стадии лимфедемы с разницей в длине окружности конечностей до 1 см не отмечается значимой разницы в значениях ИЛВК и по показателям биоимпедансметрии по сравнению с контрольной группой. Следует от-
Таблица 4/table 4
Корреляционный анализ количественных шкал по критерию ранговой корреляции Спирмена correlation analysis of quantitative scales according to spearman's rank correlation criterion
|
Шкалы/Scales |
ИЛВК больная/ UEL index patient |
Объем больная/ Total body water patient |
ВКЖ/ОКЖ больная/ ECW/ TBW ratio patient |
|
ИЛВК больная/UEL index patient |
1 |
0,41* |
0,49* |
|
Объем больная/Total body water patient |
0,41* |
1 |
0,58* |
|
ВКЖ/ОКЖ больная/ECW/TBW ratio patient |
0,49* |
0,58* |
1 |
Примечания: * – статистически значимые коэффициенты корреляции при p<0,05; таблица составлена авторами.
Notes: * – statistically significant correlation coefficients at p<0.05; created by the authors.
Kruskal-Wallis test: H (4, N=128) =31,67; p=0,0001
0 | || HI Здоровая конечность
/ Healthy extremity
Стадии лимфедемы / Stages of lymphedema
Рис. 5. Статистически значимая зависимость шкалы «ВКЖ/ОКЖ больная» от признака «стадия лимфедемы» (Kruskal–Wallis test:
H (4, N=128)=56,99; p=0,0001; Bonferroni correction: 0,01/5=0,002). Показатель при лимфедеме II и III стадии значимо отличается от группы контроля.
Примечание: рисунок выполнен авторами Fig. 5. A statistically significant dependence of the “ECW/TBW ratio patient” scale on the “lymphedema stage” sign is shown (Kruskal–Wallis test: H (4, N=128)=56.99; p=0.0001; Bonferroni correction: 0.01/5=0.002).
The statistical indicator differs in the second and third stages of lymphedema in comparison with the control group. Note: created by the authors метить, что в некоторых случаях объем жидкости в здоровой конечности был выше по сравнению с больной рукой. Это можно объяснить тем, что здоровая конечность у данной пациентки была доминирующей. В литературе описано, что у здоровых добровольцев объем доминантной конечности мог превышать объем противоположенной конечности [10, 11].
При лимфедеме I стадии с разницей в длине окружности конечностей от 1 до 3 см отмечается незначимое увеличение ИЛВК на 5 единиц, объем жидкости значимо не отличается от группы контроля, отмечается увеличение внеклеточной жидкости на 0,4 % по сравнению с нормой. При лимфедеме II стадии с разницей в длине окружности конечностей от 3 до 5 см отмечается достоверное увеличение ИЛВК на 20 единиц, объем жидкости в среднем увеличивается на 390 мл, отмечается статистически значимое увеличение внеклеточной жидкости на 0,9 % по сравнению с группой контроля. При лимфедеме III стадии с разницей в длине окружности конечностей более 5 см отмечается достоверное увеличение ИЛВК на 45 единиц, объем жидкости в среднем увеличивается на 1 литр 50 мл, отмечается значимое увеличение внеклеточной жидкости на 2,4 % по сравнению со здоровой конечностью.
При корреляционном анализе шкал по критерию ранговой корреляции Спирмена (табл. 4) установлено, что высокая корреляция (R=0,49) наблюдается между шкалами «Индекс лимфедемы верхней конечности» и «ВКЖ/ОКЖ». Менее высокая корреляция наблюдается между шкалами «Индекс лимфедемы верхней конечности» и «Объем жидкости» (R=0,41). Наличие положительной корреляции свидетельствует о возможности с высокой точностью прогнозировать стадию лимфедемы, определять разницу жидкостного компонента между больной и здоровой конечностями без проведения биоимпедансметрии, учитывая данные по ИЛВК.
Заключение
Индекс лимфедемы верхней конечности и показатели биоимпедансметрии, характеризующие жидкостной компонент, значимо увеличиваются при лимфедеме II и III стадий, когда полный регресс отека при консервативном и хирургическом лечении становится невозможным. Высокая корреляция между ИЛВК и показателями биоим-педансметрии, характеризующими жидкостной компонент отека, позволяет с высокой вероятностью прогнозировать объем отека, стадию лимфедемы и разницу жидкостного компонента между больной и здоровой конечностями.
Список литературы Биоимпедансметрия и индекс лимфедемы верхней конечности в диагностике лимфедемы при постмастэктомическом синдроме
- Feoldi M., Casley-Smith J.R. Lymphangiology. New York: Stuttgart, 1983. 832 p.
- Yamamoto T., Yamamoto N., Hara H., Mihara M., Narushima M., Koshima I. Upper extremity lymphedema index: a simple method for severity evaluation of upper extremity lymphedema. Ann Plast Surg. 2013;70(1): 47-9. https://doi.org/10.1097/SAP.0b013e3182275d23.
- Campisi C., Boccardo F. Microsurgical techniques for lymphedema treatment: derivative lymphatic-venous microsurgery. World J Surg. 2004; 28(6): 609-13. https://doi.org/10.1007/s00268-004-7252-4.
- Executive Committee of the International Society of Lymphology. The diagnosis and treatment of peripheral lymphedema: 2020 Consensus Document of the International Society of Lymphology. Lymphology. 2020; 53(1): 3-19.
- American Physical Therapy Association. Guide to Physical Therapist Practice. Second Edition. American Physical Therapy Association. Phys Ther. 2001; 81(1): 9-746.
- Neligan P.C., Masia J., Piller N.B. Lymphedema: Complete Medical and Surgical Management. 1st Edition. Thieme Medical Publishers. 2016. 657 p. https://doi.org/10.1055/b-004-140253.
- Toshima M., Morino Y. Water Distribution Changes in Complex Decongestive Treatment for Leg Lymphedema: Quantitative Evaluation by Direct Segmental Multi-Frequency Bioimpedance Analysis. Ann Vasc Dis. 2022; 15(2): 94-100. https://doi.org/10.3400/avd.oa.22-00037.
- Shah C., Whitworth P., Valente S., Schwarz G.S., Kruse M., Kohli M., Brownson K., Lawson L., Dupree B., Vicini F.A. Bioimpedance spectroscopy for breast cancer-related lymphedema assessment: clinical practice guidelines. Breast Cancer Res Treat. 2023; 198(1): 1-9. https://doi.org/10.1007/s10549-022-06850-7.
- Mayrovitz H.N. Noninvasive Measurements of Breast Cancer-Related Lymphedema. Cureus. 2021; 13(11): 1-8. https://doi.org/10.7759/cureus.19813.
- Kim W.J., Jo G.Y., Park J.H., Do H.W. Feasibility of segmental bioelectrical impedance analysis for mild- to moderate-degree breast cancer-related lymphedema. Medicine (Baltimore). 2021; 100(4): 1-8. https://doi.org/10.1097/MD.0000000000023722.
- Warren A.G., Janz B.A., Slavin S.A., Borud L.J. The use of bioimpedance analysis to evaluate lymphedema. Ann Plast Surg. 2007; 58(5):541-3. https://doi.org/10.1097/01.sap.0000244977.84130.cf.


