Частичная травматическая ампутация заднего отдела правой стопы с повреждением задней большеберцовой артерии
Автор: Искусов П.В., Брагина С.В., Совершаев А.Е., Соболев Е.И., Зворыкин А.С., Шарыпова Е.П.
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Случай из практики
Статья в выпуске: 4 т.29, 2023 года.
Бесплатный доступ
Введение. Переломы таранной и пяточной костей в структуре скелетной травмы регистрируются с частотой около 2 %, а среди переломов костей стопы повреждения заднего отдела преобладают - до 70 % случаев. Открытые переломы костей заднего отдела стопы диагностируются в 30 % случаев. Более половины таких повреждений относятся к III типу по классификации R.B. Gustilo, J.T. Anderson (1976). Ранение задней большеберцовой артерии наблюдается у 6,4 % пациентов. Частота ампутаций конечностей после костно-сосудистой травмы вследствие развития гангрены и размозжения мягких тканей составляет 3-60 %.Цель. Продемонстрировать редкий клинический случай частичной травматической ампутации заднего отдела правой стопы при сочетании открытых переломов пяточной и таранной костей с повреждением задней большеберцовой артерии и положительным результатом лечения.Материалы и методы. Клинический случай лечения пациента 36 лет с частичной травматической ампутацией заднего отдела стопы и повреждением задней большеберцовой артерии.Результаты. Достигнут положительный результат лечения в виде восстановления анатомии и функции правой стопы.Обсуждение. В настоящее время отсутствуют клинические рекомендации и единая классификация костно-сосудистых повреждений, а также универсальный метод лечения такой сочетанной травмы - открытого перелома костей и ранения сосудов. Выбор метода лечения, диагностика костно-сосудистых повреждений проводится индивидуально, в зависимости от внешних и внутренних факторов, влияющих на эти повреждения. В данном случае использован ангиотравматологический подход к лечению пострадавшего с ранением заднего отдела правой стопы, состоящий из хирургического пособия в виде ранней первичной хирургической обработки костно-сосудистого повреждения, точной репозиции и прочной фиксации наиболее щадящим методом остеосинтеза отломков пяточной кости, восстановления задней большеберцовой артерии, комплекса медикаментозной терапии, направленной на улучшение реологии крови, снижения ее свертываемости, устранения ишемизации тканей, полноценного регионарного обезболивания.Заключение. Совокупность факторов и использование ангиотравматологического подхода с применением органосберегающей тактики с привлечением мультидисциплинарной бригады врачей травматологов-ортопедов, ангиохирургов, анестезиологов-реаниматологов позволили сохранить стопу пациента, восстановить ее функцию и опороспособность.
Сочетанная костно-сосудистая травма, открытый перелом пяточной кости, повреждение задней большеберцовой артерии
Короткий адрес: https://sciup.org/142239020
IDR: 142239020 | УДК: 617.586.2-001.514-089.227.84 | DOI: 10.18019/1028-4427-2023-29-3-419-424
Traumatic partial hindfoot amputation with injury to the posterior tibial artery
Introduction Talus and calcaneus fractures account for about 2 % of skeletal injury and 70 % of the foot fractures. Open fractures of the hindfoot are diagnosed in 30 %. More than half of the injuries are graded as type III according to classification of R.B. Gustilo, J.T. Anderson (1976). Injury to the posterior tibial artery is observed in 6.4 % of patients. Amputations resulting from an osseous-vascular injury and gangrene and crushed soft tissues are observed in 3-60 %.The objective was to demonstrate a rare clinical case of traumatic partial hindfoot amputation on the right side associated with open calcaneus and talus fracture and injury to the posterior tibial artery and resulted in a good outcome.Material and methods A clinical case of a 36-year-old patient who suffered a traumatic partial hindfoot amputation and injury to the posterior tibial artery.Results Restoration of the anatomy and the function of the right foot was achieved in the patient.Discussion There are no clinical guidelines and a unified classification for bone and vascular injuries and no universal method for the treatment of a combined injury including an open fracture of bones and injury to blood vessels. The choice of treatment modality, diagnosis of osteovascular injuries are produced on an individual basis depending on the external and internal factors affecting the injuries. An angiotraumatological approach used to treat the patient with the hind foot injury on the right included early primary surgical treatment of the osteovascular injury, accurate reduction and stable fixation using a sparing technique for the calcaneus, repair of the posterior tibial artery, complex drug therapy to improve blood rheology, reduce coagulability, address tissue ischemia and provide adequate regional anesthesia.Conclusion The combination of factors and use of an angiotraumatological approach employing organ sparing strategy and a multidisciplinary team of orthopaedic and trauma surgeons, angiosurgeons, anesthesiologists-resuscitators facilitated foot salvage, improved function and supportability.
Текст научной статьи Частичная травматическая ампутация заднего отдела правой стопы с повреждением задней большеберцовой артерии
Переломы таранной и пяточной костей в структу- Актуальность проблемы лечения травм данной лока-ре скелетной травмы регистрируются с частотой око- лизации определяется тяжестью повреждений и раз-ло 2 %, а среди переломов костей стопы повреждения витием осложнений, способствующих стойкой утрате заднего отдела преобладают – до 70 % случаев [1, 2]. трудоспособности [3].
Открытые переломы костей заднего отдела стопы диагностируются в 30 % случаев [4]. Это высокоэнергетические травмы в результате дорожно-транспортных происшествий и падений с высоты [2, 4, 5, 6]. В немногочисленных источниках отечественной и зарубежной литературы отмечается, что открытые переломы пяточной кости – это одна из наиболее трудных и наименее решенных проблем травматологии-ортопедии [7, 8]. Более половины случаев открытых повреждений заднего отдела стопы относятся к III типу по классификации R.B. Gustilo, J.T. Anderson (1976) [4].
Они сопровождаются ранением задней большеберцовой артерии у 6,4 % пациентов [9].
Повреждение сосудов относится к тяжелой травме, связанной с развитием осложнений у оперированных больных (47,8 %) в виде нагноения послеоперационной раны, тромбоза восстановленного сосуда и летального исхода (7,3-24 %). Частота ампутаций конечностей после костно-сосудистой травмы вследствие развития гангрены и размозжения мягких тканей составляет 3-60 % [10].
Цель – продемонстрировать редкий клинический случай частичной травматической ампутации заднего отдела правой стопы при сочетании открытых переломов пяточной и таранной костей с повреждением задней большеберцовой артерии и положительным результатом лечения.
МАТЕРИАЛЫ И МЕТОДЫ
Мужчина 36 лет, получил производственную травму на пилораме 29.10.2020 г. – наступил на ленточную пилу при распиловке древесины и поранил правую стопу. Бригадой сотрудников скорой медицинской помощи доставлен в одну из районных больниц Архангельской области, где осмотрен хирургом. При поступлении состояние средней степени тяжести. В виду отсутствия операционной и анестезиологического пособия (нет анестезиолога-реаниматолога) пациенту выполнен только туалет раны правой стопы раствором антисептика, остановка кровотечения давящей повязкой, внутривенно введен 1 г раствора цефазолина, выполнена транспортная иммобилизация правой стопы шиной Крамера.
По срочным показаниям через 5 часов с момента травмы больной доставлен врачебной бригадой скорой медицинской помощи в приемное отделение ГБУЗ АО «Архангельская областная клиническая больница» с диагнозом «Травматическая ампутация правой пяточной области. Геморрагический шок 1 степени». Осмотрен дежурным травматологом, анестезиологом-реаниматологом и по срочным показаниям направлен в дежурную операционную, где в дальнейшем проводились лечебно-диагностические мероприятия.
При поступлении: жалобы на боль в правой стопе. Сопутствующих заболеваний нет. Не курит. Состояние тяжелое, стабильное. В сознании, ориентирован в месте и времени. Кожа бледная. Артериальное давление 100/60 мм рт. ст. Пульс 94 в 1 мин.
С правой стопы снята марлевая давящая повязка, обильно промокшая алой кровью. В области правой стопы с подошвенной поверхности определяется обширная лоскутная рвано-ушибленная рана (рис. 1). Края раны неровные. Стопа пропилена косо снизу вверх по типу «клюва», открытого к подошвенной поверхности. В ране видны отломки пяточной кости, подошвенный апоневроз, концы поврежденного сухожилия задней большеберцовой мышцы и тромбированные концы задней большеберцовой артерии. Отломок пяточной кости в области Ахиллова сухожилия на проксимальном кожно-сухожильном лоскуте, основание которого шириной 7 см. Умеренное венозно-артериальное диффузное кровотечение из поврежденных тканей. Стопа теплая на ощупь.
При поступлении на боковой рентгенограмме среднего и заднего отделов правой стопы, выполненной в операционной, определяется внутрисуставной перелом правой пяточной кости со смещением, краевой перелом таранной кости со смещением отломков (рис. 2).
В общем анализе крови от 29.10.20: эритроциты 4,1 × 1012/л, гемоглобин 128 г/л, лейкоциты 5,8 × 109/л, гематокрит 23,3 %, тромбоциты 275,0 × 109/л.
Под комбинированной спинально-эпидуральной анестезией в положении на спине выполнена срочная операция: «Реплантация заднего отдела правой стопы в объеме первичной хирургической обработки открытого перелома пяточной и таранной костей правой стопы, реанастомоза задней большеберцовой артерии, открытой репозиции перелома пяточной кости, металлоостеосин-теза канюлированными винтами с шайбами под контролем электронно-оптического преобразователя (ЭОПа)».
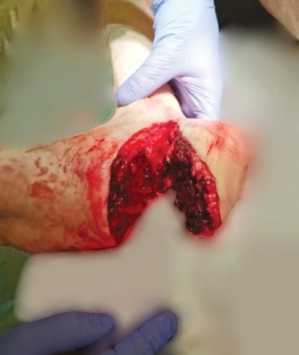
Рис. 1. Вид раны до операции
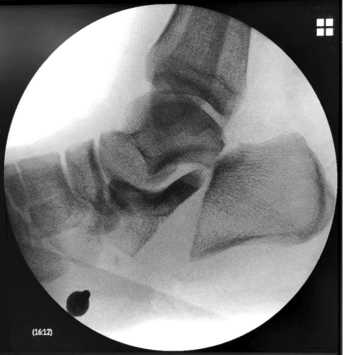
Рис. 2. Рентгенограмма правой стопы в боковой проекции до операции
Рана обильно промыта растворами антисептиков в объёме до 6 л, удалены сгустки крови, мелкие кусочки хрящевой ткани пяточной и заднего отростка таранной кости. Иссечены нежизнеспособные ткани. Отломки пяточной кости освежены, сопоставлены и временно фиксированы транскутанно спицами Киршнера под контролем ЭОПа. В операционную приглашен дежурный ангиохирург. Выделены концы поврежденной задней большеберцовой артерии. Выполнена тромбоэкстракция из проксимального и дистального концов артерии, получен удовлетворительный антеградный и ретроградный кровоток. Выполнен реанастамоз задней большеберцовой артерии конец в конец (рис. 3). Пульсация отчетливая.
По направляющим спицам, через 4 прокола кожи в области пяточного бугра (рис. 4), под контролем ЭОПа выполнен металлоостеосинтез перелома пяточной кости 4 канюлированными спонгиозными винтами с шайбами перпендикулярно плоскости перелома. Выполнен полипроекционный рентгеноконтроль правой стопы – стояние отломков удовлетворительное, угол Белера положительный (рис. 5). Спицы удалены.
Поврежденные концы сухожилия задней большеберцовой мышцы сшиты по Розову-Водянову. Контроль гемостаза. Рана дренирована сквозным перчаточным дренажом, послойно ушита нитью с антибактериальным покрытием «Викрил плюс» (рис. 6). Асептические повязки. Гипсовая лонгета на область правой стопы и голени. Длительность операции 120 мин. Интраоперационная кровопотеря составила 400 мл.
После операции установлен клинический диагноз: «Частичная травматическая ампутация заднего отдела правой стопы: открытый внутрисуставной перелом пяточной кости со смещением (тип 3С по классификации Gustilo – Andersen, 4 вариант по классификации Н.А. Ко-рышкова), открытый перелом заднего отростка таранной кости со смещением, обширная лоскутная рвано-ушибленная рана с повреждением задней большеберцовой артерии, сухожилия задней большеберцовой мышцы, подошвенных мышц и апоневроза. Травматический шок 1степени».
На перевязке в первые сутки после операции: рана и швы без особенностей, незначительный отек тканей, скудное сукровичное отделяемое. Нейро-сосудистых нарушений нет (рис. 7).
При контрольном общем анализе крови от 30.10.20 г. диагностирована постгеморрагическая анемия средней степени тяжести: эритроциты 2,8 × 1012/л, гемоглобин 87 г/л, лейкоциты 11,9 × 109/л, гематокрит 25,4 %, тромбоциты 193,0 × 109/л.
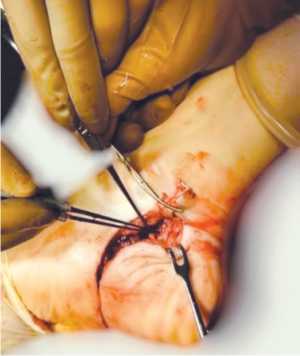
Рис. 3. Вид раны во время операции после реконструкции задней большеберцовой артерии
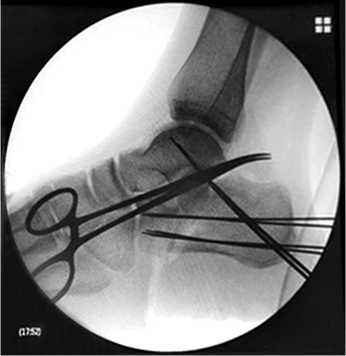
Рис. 4. Контрольная рентгенограмма правой стопы в боковой проекции во время операции после открытой репозиции и остеосинтеза направляющими спицами Киршнера отломков пяточной кости
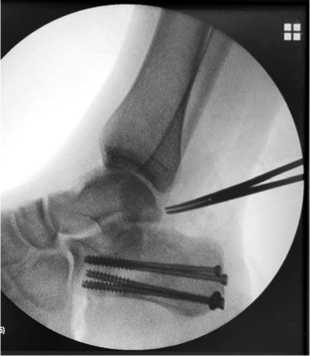
Рис. 5. Рентгенограмма правой стопы в боковой проекции после операции
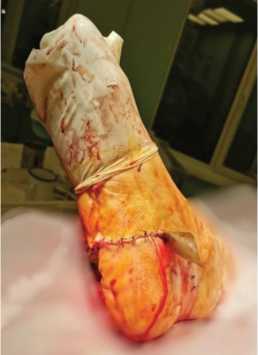
Рис. 6. Вид раны после операции
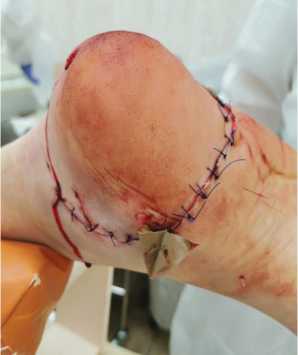
Рис. 7. Вид раны в 1-е сутки после операции
Перчаточный дренаж из раны удален на 2-е сутки после операции. Отек и боль в области правой стопы уменьшились. В раннем послеоперационном периоде пациент получал медикаментозную терапию: антибиотики (ципрофлоксацин 400 мг 2 раза в день внутривенно, метрогил 100 мл 3 раза в день, 10 дней), пероральные антикоагулянты (эликвис 5 мг 2 раза в день), в эпидуральный катетер с целью анальгезии вводился раствор ропивакаина в течение 3-х суток, анальгетики (кетонал 100 мг 2 раза в день, 5 дней), антиагреганты (трентал 5 мл на 250 мл
0,9 % раствора хлорида натрия, 5 дней), препараты железа (ферритаб, 1 таблетка 3 раза в день), омепразол 20 мг 2 раза в день, столбнячный анатоксин 1 мл подкожно; перевязки с антисептиками; осуществлялась гипсовая иммобилизация правой стопы в течение 2-х недель, а также эластичная компрессия нижних конечностей.
На 3-и сутки после операции выполнена ультразвуковая допплерография сосудов нижних конечностей. В проекции артерий препятствий кровотоку не выявлено.
РЕЗУЛЬТАТЫ
Лечение с положительным эффектом. Ходит при помощи костылей без нагрузки на правую ногу. Швы сняты на 21 сутки после операции (рис. 8). Заживление раны первичным натяжением.
Курс стационарного лечения продолжался 23 койкодня. Выписан в удовлетворительном состоянии на амбулаторное лечение с рекомендациями продолжить лечение у хирурга в поликлинике по месту жительства, ходить без нагрузки на правую ногу до 3-х месяцев со дня операции. Компьютерная томография или рент-геноконтроль правой стопы и голеностопного сустава рекомендованы через 3 и 5 месяцев после операции, антикоагулянты (эликвис 5 мг 2 раза в день до полной двигательной активности), эластичная компрессия нижних конечностей, лечебная физкультура, массаж, физиолечение, анальгетики, хондропротекторы, витамины, контрольная ультразвуковая допплерография нижних конечностей через 3 и 5 месяцев. Теплые ванночки с травами, морской солью. Пользоваться ортопедическими стельками для комбинированного плоскостопия. Обувь с фиксацией пятки и каблуком не выше 2,5-3 см.
Пациент был осмотрен травматологом-ортопедом ГБУЗ АО «АОКБ» через 5 месяцев после операции. Ходит с полной нагрузкой на обе нижние конечности, не хромает. Отека и боли в области правой нижней конечности не определяется. Кожа стопы теплая на ощупь, бледно-розовая. Движения в правом голеностопном суставе, суставах стопы не ограничены, чувствительность конечности не нарушена, движения пальцев правой стопы в полном объёме. Послеоперационный рубец в области правой стопы без признаков воспаления, бледнорозовый (рис. 9). Определяется умеренное уплощение сводов обеих стоп, распластанность передних отделов.
На компьютерной томографии правой стопы через 5 месяцев после травмы определяется сросшийся перелом пяточной кости, металлоконструкции стабильны (рис. 10).
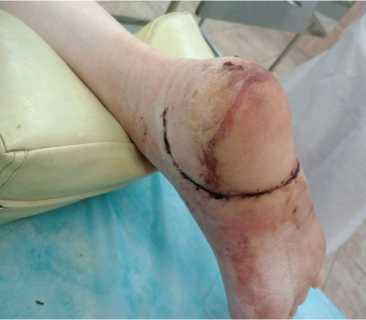
Рис. 8. Вид раны на 21-е сутки после операции
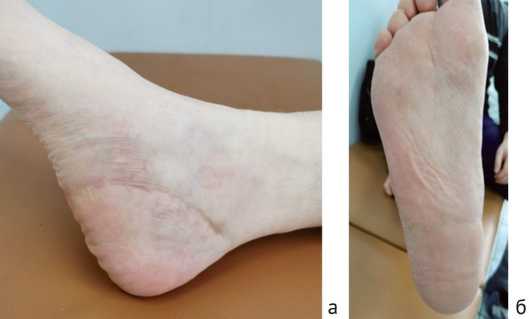
Рис. 9. Фото правой стопы через 5 мес. после операции: а – медиальная поверхность; б – подошвенная поверхность
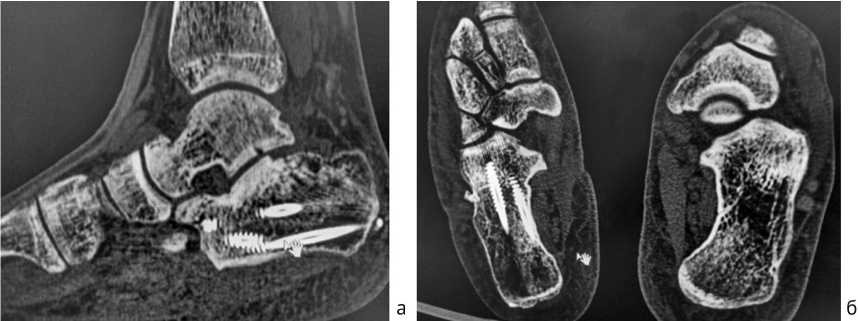
Рис. 10. Компьютерная томограмма среднего и заднего отделов правой стопы: а – боковая проекция; б – аксиальная проекция
При контрольной ультразвуковой допплерографии сосудов нижних конечностей также через 5 месяцев после травмы препятствий кровотоку не выявлено.
Пациент доволен исходом лечения. Получен хороший анатомический и функциональный результат. Временная нетрудоспособность составила 5 месяцев после травмы. Вернулся к труду – работает рамщиком на пилораме.
ОБСУЖДЕНИЕ
Несмотря на технологический прогресс в травматологии, лечение пациентов с тяжелыми сочетанными костно-сосудистыми повреждениями все еще представляет сложную хирургическую задачу, нередко требующую междисциплинарного подхода [4, 8, 11-13]. Осложнения, связанные с открытыми переломами пяточных костей составляют, по данным некоторых авторов, до 78 % [14]. В современную практику вошло понятие: травма стопы – это ангиотравматологическая проблема [15]. При сочетанной костно-сосудистой травме необходимо раннее хирургическое вмешательство для восстановления кровообращения тканей [9, 16]. Оптимальный период с момента травмы до выполнения оперативного пособия находится в пределах 6 ч. В более поздний срок, даже при восстановлении кровотока, нередко возникает гангрена конечности, и требуется ампутация [17, 18]. В представленном клиническом случае пациент был доставлен в приёмный покой специализированного стационара в течение 5 часов после травмы. По классификации открытых повреждений стопы и голеностопного сустава Н.А. Корышкова [11] данная травма относится к 4 степени тяжести. Скелет стопы (2 вариант) – 2 балла; локализация – опорная область пятки и среднего отдела стопы – 4 балла; характер раны – рвано-ушибленная – 2 балла; глубина раны-повреждение сосудисто-нервного пучка – 4 балла; площадь отслойки – 0 баллов. В сумме – 12 баллов. Прогноз для сохранения конечности и функции стопы неблагоприятный.
В настоящее время отсутствуют клинические рекомендации и единая классификация костно-сосудистых повреждений, а также универсальный метод лечения такой сочетанной травмы – открытого перелома костей и ранения сосудов. Выбор метода лечения, диагностика костно-сосудистых повреждений проводится индивидуально, в зависимости от внешних и внутренних факторов, влияющих на эти повреждения [19].
В вышеописанном случае использован ангиотрав-матологический подход к лечению пострадавшего с ранением заднего отдела правой стопы, состоящий из хирургического пособия в виде ранней первичной хирургической обработки костно-сосудистого повреждения, точной репозиции и прочной фиксации наиболее щадящим методом остеосинтеза отломков пяточной кости, восстановления задней большеберцовой артерии, комплекса медикаментозной терапии, направленной на улучшение реологии крови, снижения ее свертываемости, устранения ишемизации тканей, полноценного регионарного обезболивания.
Для положительного исхода лечения пациентов с открытыми переломами костей стопы и повреждением магистральных сосудов необходимо сочетание определенных условий, способствующих при качественно проведённом хирургическом вмешательстве положительному результату реабилитации. К ним относятся молодой возраст пациента, отсутствие сопутствующих заболеваний, таких как сахарный диабет, облитерирующий атеросклероз сосудов нижних конечностей, отказ от курения, минимальное время с момента травмы до оказания первой врачебной помощи и последующей госпитализации в специализированный стационар. Необходимо в кратчайшие сроки восстановить магистральный кровоток и выполнить, по возможности, стабильный металлоостеосинтез перелома. При нарастающем компартмент-синдроме не следует забывать о декомпрессивной фасциотомии. Выбор остеосинтеза зависит от вида перелома, повреждения мягких тканей, общего состояния пациента. Чаще всего выполняется внеочаговый металлоостеосинтез аппаратами наружной фиксации, как метод окончательный, или позже он конверсируется в погружной. Реже внутренний остеосинтез применяется сразу, что и было выполнено в представленном клиническом случае. Применение современных эндоваскулярных методик позволяет избежать или улучшить условия выполнения сосудистого этапа хирургического пособия. Успех в лечении данной категории пострадавших обусловлен совместными согласованными действиями травматологов-ортопедов и сосудистых хирургов [15, 20]. Функциональные результаты пациента проанализированы с использованием шкалы Американского ортопедического общества стопы и голеностопного сустава (AOFAS) и определения болевого индекса функции стопы (FFI) через 5 месяцев после оперативного лечения. Результат лечения по данным шкалам хороший.
ЗАКЛЮЧЕНИЕ
Совокупность факторов и использование ан-гиотравматологического подхода с применением органосберегающей тактики с привлечением мультидисциплинарной бригады врачей травма- тологов-ортопедов, ангиохирургов, анестезиологов-реаниматологов позволили сохранить стопу пациента, восстановить ее функцию и опороспо-собность.
Список литературы Частичная травматическая ампутация заднего отдела правой стопы с повреждением задней большеберцовой артерии
- Jackson JB 3rd, Jacobson L, Banerjee R, Nickisch F. Distraction subtalar arthrodesis. Foot Ankle Clin. 2015;20(2):335-351. doi: 10.1016/j.fcl.2015.02.004
- Knapik DM, Hermelin MJ, Tanenbaum JE, Vallier HA. Early Complications following Articular Calcaneus Fracture Repair: Evaluation of Open versus Percutaneous Techniques. OTA Int. 2019;2(4):e049. doi: 10.1097/019.0000000000000049
- Ketz J, Clare M, Sanders R. Corrective Osteotomies for Malunited Extra-Articular Calcaneal Fractures. Foot Ankle Clin. 2016;21(1):135-145. doi: 10.1016/j.fcl.2015.09.006
- Бондарев В.Б., Каленский В.О., Иванов П.А. Особенности повреждений заднего отдела стопы у пациентов с сочетанной травмой. Журнал им. Н.В. Склифосовского «Неотложная медицинская помощь». 2016;(2):20-24.
- Allegra PR, Rivera S, Desai SS, Aiyer A, Kaplan J, Gross CE. Intra-articular Calcaneus Fractures: Current Concepts Review. Foot Ankle Orthop. 2020;5(3):2473011420927334. doi: 10.1177/2473011420927334
- Sykes M, Kisson E, Reichert I, Rose V, Ahluwalia R. Infected open calcaneal fractures - A delayed reconstruction technique using calcium sulphate and hydroxyapatite antibiotic elucidating void filler. J Clin Orthop Trauma. 2020;11(3):462-466. doi: 10.1016/j.jcot.2020.03.017
- Каленский В.О., Иванов П.А., Шарифуллин Ф.А., Забавская О.А. Сравнение трех способов лечения переломов пяточной кости. Травматология и ортопедия России. 2018;24(3):103-112. DOI: 10.21823/2311-2905-2018-24-3-103-112
- Goedderz CJ, Cantrell CK, Bigach SD, Mutawakkil MY, Gerlach EB, Butler BA, Kadakia AR. Characteristics and Trends of Highly Cited Articles in Calcaneus Fracture Research. Foot Ankle Orthop. 2022;7(1):24730114221088490. doi: 10.1177/24730114221088490
- Worsham JR, Elliott MR, Harris AM. Open Calcaneus Fractures and Associated Injuries. J Foot Ankle Surg. 2016;55(1):68-71. doi: 10.1053/j. jfas.2015.06.015
- Cадриев О.Н., Ахмаджонов З.С. Сочетанные костно-сосудистые повреждения нижних конечностей. Наука молодых. 2015;1:67-73.
- Волгас Д.А., Хардер И. Мягкие ткани в травматологии. Принципы обращения и клинические случаи. Берлин: Васса-медиа; 2016:319.
- Коновальчук Н.С., Сорокин Е.П., Ласунский С.А., Фомичёв В.А., Чугаев Д.В. Основные источники болевого синдрома у пациентов с последствиями переломов пяточной кости: обзор литературы и клинические наблюдения. Современные проблемы науки и образования. 2018;(2):19. doi: 10.17513/spno.27465. Доступно по: https://science-education.ru/en/article/view?id=27465. Ссылка активна на 20.07.2023.
- Malik C, Najefi AA, Patel A, Vris A, Malagelada F, Parker L, Heidari N, Jeyaseelan L. Percutaneous subtalar joint screw fixation of comminuted calcaneal fractures: a salvage procedure. Eur J Trauma Emerg Surg. 2022;48(5):4043-4051. doi: 10.1007/s00068-022-01923-0
- Gao X, Fan HY, Huang R, Sui YQ, Li F, Yin HL. Management of Open Calcaneal Fractures with Medial Wounds by One-Stage Sequential Reduction and Frame Structure Fixation Using Percutaneous Kirschner Wires. Orthop Surg. 2021;13(1):225-236. doi: 10.1111/os.12902
- Корышков Н.А. Травмы стопы. Ярославль; Рыбинск: Рыбинский дом печати; 2006:208.
- Giotis D, Kotsias C, Plakoutsis S, Malahias MA, Konstantinidis C. Management of Heel Pad Degloving Injury after Severe Foot Crush Injury: A Case Report Study. Cureus. 2021;13(3):e14191. doi: 10.7759/cureus.14191
- Самохвалов И.М., Гончаров А.В., Рева В.А. Практическое руководство по Damage control. 2-е изд. Санкт-Петербург; 2020:236-259.
- Manley NR, Magnotti LJ, Fabian TC, Cutshall MB, Croce MA, Sharpe JP. Factors Contributing to Morbidity after Combined Arterial and Venous Lower Extremity Trauma. Am Surg. 2018;84(7):1217-1222.
- Cantrell WA, Lawrenz JM, Vallier HA. A salvage strategy for heel pad degloving injury: A case report. OTA Int. 2020;1(2):e007. doi: 10.1097/ OI9.0000000000000007
- Есипов А.В., Пинчук О.В., Образцов А.В., Пешехонов Э.В., Яменсков В.В., Раков А.А. Лечение сочетанных костно-сосудистых повреждений конечностей в многопрофильном военном госпитале. Военно-медицинский журнал. 2020;341(1):34-38.


