Чрескостный остеосинтез в лечении больных хроническим остеомиелитом после эндопротезирования крупных суставов
Автор: Клюшин Николай Михайлович, Шляхов Владимир Иванович, Чакушиш Борис Энварович, Злобин Алексей Владимирович, Бурнашов Сергей Иванович, Абабков Юрий Владимирович, Михайлов Алексей Геннадьевич
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 2, 2010 года.
Бесплатный доступ
Мы располагаем опытом лечения 42 больных, которым по разным причинам выполнялись операции по эндопротезированию крупных суставов (тазобедренного сустава пациентов было 26, коленного - 16). Всем пациентам применена методика чрескостного остеосинтеза после удаления имплантата и секвестрнекрэктомии. После снятия аппарата купирование гнойного процесса и восстановление опороспособности наблюдалось у 100 % пациентов. Получен артродез у 34, неоартроз - у 8 пациентов. При изучении отдаленных результатов выявлено 98,5 % положительных исходов лечения, что проявлялось в стойкой ремиссии воспалительного процесса.
Хронический остеомиелит, эндопротез, чрескостный остеосинтез, неоартроз, артродез
Короткий адрес: https://sciup.org/142121308
IDR: 142121308
Transosseous osteosynthesis in treatment of patients with chronic osteomyelitis after large joint endoprosthetics
We have gained the experience of treating 42 patients, who, for different reasons, were subjected to endoprosthetic surgeries of large joints (surgeries of the hip in 26 patients, those of the knee - 16 patientsв). All the patients were treated by the technique of transosseous osteosynthesis after implant removal and sequestrenecrectomy performance. After the fixator removal purulent process stopping and weight-bearing recovery were observed in 100% of patients. Arthrodesis was achieved in 34 patients, nearthrosis - in 8 ones. By the data of long-term results, 98,5% of positive outcomes of treatment were revealed, that was manifested in persistent remission of inflammatory process.
Текст научной статьи Чрескостный остеосинтез в лечении больных хроническим остеомиелитом после эндопротезирования крупных суставов
При эндопротезировании крупных суставов инфекционные осложнения развиваются в 1,520 % случаев от общего числа всех операций по замене суставов различных локализаций. Они протекают злокачественно, с трудом поддаются лечению и требуют от специалистов мобилизации всех возможных способов лечения с целью сохранения эндопротеза. К сожалению, до настоящего времени нет единой патогенетически обоснованной тактики реабилитации этой категории больных. При этом все хирурги независимо от используемых методов лечения едины во мнении о большой сложности восстановительного лечения, что обусловлено спецификой патологии. Летальность при нагноениях в области эндопротезов составляет до 2,5 %, а в группе пожилых больных достигает 8 %.1
Среди всего многообразия осложнений эн-
В статье приведены результаты исследований без идентификации личности пациентов, что соответствует этическим стандартам.
допротезирования остеомиелит является наиболее грозным. Хронический остеомиелит относится, как правило, к поздним послеоперационным осложнениям [1, 2].
На первый взгляд покажется, что количество осложнений не очень большое. Но если учесть, что в настоящее время только в течение одного года в России устанавливаются тысячи эндопротезов, при этом с постоянной тенденцией к увеличению, а лечение остеомиелита характеризуется длительностью и частым неудовлетворительным исходом, то будет очевидным ежегодное постепенное суммарное увеличение этой категории больных.
Остеомиелит после эндопротезирования сочетает в себе взаимоотягощающие проблемы: первая – это больше общехирургическая гнойная инфекция костей и мягких тканей, вторая – ортопедическая, обусловленная наличием сложного дефекта кости.
Сложность лечения хронического остеомиелита обусловлена следующими факторами: сниже- нием реактивности организма пациента вследствие хронической интоксикации; предшествующими операциями и многократной антибактериальной терапией; толерантностью микрофлоры к большинству применяемых антибактериальных препаратов; сложностью создания необходимой терапевтической концентрации антибиотиков в зоне гнойного поражения из-за нарушения кровоснабжения области имплантата; вынужденной высокой травматичностью оперативного вмешательства из-за локализации и распространенности гнойного процесса; сложностью обеспечения фиксации конечности после удаления имплантата; невозможностью заместить образующийся дефект костной ткани, восстановить целостность и опоро-способность конечности.
В связи с этим материальные затраты на лечение больных остеомиелитом после эндопротезирования во много раз превосходят стоимость первичного протезирования и требуют от врача и пациента больших физических и моральных затрат в течение длительного времени. По данным медицинского ведомства США, стоимость лечения пациента с гнойно-воспалительным процессом после операции варьирует от 80000 до 140000 долларов, а вероятность инфекционных осложнений колеблется от 0,2 до 57 %, достигая даже в современных клиниках 2-2,3 % [3-6].
МАТЕРИАЛЫ И МЕТОДЫ ЛЕЧЕНИЯ
После установки эндопротеза пациенты с явлениями хронического остеомиелита были госпитализированы в клинику Центра в следующие периоды: до года – 12, от 1 года до 2 лет – 11, от 2 до 5 лет – 12, от 5 до 10 лет – 5, и свыше 10 лет – 2.
Из анамнеза выявлено, что пациенты до обращения в клинику получили следующие хирургические пособия: удаление эндопротеза – 15, неоднократное реэндопротезирование – 10, ревизия свищей 12, вскрытие затеков – 24, секвестрнекрэктомия – 7. Имели сопутствующую терапевтическую патологию: сердечнососудистая недостаточность – 4, дыхательная недостаточность – 3, эндокринные заболевания – 2, венозная недостаточность – 7, ревматизм – 5.
При бактериологическом исследовании материала (отделяемое из свищей, интраоперационный материал) выявлено преимущественное преобладание грамм-положительной флоры (78,4 %). Видовой состав включал коагулазоположительные виды (s. aureus) – 86,2 % и коагулазоотрицательные (s. saprophyticus, s. hominis, s. xylosus) – 13,8 %. У грамм-отрицательных (21,6 %) преобладала ps. aeruginose в 75 %, а так же высеивались анаэробы в 18,9 %. Ассоциации микроорганизмов выявлены в 32,4 % случаях. Характерен и высокий процент выявления MRSA (от 25,5 % до 50,9 % штаммов) при поступлении больных на лечение из разных регионов России. Выраженным эффектом в отношении MRSA обладали ванкомицин и тей-копланин [2, 7].
Всем пациентам применена методика чре-скостного остеосинтеза после удаления имплантата и секвестрнекрэктомии.
Показаниями к открытому чрескостному остеосинтезу служили:
-
1. Длительно функционирующие свищи с гнойным отделяемым с периодическими обострениями хронического остеомиелита и рентгенологическими признаками прогрессирования гнойнонекротического процесса в костной ткани.
-
2. Длительно-функционирующие свищи с гнойным отделяемым, несмотря на проводимую антибактериальную терапию и паллиативные хирургические вмешательства с рентгенологическими признаками прогрессирования гнойнонекротического процесса в костной ткани.
-
3. Нестабильность эндопротеза, сочетающаяся с хроническим гнойным процессом в области имплантата.
В послеоперационном периоде все больные получали медикаментозное лечение:
-
1. Курс антибактериальной терапии, включающий два антибиотика с учетом данных анти-биотикограммы отделяемого, от 10 до 20 дней.
-
2. Иммуностимулирующие препараты.
-
3. Сосудистую терапию для улучшения реологических свойств крови и поддержания тонуса сосудов курсом от 10 до 15 дней.
-
4. Дезинтоксикационная и общеукрепляющая терапия.
-
5. Нестероидные противовоспалительные и обезболивающие препараты.
РЕЗУЛЬТАТЫ И ИХ ОБСУЖДЕНИЕ
При выполнении остеосинтеза были поставлены следующие задачи:
-
ст ойкая ликвидация хронического гнойного процесса с устранением местных и общих проявлений заболевания;
-
во сстановление целостности кости и опо-роспособности конечности;
обеспечение функциональной возможности пациента к активному передвижению.
У данного контингента больных при применении методики чрескостного остеосинтеза данные задачи были решены в полном объеме.
Всем пациентам применена методика чре-скостного остеосинтеза после удаления имплантата и секвестрнекрэктомии. После снятия аппарата купирование гнойного процесса и восстановление опороспособности наблюдалось у 100 % пациентов. Получен артродез у 34, неоартроз – у 8 пациентов.
При изучении отдаленных результатов выявлено 98,5 % положительных исходов лечения, что проявлялось в стойкой ремиссии воспалительного процесса.
Оперативный (открытый) остеосинтез при хроническом остеомиелите после эндопротезирования имеет свои особенности после удаление имплантата (при некрэктомии, дренировании, непосредственном выполнении самого чреско-стного остеосинтеза).
В связи с этим приводим несколько клинических примеров.
Больная Д., 58 лет (рис. 1). За 2 года до поступления в отделение гнойной ортопедии было произведено эндопротезирование левого коленного сустава по поводу дефартроза с выраженным болевым синдромом.
При поступлении: жалобы на нарушение опо-роспособности и функции левого коленного сустава, наличие свища с гнойным отделяемым. Ходит с помощью 2 костылей без нагрузки на левую нижнюю конечность. По передненаружной поверхности области левого коленного сустава свищ с гнойным отделяемым. Зондом через свищевой ход определяется эндопротез. Левый коленный сустав отечен. Попытка активных и пассивных движений в суставе сопровождается болями.
Под перидуральной анестезией произведена ревизия коленного сустава, выявлена нестабильность бедренного и большеберцового компонентов эндопротеза. Эндопротез удален, произведена некрэктомия бедра и большеберцовой кости, раневые поверхности большеберцовой кости подработаны до конгруэнтности, дренированы раны.
Дренажи удалены через 2 недели. Заживление раны первичным натяжением. Срок фиксации в аппарате 87 дней. Хронический гнойный процесс стойко купирован. Достигнуто прочное сращение в функционально выгодном положении.
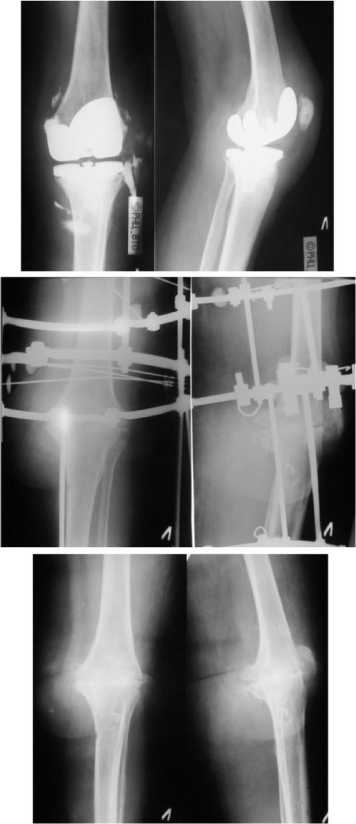
Рис. 1. Рентгенограммы больной Д. до лечения, в процессе остеосинтеза, после снятия аппарата
Больная Ш., 33 лет (рис. 2). Поступила в отделение гнойной ортопедии через 2 года после радикального лечения: резекции коленного сустава, химио- и лучевой терапии по поводу опухоли, первичного эндопротезирования.
Через год по причине нестабильности проведено реэндопротезирование и через полгода по этой же причине повторное реэндопротезирование.
При поступлении жалобы на нарушение опороспособности правой нижней конечности и функции правого коленного сустава, наличие свищей с обильным гнойным отделяемым. Ходит с помощью 2 костылей без нагрузки на правую нижнюю конечность. По передней поверхности голени дистальнее надколенника втянутый рубец, свищ с гнойным отделяемым. Зондом через свищевой ход определяется эндопротез. Нагрузка на конечность и движения невозможны из-за болей.
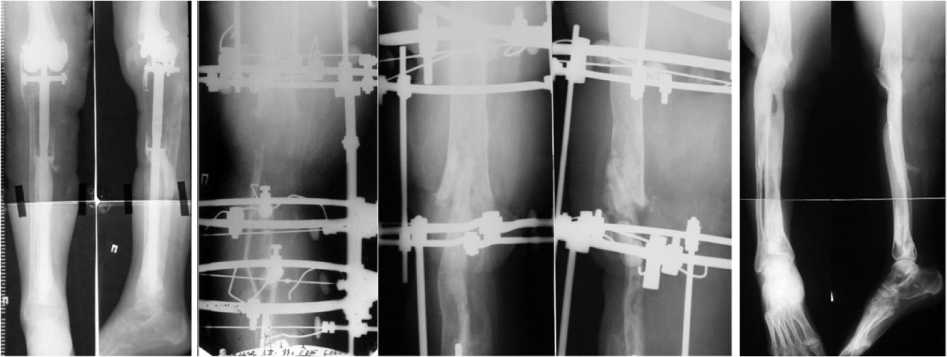
Рис. 2. Рентгенограммы больной Ш. до лечения, в процессе остеосинтеза, после снятия аппарата, отдаленный результат через 8 лет
Рентгенологически: состояние после тотального эндопротезирования коленного сустава. Дефект большеберцовой кости 17 см.
Под перидуральной анестезией произведена ревизия коленного сустава, выявлена нестабильность бедренного и коленного компонентов эндопротеза. Эндопротез удален, произведена некрэктомия бедра, берцовых костей, остеотомия малоберцовой кости, дренирование, чреско-стный остеосинтез.
Заживление раны первичным натяжением. Гнойный процесс стойко купирован. Опороспо-собность конечности восстановлена с укорочением 6 см. Лечение в аппарате продолжилось 454 дня. Достигнутый результат через 5 лет сохранился.
Больной В., 59 лет (рис. 3). Поступил с жалобами на боли в левом тазобедренном суставе. Одиннадцать лет тому назад по поводу коксар-троза с болевым синдромом больному была вы- полнена межвертельная остеотомия, накостный остеосинтез пластиной. Боли не были ликвидированы.
Под эндотрахеальной анестезией произведено удаление накостной пластины, эндопротезирование левого тазобедренного сустава. Через 3 месяца развились гнойные осложнения. На протяжении 3 лет проводились санирующие операции с двухкратной заменой компонентов эндопротеза, которые не привели к купированию гнойного процесса.
В отделении гнойной ортопедии эндопротез удален, произведена щадящая некрэктомия, дренирование. Рана заживала вторичным натяжением. Сформировался свищ. Спустя 1 месяц произведена некрэктомия, дренирование, чре-скостный остеосинтез. Заживление раны первичным натяжением. Срок фиксации 68 дней. Достигнуто сращение в функционально выгодном положении с укорочением 7 см.
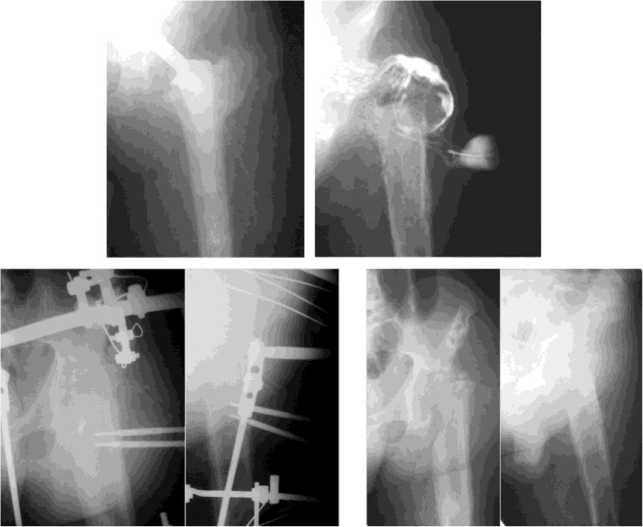
Рис. 3. Рентгенограммы больного В. до лечения, в процессе остеосинтеза, после снятия аппарата
Больная А., 43 лет (рис. 4). Поступила через 10 лет после эндопротезирования по поводу перелома шейки бедра. После тупой травмы бедра в области рубца открылся свищ с гнойным отделяемым. Появились признаки нестабильности эндопротеза. Дважды проводилась ревизия свищевого хода.
При поступлении: жалобы на нарушение опо-роспособности и функции правого тазобедренного сустава, наличие свища с гнойным отделяемым. Ходит с помощью двух костылей без нагрузки на поврежденную конечность. По наружной поверхности, в проекции правого тазобедренного сустава продольный послеоперационный рубец, в центре которого свищ с гнойным отделяемым. Зондом определяется эндопротез.
Рентгенологически: признаки потери костного вещества на бедре и области вертлужной впадины на границе с эндопротезом. Контрастное вещество идет к ложу имплантата на бедре.
Под эндотрахеальным наркозом произведена ревизия области тазобедренного сустава, выявлена нестабильность бедренного компонента. Красящее вещество заполняет ложе ножки бедра. Эндопротез удален, произведена некрэктомия бедра и таза.
В результате предшествующей операции и не-крэктомии образовался дефект дна вертлужной впадины. В связи с этим проксимальный конец бедра подработан конгруэнтно с краем вертлужной впадины для упора в положении функционально выгодного отведения. Дренирование, компрессионный остеосинтез. Спицы проведены через подвздошную кость и дистальные отделы бедра. Заживление раны первичным натяжением. Достигнуто сращение. Больная выписана с укорочением 10 см. Срок фиксации в аппарате 3 меся- ца. На втором этапе лечения произведено удлинение бедра на 8 см.
Больной А., 35 лет (рис. 5). Поступил через 1 год и 2 месяца после эндопротезирования левого тазобедренного сустава по поводу перелома шейки бедра.
Через 4 месяца на рубце открылся свищ с гнойным отделяемым. Производилась ревизия свищевого хода, кюретаж свища.
При поступлении: жалобы на нарушение опо-роспособности и функции левого тазобедренного сустава, наличие свища с гнойным отделяемым. Ходит при помощи 2 костылей, с незначительной нагрузкой на левую нижнюю конечность. По наружной поверхности в проекции левого тазобедренного сустава продольный послеоперационный рубец, в центре которого свищ с гнойным отделяемым. Зондом определяется ножка эндопротеза.
Рентгенологически: незначительные признаки потери костного вещества на бедре. Контрастное вещество идет к ложу имплантата на бедре.
Под эндотрахеальным наркозом произведена ревизия области тазобедренного сустава, выявлена нестабильность бедренного компонента. Эндопротез удален. Произведена некрэктомия бедра и таза. Проксимальный конец бедра подработан конгруэнтно с краем вертлужной впадины для упора в функционально выгодном положении. Дренирование, компрессионный остеосинтез. Спицы проведены через подвздошную кость и дистальный отдел бедра. Заживление раны первичным натяжением. Срок фиксации в аппарате 67 дней. Получен неоартроз в области стыка с безболезненной функцией до 150 . Укорочение конечности 6 см.
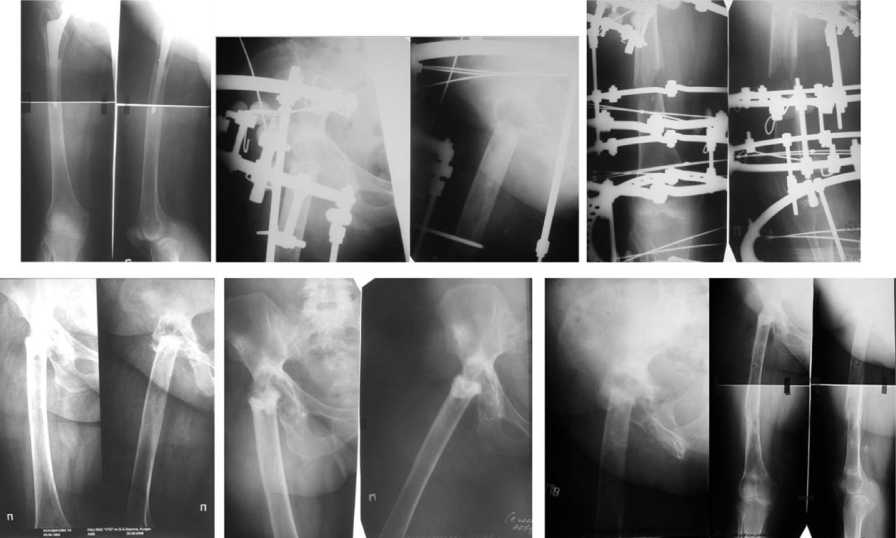
Рис. 4. Рентгенограммы больной А.: до лечения, в процессе остеосинтеза, после снятия аппарата, отдаленный результат через год, компенсация укорочения
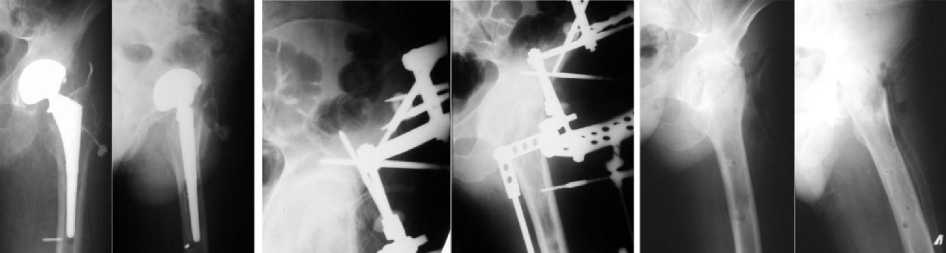
Рис. 5. Рентгенограммы больноого А. до лечения, в процессе остеосинтеза, после снятия аппарата, отдаленный результат
ЗАКЛЮЧЕНИЕ И ВЫВОДЫ
Многолетний коллективный опыт эндопротезирования показал, что существует ряд факторов, влияющих на частоту гнойных осложнений: местные (тяжесть предшествующей травмы, травматичность предшествующего оперативного лечения, в том числе, ревизионное эндопротезирование, характер консервативного лечения, в том числе внутрисуставное введение анаболических гормонов, степень патологических изменений сустава, костей, окружающих мягких тканей и кожных покровов, наличие в анамнезе воспалительных и гнойно-воспалительных заболеваний оперируемого сустава и смежных сегментов); общие (пожилой возраст, избыточный вес, наличие сопутствующих соматических заболеваний, их стадия и степень компенсации (особенно эндокринные и аутоиммунные), состояние реактивности организма); интраоперационные (качество имплантата, некорректный подбор имплантата, травматичность операции в целом и введение компонентов эндопротеза в частности, кровопотеря (более 1000 мл), длительность операции (более 3 часов); послеоперационные (несоответствие между степенью функциональных нагрузок и физиологическими возможностями костной ткани (резорбция, нестабильность), несоблюдение температурного режима (переохлождение, перегревание); организационные.
При всех равных условиях на количество гнойных осложнений влияют уровень технического оснащения и материального обеспечения, а также степень квалификации специалистов. Количество осложнений в современных специализированных клиниках достигает не более 2,3 %. При этом развившиеся острые гнойные осложнения при определенных условиях могут переходить в хронический остеомиелит: несвоевременное выявление и неадекватное лечение острых гнойновоспалительных процессов; нестабильность имплантата, ишемия тканей в области имплантата (рубцовые изменения мягких тканей, внутриканальный дефект костной ткани и костного мозга и т.д.); снижение бактерицидных свойств тканевой жидкости ложа имплантата.
Больные с хроническим остеомиелитом после эндопротезирования помимо ортопедо– травматологических и хирургических сложностей лечения имеют проблемы в психо–эмоциональной сфере.
Пациенты, настроившиеся на улучшение качества жизни после операции эндопротезирования и получившие в результате ее тяжелое гнойное осложнение с глубокой и необратимой инвалидизацией, в большинстве своем находятся в состоянии депрессии с утратой веры в излечение.
Анализируя имеющийся материал, мы пришли к следующим выводам:
-
1. Хронический остеомиелит после эндопротезирования является тяжелым заболеванием, требующим сложного, длительного и дорогостоящего лечения.
-
2. Чрескостный остеосинтез в лечении больных хроническим остеомиелитом после эндопротезирования на сегодня является методом выбора.
-
3. Для снижения количества хронического остеомиелита после эндопротезирования необходимо использовать все возможные профилактические мероприятия: организационные, материально–технические, медицинские, кадровые и другие, что возможно преимущественно в специализированных стационарах.


