Чувствительность к антибактериальным препаратам возбудителей мочевыделительной системы у больных с травмами спинного мозга
Автор: Науменко Зинаида Степановна, Худяев А.Т., Розова Людмила Валентиновна, Годовых Наталья Викторовна
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 3, 2011 года.
Бесплатный доступ
Изучена частота выделения возбудителей воспалительных процессов мочевыделительной системы у больных с травма- ми спинного мозга в остром и позднем периодах и их чувствительность к антибиотикам. Инфекционные осложнения составили в остром периоде - 60 %, в позднем - 47,8 %. Выявлено 108 штаммов бактерий (в остром периоде - 53, в позднем - 55). Основными уропатогенами являлись грамотрицательные бактерии (P. aeruginosa, P. mirabilis, E. coli) и коагулазоотрицательные стафилококки. Максимальную активность в отношении выделенных штаммов микроорганизмов проявил цефтазидим.
Атибиотикочувствительность, моча, травма спинного мозга
Короткий адрес: https://sciup.org/142121446
IDR: 142121446 | УДК: [616.711+
Sensitivity to the antibacterial preparations for the urinary system causative agents in patients with spinal cord injuries
The frequency of isolating the causative agents of the urinary system inflammatory processes in patients with spinal cord injuries in the acute and late periods has been revealed, as well as their antibiotic sensitivity. In the acute period infection complications made up 60 %, in the late one - 47,8 %. 108 bacterial strains have been determined (in the acute period - 53, in the late one - 55). Gramnegative bacteria (P. aeruginosa, P. mirabilis, E. coli) and coagulase-negative staphylococci appeared to be the main uropathogens. Ceftazidim has shown the maximal activity against the microorganism strains isolated.
Текст научной статьи Чувствительность к антибактериальным препаратам возбудителей мочевыделительной системы у больных с травмами спинного мозга
Различные аспекты лечения больных с травмами спинного мозга до сих пор остаются нерешенными. Частота травм спинного мозга варьирует от 29,4 до 50 случаев на один миллион жителей, при этом более чем в половине случаев пострадавшим является наиболее работоспособное население [1].
В отделении нейрохирургии ФГУ «РНЦ «ВТО» им. академика Г. А. Илизарова Минздравсоцразвития» на протяжении 15 лет применяются оригинальные методики хирургического лечения повреждений позвоночника и спинного мозга. Метод лечения основан на применении аппарата наружной транспедикулярной фиксации, с помощью которого возможно исправление сложных деформаций позвоночника и стабилизация поврежденного сегмента до полного сращения. Отличительной особенностью данного метода является малая травматичность оперативного вмешательства, широкий диапазон возможностей работы аппаратом и ранняя активизация больного после операции.
Осложнения инфекционного характера у больных с травмами спинного мозга наблюдаются чаще всего со стороны мочевыделительной системы. Данная патология развивается у 75 % пациентов с травмами спин ного мозга [2]. Причинами и условиями, способствующими возникновению воспалительных процессов в органах мочевыделительной системы при позвоночноспинномозговой травме, являются уреостаз, нарушение трофики тканей мочеиспускательного канала, мочевого пузыря, верхних мочевых путей; давление мочи, переполняющей мочевой пузырь. Наличие микрофлоры в передних отделах мочеиспускательного канала, на кожных покровах (область таза, наружных половых органов), на пролежнях, сравнительно легкое проникновение ее в мочевые пути из кишечника, уретры, с кожных покровов способствует относительно быстрому развитию воспалительных процессов мочевых путей. Дополнительным фактором, приводящим к инфицированию мочевых путей, является катетеризация. Травмирование тканей уретры в результате катетеризации ведет к увеличению количества инфекционных урологических осложнений [3, 4].
Для выбора адекватной антибактериальной терапии необходимо проведение бактериологического исследования мочи, включающего выделение возбудителя и определение его чувствительности к антибиотикам, что и послужило целью нашего исследования.
МАТЕРИАЛЫ И МЕТОДЫ
Работа основана на результатах микробиологи- ской болезнью спинного мозга в остром и позднем ческого исследования мочи 47 больных травматиче- периодах. Среди них мужчин было 40, женщин — 7.
Возраст больных составил от 18 до 54 лет. Пациенты проходили лечение в Российском научном центре «Восстановительная травматология и ортопедия» им. академика Г. А. Илизарова в период 2005–2007 г.
В качестве объекта исследования использовали пробы мочи, полученные с помощью катетера. Исследования выполняли традиционным методом посева на плотные питательные среды.
Видовая идентификация бактерий проводилась как рутинными методами [5], так и с использованием микротест-систем ID 32 GN, ID 32 STAPH, rapid ID
32 STREP и бактериологического анализатора ATB Expression («BioMerieux», Франция).
Чувствительность к антибиотикам изучали диско — диффузионным методом на агаре Мюллера-Хинтона («HiMedia») [6]; ряд штаммов тестировались на микротест-системах ATB G (–) 5, ATB STREP 5 и ATB STAPH 5 («BioMerieux», Франция). В качестве контроля использовали эталонные штаммы Staphylococcus aureus ATCC 25923, Escherichia coli ATCC 25922 и Pseudomonas aeruginosa ATCC 27853, полученные из ГИСК имени Л. А. Тарасевича (г. Москва).
РЕЗУЛЬТАТЫ И ОБСУЖДЕНИЕ
За исследованный период было прооперирован-но 40 больных с травматической болезнью спинного мозга в остром периоде и 46 — в позднем. По клиническим показаниям было проведено микробиологическое исследование мочи у 25 больных в остром периоде (всего 53 пробы), из них у 24 больных выявлен рост бактерий хотя бы в одной из исследованных проб. Из 46 пролеченных пациентов в позднем периоде болезни бактериологическое исследование мочи проведено у 22 больных (42 пробы); у всех больных были обнаружены те или иные виды микроорганизмов, способные вызвать воспалительный процесс мочевыводящих путей. Таким образом, инфекционные осложнения, подтвержденные микробиологическими исследованиями, составили в остром и позднем периодах соответственно 60 % и 47,8 %.
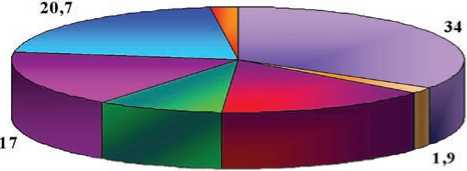
В ходе исследования выделено 108 штаммов бактерий (в остром периоде 53, в позднем — 55). Видовой состав возбудителей воспалительных процессов мочевыделительной системы у больных с травмами спинного мозга представлен на рисунках 1 и 2.
Среди выявленных микроорганизмов в исследованных пробах мочи превалировали грамотрицательные микроорганизмы (72,7-77,4 %), большинство из которых относилось к группе энтеробактерий. Энтеробактерии выявлялись у больных в остром и позднем периодах соответственно в 41,5 % и 50,9 % случаев, видовой состав включал Proteus mirabilis, E. coli, Klebsiella spp., Providensia stuartii, Enterobacter spp. Полученные дан- ные аналогичны наблюдениям других авторов, согласно которым чаще всего этиологическими факторами развития воспалительных процессов мочевыделительной системы у этой категории больных также были отмечены: P. mirabilis, P. aeruginosa, E. coli, P. vulgaris, Klebsiella aerogenes [7].
По данным зарубежных авторов, наиболее частым возбудителем, выделяемым при бактериологическом исследовании мочевыводящих путей, является E. coli [2]. По результатам наших исследований, кишечная палочка встречалась реже: у больных в остром периоде выделено 9,4 % штаммов, в позднем — 14,5 %. Ведущее положение среди энтеробактерий занимал P. mirabilis , который в остром периоде выделен в 15,1 %, в позднем — в 23,6 % случаев. К настоящему времени накоплены данные, свидетельствующие о важной роли протеев в возникновении инфекционных осложнений. По наблюдениям Шляпникова и соавторов [8], P. mirabilis в 17 % случаев является причиной генерализованных воспалительных процессов у больных в стационарах хирургического профиля. Протей, находясь в ассоциациях с другими возбудителями, усугубляет тяжесть инфекционного процесса, способствует отягощению инфекции и, обладая высокой резистентностью к антибиотикам, защищает чувствительные бактерии от действия антибактериальных препаратов.
В последние годы у больных, находящихся на стационарном лечении, часто помимо синегнойной палочки ( P. aeruginosa ) обнаруживаются другие
□ Pseudomonas aeruginosa □ Acinetobacter spp.
■ Proteus mirabilis ■Escherichia coli
■ Другие энтеробактерии a Staphylococcus spp.
■ Enterococcus faecalis
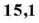
14,5
Н Pseudomonas aeruginosa
■ Proteus mirabilis
■ Другие энтеробактерии
■ Enterococcus faecalis
Ш Acinetobacter spp.
■ Escherichia coli
□ staphylococcus spp.
Рис. 1. Видовой состав возбудителей инфекций мочевыделительной системы у больных с травмой спинного мозга в остром периоде
Рис. 2. Видовой состав возбудителей инфекций мочевыделительной системы у больных с травмой спинного мозга в позднем периоде
виды неферментирующих аэробных грамотрица-тельных бактерий, прежде всего представители рода Acinetobacter. Согласно нашим исследованиям, неферментирующие бактерии в остром периоде выделялись в 35,9 % случаев, что в 1,5 раза чаще, чем у больных в позднем периоде (21,8 %). Их видовой состав включал P. aeruginosa и Acinetobacter spp. Синегнойная палочка составила 34,0 % от числа всех выделенных штаммов в остром периоде (это наиболее часто встречающийся вид бактерий у больных в этой стадии заболевания) и 18,2 % — в позднем периоде.
Природная резистентность к антибактериальным препаратам, присущая P. aeruginosa, характеризует ее как опасного и проблемного возбудителя [9]. В стационаре формируются госпитальные эковары этого вида, обладающие выраженным полиморфизмом, множественной устойчивостью, повышенной вирулентностью и конкурентной способностью. Частота внутрибольничных инфекций, вызываемых P. aeruginosa, возрастает пропорционально продолжительности госпитализации [10, 11].
Из грамположительных микроорганизмов чаще выделялась кокковая микрофлора. В 15,1 % случаев в остром периоде и в 20,0 % — в позднем выявлялись следующие виды бактерий: Enterococcus spp., S. еpidermidis , S. aureus . Сапрофитарный стафилококк встречался с одинаковой частотой в обеих группах (7,3–7,6 %).
Необходимо отметить, что значение S. saprophyti-cus, как возбудителя инфекции мочевыводящих путей, в настоящее время широко обсуждается и признается далеко не всеми учеными. Прежде всего, это связано со значительной вариабельностью частоты выделения этого возбудителя (от 1 до 12 %) [12].
Соотношение числа штаммов, выделенных в составе ассоциаций и в монокультурах, было практически одинаковым на протяжении всего периода лечения. Количество выделенных монокультур как в остром, так и в позднем периодах было приблизительно одинаковым (54,7 % и 50,9 % штаммов). Из выделенных микроорганизмов только в монокультуре встречался один из видов протея — P. stuartii , а в остром периоде также и S. aureus . Напротив , Klebsiella oxytoca отмечена только в составе ассоциаций с другими видами бактерий.
Были проанализированы антибиотикограммы возбудителей, наиболее часто регистрируемых в моче больных с травмой спинного мозга: P. mirabilis, E. coli , P. aeruginosa, Staphylococcus spp.
Чувствительность P. mirabilis к антибактериальным препаратам представлена на рисунке 3. Наибольшую активность в остром периоде демонстрировали цефтазидим и амикацин (100 % чувствительных штаммов), в позднем — только цефтазидим. Доля резистентных штаммов протея к ампициллину, гентамицину и ципрофлоксацину составила в остром периоде от 87,5 % до 100 %, в позднем — от 69,3 % до 92,3 %.
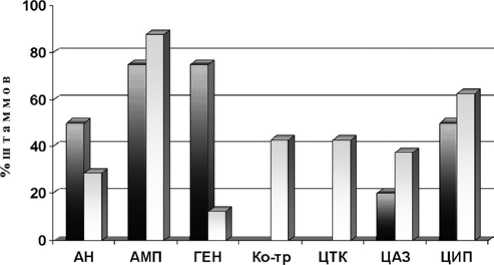
Результаты исследования чувствительности E. coli представлены на рисунке 4. Самой низкой активностью в отношении кишечной палочки характеризовался ампициллин: к этому препарату были устойчивы от 75,0 % до 87,5 % выделенных штаммов. Это объясняется характерным для E. coli механизмом устойчивости
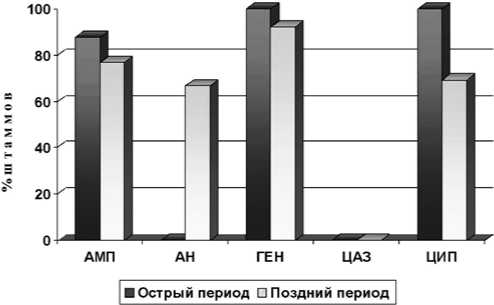
Рис. 3. Резистентность к антибактериальным препаратам штаммов Proteus mirabilis, выделенных из мочи больных с травмой спинного мозга. Обозначения: АН — амикацин; АМП — ампициллин; ГЕН — гентамицин; ЦАЗ — цефтазидим; ЦИП — ципрофлоксацин к действию антибиотиков — продукцией хромосомных β-лактамаз класса С [13].
Чувствительность микробов к действию гентамицина отличалась в зависимости от периода болезни, в остром периоде выделено 75 % резистентных штаммов, тогда как в позднем периоде всего лишь 12,5 %.
Из всех тестируемых антибиотиков цефтазидим в остром и позднем периоде проявил максимальную активность в отношении синегнойной палочки, выявлено 29,4 % и 25 % резистентных штаммов соответственно (рис. 5). Амикацин и цефепим характеризовались активностью в позднем периоде (25 % и 37,5 % нечувствительных штаммов), тогда как в остром периоде доля выявленных резистентных штаммов составила 66,7 % и 71,4 % соответственно.
Минимальной активностью в отношении синегнойной палочки как в позднем, так и в остром периодах обладали гентамицин и ципрофлоксацин, к ним были резистентны 75–77,8 % исследованных штаммов.
Анализ антибиотикограмм 17 штаммов Staphylococcus spp. показал (рис. 6), что подавляющее их большинство устойчивы к действию бензилпенициллина (100 % — в остром и 75 % — в позднем периодах). Устойчивость к пенициллину обусловлена способно-
В Острый период □ Поздний период
Рис. 4. Резистентность к антибактериальным препаратам штаммов Escherichia coli , выделенных из мочи больных с травмой спинного мозга. Обозначения: АН — амикацин; АМП — ампициллин; ГЕН — гентамицин; Ко-тр — ко-тримоксазол; ЦТК — цефотаксим; ЦАЗ — цефтазидим; ЦИП — ципрофлоксацин
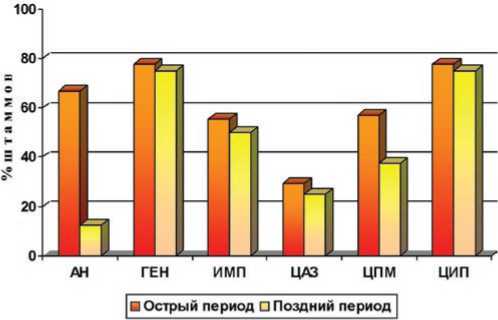
Рис. 5. Резистентность к антибактериальным препаратам штаммов Pseudomonas aeruginosa , выделенных из мочи больных с травмой спинного мозга. Обозначения: АН — амикацин; ГЕН — гентамицин; ИМП — имипенем; ЦПК — цефепим; ЦАЗ — цефтазидим; ЦИП — ципрофлоксацин
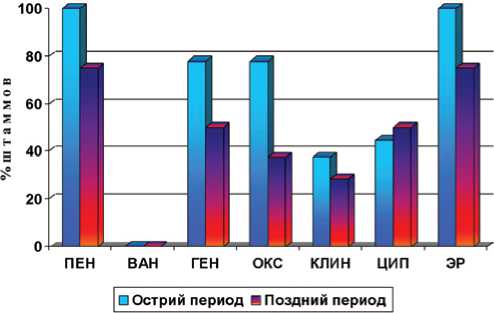
Рис. 6. Резистентность к антибактериальным препаратам штаммов Staphylococcus spp ., выделенных из мочи больных с травмой спинного мозга. Обозначения: ПЕН — бензилпенициллин; ВАН — ванкомицин; ГЕН — гентамицин; КЛИН — Клиндомицин; ОКС — оксациллин; ЦИП — ципрофлоксацин, ЭР — эритромицин
стью микробных клеток к продукции бета-лактамаз. Из 9 выделенных в остром периоде штаммов стафилококков 7 штаммов относились к метициллин (оксациллин) — резистентным; у больных в позднем периоде болезни метициллинрезистентные стафилококки диагностировались реже: 3 штамма из 8 тестированных. Среди исследованных антибиотиков клиндамицин и ципрофлоксацин обладали наибольшей активностью: 50–71,4 % чувствительных штаммов. К гентамицину в остром периоде были резистентны 77,8 %, в позднем — 50 % штаммов.
Таким образом, основными возбудителями воспалительных процессов мочевыделительной системы у больных с травмой спинного мозга являются гра- мотрицательные бактерии (P. aeruginosa, P. mirabilis, E. coli) и коагулазоотрицательные стафилококки. Инфекционные осложнения, подтвержденные микробиологическими исследованиями, составили в остром периоде — 60 %, в позднем — 47,8 %. Максимальную активность в отношении выделенных штаммов микроорганизмов проявил цефтазидим. Для снижения частоты инфекционных осложнений следует учитывать механизмы устойчивости ведущих возбудителей. Особое внимание должно уделяться резистентности к оксациллину у стафилококков, продукции бета-лактамаз расширенного спектра у энтеробактерий и высокому уровню устойчивости к антибиотикам у P. aeruginosa.


