Цифровая эндоскопия в ранней диагностике воспалительных, деструктивных и структурных изменений пищеварительного тракта
Автор: Креймер Вадим Дмитриевич, Тюрин В.П., Костюченко Л.Н., Хомякова И.А.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 1 т.6, 2011 года.
Бесплатный доступ
Изучены диагностические возможности цифровой видеоэндоскопии с применением NBI-технологии для выявления воспалительных, деструктивных и структурных изменений слизистой оболочки желудочно-кишечного тракта. Показано, что данная методика с высокой степенью достоверности осуществляет раннюю диагностику, определение распространенности и степени выраженности воспалительных и структурных изменений в слизистой оболочке обследуемых органов у больных с различной хронической патологией пищевода, желудка, двенадцатиперстной и толстой кишок.
Энодскопия, пищевод, желудок, кишечник
Короткий адрес: https://sciup.org/140188721
IDR: 140188721 | УДК: 616.3-002-072.1
Digital endoscopy in early diagnostics of inflammatory, destructive and structural changes of the digestive path
Diagnostic possibilities digital videoendoscopy with application of NBI-technology for revealing of inflammatory, destructive and structural changes of a mucous membrane of a gastroenteric path are studied. On the big clinical material (2115 patients: 1121 - group of supervision and 994 - comparison group, at use fiber optic endoscopies) it is shown that the given technique with high degree of reliability carries out early diagnostics, definition of prevalence and degree of expressiveness of inflammatory and structural changes in a mucous membrane of surveyed bodies at patients with a various chronic pathology of a gullet, a stomach, duodenal and thick guts.
Текст научной статьи Цифровая эндоскопия в ранней диагностике воспалительных, деструктивных и структурных изменений пищеварительного тракта
Актуальность
Основным современным методом диагностики воспалительных и деструктивных заболеваний желудочнокишечного тракта (ЖКТ) является эндоскопия. Она позволяет визуально оценить состояние слизистой оболочки пищевода, желудка, двенадцатиперстной и толстой кишок и произвести прицельный забор материала для морфологического исследования. Внедрение цифровой видеоэндоскопии с различными уточняющими визуальными возможностями способствовало значительному улучшению детальной оценки выявляемой патологии, уточнению ее наличия, локализации, глубины, формы и размеров [4, 7].
Одной из таких уточняющих визуальных технологий при проведении эндоскопических обследований органов пищеварения в последние годы является NBI-система визуализации [1, 6, 8, 9]. Данная методика способствует выявлению хронических воспалительных заболеваний на ранних стадиях [2, 3].
Цель исследования : изучение диагностических возможностей цифровой видеоэндоскопической системы с NBI-технологией для выявления воспалительных, деструктивных и структурных изменений слизистой оболочки различных отделов ЖКТ, в сравнении с эндоскопическим оборудованием предшествующих поколений.
Материалы и методы
Характеристика клинических групп. Обследовано 2115 больных: 1121 пациент с различной патологией ЖКК обследован с применением NBI-системы визуализации
(группа наблюдения) и 994 (группа сравнения) – осмотрены в обычном световом режиме. В основной группе было 506 мужчин и 615 женщин в возрасте от 16 до 85 лет; средний возраст – 39,6±13,8 года. Группу сравнения составили 523 мужчины и 471 женщин в возрасте от 18 до 74 лет; средний возраст – 42,6±12,8 года.
Из 1121 обследованного в группе наблюдения эндоскопическое исследование верхних отделов ЖКТ (эзофагогастродуоденоскопия, ЭГДС) произведено 969 пациентам и 152 – эндоскопическое исследование толстой кишки (колоноскопия, КС).
По характеру выявленной патологии пациенты группы наблюдения распределились следующим образом: признаки ГЭРБ с рефлюкс-эзофагитом отмечены у 458 (47,3%) из 969 пациентов, поверхностный гастрит – у 727 (75,0%), эрозивный гастрит – у 131 (13,5%), атрофический гастрит – у 111 (11,5%) больных. У 864 (89,2%) при проведении гастродуоденоскопии с использованием NBI-технологии наряду с хроническим воспалением желудка выявлено хроническое воспаление слизистой оболочки двенадцатиперстной кишки (дуоденит), которое также имело различную степень выраженности и распространенности. Во всех случаях при проведении исследования установлена локализация воспаления, диагностирован тип дуоденита. Язвенная болезнь желудка и двенадцатиперстной кишки диагностирована у 156 (16,1%) из 969 обследованных: у 66 (42,3%) дефекты локализовались в желудке, у 75 (48,1%) – в двенадцатиперстной кишке, у 15 (9,6%) – дефекты установлены желудке и двенадцатиперстной кишке. У 134 (88,2%) из 152 при выполнении КС

выявлены признаки хронического поверхностного колита, у 12 (7,9%) – хронического атрофического колита, у 6 (3,9%) – язвенно-некротические изменения слизистой оболочки различной степени выраженности.
В группе сравнения эндоскопические исследования произведены 994 больным: ЭГДС – 838 и КС – 156. Диагностирована следующая патология: ГЭРБ с хроническим рефлюкс-эзофагитом – у 126 (15,0%) пациентов, поверхностный гастрит – у 687 (82,0%) больных, эрозивный – у 125 (14,9%) обследованных, атрофический – у 26 (3,1%) пациентов. Наряду с хроническим гастритом, у 243 (29,0%) из 838 обследованных пациентов диагностированы признаки хронического дуоденита. Язвенные поражения диагностированы у 31 (3,7%) из 838 больных, в том числе у 19 (61,3%) – в желудке, у 10 (32,3%) – в двенадцатиперстной кишке и у 2 (6,5%) – в желудке и двенадцатиперстной кишке. При колоноскопии у 148 (94,9%) из 156 больных установлен хронический поверхностный колит различной степени выраженности, у 7 (4,5%) – атрофический колит, у 1 (0,6%) – солитарная язва.
Характеристика методов обследований
В группе наблюдения больных обследовали на аппаратуре EVIS EXERA-II с NBI-системой визуализации; для выполнения ЭГДС применяли аппарат GIF H180, для КС – CF H180AL. Исследования в группе сравнения проводили обычными световолоконными эндоскопами: GIF-XQ 40 (для ЭГДС) и CF-40L (для КС), а так же видеоэндоскопи-ческими аппаратами первого поколения GIF-Q 160 (для ЭГДС) и CF-Q160L (для КС) на системе EVIS EXERA-I. Вся эндоскопическая аппаратура в обеих группах – производства фирмы «OLYMPUS», Япония. Для описания визуальной картины слизистой оболочки при осмотре в обычном световом режиме использовали международную эндоскопическую классификацию OMED [5]. Для оценки визуальной картины при исследовании в NBI-режиме применяли новые критерии, разработанные нами ранее [2, 3].
Пациентам группы наблюдения (509 из 969, 52,1%) и группы сравнения (269 из 838, 32,1%) при ЭГДС, а также 69 (45,4%) из 152 пациентов группы наблюдения, и 50 (32,0%) из 156 группы сравнения при КС проводили биопсию с последующим гистологическим исследованием полученного материала. Забор материала для гистологического исследования, с целью морфологического подтверждения воспалительных изменений, производили из наиболее визуально измененных участков слизистой оболочки, с учетом данных, полученных при исследовании в NBI-режиме визуализации или световой эндоскопии. Все морфологические исследования в обеих группах выполнялись одним врачом-патоморфологом.
Статистическая обработка полученных данных проводилась с помощью программы STATISTIKA-6 (StatSoft, США) . Применен регрессионный анализ, анализ факторной структуры изучаемых признаков с помощью метода главных компонент. Соответствие результатов визуальной картины в NBI-режиме и результатов биопсии оценивалась методом анализа канонических корреляций. Различия считали достоверными при р<0,001.
Результаты и их обсуждение
Эндоскопические признаки ГЭРБ с хроническим рефлюкс-эзофагитом диагностированы у 458 (47,3%) из 969 обследованных. У большинства (353 из 458, 77,1%) больных были установлены признаки хронического катарального эзофагита, у 78 (17,0%) из 458 отмечены различной степени выраженности и распространенности эрозивные изменения, у 27 (5,9%) – эрозивно-язвенные и язвенные поражения, в том числе рубцовые.
О наличии хронического воспаления слизистой пищевода, прежде всего при его минимальной выраженности, можно судить только по степени деформации («зазубренности») Z-линии, которая иногда визуализируется только при обследовании в NBI-режиме (рис. 1).
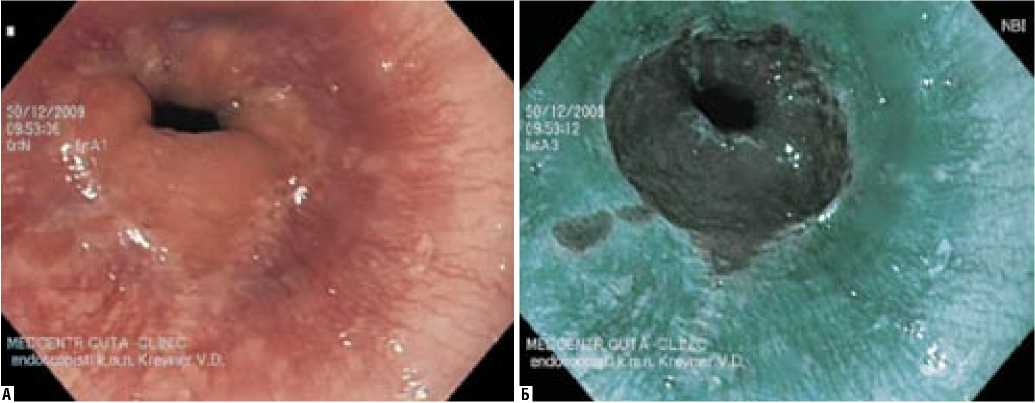
Рис. 1. Эндоскопическая картина хронического рефлюкс-эзофагита при осмотре в обычном (А) и NBI (Б) режимах

При этом следует отметить, что слизистая пищевода выше Z-линии при осмотре в NBI-режиме в отсутствие воспаления имеет характерное светло-изумрудное (синезеленое) свечение.
Эрозивные и эрозивно-язвенные поражения слизистой пищевода при исследовании в NBI-режиме диагностировали либо по «дефектам» свечения, либо по наличию перифокального воспаления, наиболее отчетливо визуализируемому только при исследовании в NBI-режиме (рис. 2).
Свечение слизистой при осмотре в NBI-режиме имеет характерную особенность в виде насыщенного, темного сине-зеленого свечения.
Обследование больных с применением NBI-режима повысило возможность диагностики «пищевода Барретта» до 100%, характеризующегося наличием так называ- емых «малых и больших сегментов», которые в новой системе визуализации отчетливо визуализируются в контрасте к окружающим участкам слизистой (рис. 3).
Эндоскопические признаки воспалительных изменений слизистой оболочки желудка и двенадцатиперстной кишки различной степени выраженности при обследовании в NBI-режиме имеют свои особенности: при минимальном воспалении – с сиреневым свечением различной степени выраженности, при умеренно выраженном воспалении – с насыщенным сиреневым свечением, местами с диффузно распространенными очагами умеренно выраженного сине-зеленого свечения. При выраженном воспалении слизистая приобретает насыщенное синее или сине-зеленое свечение, при этом данные изменения носят, как правило, диффузный мозаично распространенный характер.
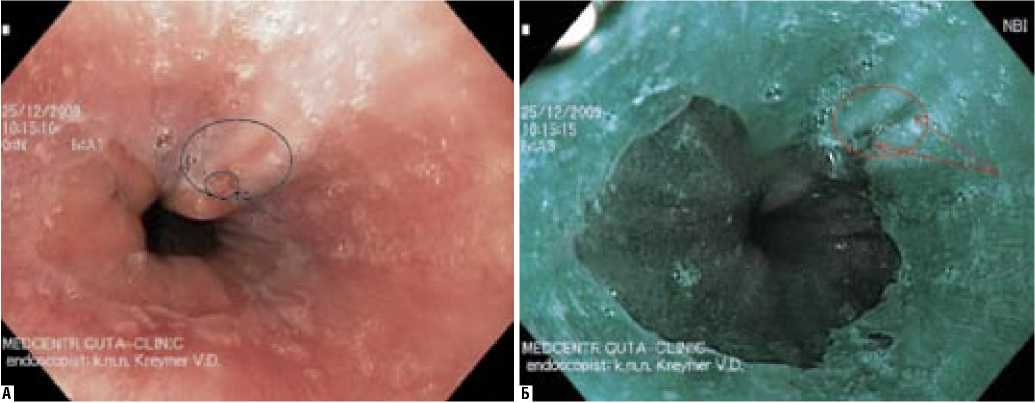
Рис. 2. Эндоскопическая картина эрозивно-язвенного рефлюкс-эзофагита при осмотре в обычном (А) и NBI (Б) режимах
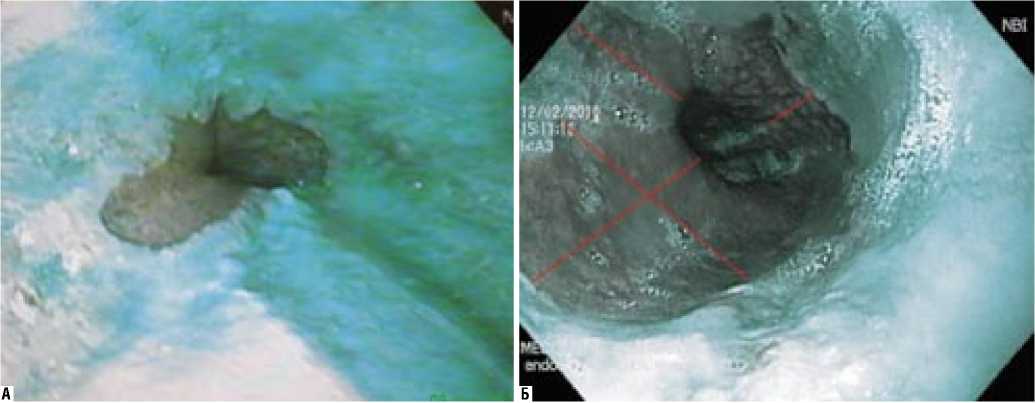
Рис. 3. Эндоскопическая диагностика «пищевода Барретта» при осмотре в NBI режиме: «малый» (А) и «большой» (Б) сегменты
У 98 (19,3%) из 509 обследованных в группе наблюдения при морфологическом изучении биоптатов слизистой оболочки желудка установлена кишечная метаплазия различных типов. Следует подчеркнуть, что на фоне сине-зеленого свечения морфологически подтвержденные изменения диагностированы у 96 (98,0%) из 98 больных. Аналогичный показатель в группе сравнения (у 44 из 269) составил 16,4%, р<0,001. Слизистая оболочка желудка у больных с кишечной метаплазией при осмотре в NBI-режиме имеет характерное очаговое насыщенное синее или сине-зеленое свечение, резко отличающееся от аналогичных очагов при воспалении. Последнее обстоятельство сделало возможным практически 100%-ное выявление очагов структурных изменений.
При проведении колоноскопии с применением NBI-системы визуализации, у 134 (88,2%) из 152 больных группы наблюдения выявлены признаки хронического поверхностного колита. Диагностированы как очаговые, так и диффузные воспалительные изменения слизистой оболочки толстой кишки различной степени выраженности.
При осмотре слизистой оболочки толстой кишки в отсутствие воспаления отчетливо визуализируется сосудистый рисунок, имеющий характерное зеленое свечение. При этом окружающая слизистая имеет бледный сиренево-серый цвет (рис. 4).
Слизистая с признаками минимального воспаления (у 51 из 134, 38,1%) при осмотре в NBI-режиме имеет специфическое незначительно выраженное зеленое свечение, отмечаемое в основном перивазально (рис. 5).
При наличии умеренно выраженного воспаления (у 72 из 134, 53,7%) слизистая приобретает умеренно выра-
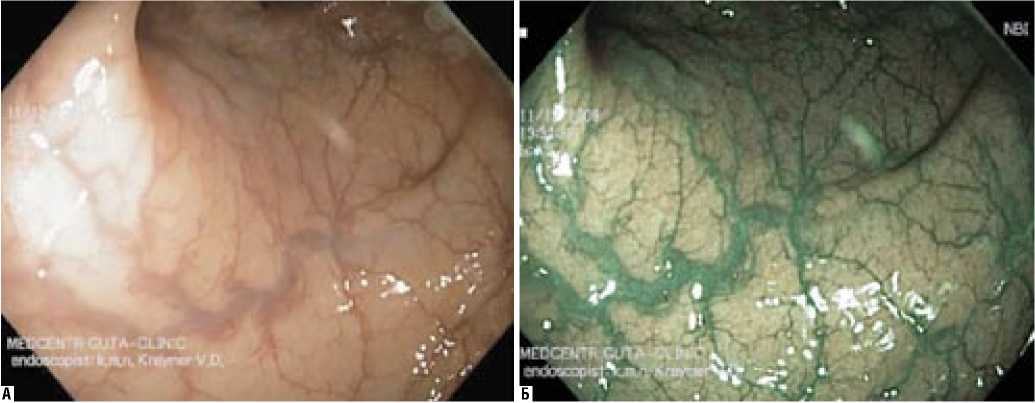
Рис. 4. Эндоскопическая картина при осмотре в обычном (А) и NBI (Б) режимах, при отсутствии воспаления
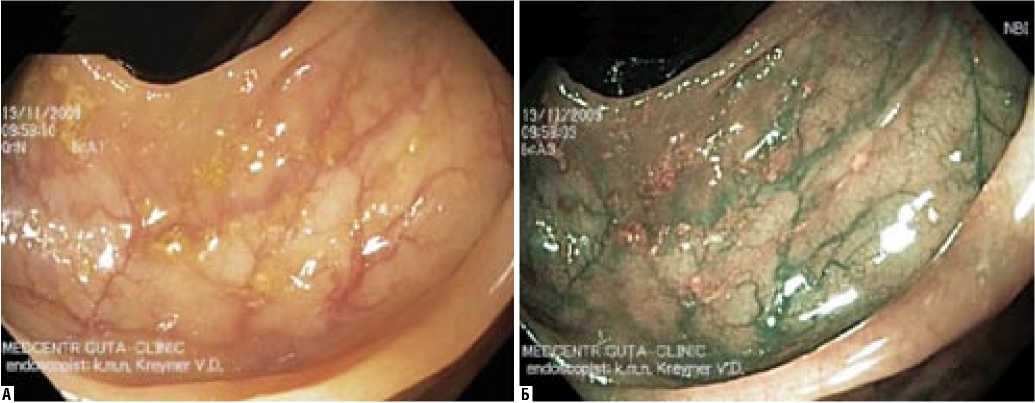
Рис. 5. Эндоскопическая картина при осмотре в обычном (А) и NBI (Б) режимах, при минимальном воспалении
женное специфическое светло-зеленое свечение, на фоне которого более отчетливо визуализируется сосудистый рисунок, в том числе и мелкого калибра, который имеет более насыщенный в сравнении с воспалительным фоном зеленый цвет (рис. 6).
У 11 из 134 (8,2%) больных при осмотре в NBI-режиме диагностировали выраженные очаговые и диффузно распространенные воспалительные изменения слизистой оболочки толстой кишки в виде насыщенного зеленого свечения; сосудистый рисунок при этом практически не визуализировался (рис. 7).
Исследование в NBI-режиме сделало возможным отчетливую визуальную диагностику демаркационной зоны воспаления (рис. 8).
Морфологические исследования биоптатов у больных с различными степенями выраженности визуальных изменений в NBI-режиме выявило гистологические признаки соответствующих степеней выраженности воспаления.
При эндоскопическом исследовании с использованием NBI-технологии у 6 больных диагностированы язвенно-некротические изменения, в том числе обусловленные наличием болезни Крона и неспецифического язвенного колита. У одного больного, по результатам проведенного морфологического исследования установили сочетание обоих заболеваний. Применение NBI-системы визуализации у ряда обследованных способствовало диагностированию рубцово-язвенных изменений, которые при исследовании в обычном световом режиме были практически трудно различимы (рис. 9).
Сопоставляя данные эндоскопической картины в основной и контрольной группах при исследовании
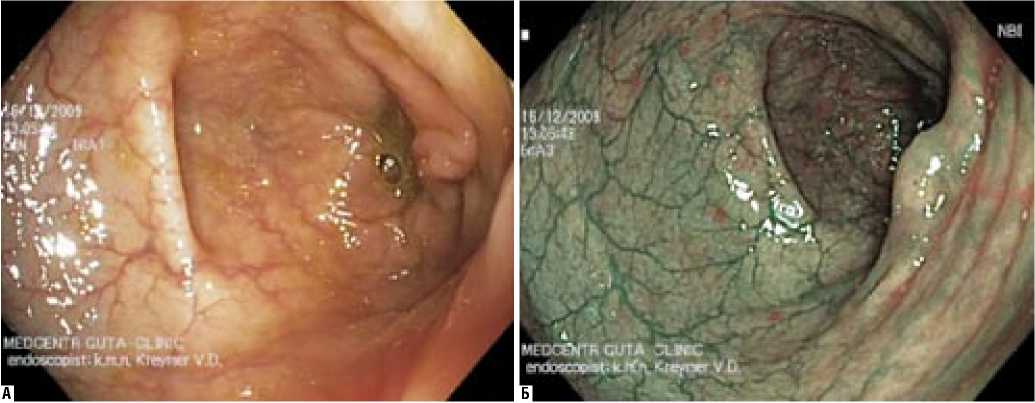
Рис. 6. Эндоскопическая картина при осмотре в обычном (А) и NBI (Б) режимах, при умеренном воспалении

Рис. 7. Эндоскопическая картина при осмотре в обычном (А) и NBI (Б) режимах, при выраженном воспалении
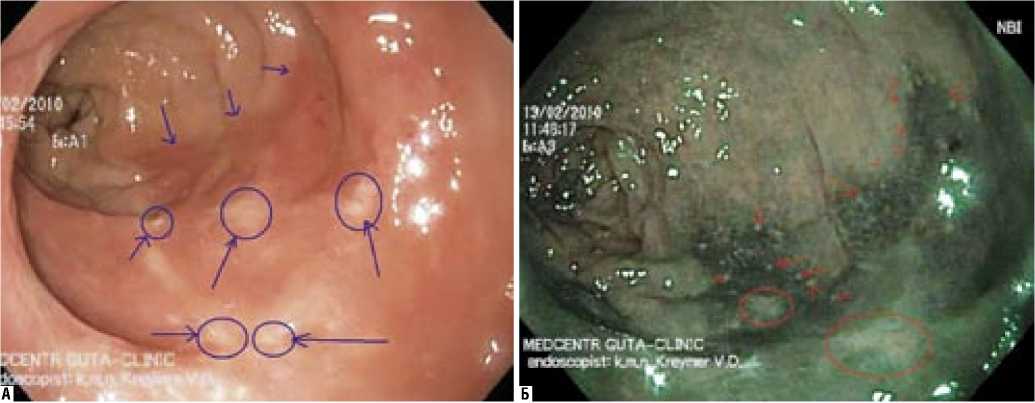
Рис. 8. Зона демаркации воспаления при осмотре в обычном (А) и NBI (Б) режимах
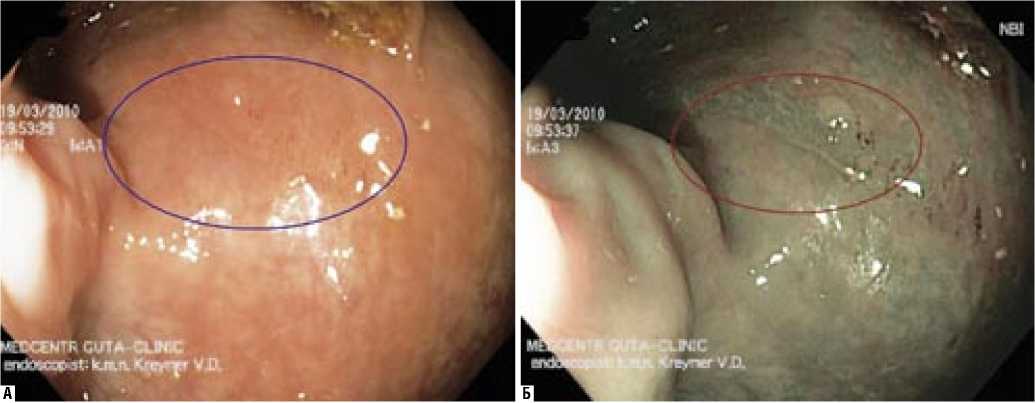
Рис. 9. Диагностика рубцово-язвенных изменений: эндоскопическая картина при осмотре в обычном (А) и NBI (Б) режимах
в обычном и NBI-режимах визуализации исходили из предположения, что свечение слизистой в NBI-режиме зависит от наличия и степени выраженности воспаления. Обратили внимание, что в основной группе число больных с минимальными воспалительными изменениями, выявленными при обследовании в NBI-режиме более, чем в 2 раза превышает число больных с аналогичными изменениями в контрольной группе (37,5% и 16,9%, соответственно; р<0,001). Число обследованных с максимально выраженными воспалительными изменениями в основной группе значительно меньше числа больных с подобными изменениями в контрольной группе (7,6% и 38,2%, соответственно; р<0,001). Разница в числе больных с выявленными воспалительными изменениями средней степени выраженности в обеих группах (54,9% – в основной и 44,9% – в контрольной) не превысила пределов погрешности (не более 10%, р>0,05).
Статистическая обработка полученных данных методом ранговой корреляции Спирмена установила соответствие между степенью выраженности воспаления, типом воспаления и эндоскопической картиной при исследовании в NBI-режиме. Степень тесноты корреляционных связей между признаками «NBI-зеленый» и «выраженность воспаления» составила r>0,7, что соответствует высокой тесноте корреляционной связи.
Обсуждение полученных результатов
Видеоэндоскопия с NBI-системой позволяет проводить осмотр в узком сине-зеленом спектре световой волны (415–445 нм) [1]. Это улучшает визуализацию поверхностных структурных изменений в слизистой оболочке, в том числе, сосудистые, воспалительно-деструктивные, а также ранние клеточные изменения по типу метаплазии [2, 6, 7]. Изменение цветового режима визуализации, при
переходе с обычного на NBI-режим, существенно меняет эндоскопическую картину. Отчетливо просматриваются сосудистые структуры, их изменения, деформация. Четко визуализируются очаги периваскулярного воспаления.
NBI система визуализации повысила до 100% диагностику ГЭРБ с хроническим рефлюкс-эзофагитом и «пищеводом Барретта», а также очагов кишечной метаплазии в желудке (до 98%–100%); улучшила диагностику минимальных воспалительных и деструктивных изменений в двенадцатиперстной кишке: отмечено повышение выявляемости на 23%; повысила выявляемость патологии толстой кишки до 37,5% (р<0,001). Чувствительность и специфичность метода при обследовании различных отделов желудочно-кишечного тракта составили 99,8% и 79%, соответственно.
Сопоставление данных осмотра в обычном и NBI-режиме свидетельствует о лучшей диагностике воспаления слизистой оболочки различных отделов пищеварительного тракта при NBI-режиме по наличию, распространенности и интенсивности сине-зеленого и/или зеленого свечения. Интенсивность сине-зеленого и/или зеленого свечения в NBI-режиме визуализации делает возможным определение степени выраженности воспаления. Данная система визуализации сделала возможным диагностику ранее трудно визуализируемых воспалительно-деструктивных и эрозивно-язвенных изменений, в том числе на стадии неполной эпителизации, что было трудно разрешимой задачей при исследовании в обычном световом режиме.
Выводы (таким образом):
-
1. Применение NBI-методики при выполнении стандартного эндоскопического обследования повышает выявляемость воспалительно-деструктивных и структурных изменений в слизистой оболочке различных отделов желудочно-кишечного тракта. При этом определяется корреляционная зависимость между интенсивностью свечения слизистой в NBI-режиме и активностью воспаления. Степень тесноты корреляционной связи r>0,7 (высокая).
-
2. Визуальная картина при исследовании различных отделов желудочно-кишечного тракта в NBI-режиме позволяет более точно определить локализацию, степень выраженности и распространенность воспаления. Исследование в NBI-режиме сделало возможным отчетливую визуализацию не только очагов воспаления, но и демаркационной зоны воспаления. Это позволяет более точно выполнять забор биопсионного материала для проведения дальнейших морфологических исследований, что достоверно повышает диагностическую значимость последних.
-
3. Исследование в NBI-режиме достоверно улучшило диагностику кишечной метаплазии различных типов в слизистой оболочке желудка, на основании четкой визуализации этих очагов, по сравнению с результатами световолоконной эндоскопии (98%–100% и 16,4%, соответственно), р<0,001.
Список литературы Цифровая эндоскопия в ранней диагностике воспалительных, деструктивных и структурных изменений пищеварительного тракта
- Кашин С.В. Узкоспектральная и увеличительная эндоскопия -новые возможности диагностики пищевода Баррета/С.В. Кашин//Возможности NBI в эндоскопической диагностике заболеваний верхних отделов желудочно-кишечного тракта. -Москва: Издание ООО «ОЛИМПАС», 2007. -С. 3-9.
- Креймер В.Д. Эффективность новой NBI-технологии при эндоскопическом обследовании пациентов с хроническим гастритом/В.Д. Креймер, В.П. Тюрин, Е.А. Коган, А.Л. Пурунджан//Клиническая медицина. -2008. -№ 12. -С. 43-47.
- Креймер В.Д. Хронические дуодениты: новые аспекты эндоскопической диагностики с использованием NBI-технологии./В.Д. Креймер, В.П. Тюрин, А.Л. Пурунджан, Е.А. Коган//Клиническая медицина. -2009. -№ 3. -С. 45-49.
- Малихова О.А. Роль новейших технологий в эндоскопической диагностике и оценке эффективности лечения лимфом желудка/О.А. Малихова, Б.К. Поддубный, Ю.П. Кувшинов, И.П. Фролова//Consilium Medicum. -серия «Современная онкология». -2005. -Т. 7, № 3. -С. 16-28.
- Маржатка З. -Терминология, определение терминов и диагностические критерии эндоскопии пищеварительного тракта/З. Маржатка. -Бад-Хомбург: Нормед, 1996. -136 с.
- Новые возможности эндоскопического скрининга рака пищеварительной системы [Устный доклад]/С.В. Кашин [и др.]. -Материалы 14 Российсской Гастроэнтерологической Неделе. -М. -2006.
- A new method of diagnosing gastric intestinal metaplasia: narrow-band imaging with magnifying endoscopy/N Uedo [et al.]//Endoscopy. -2006. -Vol. 38, № 8. -С. 819-824.
- Correlation between narrow band imaging and nonneoplastic gastric pathology: a pilot feasibility trial/A Bansal [et al.]//Gastrointest Endosc. -2008. -Vol. 67, № 2. -С. 210-216.
- Kaltenbach T. A randomised tandem colonoscopy trial of narrow band imaging versus white light examination to compare neoplasia miss rates/T. Kaltenbach, S. Friedland, R. Soetikno//Gut. -2008. -Vol. 57, № 10. -С. 1406-1412.


