Цифровая видеоэндоскопия в диагностике заболеваний желудка и двенадцатиперстной кишки струк
Автор: Креймер В.Д., Тюрин Владимир Петрович, Пурунджан А.Л., Коган Е.а
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Статья в выпуске: 1 т.4, 2009 года.
Бесплатный доступ
Целью настоящего исследования было изучение эффективности новой цифровой видеоэндоскопической NBI - диагностики в выявлении различной хронической патологии желудка и двенадцатиперстной кишки, определении ее распространенности и степени выраженности воспалительных изменений в слизистой оболочке обследуемых органов. Обследовано 980 пациентов с различной хронической патологией желудка и двенадцатиперстной кишки, в том числе 305 больных обследовано аппаратом GIF-H180 EVIS Exera-II («Olympus», Япония) с NBI-системой (основная группа) и 675 больных - обычными световолоконными и видеоэндоскопами эндоскопами GIF-Q40 и GIF-Q160 EVIS Exera-I («Olympus», Япония) (контрольная группа). Оценивали признаки воспаления, его распространенность и степень выраженности. Впервые статистически достоверно установлено соответствие между наличием воспаления слизистой оболочки желудка, типом гастрита, эндоскопической картиной в NBI-режиме и результатами гистологических исследований. Очаги воспаления и кишечной метаплазии имеют определенную визуальную картину: в NBI-режиме они «прокрашиваются» соответственно в различной степени выраженности сиреневый и в насыщенный синий цвет. Распространенность очагов «прокрашивания» свидетельствует о распространенности воспаления и (или) метаплазии. Использование NBI-методики при выполнении рутинной ЭГДС повышает уровень выявляемости кишечной метаплазии до 81-100% (р
Цифровая видеоэндоскопия, nbi-диагностика, хронические гастриты, кишечная метаплазия
Короткий адрес: https://sciup.org/140187725
IDR: 140187725 | УДК: 616.33/.342-072.1
Текст научной статьи Цифровая видеоэндоскопия в диагностике заболеваний желудка и двенадцатиперстной кишки струк
Ведущая роль в диагностике заболеваний желудка и двенадцатиперстной кишки принадлежит эндоскопическому методу, который позволяет произвести визуальную оценку слизистой оболочки, определить распространенность воспаления, получить материал для морфологического исследования [5, 6], а так же подтвердить наличие, локализацию, глубину, форму и размеры поражений [2].
Дальнейшее повышение эффективности эндоскопических методов диагностики связано с их техническим совершенствованием. На протяжении нескольких десятилетий для определения наличия, локализации и распространенности патологических процессов в слизистой оболочке органов пищеварения при проведении эндоскопических исследований применяют прижизненные красители [8]. В последние годы, с появлением новых цифровых виде-оинформационных эндоскопических систем, выявление очагов воспаления и возможных более тяжелых струк- турных изменений в морфологии слизистой оболочки желудка и кишечника значительно упростилось в связи с использованием электронного метода NBI – диагностики (Narrow Band Imaging): спектральной визуализации изображения в узком диапазоне световых волн [9–12].
Целью настоящего исследования было изучение эффективности новой цифровой видеоэндоскопической NBI – диагностики в выявлении различной хронической патологии желудка и двенадцатиперстной кишки, определении ее распространенности и степени выраженности воспалительных изменений в слизистой оболочке обследуемых органов.
Материалы и методы
Характеристика клинических групп. С целью изучения диагностических возможностей новой цифровой видеоинформационной системы с использованием NBI-технологии, нами обследовано 980 пациентов с различной хронической патологией желудка и двенадцатиперстной кишки, в том числе 305 больных обследовано аппаратом с NBI-системой (основная группа), 675 больных обследованы с использованием обычных световолоконных и видеоэндоскопов (контрольная группа).
В основной группе мужчин было – 139, женщин – 166. Возраст обследованных колебался от 14 до 77 лет. Средний возраст составил 38,6 ± 10,8 года. Контрольная группа представлена 468 мужчинами и 207 женщинами. Возраст больных колебался от 16 до 74 лет. Средний возраст составил 39,3 ± 1 2,3 года.
Пациенты основной группы по характеру выявленной патологии распределились следующим образом: у 279 (91,5%) диагностированы различные типы хронического гастрита (ХГ), у 26 (8,5%) – язвенная болезнь желудка и двенадцатиперстной кишки (ЯБЖ и ДК), у 214 (70,2%) наряду с указанной выше патологией, диагностированы различные типы хронического дуоденита (ХД).
У 214 (76,7%) из 279 обследованных пациентов с ХГ установлен поверхностный хронический гастрит, у 9 (3,2%) больных – атрофический гастрит, у 56 пациентов (20,1%) – эрозивный хронический гастрит. Из 26 больных с ЯБЖ и ДК у 8 (30,8%) язвенные дефекты слизистой определены в желудке и у 18 (69,2%) – в двенадцатиперстной кишке. Из 214 больных с эндоскопическими признаками ХД у 192 (89,7%) выявлены неэрозивные формы и у 22 (10,3%) – эрозивные. Из 192 больных с неэрозивным ХД у 114 (59,4%) воспалительные изменения диагностированы в постлуковичных отделах, у 78 (40,6%) воспалительный процесс был органичен проксимальным отделом кишки (луковица). У 16 (72,7%) больных с эрозивным ХД изменения выявлены в луковице, у 6 (27,3%) – в постлуковичных отделах.
Из 675 больных контрольной группы у 650 (96,3%) установлен ХГ различных типов, у 25 (3,7%) – ЯБЖ и ДК, у 185 (27,4%) с выявленной патологией желудка и двенадцатиперстной кишки были эндоскопические признаки хронического дуоденита. У 533 (82,0%) из 650 пациентов с различными типами хронического гастрита выявлены признаки поверхностного гастрита различной степени активности и выраженности, у 97 (14,9%) – эрозивного поражения, у 20 (3,1%) – признаки атрофического гастрита. Из 25 больных с язвенной болезнью желудка и двенадцатиперстной кишки у 9 (36,0%) установлены язвы желудка, у 16 (64,0%) – язва двенадцатиперстной кишки, в том числе у 14-ти – в луковице и у 2-х – в постлуковичных отделах. У 148 (80,0%) из 185 больных с эндоскопическими признаками ХД выявлены признаки хронического проксимального дуоденита (бульбит), у 37 (20,0%) – дистальный дуоденит в нисходящей части двенадцатиперстной кишки, у 16 больных (8,6%) воспалительные изменения были на протяжении всей кишки. Эрозивные изменения слизистой кишки диагностированы у 11 (5,9%) из 185 больных.
Характеристика методов обследований. Эндоскопические исследования в основной группе проводили аппаратом GIF-H180 EVIS Exera-II («Olympus», Япония), оснащенной NBI-системой. Во время эндоскопического исследования в NBI-режиме, обращали внимание на цветовые характеристики слизистой оболочки желудка. Оценивали зависимость изменений цвета слизистой оболочки от наличия и степени выраженности воспалительных изменений [4].
Для эндоскопического обследования больных в контрольной группе применяли световолоконный эндоскоп GIF-Q40 («Olympus», Япония), а так же видеоэндоскопи-ческая система первого поколения GIF-Q160 EVIS Exera-I («Olympus», Япония). Для описания визуальной картины слизистой оболочки желудка при осмотре в обычном режиме освещения использовали эндоскопический раздел Сиднейской классификации хронических гастритов (1990). Визуальная картина проявлений воспалительных изменений характеризовалась различной степенью выраженности гиперемии: от минимальной до выраженной, с отеком.
Всем больным проводили биопсию с последующим гистологическим исследованием полученного материала. В основной группе забор материала для гистологического исследования выполняли из наиболее визуально измененных участков слизистой оболочки желудка с учетом данных, полученных в NBI-режиме, с целью морфологического подтверждения воспалительных изменений, а также возможных структурных изменений в виде кишечной метаплазии и/или дисплазии в желудке. В контрольной группе забор материала для гистологических исследований осуществляли по стандартной методике взятия материала: из участков слизистой оболочки антрального отдела желудка по малой кривизне, а также из зон перифокального воспаления при выявлении эрозивно-язвенных поражений. Материал для гистологических исследований фиксировали в 10% нейтральном формалине и заливали в парафин. Серийные парафиновые срезы окрашивали гематоксилином и эозином, по Гимза, ставили PAS-реакцию. Степень активности и выраженности хронического воспаления в слизистой желудка определяли в соответствии с визуально-аналоговой шкалой по Сиднейской классификации [1]. Гистологические исследования биопсионного материала в обеих группах производили в одной лаборатории одним врачом-морфологом.
Статистическую обработку полученных данных проводили с помощью регрессионного анализа, анализа факторной структуры изучаемых признаков с помощью метода главных компонент. Соответствие результатов визуальной картины в NBI-режиме и результатов биопсии оценивали методом анализа канонических корреляций. Различия считали достоверными при р<0,05.
Результаты и их обсуждение
Оценку эндоскопической картины слизистой оболочки желудка и двенадцатиперстной кишки при осмотре в NBI-режиме проводили путем определения цветности.
У 223 (79,9%) из 279 больных выявлены неэрозивные формы хронического гастрита. При этом установлены как очаговые, так и диффузные воспалительные изменения слизистой оболочки желудка (СОЖ) различной степени выраженности. Слизистая с признаками минимального воспаления при осмотре в NBI-режиме имеет умеренный сиреневый цвет; при наличии умеренно выраженного воспаления слизистая приобретает насыщенный сиреневый цвет; при значительно выраженном воспалении слизистая «окрашена» в насыщенный сиреневый цвет с диффузно мозаично расположенными очагами ненасыщенного синего цвета (рис. 1).
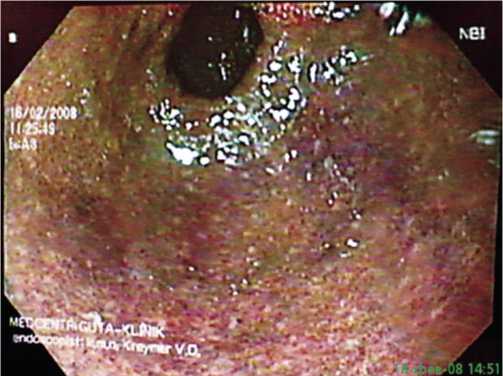
Рис. 1.
Гистологическое исследование биоптатов у больных с минимальными изменениями в NBI-режиме выявило слабую или умеренную инфильтрацию собственной пластинки слизистой лимфоплазмаклеточными и гисти-оцитарными элементами с примесью нейтрофильных лейкоцитов, в отдельных случаях с примесью эозинофилов, что соответствовало хроническому поверхностному гастриту низкой, умеренной или высокой степени активности и выраженности.
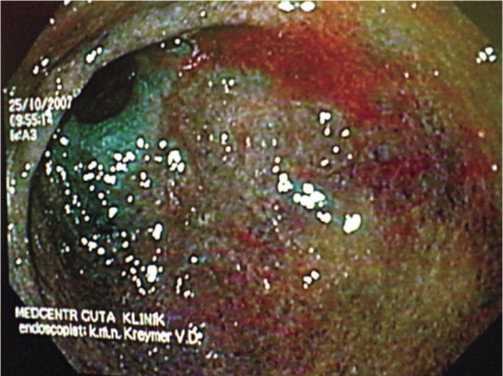
Рис. 2.
В ряде случаев при осмотре в NBI-режиме визуализировали выраженные изменения окраски слизистой оболочки желудка в насыщенный синий или сине-зеленый цвет. Данные изменения имели преимущественно очаговый характер (рис. 2). При гистологическом исследовании из этих участков отмечали лимфоплазмаклеточную и гистиоцитарную инфильтрацию собственной пластинки слизистой с примесью нейтрофильных лейкоцитов; железы в большинстве случаев уменьшены в количестве с явлениями различных видов (полная или неполная) кишечной метаплазии (рис. 3).
При эндоскопическом исследовании с использованием NBI-технологии у 214 больных выявлены признаки хронического воспаления двенадцатиперстной кишки, а у 192 (89,7%) из них – неэрозивные формы хронического дуоденита. При этом установлены как очаговые, так и диффузные воспалительные изменения слизистой оболочки двенадцатиперстной кишки различной степени выраженности. Слизистая с визуальными признаками минимального воспаления при использовании NBI-технологии, как и при исследовании желудка, имеет преимущественно сиреневый цвет минимальной или умеренной степени выраженности. При наличии умеренно выраженного воспаления слизистая приобретает насыщенный сиреневый цвет. При выраженном воспалении слизистая «окрашена» в насыщенный сиреневый цвет с диффузно мозаично расположенными очагами насыщенного синего цвета (рис. 4). Гистологическое исследование биопта-тов у больных с сиреневым окрашиванием различной интенсивности в NBI-режиме выявило неравномерное склерозирование, слабую или умеренную инфильтрацию собственной пластинки слизистой лимфогистиоцитар-ными элементами, гиперплазию покровного эпителия и эпителия крипт, отсутствие желез и гиалинизацию стенок микрососудов. Все описанные признаки соответствовали
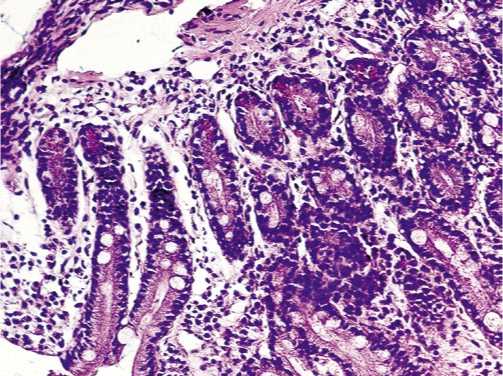
Рис. 3.
хроническому дуодениту умеренной степени активности (рис. 5). При гистологическом исследовании биоптатов у пациентов с синим окрашиванием слизистой отмечена отечность собственной пластинки, неравномерная инфильтрация лимфоплазмаклеточными элементами с примесью нейтрофильных лейкоцитов, что соответствовало хроническому дуодениту с выраженным воспалением (рис. 6).
При исследовании в NBI-режиме пациентов с эрозивными поражениями слизистой оболочки желудка и двенадцатиперстной кишки отмечали перифокальное воспаление в виде различной степени выраженности синего или сине-зеленого «прокрашивания». По наличию такого перифокального «свечения» у 8 больных выявлены эрозивные изменения в желудке и у 5-и – в двенадцатиперстной кишке.
Исходя из предположения, что цвет слизистой оболочки желудка и двенадцатиперстной кишки при эндоскопическом исследовании в NBI-режиме у больных с различными типами хронического гастрита и дуоденита является следствием наличия, и выраженности воспалительных, а также структурных изменений в слизистой (метаплазии, дисплазии), были сопоставлены данные эндоскопической картины в обычном и NBI-режимах с типами хронического гастрита и дуоденита.
При сопоставлении результатов эндоскопической картины в основной и контрольной группах с типами гастритов установлено (табл. 1), что общее число обследованных больных с аналогичной патологией в обеих группах находится в пределах погрешности (не более 10%). Общее количество метаплазий, выявленных при гистологическом исследовании биопсионного материала, составил: 49 (17,6%) из 279 – в основной группе и 104 (16,0%) из 650 больных в контрольной группе с хроническими гастритами, что свидетельствовало об отсутствии различий между ними (р>0,05).
Перераспределив больных с метаплазией в зависимости от визуально выявленных изменений со стороны слизистой оболочки желудка в NBI- и обычном режимах, мы отметили определенную закономерность. Так, в основной группе изменения морфологии выявлены у 38 (80,9%) из 55 пациентов при неэрозивных формах гастрита на фоне синего цвета слизистой оболочки и у 3 (1,7%) из 224 больных при неэрозивных формах гастрита на фоне сиреневого цвета слизистой оболочки. В контрольной группе метаплазии на фоне неэрозивных форм гастрита выявлены у 52 (9,4%) из 553 больных (р<0,01).
Различные типы метаплазии при эрозивном гастрите были выявлены у 8 (100%) из 8 больных основной группы на фоне синего цвета слизистой оболочки желудка в NBI-режиме исследования. Метаплазия при эрозивном гастрите на фоне сиреневой окраски слизистой оболочки ни у одного из 48 больных выявлена не была. В контрольной группе метаплазия различной степени выраженности отмечена у 52 (53,6%) из 97 больных с эрозивным гастритом. Вариационная зависимость между признаками «синий
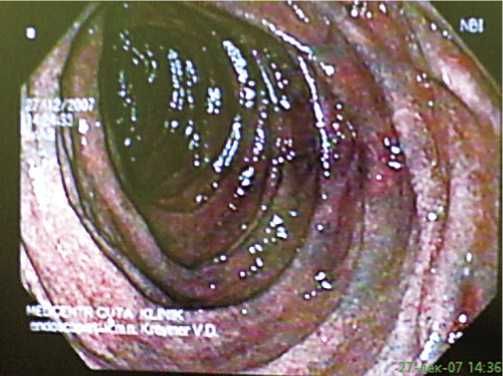
Рис. 4.
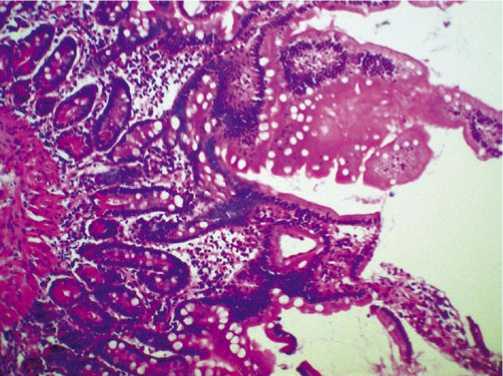
Рис. 5.
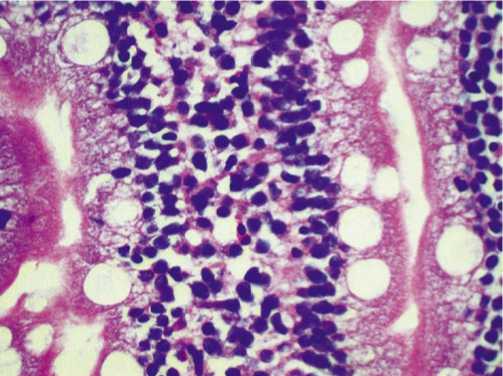
Рис. 6.
Табл. 1. Распределение больных с различными типами хронического гастрита в зависимости эндоскопической картины при обычном и NBI – режиме
|
тип гастрита |
обычная ЭГДС (n=650) |
NBI-режим при ЭГДС (n=279) |
|||||
|
цвет слизистой оболочки желудка |
|||||||
|
сиреневый (n=224) |
синий (n=55) |
всего |
|||||
|
поверхностный |
533 (82,0%) |
168 (75,0%) |
46 (83,6%) |
214 (76,7%) |
|||
|
эрозивный |
97 (14,9%) |
48 (21,4%) |
8 (14,6%) |
56 (20,1%) |
|||
|
атрофический |
20 (3,1%) |
8 (3,6%) |
1 (1,8%) |
9 (3,2%) |
|||
|
ЭГ* |
НЭГ** |
ЭГ* |
НЭГ** |
ЭГ* |
НЭГ** |
||
|
метаплазии |
52 (53,6%) |
52 (9,4%) |
0 (0,0%) |
3 (1,7%) |
8 (100,0%) |
38 (80,9%) |
|
|
всего метаплазий |
104 (16,0%) |
3 (1,3%) |
46 (83,6%) |
49 (17,6%) |
|||
Примечание: * ЭГ – эрозивный гастрит; ** НЭГ – неэрозивные гастриты цвет-метаплазия» в основной группе составила р<0,01. В контрольной группе р=0,812 (табл. 2).
По характеру цветовых изменений в NBI-режиме 120 больных с дистальным типом дуоденита распределились следующим образом: у 79 (65,8%) цвет слизистой был синий различной степени выраженности, у 41 (34,2%) больных – сиреневый. Из 94 больных с бульбитом, синий цвет слизистой отмечен у 70 (74,5%), а сиреневый – у 24 (25,5%) больных.
Для выяснения зависимости цветовой картины от причины воспаления, мы произвели перераспределение больных в зависимости от вида выявленной патологии (табл. 3). Среди больных с сиреневым окрашиванием слизистой не было ни одного больного с эрозивными поражениями. Эрозивный дуоденит выявлен у 22 (14,8%) из 149 больных в группе наблюдения с синим окрашиванием слизистой. Характерное синее «прокрашивание» имело преимущественно перифокальную локализацию. У 127 (85,2%) больных в группе с синим «прокрашиванием» слизистой в NBI-режиме воспалительные изменения были без эрозивных поражений. Степень достоверности зависимости указанных признаков составила р<0,05.
Анализируя зависимость характеристик «цвет слизистой – выраженность воспаления», нами отмечено, что умеренно выраженное воспаление отмечено у 23 (35,5%) из 65 больного группы с сиреневым цветом (в NBI-режиме), в то время, как синяя окраска слизистой
Табл. 2. Результаты регрессионного анализа зависимости наличия метаплазии от цветовых показателей – типа гастрита – воспаления – возраста
|
Beta |
Std.Err of Beta |
t-критерий |
p-level |
|
|
Возраст |
0,01986 |
0,04428 |
0,4486 |
0,654230 |
|
Эндоскопия (контрольная группа) |
0,01032 |
0,04322 |
0,2387 |
0,811553 |
|
NBI_сирен |
0,00421 |
0,11009 |
0,0383 |
0,969492 |
|
NBI_синий |
0,37161 |
0,11676 |
3,1825 |
0,001731 |
|
Тип_гастрита |
0,48009 |
0,06821 |
7,0378 |
0,000000 |
|
Воспаление |
0,11898 |
0,05791 |
2,0542 |
0,041453 |
|
Биопсия НР |
-0,07411 |
0,05938 |
-1,2479 |
0,213738 |
Примечание: Коэффициент Beta – «вкалад» каждого показателя в регрессионную модель при этой же выраженности воспаления отмечена только у 26 (20,5%) из 149 больных (р<0,05). Выраженное воспаление слизистой оболочки установили у 75,6% больных с синим окрашиванием; в 9,2% случаев при выраженном воспалении слизистая имела сиреневый цвет (р<0,05). Минимальное воспаление выявлено в 55,4% случаев в группе с сиреневым «прокрашиванием» и в 3,9% случаев в группе с синим «прокрашиванием» (р<0,05).
Гистологическое исследование биоптатов у больных с сиреневым окрашиванием различной интенсивности в NBI-режиме выявило неравномерное склерозирование, слабую или умеренную инфильтрацию собственной пластинки слизистой лимфогистиоцитарными элементами, гиперплазию покровного эпителия и эпителия крипт. Отмечено отсутствие желез и гиалинизация стенок микрососудов. Все описанные признаки соответствовали хроническому дуодениту умеренной степени активности.
При гистологическом исследовании биоптатов у пациентов с синим окрашиванием слизистой, установлена отечность собственной пластинки, неравномерная инфильтрация лимфоплазмаклеточными элементами с примесью нейтрофильных лейкоцитов, что соответствовало хроническому дуодениту с выраженным воспалением.
При оценке характера изменений слизистой оболочки двенадцатиперстной кишки относительно соотношения цвет – воспаление – изменение гистологической структуры (в основной группе) отмечена высокая достоверность (р<0,001).
Эрозивныйдуоденит выявлен у 22 (10,3%) из 214 больных основной группы. При проведении эндоскопического исследования в NBI-режиме освещенности определяли синее окрашивание слизистой оболочки кишки различной степени выраженности. Оно имело преимущественно перифокальный характер. Проведенное гистологическое исследование биопсионного материала подтвердило наличие перифокального (периульзерозно-го) воспаления.
У 5 (83,3%) из 6 больных с дистальным эрозивным дуоденитом процесс имел строго локализованный характер, локализовался в зоне БДС и был определен как эрозивный папиллит высокой степени активности и выраженности (рис. 7). При гистологическом исследовании у этих больных отмечали неравномерное склерозирова-
Табл. 3. Распределение пациентов с различными типами хронического дуоденита в зависимости от эндоскопической картины при обычном и NBI – режиме
|
тип дуоденита |
NBI-режим при дуоденоскопии (n=214) |
обычная |
||||
|
цвет слизистой оболочки 12-перстной кишки |
дуоденоскопия |
|||||
|
сиреневый (n=65) |
синий (n=149) |
всего |
(n=185) |
|||
|
дистальный, всего |
41 (63,1% / 34,2%)* |
79 (53,0% / 65,8%)* |
120 (56,1%) |
37 (20,0%) |
||
|
проксимальный, всего |
24 (36,9% / 25,5%)* |
70 (47,0% / 74,5%)* |
94 (43,9%) |
148 (80,0%) |
||
|
ЭД** |
НЭД*** |
ЭД** |
НЭД*** |
|||
|
дистальный, всего |
0 |
41 |
6 |
73 |
||
|
проксимальный, всего |
0 |
24 |
16 |
54 |
||
|
степень выраженности |
||||||
|
воспаления |
||||||
|
минимальное |
0 |
36 (55,4%) |
0 |
5 (3,9%) |
||
|
умеренное |
0 |
23 (35,4%) |
7 (31,8%) |
26 (20,5%) |
||
|
выраженное |
0 |
6 (9,2%) |
15 (68,2%) |
96 (75,6%) |
||
Примечания: * – левая колонка процентов – показатели величины от общего количества пациентов с данными цветовыми характеристиками; правая колонка процентов – показатели величины от общего количества пациентов с данным типом дуоденита. ** – ЭД – эрозивный дуоденит, *** – НЭД – неэрозивный дуоденит.
ние собственной пластинки слизистой, отечность, очаги грануляционной ткани, интенсивное инфильтрирование лимфоплазмацитарными элементами с примесью нейтрофилов.
При гистологическом исследовании биоптатов из зоны перифокального воспаления при эрозивных дуоденитах установлена характерная картина с наличием неравномерного укорочения и расширения ворсинок, углубления крипт. Собственная пластинка слизистой инфильтрирована лимфоплазмаклеточными и гистио-цитарными элементами с примесью нейтрофилов, диагностировано кистозное расширение желез (рис. 8).
Установлено соответствие между степенью активности воспаления слизистой оболочки желудка, двенадцатиперстной кишки, типом гастрита и эндоскопической картиной в NBI-режиме, сообщений о котором в доступной литературе нами не обнаружено (табл. 4). Степень тесноты корреляционной связи между признаками «NBI-сиреневый» и «биопсия- метаплазия» составляет r=-0,6, а «NBI-синий» и «биопсия-метаплазия» составляет r=0,7. Аналогичные показатели в парах «метаплазия» – «тип гастрита» и «метаплазия» – «воспаление» составили r=0,8 и r=0,1, соответственно.
Для подтверждения достоверности полученных результатов произведен дискриминантный анализ чувствительности и специфичности новой методики эндоскопической диагностики с 95%-ным доверительным интервалом (табл. 5). Из результатов, представленных в таблице обращает на себя внимание четкая дифференцировка группы больных с минимальными проявлениями метаплазии в виде минимального синего «прокрашивания». При этом показатели чувствительности составили 100% при показателях специфичности 0,0%. В группе с макисмально выраженными изменениями окраски в синий цвет изучаемые показатели составили 98% и 2,0% соответственно. Чувствительность и специфичность средней степени выраженности признака «синий цвет»
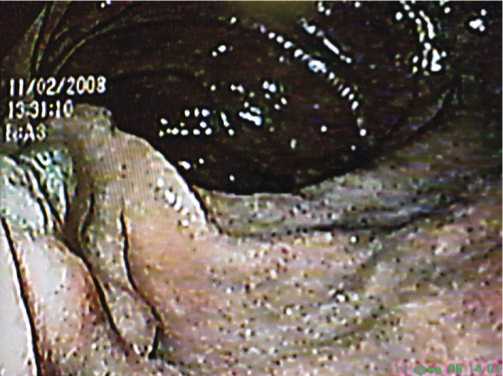
Рис. 7.
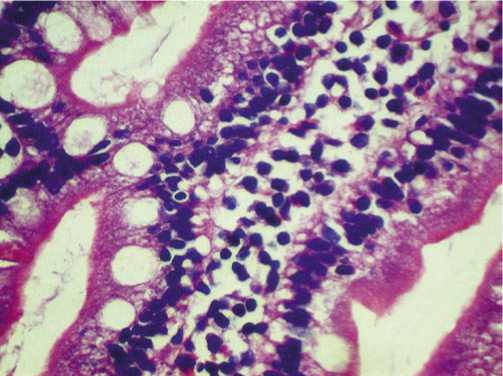
Рис. 8.
Табл. 4. Показатели ранговой корреляции Спирмена (показатели тесноты связей между искомыми признаками)
|
Эндоскопия |
NBI сирен |
NBI синий |
Тип гастрита |
Воспаление |
Биопсия HP |
Биопсия метапл |
|
|
Эндоскопия |
– |
-0,045 |
0,182 |
0,006 |
0,017 |
-0,006 |
0,005 |
|
NBI_сирен |
-0,045 |
– |
-0,814 |
-0,500 |
-0,006 |
0,175 |
-0,601 |
|
NBI_синий |
0,182 |
-0,814 |
– |
0,619 |
0,103 |
-0,198 |
0,735 |
|
Тип гастрита |
0,006 |
-0,500 |
0,619 |
– |
0,109 |
-0,244 |
0,835 |
|
Воспаление |
0,017 |
-0,006 |
0,103 |
0,109 |
– |
0,539 |
0,133 |
|
Биопсия_HP |
-0,006 |
0,175 |
-0,198 |
-0,244 |
0,539 |
– |
-0,181 |
|
Биопсия_метапл |
0,005 |
-0,601 |
0,735 |
0,835 |
0,133 |
-0,181 |
– |
Примечение: статистически значимые коэффициенты корреляции: r≤0,3 – слабая теснота связи; r=0,4–0,6 – умеренная теснота связи; r=0,7 и более – высокая теснота связи составила 28,6% и 71,4 соответственно. Специфичность признака «NBI-сиреневый» равная 96,8% свидетельствует о наличии воспаления без метаплазии. Таким образом, данная методика диагностики, с учетом проявления характерного признака, – «синий цвет в NBI-режиме», имеет достоверно высокие показатели чувствительности и специфичности.
Обсуждение полученных результатов
Цифровая видеоэндоскопия с использованием электронного метода NBI-диагностики открывает новые возможности дальнейшего улучшения диагностики изменений желудочно-кишечного тракта. Она позволяет не только визуализировать эндоскопическую картину участка патологии, ее структурную характеристику, но и сохранить видеозапись для динамического контроля за больными, относящимся к «группе риска» развития рака желудка [7]
Цифровой процессор и специальные светофильтры новейшей эндоскопической системы OLYMPUS EVIS EXERA-II позволяют проводить осмотр в узком синем спектре световой волны (415 нм), который проникает преимущественно в слизистый и частично в подслизистый слой стенки пищеварительного тракта, улучшает визуализацию поверхностных структурных изменений слизистой оболочки. Эти новые методики интересны для определения архитектоники слизистой оболочки, прогнозирования ее гистологической структуры и выполнения прицельной биопсии патологических участков [3].
При изменении режима освещенности с обычного на
Табл. 5. Результаты дискриминантного анализа
|
Чувствительность 95%ДИ* |
Специфичность 95%ДИ* |
|
|
NBI-сиреневый |
3,2 |
96,8 |
|
NBI-синий (минимальный) |
100,0 |
0,0 |
|
NBI-синий (умеренный) |
28,6 |
71,4 |
|
NBI-синий (выраженный) |
98,0 |
2,0 |
Примечание: * 95% ДИ – диагностическое отношение шансов с 95%-ным доверительным интервалом.
NBI, произошли существенные изменения в эндоскопической картине. В ряде случаев отчетливо просматривали сосудистые структуры СОЖ. При этом четко визуализируются сосуды малого калибра. При NBI-режиме освещенности стали более четкими и выраженными очаги воспаления, которые при обычной освещенности были мало или трудно различимы; появилась возможность более четко определять распространенность, границы и степень выраженности воспаления.
При сопоставлении NBI-картины и типа гастрита установлено, что поверхностный гастрит характеризовался различной степенью выраженности сиреневого «прокрашивания», зависящей от степени выраженности воспаления. Атрофический гастрит без метаплазии (по данным гистологического исследования биоптатов) характеризовался минимальным или умеренно выраженным синим или сине-зеленым окаршиванием слизистой оболочки; атрофическому гастриту с метаплазией (по данным гистологического исследования) свойственно интенсивно синее «прокрашивание».
Рутинная эндоскопическая методика позволяет дифференцировать воспаление и выявлять изменения в морфологии слизистой желудка только в 16,0% случаев. Использование NBI-методики, по нашим данным, повысило уровень выявляемости до 80,9–100,0% (р<0,05). Теснота корреляционной связи при этом составляет r=0,7–0,8.
Чувствительность метода определяли как показатель доли больных в группе обследуемых, а специфичность определяли по доле здоровых в этой же группе. Чувствительность критерия «NBI-синий» составила 98%–100% – в группе больных с метаплазиями различной степени выраженности; при этом специфичность критерия «NBI-сиреневый» достигает 96,8% – в группе больных с воспалением различной степени выраженности, но без метаплазии эпителия.
Выводы
-
1. Использование NBI-методики при выполнении рутинной ЭГДС способствует улучшению визуализации воспалительных изменений в слизистой оболочке желудка и двенадцатиперстной кишки. При этом определяется корреляционная зависимость интенсивности «прокрашивания» слизистой с активностью воспаления. Степень тесноты связи искомых величин (r) составила r=0,7–0,8. Специфичность критерия «NBI-сиреневый» – «воспаление» достигает 96,8% – в группе больных с воспалением различной степени выраженности и активности, но без метаплазии эпителия.
-
2. Эндоскопическая картина в NBI-режиме при атрофическом гастрите отличается от аналогичной при поверхностном гастрите цветом «прокрашивания»: умеренно выраженное синее или сине-зеленое «прокрашивание» – при атрофическом гастрите и сиреневое «прокрашивание» – при поверхностном.
-
3. Очаги кишечной метаплазии имеют определенную
-
4. Визуальная картина при осмотре в NBI-режиме позволяет более точно выполнять забор материала для дальнейшего гистологического исследования, прицельно из очагов кишечной метаплазии, что повышает уровень выявляемости последней (р<0,05).
визуальную картину: при осмотре в NBI-режиме они «прокрашиваются» в насыщенный синий цвет. Распространенность таких очагов свидетельствует о распространенности метаплазии. Чувствительность критерия связи «NBI-синий» – «метаплазия» составила 98–100% – в группах больных с метаплазиями различной степени выраженности.
Список литературы Цифровая видеоэндоскопия в диагностике заболеваний желудка и двенадцатиперстной кишки струк
- Аруин Л.И., Капуллер Л.Л., Исаков В.А. Морфологическая диагностика болезней желудка и кишечника.//«Триада-Х». -М. -1998. -484 с.
- Ивашкин В.Т., Шептулин А.А., Баранская Е.К., Лапина Т.Л., Хакимова Д.Р. Рекомендации по диагностике и лечению язвенной болезни//Методическое пособие для врачей, Москва, -2002. -15 с.
- Кашин С.В., Иваников И.О. Узкоспектральная и увеличительная эндоскопия -новые возможности диагностики пищевода Баррета.//Возможности NBI в эндоскопической диагностике заболеваний верхних отделов желудочно-кишечного тракта. Издание ООО «ОЛИМПАС МОСКВА». -2007. -C. 3-9.
- Креймер В.Д., Коган Е.А., Тюрин В.П. Об эндоскопической визуализации слизистой оболочки желудка и двенадцатиперстной кишки при различной хронической патологии.//Российский журнал гастроэнтерологии, гепатологии, колопроктологии. -2008. -№4. -с. 74-76.
- Маев И.В., Самсонов А.А. Хронический дуоденит. -Учебное пособие. -М.:ВУНМЦ МЗ РФ, 2005. -160 с.
- Малихова О.А., Поддубный Б.К., Кувшинов Ю.П., Фролова И.П. Роль новейших технологий в эндоскопической диагностике и оценке эффективности лечения лимфом желудка.//Consilium Medicum (Современная онкология). -2005. -№3. -C. 7-14.
- Поддубный Б.К., Малихова О.А., Кашин С.В. Увеличительная и узкоспектральная эндоскопия: новые возможности диагностики патологических процессов пищевода и желудка.//Возможности NBI в эндоскопической диагностике заболеваний верхних отделов желудочно-кишечного тракта. Издание ООО «ОЛИМПАС МОСКВА». -2007. -C. 10-14.
- Суровцев И.Ю., Королев В.Н. Хромоэндоскопия в оценке распространенности опухолевого процесса желудка и пищевода (обзор литературы).//«Актуальные вопросы экспериментальной и клинической онкологии». Сб. II региональной конференции молодых ученых им. акад. РАМН Н.В.Васильева. Томск., 2007.
- GheorgheC. Narrow-band imaging endoscopy for diagnosis of malignant and premalignant gastrointestinal lesions.//J. Gastrointestin. Liver Dis. 2006. -№15 (1). -P. 77-82.
- Lambert R., Kuznetsov K., Rey JF Narrow-band imaging in digestive endoscopy. Scientific World Journal. 2007. -30; 7: 449-465.
- Lambert R., Saito H., Saito Y. High-resolution endoscopy and early gastrointestinal cancer... dawn in the East. Endoscopy. 2007. -39; 232-237.
- Uedo N., Ishihara R, Iishi H, Yamamoto S, Yamamoto S, Yamada T, Imanaka K, et al. A new method of diagnosing gastric intestinal metaplasia: narrow-band imaging with magnifying Endoscopy.//Endoscopy. 2006. -38 (8). -P. 819-824.


