Цитокиновый профиль сыворотки крови женщин с привычным невынашиванием беременности
Автор: Галыня А.С., Матвеева Л.В., Фоминова Г.В.
Журнал: Огарёв-online @ogarev-online
Статья в выпуске: 3 т.11, 2023 года.
Бесплатный доступ
Данный литературный обзор посвящен проблеме привычного невынашивания беременности, в патогенезе которого важная роль отводится дисрегуляции иммунных процессов, связанной с нарушением баланса про- и противовоспалительных цитокинов. Превалирование иммуносупрессорных медиаторов обеспечивает сохранение и прогрессирование беременности. У женщин с невынашиванием беременности определяется увеличение сывороточных провоспалительных цитокинов, продуцируемых преимущественно антигенпрезентирующими клетками и Т-лимфоцитами-хелперами 1-го типа.
Иммунная дисрегуляция, привычное невынашивание беременности, цитокины
Короткий адрес: https://sciup.org/147250371
IDR: 147250371 | УДК: 618.396
Cytokine profile of the blood serum of women with recurrent miscarriage
This literature review is devoted to the problem of recurrent miscarriage, in the pathogenesis of which an important role is played by the dysregulation of immune processes associated with an imbalance of pro- and anti-inflammatory cytokines. The prevalence of immunosuppressive mediators ensures the preservation and progression of pregnancy. In women with miscarriage, an increase in serum pro-inflammatory cytokines is determined, produced mainly by antigen-presenting cells and type 1 helper T-lymphocytes.
Текст научной статьи Цитокиновый профиль сыворотки крови женщин с привычным невынашиванием беременности
Считается, что цитокины, продуцируемые иммуноцитами, участвуют в регуляции направленности иммунного ответа, обеспечивая развитие толерантности матери к антигенам плода и благоприятный фон для поддержания беременности. Нарушение иммунологического равновесия может инициировать патологическое состояние с потерей беременности [7].
Цель работы : провести анализ научных исследований цитокинового профиля крови женщин с ПНБ.
Материал и методы. Проведен анализ научных литературных данных по проблеме ПНБ по публикациям научной электронной библиотеки (, данных международной поисковой системы по биомедицинским исследованиям .
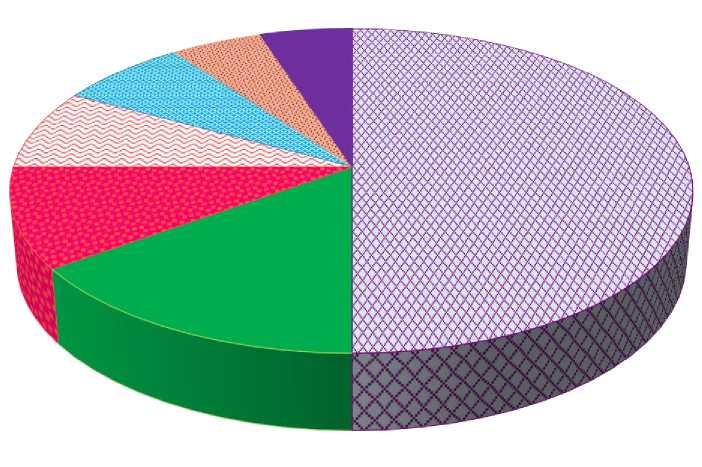
Результаты. Этиология ПНБ достаточно различна. Среди причин преобладают пороки развития матки, инфекционные заболевания женщины во время беременности, аутоиммунные состояния и аутовоспалительные процессы, гормональные нарушения, хронический эндометрит, генетические аномалии эмбриона, при этом в половине случаев на первый план выходят иммунологические изменения (рис. 1) [5; 8]. Так как успешная беременность является результатом сложной координации взаимодействия между иммунными клетками, опосредованной цитокинами, то в последние годы пристальное внимание уделяется иммунным аспектам ПНБ [3; 4; 9].
-
□ Иммунологические факторы
-
■ Эндокринные факторы
и Инфекционные факторы
-
□ Аномалия
кровоснабжения матки s Пороки развития матки
■■--■■■ Истмико-цервикальная недостаточность
-
■ Генные и хромосомные нарушения
Рис. 1. Основные причины привычного невынашивания беременности [4; 9].
Наступлению и сохранению беременности способствует реализация акцептивной функции иммунитета в виде «сосуществования» женского организма и полуаллогенного плода. Для успешной имплантации эмбриона необходимы собственно качественный эмбрион и рецептивность эндометрия [8; 10].
Функционирование цитокиновой сети, обеспечивающей взаимодействия между клетками трофобласта и децидуальной оболочки (макрофагами, CD4+-Т-лимфоцитами, естественными киллерными (NK) клетками), является важным механизмом формирования иммунной толерантности женщины к фетальным антигенам отцовского происхождения [8].
Т-лимфоциты-хелперы (Th) регулируют клеточно-опосредованные иммунные реакции за счет продукции Th1 интерферона (IFN)-γ, интерлейкина (IL)-2, туморнекротизирующего фактора (TNF)-α или стимулируют синтез антител плазматическими клетками путем активации В 2 -лимфоцитов секретированными Th2 IL-4, IL-5, IL-10, IL-13, трансформирующим фактором роста (TGF)-β [5; 6; 7]. Изменения баланса в этой сложной регуляторной системе во многом определяют развитие акушерской патологии. Существует мнение, что именно дисбаланс цитокинов может играть ключевую роль в патогенезе ПНБ [1; 2; 11].
Учитывая значимость иммунопатогенетических механизмов развития ПНБ, международными экспертами было введено понятие «привычное невынашивание беременности иммунологической этиологии» (Recurrent Spontaneous Abortion of Immunological Origin – RSAI). Одной из причин RSAI признан дисбаланс цитокинов с девиацией в сторону провоспалительных медиаторов [12].
Результаты исследований, полученных на мышах, позволили предположить, что тип иммунного ответа может определять исход беременности [8]. При нормальном течении беременности преобладает Th2 тип иммунного ответа (гуморальный), тогда как переход к преимущественно клеточному иммунному ответу (при активации Th1) ведет к преждевременному прерыванию беременности. Так, в исследованиях продемонстрировано, что у женщин с RSAI в периферической крови отмечаются значительно более высокие соотношения Th1/Th2, IFN-γ/IL-4, TNF-α/IL-4 и TNF-α/IL-10 по сравнению со здоровыми беременными женщинами. Значительное повышение экспрессии цитокинов Th1 может лежать в основе иммунопатогенеза репродуктивных потерь [6; 8; 12].
Известно, что IL-1β и TNF-α обладают эмбриотоксичным действием, регулируют апоптоз трофобластических клеток, продукцию протеаз, биосинтез простагландинов и гормонов. Ряд исследователей сообщают, что у женщин с ПНБ отмечается повышенный уровень провоспалительных цитокинов и увеличение частоты выявления и цитотоксичности NK-клеток в крови [13; 14]. Предполагается, что провоспалительные TNF-α, IL-1β, IL-6, IL-8, продуцируемые иммуноцитами, посредством стимуляции синтеза простагландинов индуцируют сократительную активность миометрия, что приводит к преждевременным родам или внутриутробной гибели плода [15].
Цитокины Th2 типа, напротив, ингибируют продукцию простагландинов и цитокинов моноцитами, регулируют активацию макрофагов и Т-клеточную цитотоксичность. TGF-β тормозит плацентарную дифференциацию и инвазию трофобласта, депозицию внеклеточного матрикса [6].
IL-4 обнаруживается на границе матери и плода на всех этапах беременности, продуцируется не только клетками плаценты, но и материнской децидуальной оболочкой, цитотрофобластом, эндотелиоцитами сосудов матери и плода. Продукция IL-4 увеличивается в процессе нормальной беременности [6; 13]. Прогестерон является индуктором IL-4, и вместе они ингибируют реакции Th1 во время беременности. IL-4 способствует поляризации антиген-стимулированных наивных Th в Th2 посредством индукции снижения синтеза IFN-γ и редукции синтеза IL-12 [11].
IL-10 может экспрессироваться в плацентарных ворсинках трофобласта, маточными NK-клетками, моноцитами и Т-регуляторными лимфоцитами (Т-reg) децидуальной оболочки [11]. IL-10 играет большую роль в направлении дифференциации Th0 в Th2, оказывает ингибирующий эффект на продукцию простагландинов и цитокинов макрофагами, усиливает на клетках трофобласта экспрессию человеческих лейкоцитарных антигенов (HLA)-G, необходимых для успешной имплантации эмбриона и поддержании активности Th2. Иммуносупрессорное действие IL-10 развивается за счет ингибирования секреции и активности IL-1β, IL-6, IL-8, IL-12, TNF-α, презентации антигенов, блокады экспрессии HLA II класса и ко-стимуляторных молекул В7 (CD80/86) [5; 6; 11; 13].
Ранняя гипотеза развития RSAI заключалась в том, что неправильный ответ на трансплантацию был причиной выкидыша, а иммунное отторжение плода матерью произошло из-за присутствия аллогенных антител у матери, которые проникли через плаценту и вызвали самопроизвольный аборт [12]. В течение ряда лет сыворотки, используемые для HLA-типирования трансплантаций, получали от повторнородящих женщин. По-видимому, у многодетных женщин вырабатывались аллогенные антиотцовские антитела к отцовским HLA-антигенам их плодов в утробе без отрицательного эффекта. Роль этих антител в успехе беременности или невынашивании беременности все еще может быть спорной, но однозначно повторнородящие женщины имели многократные успешные роды [1; 3].
В последние годы особая роль в обеспечении выживания плода в материнском организме за счет поддержания иммунологической толерантности к плодово-плацентарному комплексу на протяжении беременности отдается Т-reg [6]. Т-reg подавляют активность как Тh1, так Тh2 против аллоантигенов плода. Число циркулирующих в крови T-reg увеличивается в ранние сроки беременности, достигает максимума во втором триместре и снижается после родов до исходного уровня, характерного для небеременных женщин. В случае самопроизвольного аборта содержание Т-reg в децидуальной оболочке и периферической крови снижается до уровня, наблюдаемого у небеременных женщин [16]. Известно, что Т-reg осуществляют иммунорегуляцию за счет продукции иммуносупрессорных медиаторов TGF-β и IL-10 [13; 16]. Снижение экспрессии TGF-β на поверхности Т-reg приводит к активации иммунной системы женщины против антигенов плода и нарушает процессы имплантации, плацентации, инвазии трофобласта и дальнейшее прогрессирование беременности [6; 10].
Заключение. Таким образом, для нормального течения беременности необходимо формирование у женщины локальной маточно-плацентарной иммуносупрессии, предотвращающей отторжение наполовину чужеродного плода путем ограничения цитотоксичности естественных киллеров, активности макрофагов и активации Т-reg. Во время беременности в организме матери происходит перестройка, обеспечивающая успешное развитие плода, заключающаяся в преобладании выработки антител над цитотоксической активностью лимфоцитов.
Девиация Тh0 в направлении Тh1 женского организма, особенно в условиях инфицирования во время беременности, может сопровождаться превалированием активности провоспалительных цитокинов, индукцией секреции метаболитов арахидоновой кислоты, гипертонуса миометрия, и повышением риска потери беременности.


