Детекция сторожевых лимфатических узлов при начальном раке яичников: первые результаты и перспективы
Автор: Тихоновская М.Н., Шевчук А.С.
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Клинические исследования
Статья в выпуске: 4 т.24, 2025 года.
Бесплатный доступ
Цель исследования – проанализировать результаты применения методики биопсии сторожевых лимфатических узлов (СЛУ) при начальном раке яичников. Материал и методы. В проспективное одноцентровое исследование включено 48 пациенток с диагнозом рак яичников I–IIA стадий, которым проведено хирургическое стадирование в отделении онкогинекологии НМИЦ онкологии им. Н.Н. Блохина с 2022 по 2024 г. Индоцианин зеленый вводили в воронко-тазовую и собственную связки яичников или в их культи, идентифицировали и удаляли сторожевой лимфатический узел. Далее выполняли тазовую и парааортальную лимфаденэктомию. Результаты. Успешно картирован хотя бы один сторожевой лимфатический узел у 40 (83,3 %) пациенток. У 3 (7,5 %) пациенток выявлены метастазы в лимфатических узлах. Из них у 1 (2,5 %) пациентки метастаз выявлен в парааортальном сторожевом лимфатическом узле, у 1 (2,5 %) больной парааортальный сторожевой лимфоузел оказался ложноотрицательным и у 1 (2,5 %) пациентки метастаз выявлен в тазовых лимфоузлах, где сторожевой лимфатический узел не картирован. Таким образом, при биопсии СЛУ метастатически измененные лимфоузлы в парааортальной зоне удалось выявить лишь у 50 % пациенток. В тазовой зоне ни у одной из пациенток с картированными СЛУ не выявлены метастазы. Осложнений, ассоциированных с биопсией СЛУ, не наблюдалось. Заключение. Результаты применения биопсии сторожевых лимфоузлов не позволяют однозначно сделать вывод о достаточной ее эффективности. Необходимы проведение дальнейших исследований и накопление опыта для улучшения результатов применения методики.
Сторожевые лимфатические узлы, ранний рак яичников, индоцианин зеленый, лимфаденэктомия
Короткий адрес: https://sciup.org/140312269
IDR: 140312269 | УДК: 618.11-006.6:612.428 | DOI: 10.21294/1814-4861-2025-24-4-20-28
Sentinel lymph node detection in early-stage ovarian cancer: primary results and perspectives
Aim: to evaluate the results of sentinel-lymph-node (SLN) mapping in detecting lymph node metastasis in apparently early-stage ovarian cancer. Material and Methods. The prospective unicentric study included 48 patients with stage I–IIA ovarian cancer who underwent surgical staging at the Department of Gynecological Oncology of N.N. Blokhin National Medical Research Center of Oncology from 2022 to 2024. Patients were injected with indocyanine green dye into the infundibulo-pelvic and utero-ovarian ligaments (or ligament’s stumps) to map and remove sentinel lymph nodes (SLNs). After the SLNs were identified and removed, pelvic and para-aortic lymphadenectomy was performed. Results. Of 48 patients, 40 (83.3 %) had successful mapping of at least one SLN. Three patients (7.5 %) had positive nodes: 1 patient (2.5 %) had metaststic para-aortic SLN; 1 patient (2.5 %) had false-negative para-aortic SLN; and 1 patient (2.5 %) had metastatic pelvic lymph node without SLN detection in this region. Thus, the SLN mapping detection rate was 50 % for metastatic lymph nodes in the para-aortic region. None of the patients with detected SLN in the pelvic region had metastatic lymph nodes. No complications related to SLN technique were observed. Conclusion. The results of this prospective study do not demons trate that lymph nodes status can be fully predicted by SLN evaluation. Further prospective studies are required to evaluate experience of SLN detection in early-stage ovarian cancer.
Текст научной статьи Детекция сторожевых лимфатических узлов при начальном раке яичников: первые результаты и перспективы
Исследование сторожевых лимфатических узлов (СЛУ) – современная методика, направленная на выявление первого лимфатического узла (ЛУ) на пути лимфооттока от опухоли и его морфологическое исследование с целью обнаружения метастатического поражения. Удаление одного ЛУ является менее травматичной процедурой по сравнению с тотальной лимфаденэктомией, что снижает морбидность хирургического вмешательства и улучшает качество жизни пациенток. Эффективность и онкологическая безопасность методики исследования СЛУ доказаны при многих локализациях, таких как рак молочной железы, вульвы, эндометрия, шейки матки и меланома кожи [1–4].
Согласно клиническим рекомендациям МЗ РФ, при раннем раке яичников (РЯ) (кроме муцинозного и эндометриоидного) забрюшинная лимфаденэктомия является обязательным этапом хирургического стадирования [5]. Однако ее целесообразность до сих пор является предметом активных дискуссий. В 2006 г. в единственном рандомизированном исследовании не продемонстрированы значимые различия безрецидивной и общей выживаемости в группах c лимфаденэктомией или без нее, при медиане наблюдения 87,8 мес [6] . В крупном многоцентровом ретроспективном исследовании показано, что лимфаденэктомия значимо повышает риск интра- и послеоперационных осложнений, таких как повреждение нервов и сосудов, увеличивает объем кровопотери, длительность операции, частоту формирования лимфокист и лимфедемы, а также приводит к задержкам проведения адъювантной химиотерапии [7]. Анализ опыта отделения онкогинекологии НМИЦ онкологии им. Н.Н. Блохина показал, что выполнение тазовой и парааортальной лимфаденэктомии у 99 больных ранним РЯ привело к изменению плана адъювантного лечения только у 1 (1 %) пациентки
-
[8]. В связи с этим возможность заменить забрюшинную лимфаденэктомию биопсией сторожевых лимфатических узлов (БСЛУ) при раннем РЯ представляется чрезвычайно перспективной. Немногочисленные зарубежные исследования и первый отечественный опыт демонстрируют возможность исследования СЛУ с использованием индоцианина зеленого (ICG) при РЯ начальных стадий [9–11]. С 2022 г. данная методика активно изучается в отделении онкогинекологии НМИЦ онкологии им. Н.Н. Блохина.
Цель исследования – проанализировать результаты применения методики БСЛУ при раннем РЯ на основании анализа 3-летнего опыта НМИЦ онкологии им. Н.Н. Блохина.
Материал и методы
В проспективное одноцентровое исследование, проведенное в отделении онкогинекологии НМИЦ онкологии им. Н.Н. Блохина в 2022–24 гг., было включено 48 пациенток с морфологически верифицированным диагнозом РЯ, у которых на момент включения в исследование клиническая стадия опухолевого процесса соответствовала IА–IIA. Критериями исключения являлись: дис-семинация опухоли по брюшине таза или за его пределами по данным КТ или интраоперационной ревизии, признаки метастатического поражения забрюшинных ЛУ или наличие отдаленных метастазов, ECOG>2, предшествующая настоящему заболеванию лучевая терапия на область малого таза и брюшной полости, а также хирургическое вмешательство в области забрюшинного пространства (подвздошной и парааортальной зон). Показатели пациенток внесены в базу данных и проанализированы ретроспективно.
В качестве красителя выбран индоцианин зеленый (ICG), учитывая опыт его применения при других локализациях, а также данные мировой литературы о его использовании при раннем раке яичников. Возможности применения радиоизотопного метода ограничены организационными особенностями введения радиофармпрепарата за пределами радиоизотопной лаборатории, в связи с чем мы его не применяли.
Для идентификации СЛУ 0,25 % раствор индоцианина зеленого вводили в периваскулярное пространство воронко-тазовой связки (подбрю-шинно) и собственной связки яичника на стороне поражения. В случае, когда яичник отсутствовал, краситель вводили в культи связок яичника. После идентификации СЛУ удаляли, его направляли на плановое гистологическое исследование. Всем пациенткам после БСЛУ выполняли двустороннюю тазовую и парааортальную лимфаденэктомию до уровня почечных вен, а также все процедуры хирургического стадирования в соответствии с клиническими рекомендациями. В течение 30 дней пациентки прослежены на предмет ранних послеоперационных осложнений.
В исследовании оценивали частоту детекции СЛУ, осложнений процедуры и выявления метастатически измененных ЛУ с применением БСЛУ. Частоту детекции определяли как отношение количества пациенток с хотя бы одним идентифицированным СЛУ к общему количеству пациенток. Частоту осложнений определяли как отношение количества пациенток, у которых развились осложнения, ассоциированные с БСЛУ, к общему количеству пациенток. Частоту выявления метастатически измененных ЛУ с применением БСЛУ оценивали отдельно для тазовой и парааор-
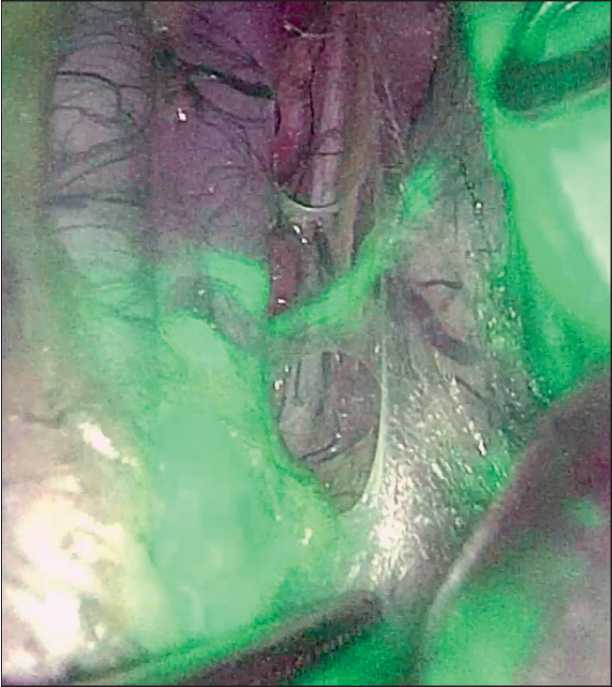
Рис. 1. Детекция СЛУ в тазовых лимфоузлах слева (лапаротомия). Примечание: рисунок выполнен авторами Fig. 1. SLN mapping, left pelvic zone (laparotomy).
Note: created by the authors тальной зон. В оценку включены только пациентки с картированными СЛУ. Данный показатель рассчитывали как отношение количества пациенток с истинноположительными СЛУ к общему количеству пациенток с истинноположительными и ложноотрицательными СЛУ в исследуемой зоне. Также проведен сравнительный анализ различных характеристик пациенток для оценки их влияния на частоту детекции СЛУ.
Статистический анализ проводили с помощью пакета epiR: Tools for the Analysis of Epidemiological Data. R package version 2.0. Для сравнения частот применяли статистический критерий Miettinen and Nurminen.
Результаты
С февраля 2022 по декабрь 2024 г. в отделении онкогинекологии НМИЦ онкологии им. Н.Н. Блохина у 48 пациенток с РЯ (табл. 1), которым выполнено хирургическое стадирование, применена методика БСЛУ. Средний возраст больных составил 46,7 (19–74) года. У 18 (37,5 %) пациенток опухоль представлена серозной high-grade аденокарциномой. Исходная клиническая стадия у всех пациенток соответствовала IA–IIA, распространенные стадии заболевания (IIB и выше) диагностированы только по данным послеоперационного патомор-фологического исследования.
Ни у одной из пациенток не возникли интраоперационные осложнения или осложнения в раннем послеоперационном периоде, ассоциированные с БСЛУ. Тазовая и парааортальная лимфаденэктомия выполнена 47 (97,9 %) пациенткам. Одной (2,1 %) пациентке после БСЛУ лимфаденэктомия не выполнялась в связи с диагнозом доброкачественной опухоли (папиллярная цистаденома), установленным по результатам интраоперационного патомор-фологического исследования.
Введение лимфотропного красителя в связки яичника выполнено 34 (70,8 %) пациенткам с сохраненным яичником. Остальным 14 (29,2 %) больным
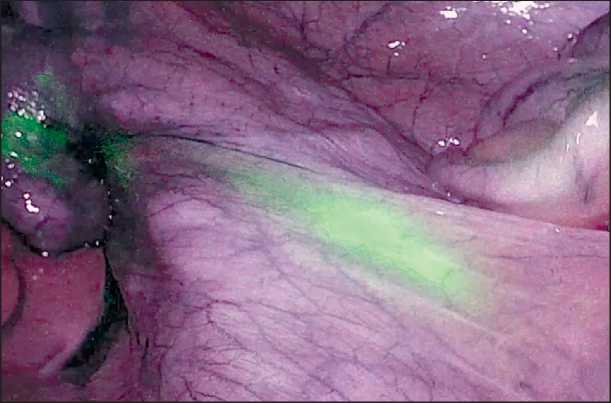
Рис. 2. Детекция СЛУ в парааортальных лимфоузлах (лапароскопия).Примечание: рисунок выполнен авторами Fig. 2. SLN mapping, paraaortic zone (laparoscopy).
Note: created by the authors
Таблица 1/table 1
Примечание: таблица составлена авторами.
Note: created by the authors.
Общая характеристика пациенток
Patients’ characteristics
лимфотропный препарат вводили в культи связок яичника. У 40 (83,3 %) пациенток был картирован хотя бы один СЛУ (рис. 1, 2). Локализация СЛУ представлена на рис. 3. У 27 (67,5 %) пациенток идентифицированы только парааортальные СЛУ, у 12 (30 %) – тазовые и парааортальные, у 1 (2,5 %) пациентки – только тазовый СЛУ.
Наиболее часто СЛУ определялся в зоне нижних аортокавальных ЛУ – у 13 (32,5 %) пациенток. В верхних аортокавальных, нижних паракаваль-ных, нижних парааортальных и верхних парааор- тальных ЛУ частота детекции составила 6 (15 %), 6 (15 %), 8 (20 %) и 7 (17,5 %) соответственно. В верхних паракавальных ЛУ сторожевой узел выявлен у 2 (5 %) пациенток. В подвздошной зоне чаще всего отмечена детекция СЛУ в группе наружных подвздошных ЛУ справа – у 8 (20 %) пациенток, у 2 (5 %) СЛУ локализовался в зоне внутренних подвздошных сосудов. Слева в подвздошной области идентифицировано 2 (5 %) СЛУ – один в области общих подвздошных и один в области наружных подвздошных сосудов. У 1 (2,5 %) па-
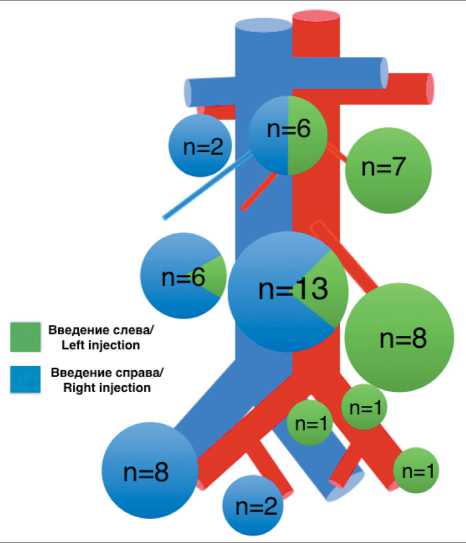
Рис. 3. Локализация СЛУ в зависимости от стороны введения ICG. Примечание: рисунок выполнен авторами
Fig. 3. SLN location by site of ICG injection.
Note: created by the authors циентки СЛУ идентифицирован в пресакральной области. Обращает на себя внимание тот факт, что слева от аорты идентифицированы СЛУ только при левостороннем введении красителя. Справа от нижней полой вены СЛУ идентифицированы при правостороннем введении красителя у всех, кроме одной пациентки – единственное наблюдение контралатеральной детекции. В верхних аортокавальных ЛУ практически равнозначно по частоте идентифицированы СЛУ как при левостороннем, так и при правостороннем введении. А вот в СЛУ нижней аортокавальной группы преобладало правостороннее введение – 10 (77 %) из 13 наблюдений.
Частота успешного картирования была незначимо выше в группе лапаротомных операций по сравнению с лапароскопией: 87,9 vs 73,3 % соответственно (р=0,215). Частота картирования при первичных и рестадирующих операциях составила 82,6 vs 84 % соответственно (р=0,898). Отмечено значимое снижение частоты картирования СЛУ при введении красителя в культи связок в сравнении с введением в анатомически целостную связку: 64,3 vs 91,2 % соответственно (р=0,025).
Метастазы в лимфатических узлах выявлены у 3 (6,25 %) из 48 пациенток. Из них у одной пациентки метастаз выявлен в парааортальном СЛУ, и это был единственный метастаз среди всех удаленных ЛУ у этой больной. У другой пациентки результат картирования оказался ложноотрицательным: СЛУ в парааортальной зоне был идентифицирован, однако метастаз выявлен в другом парааортальном ЛУ. У третьей пациентки метастаз выявлен в тазовом ЛУ, при этом СЛУ в этой зоне идентифицирован не был. У всех пациенток с метастазами в лимфатических узлах морфологический тип опухоли соответствовал серозной high-grade аденокарциноме. Таким образом, частота метастазирования в этой группе составила 16,7 % (3 из 18). Следует отметить, что среди пациенток с серозной high-grade аденокарциномой частота картирования хотя бы одного СЛУ составила 94,4 %. У 39 (97,5 %) из 40 пациенток подтверждено наличие СЛУ в удаленных тканях, у 1 (2,5 %) элементы ЛУ в биоптате не найдены. Таким образом, точность методики
Таблица 2/table 2
Диагностические характеристики методики БСЛУ
Diagnostic characteristics of sln detection
|
Показатель/Indicator |
НМИЦО им. Н.Н. Блохина, 2025/N.N. Blokhin NMRCO, 2025 (n=48) |
SELLY, 2024 [20] (n=169) |
|
Частота картирования/Detection rate |
40 (83,3 %) |
99 (63,6 %) |
|
Выявление метастазов при забрюшинной лимфаденэктомии без БСЛУ/ Positive nodes after retroperitoneal lymphadenectomy without SLN method |
3 (7,5 %) |
8 (8,1 %) |
|
Выявление метастазов в СЛУ без ультрастадирования/ Positive nodes in SLN without ultrastaging |
1 (2,5 %) |
4 (4 %) |
|
Выявление метастазов в СЛУ с ультрастадированием/ Positive nodes in SLN with ultrastaging |
– |
7 (7,1 %) |
|
Выявление метастазов после забрюшинной лимфаденэктомии + БСЛУ с ультрастадированием/ Positive nodes after retroperitoneal lymphadenectomy and SLN detection with ultrastaging |
– |
15 (15,2 %) |
|
Ложноотрицательные СЛУ/False negative SLN |
1 (2,5 %) |
4 (4 %) |
|
Частота выявления метастатически измененных ЛУ/ Level of LN metastasis detecting by SLN Примечание: таблица составлена авторами. |
50 % |
73,3 % |
Notes: SLN – sentinel lymph node; created by the authors.
составила 97,5 %. Методом БСЛУ идентифицированы метастатические ЛУ у 1 из 3 пациенток. Однако в одном наблюдении метастаз выявлен в подвздошной зоне, где не был картирован СЛУ. Таким образом, с применением методики БСЛУ удалось выявить лишь 50 % пациенток с метастатически измененными ЛУ в парааортальной зоне (истинноположительные СЛУ). В тазовой зоне ни у одной из пациенток с картированными СЛУ не были выявлены метастазы. Предварительный статистический анализ показал, что полученных данных недостаточно для оценки чувствительности методики в исследуемой подгруппе (95 % ДИ 0,01–1,00), что диктует необходимость проведения дальнейшего исследования с набором большей популяции пациенток.
Обсуждение
Проведенное исследование является первым в нашей стране проспективным исследованием методики БСЛУ при раннем РЯ. Небольшое количество пациенток, включенных в исследование, обусловлено низкой частотой встречаемости ранних форм РЯ. Трудность применения методики объясняется, прежде всего, техническими особенностями ее реализации. Стандартная техника введения красителя при раннем РЯ не разработана. В мировой литературе описано несколько точек введения: в строму яичника, в основание связок у полюсов яичника, в периваскулярное пространство связок яичника [12–15]. Введение в яичник рядом с опухолью сопряжено с высоким риском разрыва капсулы опухоли и нарушением абластики, поэтому на практике не применяется. Наш опыт показал, что
Таблица 3/table 3
|
Источник/ Study |
N |
Доступ/ Approach |
Место введения/ Point of injection |
Краситель/ Tracer |
Локализация СЛУ/ SLN localion |
Частота детекции/ Detection rate |
Ложноотрицательный результат/ False negative |
|
Kleppe et al., 2014 [9] |
21 |
ЛТ/LT |
Связки яичника/ Ligaments of the ovary |
99mTc + синий/ 99mTc + blue dye |
ПА – 67 %, Т – 9 % ПА + Т – 24 %/ PA – 67 %, Pel – 9 % PA + Pel – 24 % |
100 % |
0 % |
|
Связки яичника – |
ПА – 84 %, Т – 8 % ПА + Т – 8 %/ PA – 84 %, Pel – 8 % PA + Pel – 8 % |
||||||
|
Hassanzadeh |
25, яичник – 10/ |
99mTc + синий/ 99mTc + blue dye |
|||||
|
et al., 2016 [16] |
35 |
ЛТ/LT |
Ligaments of the ovary – 25, ovary – 10 |
90 % |
н/д |
||
|
ЛТ – 7, |
|||||||
|
Nyberg et al., 2017 [17] |
20 |
ЛС – 3/ LT – 7, LS – 3 |
Мезовариум/ Mesovarium |
99mTc + синий/ 99mTc + blue dye |
ПА – 60 %, Т – 10 %/ PA – 60 %, Pel – 10 % |
100 % |
0 % |
|
Lago et al., 2020 [18] |
20 |
ЛТ – 11, ЛС – 9/ LT – 11, LS – 9 |
Связки яичника, культи связок/ Ligaments of the ovary, ligaments’ stumps |
99mTc + ICG |
ПА/PA |
100 % (Tc) 90 % (ICG) |
н/д/n/d |
|
ПА – 67 %, |
|||||||
|
Laven et al., |
11 |
ЛТ/LT |
Культи связок/ |
99mTc + синий/ |
ПА + Т – 33 %/ |
27 % |
н/д/n/d |
|
2021 [19] |
Ligaments’ stumps |
99mTc + blue dye |
PA – 67 %, PA + Pel – 33 % |
||||
|
Связки яичника, |
|||||||
|
Nero et al., |
ЛТ, ЛС/ LT, LC |
культи связок/ |
|||||
|
2024, SELLY |
169 |
Ligaments of the |
ICG |
н/д/n/d |
63,6 % |
4 % |
|
|
[20] |
ovary, ligaments’ |
||||||
|
stumps |
|||||||
|
ЛТ – 33, ЛС – 15/ LT – 33, LS – 15 |
Связки яичника, |
ПА – 67,5 %, ПА + Т – 30 %, Т – 2,5 %/ PA – 67,5 %, PA + Pel – 30 % , Pel – 2,5 % |
|||||
|
НМИЦО им. Н.Н. Блохина, 2025 |
48 |
культи связок/ Ligaments of the ovary, ligaments’ stumps |
ICG |
83,3 % |
2,5 % |
Примечание: таблица составлена авторами.
Note: created by the authors.
Сравнительные характеристики методики БСЛУ
Comparable characteristics of sln detection
введение в периваскулярное пространство связок демонстрирует наибольшую частоту детекции, поэтому оно было принято за основную методику в представленном исследовании.
Частота детекции хотя бы одного СЛУ составила 83,3 %, что соотносится с данными мировой литературы (табл. 3). Следует отметить, что с накоплением опыта наблюдалась тенденция к увеличению частоты детекции. Так, в первый год применения методики частота детекции составила 60 %, в последующие годы она превысила 85 %. По результатам самого крупного многоцентрового проспективного исследования C. Nero et al. (2024), включающего 169 пациенток, частота детекции оказалась ниже и составила 58,6 % [20]. Мы применяли аналогичную технику введения красителя – подбрюшинно в периваскулярное пространство связок. Более высокую частоту детекции в нашем исследовании, вероятно, можно объяснить тем, что оно проводилось в одном центре, в то время как в исследовании SELLY принимали участие 15 хирургов из 10 центров Италии. По данным исследования SELLY, сторожевые лимфоузлы в тазовой зоне идентифицированы у 63 (63,6 %) из 99 пациенток. В нашем же исследовании частота детекции в группе тазовых ЛУ оказалась низкой – лишь у 13 (32,5 %) из 40 пациенток. Чаще всего трудности с картированием тазовых СЛУ обусловлены ретроперитонеальной диффузией красителя, что препятствовало идентификации. Помимо этого, введение красителя в собственную связку яичника часто сопровождалось оттоком по ходу воронко-тазовой связки и отсутствием детекции в подвздошной зоне, а в случае введения в культю собственной связки и вовсе отсутствием прокрашивания лимфатических протоков. Следует отметить, что пациентки с удаленными ранее яичником или маткой представляют особенно сложную для детекции СЛУ клиническую группу. В исследовании P. Laven et al. [18] краситель вводили только в культи связок, СЛУ удалось идентифицировать лишь у 3 из 11 пациенток, таким образом, частота детекции составила 27,3 %. Возможно, такие результаты обусловлены фиброзированием лимфатических протоков после пересечения связок, особенно с применением электрокоагуляции. В нашем исследовании из 14 пациенток с удаленным ранее яичником СЛУ удалось картировать у 9 (64,3 %). В процессе накопления опыта мы несколько модифицировали технику введения препарата в культи связок: инъекция красителя в культю воронко-тазовой связки осуществляется после ее натяжения в периваскулярное пространство на некотором расстоянии (обычно 2 см) от


