Диагностическая ценность методов радионуклидной визуализации сторожевого лимфатического узла при раке молочной железы
Автор: Николаева Е.А., Крылов А.С., Рыжков А.Д., Батыров Х.Х., Пароконная А.А., Билик М.Е., Захарова Т.В., Светлякова А.В., Пронин А.И.
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Клинические исследования
Статья в выпуске: 2 т.21, 2022 года.
Бесплатный доступ
Цель исследования - сравнить диагностическую эффективность планарной сцинтиграфии, ОФЭКТ (в т. ч. ОФЭКТ/КТ) и интраоперационной радиометрии с помощью гамма-зонда в обнаружении сторожевых лимфатических узлов (СЛУ) у пациенток с раком молочной железы. Материал и методы. В исследование включены 200 пациенток с диагностированным раком молочной железы, которым была проведена биопсия СЛУ в период 2020-21 гг. Для идентификации СЛУ всем пациенткам за сутки до операции проводилась лимфосцинтиграфия с коллоидным радиофармпрепаратом Технефит, меченным 99mTc. Планарная лимфосцинтиграфия была проведена 200 пациенткам, включенным в исследование, у 181 проведен досмотр в объеме ОФЭКТ или ОФЭКТ/КТ (147 и 34 исследования соответственно). Интраоперационно производилась детекция СЛУ с помощью портативного гамма-зонда (n=200). По-следующее гистологическое исследование определяло наличие лимфоидной ткани и статус удаленного СЛУ. Результаты. Сторожевые лимфоузлы обнаружены при комплексном исследовании (планарные и томографические исследования) у всех 200 (100 %) пациенток, при этом на планарной сцинтиграфии не было визуализировано ни одного СЛУ в 6 (3 %) случаях, но при досмотре в томографическом режиме они были определены. Также при томографии в отдельных случаях определялись дополнительные СЛУ, которые были не учтены при планарном исследовании. В 95 % случаев СЛУ локализовались в аксиллярной области. Все неаксиллярные СЛУ были идентифицированы на томограммах. Чувствительность ОФЭКТ при обнаружении СЛУ составила 100 % (ДИ 98,0-100 %), что превышает чувствительность планарной сцинтиграфии (97,0 %, ДИ 96,5-97,4 %) и гамма-зонда (97,0 %, ДИ 96,1-97,4 %). Значения ППЦ также высоки - 99,5 % (ДИ 99,0-100 %) для планарной сцинтиграфии, 99,5 % (ДИ 98,6-100 %) для гамма-зонда и 98,3 % (ДИ 95,2-99,7 %) для ОФЭКТ. Заключение. Радионуклидная визуализация СЛУ с лимфотропным РФП у пациенток с раком молочной железы является эффективным и надежным методом навигации при хирургическом вмешательстве для выполнения биопсии. ОФЭКТ и ОФЭКТ/КТ позволяют идентифицировать большее количество лимфоузлов, чем планарная сцинтиграфия, улучшая их анатомическую локализацию и снижая частоту ложноотрицательных результатов. Диагностическая эффективность ОФЭКТ/КТ и ОФЭКТ предположительно превосходит планарную лимфосцинтиграфию и интраоперационную навигацию в выявлении СЛУ.
Сторожевые лимфатические узлы, биопсия, планарная лимфосцинтиграфия, офэкт/кт, гамма-зонд, рак молочной железы
Короткий адрес: https://sciup.org/140293903
IDR: 140293903 | УДК: 618.19-006.6:616.428]-07
Diagnostic value of nuclear medicine modalities for the detection of sentinel lymph nodes in patients with breast cancer
Purpose of the study. To determine and compare the diagnostic efficacy of planar scintigraphy, SPECT (including SPECT / CT) and intraoperative gamma probe radiometry in the detection of sentinel lymph nodes (SLN) in patients with breast cancer. Material and Methods. The study included 200 patients with diagnosed breast cancer who underwent SLN biopsy in the period 2020-2021. To identify SLNs, all patients underwent lymphoscintigraphy with a 99mTc-labeled colloidal radiopharmaceutical one day before surgery. Planar lymphoscintigraphy was performed on 200 patients included into the study, 181 underwent examination in the volume of SPECT or SPECT/CT (147 and 34 studies, respectively). The SLN was detected intraoperatively using a portable gamma probe (n=200). Subsequent histological examination determined the presence of lymphoid tissue and the status of the removed SLN. Results. SLN were detected in a comprehensive study (planar and tomographic studies) in all 200 patients studied (100 %), while planar scintigraphy did not visualize any SLN in 6 (3 %) cases, but they were determined during examination in tomographic mode. Also, in some cases, additional SLN were determined during tomography, which were not considered in the planar study. In 95 % of cases, SLN were localized in the axillary region. All non-axillary SLNs were identified on tomograms. The sensitivity of SPECT for SLN detection was 100 % (CI 98.0-100 %), which was higher than the sensitivity of planar scintigraphy and gamma probe (97.0 %, CI 96.5-97.4 % and 97.0 %, CI 96.1-97.4 %, respectively). The PPV values were also high (99.5 %, CI 99.0-100 % for planar scintigraphy, 99.5 %, CI 98.6-100 % for gamma probe and 98.3 %, CI 95.2-99.7 % for SPECT. Conclusion. Nuclear medicine imaging of SLN with lymphotropic radiopharmaceuticals in patients with breast cancer is an effective and reliable method of navigation during surgery to perform a biopsy. SPECT and SPECT/CT can identify more lymph nodes than planar scintigraphy, improving their anatomical localization, and reducing the false negative rate. The diagnostic performance of SPECT/CT and SPECT is believed to be superior to that of planar lymphoscintigraphy and intraoperative navigation in detecting SLN.
Текст научной статьи Диагностическая ценность методов радионуклидной визуализации сторожевого лимфатического узла при раке молочной железы
Биопсия сторожевого лимфатического узла (БСЛУ) стала стандартной процедурой у пациенток с раком молочной железы с клинически не определяемыми лимфатическими узлами [1]. Сторожевые лимфатические узлы (СЛУ) – первая группа лимфатических узлов, дренирующих ложе опухоли. Согласно концепции СЛУ, их гистологический статус является предиктором объема лечения и прогноза заболевания, что обусловлено последовательным распространением опухоли от ее ложа к регионарным лимфатическим узлам через так называемые «сторожевые» или «сигнальные». Они могут быть обнаружены путем введения красителя и/или радиоактивного препарата в место опухоли и последующего определения окрашенного и/или радиоактивного лимфатического узла в регионарном коллекторе.
Концепция СЛУ первоначально была предложена R.M. Cabanas в 1977 г. для лечения рака полового члена [2], позже была с успехом реализована у пациентов со злокачественной меланомой [3]. Далее несколько исследований подтвердили концепцию СЛУ у больных раком молочной железы [4]. Техника биопсии сигнальных лимфоузлов (БСЛУ) впервые была описана A.E. Giuliano в 1994 г. Цель данного хирургического подхода – минимизация травматичности ранее применяемой классической аксиллярной лимфодиссекции [5].
Значимым исследованием, подтвердившим преимущества метода, явилось американское исследование Z011, в котором сравнивались две группы пациенток с раком молочной железы T1–2N0M0 и метастазами в сторожевые узлы [6]. Общая 10-летняя выживаемость пациенток, которым была выполнена только биопсия СЛУ, не уступала общей выживаемости пациенток, которым проводилась классическая аксиллярная диссекция. Эти данные позволили подтвердить клиническую ценность рутинного использования методики биопсии СЛУ у этой группы пациенток на основе 10-летних результатов. В другом многоцентровом исследовании было показано, что общая частота выявления СЛУ составила 93 % (у 413 из 443 пациенток). Точность биопсии сторожевого узла составила 97 %, чувствительность – 89 %, прогностическая ценность положительного результата – 100 %, прогностическая ценность отрицательного результата – 96 % [7].
Существенным для внедрения данного метода в практику онкологов явились результаты исследований, подтверждающие значительное снижение послеоперационных осложнений, таких как лимфедема, парастезии, онемение, ограничение подвижности руки [8]. Так, частота лимфедемы снизилась с 10–20 % при классической аксилляр-ной диссекции до 5–7 % при БСЛУ [9].
Для визуализации СЛУ существует широкий спектр диагностических методов, которые на данный момент доступны в медицине, но ни один из них нельзя однозначно назвать эталонным. Существуют противоречивые данные относительно использования в детекции СЛУ флуоресцентного метода с индоцианиновым зеленым, ультразвука с контрастным усилением и МРТ с суперпарамагнитными наночастицами оксида железа [10, 11]. Хорошие результаты показывают методы ядерной медицины – планарная сцинтиграфия и ОФЭКТ, которые и рекомендованы в настоящий момент для биопсии СЛУ, однако и их возможности все еще не изучены полностью.
Применяемые для непрямой лимфографии СЛУ радиоизотопные препараты характеризуются широким разнообразием, однако их выбор нередко зависит от ситуации на конкретном рынке. Перспективным с диагностической точки зрения РФП, разработанным специально для лимфатического картирования, можно назвать Lymphoseek (Navidea Biopharmaceuticals, Inc, США), который представляет собой 99mTc-тилманосепт, нацелен- ный на маннозный рецептор CD206, он в больших количествах присутствует в некоторых иммунных клетках лимфатических узлов. В 2013 г. препарат был одобрен FDA, а в 2014 г. – EMA. В настоящее время продвижение препарата сдерживает его высокая стоимость. Также недостаточно изучены его возможности по сравнению с уже широко используемыми коллоидными препаратами на основе 99mTc. Оптимальный размер частиц коллоида составляет 20–100 нм и позволяет визуализировать именно СЛУ, а не лимфатические узлы следующего порядка [12]. Скорость лимфатического транзита варьирует в зависимости от размера коллоида, вводимого объема, места инъекции и определяет время визуализации СЛУ и последующей операции [13]. В настоящее время в Российской Федерации зарегистрирован пока единственный лимфотропный коллоидный РФП – Нанотоп. Однако для клинического применения часто используется «off label» радиоколлоид 99mTc-технефит с ориентировочным диаметром частиц 200–1000 нм и более [14].
Существует несколько методик введения индикатора, которые можно разделить на глубокие (ин-тратуморально, перитуморально) и поверхностные (внутрикожно, подкожно), но наиболее эффективная из них еще не определена. Ключевые моменты анализа мировой литературы [15–19], посвященной этой проблеме, представлены в табл. 1.
В исследовании Goyal et al. [20] чувствительность биопсии СЛУ составляла 93,3 %, а точность – 97,6 % при использовании радиоактивного индикатора. Факторы, которые были связаны с неудачной биопсией, включали ожирение, нетипичную локализацию опухоли и отсутствие визуализации СЛУ при предоперационной лимфосцинтиграфии. ОФЭКТ обладает лучшими возможностями для анатомической локализации и более высокой разрешающей способностью, позволяя преодолеть ограничения планарных изображений. Точная
Таблица1/table 1
Сравнение способов введения индикатора для лимфосцинтиграфии СЛУ при раке молочной железы comparison of methods of injection of the tracer for slN lymphoscintigraphy in breast cancer
Критерии/ Criteria
Способ введения индикатора/Method of administration of the tracer
Интратуморально/ Intratumorally
Перитуморально/ Peritumorally
Внутрикожно/подкожно Intradermally/subcutaneously
Возможности применения/ Feasibilities of application
Эффективнее при интрамаммар-ном расположении СЛУ. Риск травмы. Требует УЗИ-контроля. Почти не используется в настоящий момент/
It is more effective for intramammary SLN. The risk of injury. Requires ultrasound control. Almost not used now
Эффективнее при интра-маммарном расположении СЛУ. Риск травмы. Требует УЗИ-контроля/
More effective for intramammary SLN. The risk of injury. Requires ultrasound control
Эффективнее при локализации опухоли в верхнем наружном квадранте. Наименее травматично, не требует дополнительных процедур и специалистов/
It is more effective when the tumor is localized in the upper outer quadrant. The least traumatic, does not require additional procedures and specialists
Эффективность/ Efficiency
91–93%
>95%
>95%
локализация «горячих» лимфатических узлов на ОФЭКТ-изображениях без анатомических ориентиров невозможна, что решается применением гибридной технологии ОФЭКТ/КТ, которая помогает обнаруживать дополнительные узлы, не визуализируемые на планарных изображениях, что особенно полезно при визуализации СЛУ за пределами подмышечной впадины или рядом с местом инъекции [21]. У женщин предпочтительнее использование низкодозового протокола КТ для снижения лучевой нагрузки.
Цель исследования – определить и сравнить диагностическую эффективность планарной сцинтиграфии, ОФЭКТ (в т. ч. ОФЭКТ/КТ) и интраоперационной радиометрии с помощью гамма-зонда в обнаружении СЛУ у пациенток с раком молочной железы.
Материал и методы
В исследование включено 200 пациенток с диагностированным раком молочной железы, которым проведена биопсия сторожевого лимфатического узла в период 2020–21 гг. Средний возраст – 51,3 ± 12,6 (диапазон 26–82) года. Минимальный размер опухолевого узла составил 0,7 см (стадия T1), максимальный – 9,3 см (стадия T3).
Решение этического комитета для проведения исследования не требовалось. Все пациентки подписали добровольное информированное согласие на участие в исследовании.
Диагностический коллоидный радиофармпрепарат изготавливался на основе стандартного «холодного» набора лиофилизата Технефит и элюата генератора технеция 99mTc. РФП вводили за сутки до операции для визуализации путей оттока лимфы. Инъекция проводилась в две точки внутрикожно периареолярно (на 3 и 9 ч или на 6 и 12 ч условного циферблата). Вводимая активность – 150 МБк, эффективная доза – 0,3 мЗв. Дозу облучения при сцинтиграфии рассчитывали согласно МУ 2.6.1.3151-13. Лимфосцинтиграфия с разметкой перманентным маркером (рис. 1) выполнялась всем пациенткам по стандартизованной методике [22, 23] в период от 40 мин до 3 ч после введения радиоиндикатора. После получения планарных сцинтиграмм в большинстве случаев (n=181) проводилось дополнительное исследование в объеме ОФЭКТ или ОФЭКТ/КТ зоны интереса. Все гибридные исследования выполнялись на комбинированной ОФЭКТ/КТ-системе Symbia T с 2-срезовой конфигурацией КТ. Лучевые нагрузки при КТ рассчитывали согласно МУ 2.6.1.3854-19. Результаты визуально интерпретировались отдельно для планарной сцинтиграфии и для ОФЭКТ (ОФЭКТ/КТ).
Операция выполнялась на следующий день после сцинтиграфии и разметки. При этом в зоне проекции СЛУ производился разрез, ориентиром служили показания гамма-зонда Радикал («Амплитуда» НТК, РФ) и отметки маркера на коже.
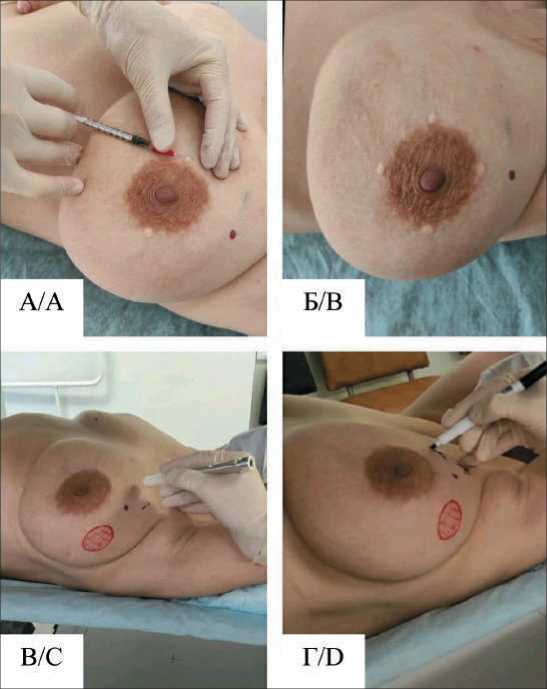
Рис. 1. Процедура радионуклидной визуализации при биопсии СЛУ у пациентки с раком молочной железы. Методика периареолярного введения РФП в 2 точки на 3 и 9 ч (а), в 4 точки (б). Разметка СЛУ маркером с 99mTc (в) и перманентным маркером на коже (г) перед лимфосцинтиграфией
Fig. 1. Radionuclide imaging procedure for SLN biopsy in a patient with breast cancer. The technique of periareolar injection of RP at two points at 3 and 9 o’clock (a), at 4 points (b). SLN marking with a 99mTc marker (c) and a permanent marker on the skin (d) before the lymphoscintigraphy
Удалялись лимфатические узлы с уровнем накопления РФП, превышающим уровень накопления в других лимфоузлах более чем на 10 %, а уровень фона более чем в 3 раза. Все СЛУ отправлялись на срочное гистологическое исследование, результаты которого определяли дальнейшую тактику лечения. Отрицательные результаты свидетельствовали об отсутствии метастазов и в других лимфоузлах, тем самым отменяя профилактическую лимфаденэктомию. Данные срочного гистологического исследования уточнялись при плановом морфологическом исследовании.
Количество обнаруженных СЛУ при планарном, томографическом исследованиях и интраоперационной радиометрии сравнивалось между собой. При наличии расхождений изучались результаты операции. Во-первых, оценивалась воспроизводимость или соответствие между планарными изображениями и томографическими и интраоперационными данными, использовались критерий суммы рангов Уилкоксона и значения κ Коэна. Во-вторых, были изучены случаи улучшения результатов визуализации при томографическом досмотре. В-третьих, были исследованы случаи отрицатель-
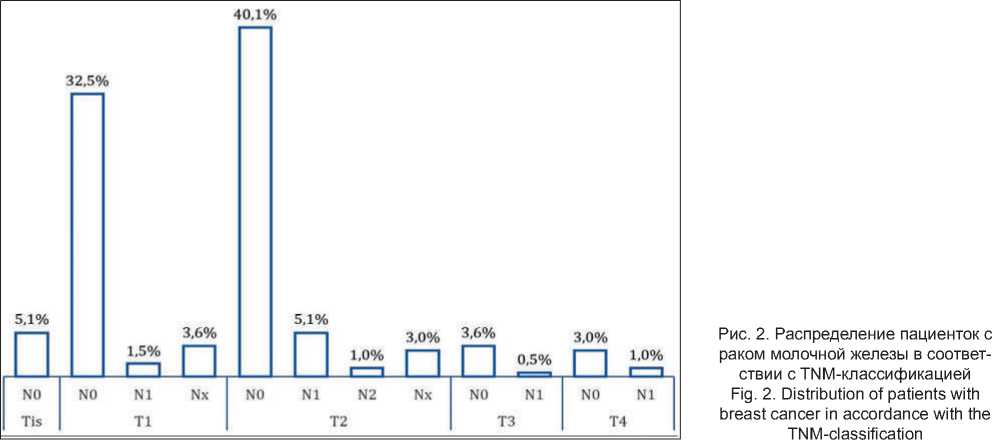
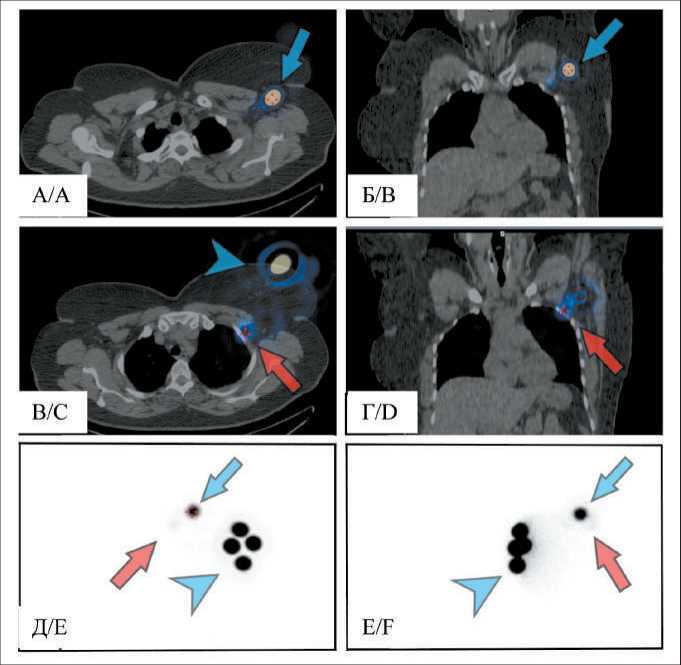
Рис. 3. Результаты радионуклидной визуализации СЛУ пациентки с раком левой молочной железы. Синяя стрелка – СЛУ в левой аксиллярной области четко визуализируется на аксиальном (а) и фронтальном (б) срезах ОФЭКТ/КТ и планарных сцин-тиграммах в передней (д) и левой боковой (е) проекциях; красная стрелка – пекторальный СЛУ на уровне 2-го ребра слева, четко визуализируется только на ОФЭКТ/ КТ срезах (в, г) и почти не определяется на планарных снимках (д, е); синяя остроконечная стрелка – место инъекции РФП
Fig. 3. Results of SLN radionuclide imaging of a patient with left breast cancer. Blue arrow – SLN in the left axillary region is clearly visualized on axial (a) and frontal (b) SPEСT/СT slices and planar scintigrams in anterior (c) and left lateral (d) projections; red arrow – pectoral SLN at the level of the 2 rib on the left, it is clearly visualized only on
SPEСT/СT sections (c, d) and is almost not detected on planar images (e, f); blue pointed arrow – radiopharmaceutical injection site
ной биопсии СЛУ и причины этого. Для оценки статистической эффективности был использован ROC-анализ. Использовали программное обеспечение для статистического анализа MedCalc Statistical version 20.015 (MedCalc Software Ltd, Бельгия). Значение p<0,05 считалось показателем статистической значимости.
Результаты и обсуждение
Распределение пациенток в соответствии с TNM классификацией 7-й версии представлено на рис. 2. Планарная лимфосцинтиграфия проведена 200 пациенткам, включенным в исследование, у 181 проведен досмотр в объеме ОФЭКТ или ОФЭКТ/ КТ (147 и 34 исследования соответственно). СЛУ были обнаружены при комплексном исследовании (планарные и томографические исследования) у всех 200 исследуемых пациенток (100 %), при этом на планарной сцинтиграфии не было визуализировано ни одного СЛУ в 6 (3 %) случаях, но при досмотре в томографическом режиме они были определены. Также при томографии в отдельных случаях определялись дополнительные СЛУ, которые были не учтены при планарном исследовании (рис. 3).
В отличие от меланомы кожи, рак молочной железы характеризуется небольшой вариативностью лимфоколлекторов, однако каждый невы-явленный СЛУ может оказаться метастатически пораженным, что может привести к снижению общей выживаемости [22]. В нашем исследовании первичная опухоль чаще всего локализовалась в верхне-наружном (38,5 %) и верхне-внутреннем квадранте (11,5 %) молочной железы. Билатеральное синхронное или метахронное поражение было выявлено у 3 пациенток, у 14 на момент исследования опухолевого узла не было (проведена операция или рак in situ ). В 95 % случаев СЛУ локализовались в аксиллярной области (рис. 4). По данным литературы, после ипсилатеральной подмышечной впадины 2-е по частоте место локализации СЛУ – интрамаммарные лимфатические узлы, для кото-
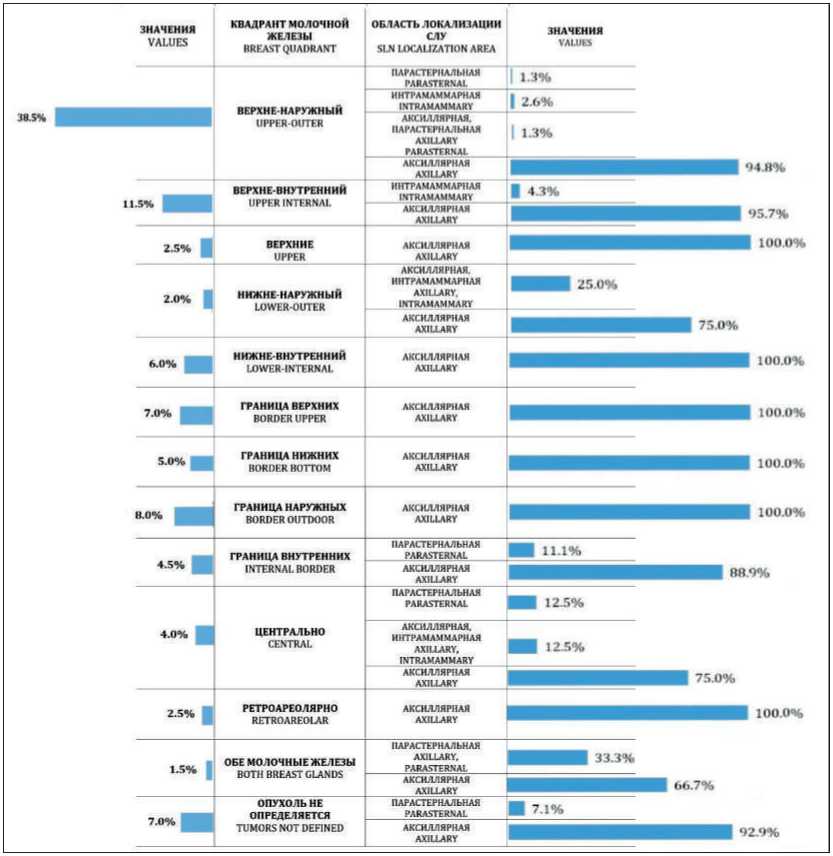
Рис. 4. Локализация СЛУ в зависимости от локализации первичной опухоли у пациенток с раком молочной железы Fig. 4. Localization of SLN depending on the localization of the primary tumor in patients with breast cancer
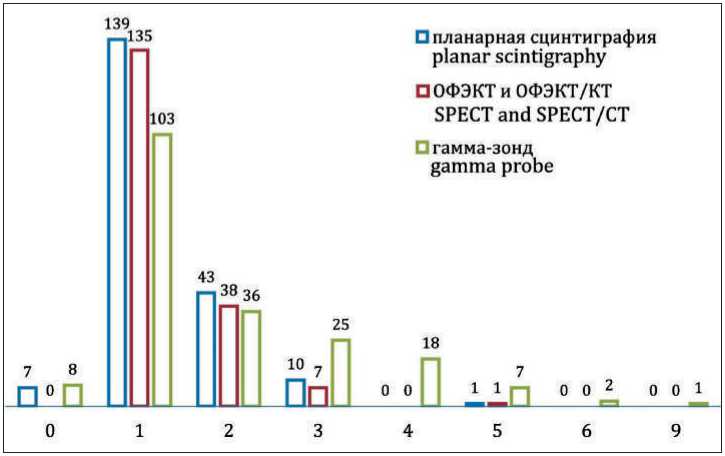
Рис. 5. Распределение пациенток с раком молочной железы по количеству визуализированных СЛУ методами радионуклидной диагностики. Горизонтальная ось – количество визуализированных СЛУ у пациента, вертикальная ось – количество пациентов
Fig. 5. Distribution of patients with breast cancer by the number of visualized SLN by radionuclide diagnostic methods. The horizontal axis is the number of visualized
SLNs in a patient, the vertical axis is the number of patients
Таблица 2/table 2
Точность методов радионуклидной визуализации в выявлении СЛУ у пациенток с раком молочной железы accuracy of radionuclide imaging methods in identifying slN in patients with breast cancer
|
Метод визуализации СЛУ/ SLN imaging method |
Количество проведенных исследований/ Number of studies performed |
Количество пациенток, у которых обнаружены СЛУ/ Number of patients with SLN diagnostics |
Количество пациенток, у которых СЛУ были подтверждены гистологически/ The number of patients in whom SLN was confirmed histologically |
|
Планарная сцинтиграфия/ Planar scintigraphy |
200 |
194 (97,0 %) |
192 (96,0 %) |
|
ОФЭКТ (в т. ч. ОФЭКТ/КТ)/ SPECT (including SPECT / CT) |
181 |
181 (100 %) |
178 (98,3 %) |
|
Гамма-зонд/ Gamma probe |
200 |
192 (96,0 %) |
191 (95,5 %) |
Таблица 3/table 3
Диагностическая эффективность радионуклидной визуализации СЛУ у пациенток с раком молочной железы
diagnostic efficiency of slN radionuclide imaging in patients with breast cancer
Планарные исследования идентифицировали 260 СЛУ у 194 (97,0 %) женщин, в среднем 1,3 ± 0,7 (диапазон 0–5 узлов) на пациента. При томографии выявлено 237 «горячих» лимфоузлов у 181 пациентки со средним показателем 1,3 ± 0,6 (диапазон 1–5) узла на пациентку. Во время интраоперационной детекции гамма-зондом выявлено 378 СЛУ у 192 (96,0 %) пациенток, 1,9 ± 1,4 в среднем (диапазон 0–9) (рис. 5). Метастазы в СЛУ при срочном и плановом гистологическом исследовании обнаружены у 39 (19,5 %) женщин.
При оценке воспроизводимости и соответствия между планарными, томографическими и интраоперационными данными были использованы критерий суммы рангов Уилкоксона и значения κ Коэна. Наибольшие значения были обнаружены для планарной и томографической лимфосцинтиграфии (κ Коэна: 0,86 95 % ДИ 0,78–0,94; двусторонняя вероятность критерия Уилкоксона p=0,27)
В нашем исследовании СЛУ не выявлены при планарной сцинтиграфии у 6, а при интраоперационной радиометрии – у 8 пациенток (табл. 2). Томография помогла визуализировать СЛУ, не обнаруженные при планарном исследовании. Возможно, отсутствие СЛУ при интраоперационной детекции у 8 пациенток было связано с техническими особенностями проведения процедуры. По данным литературы, возможной причиной неви-зуализации СЛУ могут быть их метастатическое поражение, предшествующая терапия, изменение лимфодренажных путей у пациентов после хирургического вмешательства [25].
В нашем исследовании к положительным результатам визуализации отнесены случаи, при которых СЛУ был обнаружен при лимфографии, а наличие лимфоидной ткани подтверждено гистологически. Если по результатам гистологии в исследуемом препарате не было обнаружено лимфоидной ткани, то результат признавался отрицательным – 3 (1,5 %) случая в нашей выборке. Для ранжирования результатов по группам придерживались следующих критериев:
– истинно положительные (ИП) результаты – случаи позитивной гамма-визуализации СЛУ с обязательным гистологическим подтверждением наличия лимфоидной ткани в одной анатомической области вне зависимости от их поражения опухолью;
– ложноотрицательные (ЛО) результаты – случаи отсутствия гамма-визуализации СЛУ с обязательным гистологическим подтверждением наличия лимфоидной ткани в одной анатомической области вне зависимости от их поражения опухолью;
– истинно отрицательные (ИО) результаты – случаи отсутствия гамма-визуализации СЛУ в одной анатомической области при положительном визуальном интраоперационном контроле и с отрицательным гистологическим статусом (отсутствие лимфоидной ткани);
– ложноположительные (ЛП) результаты – случаи позитивной гамма-визуализации СЛУ при отсутствии гистологического подтверждения наличия лимфоидной ткани.
Таким образом, данные радионуклидной визуализации были распределены в соответствии с заданными критериями (табл. 3).
Рассмотрев концепцию СЛУ применительно к определению диагностической эффективности, можно предположить, что СЛУ должны обнаруживаться у всех пациенток, а лучшим методом будет тот, который выявит СЛУ у 100 % исследуемых. Это значит, что специфичность будет стремиться к 0, а чувствительность к 100 %, поэтому в нашем исследовании мы оценивали диагностическую эффективность, рассчитывая только чувствительность и положительную прогностическую ценность (ППЦ) методов.
Планарная сцинтиграфия с последующей интраоперационной радиометрией и забором ткани для гистологического исследования были проведены у 200 пациенток, томография по техническим причинам не была проведена у 19 пациенток. При томографическом досмотре были выявлены СЛУ во всех случаях отрицательного результата при планарной сцинтиграфии (n=6), что свидетельствует о высокой чувствительности метода.
Результат биопсии СЛУ во многом зависит и от особенностей операционного вмешательства, так, при расположении СЛУ в парастернальной области их удаление производится из-за высокого риска осложнений. В то время как лимфатические узлы из аксиллярной области удаляются даже при слабом счете во время радиометрии. Иногда в удаляемом образце может не оказаться лимфоидной ткани. Чаще это наблюдается при замещении опухолевой тканью за счет метастатического поражения СЛУ. В нашем случае получены результаты отрицательной биопсии у 3 пациентов (не обнаружена лимфоидная ткань в удаляемых образцах). У одной пациентки в исследуемом препарате не найдено лимфоидной ткани, только опухолевая ткань. У второй пациентки имелся избыточный вес. У третьей пациентки по результатам предоперационной лимфосцинтиграфии СЛУ определялся парастернально, во время операции была удалена только клетчатка из подмышечной области.
Поскольку при томографии не было получено отрицательных результатов, ее чувствительность составила 100 % (ДИ 98,0–100 %, значение двустороннего точного критерия Фишера p=1), что превышает чувствительность планарной сцинтиграфии (97,5 %, ДИ 97,0–98,3 %, p=0,088) и гамма-зонда (97,0 %, ДИ 96,1–97,4 %, p=0,004), используемого для интраоперационной детекции. Значения ППЦ также высоки – 99,0 % (ДИ 98,5–99,8 %) для планарной сцинтиграфии, 98,3 % (ДИ 95,2–99,7 %) для ОФЭКТ и 99,5 % (ДИ 98,6–100 %) для гамма-зонда. Полученные результаты согласуются с данными литературы. H. Lerman et al. [26] сравнили планарные изображения с ОФЭКТ/КТ в картировании СЛУ рака молочной железы у 157 человек. Выявлено, что 13 % СЛУ определяются только на ОФЭКТ/КТ из-за затемнения от места инъекции, два СЛУ ошибочно интерпретировались как один на планарных изображениях. Неожиданные участки дренажа обнаружены у 33 пациенток. В общей сложности 4 % «горячих» очагов на планарных изображениях были ложными.
I.M. Ploeg et al. [27] показали, что ОФЭКТ/КТ визуализировала СЛУ у 53 % пациенток, у которых планарная лимфосцинтиграфия была отрицательной. Отсутствие визуализации СЛУ было выше при избыточном весе и у пожилых пациенток. H. Lerman et al. [26] определили, что частота ложноотрицательных результатов планарных изображений для 122 пациенток с избыточным весом и ожирением составила 28 %, что выше, чем в общей изучаемой популяции. Уровень ложноотрицательных результатов ОФЭКТ/КТ у этих 122 пациенток также был выше – 11 %, однако этот метод позволил выявить «горячие» узлы еще у 18 (53 %) пациенток и имел статистически более высокий уровень обнаружения СЛУ у пациенток с избыточным весом. Добавление ОФЭКТ или ОФЭКТ/КТ к протоколу сбора данных для лимфосцинтиграфии у тучных пациенток с раком молочной железы улучшает идентификацию СЛУ и предотвращает ложноположительные результаты интерпретации.
Сообщается о том, что 4–17 % очагов накопления на планарных снимках классифицируются с помощью ОФЭКТ/КТ как области поверхностного загрязнения [20, 28]. I.M. Ploeg et al. ограничили использование ОФЭКТ/КТ трудными и необычными случаями, потому что считают планарную лимфосцинтиграфию достаточной техникой предоперационного картирования для большинства пациенток [29]. Они добавили «невизуализацию» как новое показание для гибридного исследова- ния, потому что ОФЭКТ/КТ определяла дренаж у пациенток, у которых планарные изображения не выявили СЛУ.
Список литературы Диагностическая ценность методов радионуклидной визуализации сторожевого лимфатического узла при раке молочной железы
- Chen S.L. Surgical Lymphadenectomy: The Impact of Sentinel Node Mapping in Breast Cancer. Crit Rev Oncog. 2016; 21(1-2): 19-23. doi: 10.1615/CritRev0ncog.2016016174.
- Cabanas R.M. An approach for the treatment of penile carcinoma. Cancer. 1977; 39(2): 456-66. doi: 10.1002/1097-0142(197702)39:2<456::aid-cncr2820390214-3.0.co;2-i.
- Ross M.I., Reintgen D., Balch C.M. Selective lymphadenectomy: emerging role for lymphatic mapping and sentinel node biopsy in the management of early stage melanoma. Semin Surg Oncol. 1993; 9(3): 219-23.
- Cox C.E., Pendas S., Cox J.M., JosephE., Shons A.R., Yeatman T., Ku N.N., Lyman G.H., Berman C., Haddad F., Reintgen D.S. Guidelines for sentinel node biopsy and lymphatic mapping of patients with breast cancer. Ann Surg. 1998; 227(5): 645-51. doi: 10.1097/00000658199805000-00005.
- GiulianoA.E., KirganD.M., Guenther J.M., MortonD.L. Lymphatic mapping and sentinel lymphadenectomy for breast cancer. Ann Surg. 1994; 220: 391-8. doi: 10.1097/00000658-199409000-00015.
- Giuliano A.E., HuntK.K., Ballman K. V., BeitschP.D., Whitworth P. W., BlumencranzP. W., LeitchA.M., Saha S., McCallL.M., MorrowM. Axillary dissection vs no axillary dissection in women with invasive breast cancer and sentinel node metastasis: A randomized clinical trial. JAMA. 2011; 305: 569-75. doi: 10.1001/jama.2011.90.
- KragD., WeaverD., Ashikaga T., Moffat F., Klimberg VS., Shriver C., Feldman S., Kusminsky R., GaddM., Kuhn J., Harlow S., Beitsch P. The sentinel node in breast cancer--a multicenter validation study. N Engl J Med. 1998; 339(14): 941-6. doi: 10.1056/NEJM199810013391401.
- WangZ., WuL.C., Chen J.Q. Sentinel lymph node biopsy compared with axillary lymph node dissection in early breast cancer: a meta-analysis. Breast Cancer Res Treat. 2011; 129: 675-89.
- RaoR., EuhusD., MayoH.G., Balch C. Axillary node interventions in breast cancer: a systematic review. JAMA. 2013; 310: 1385-94.
- Liberman L., CodyH.S., HillA.D., Rosen P.P., Yeh S.D., Akhurst T., Morris E.A., Abramson A.F., Borgen P.I., Dershaw D.D. Sentinel lymph node biopsy after percutaneous diagnosis of nonpalpable breast cancer. Radiology. 1999; 211: 835-44. doi: 10.1148/radiology.211.3.r99jn28835.
- Whitman G.J., Alhalawani R.H., Karbasian N., Krishnamurthy R. Sentinel Lymph Node Evaluation: What the Radiologist Needs to Know. Diagnostics (Basel). 2019; 9(1): 12. doi: 10.3390/diagnostics9010012.
- Чернов В.И., Медведева А.А., Синилкин И.Г., Зельчан Р.В., Брагина О.Д., Скуридин В.С. Опыт разработки инновационных радио-фармпрепартов в Томском НИИ онкологии. Сибирский онкологический журнал. 2015; 2: 45-7. [Chernov V.I., MedvedevaA.A., SinilkinI.G., Zelchan R.V., Bragina O.D., Skuridin V.S. Experience in the development of innovative radiopharmaceuticals at the Tomsk Research Institute of Oncology. Siberian Journal of Oncology. 2015; 2: 45-7. (in Russian)].
- Chernov V.I., Sinilkin I.G., Zelchan R.V., Medvedeva A.A., Ly-apunov A.Yu., Bragina O.D., VarlamovaN.V., Skuridin V.S. Experimental study of 99mTc-aluminum oxide use for sentinel lymph nodes detection. AIP Conference Proceedings. 2016.
- Ермаков А.В., Зикиряходжаев А.Д., Лазутина Т.Н., Леонтьев А.В., ВолченкоН.Н., БеляковМ.М., Каприн А.Д., Костин А.А. Методика непрямой лимфосцинтиграфии с использованием радиофармпрепарата «Технефит 99mTc» для определения путей лимфооттока и биопсии сторожевых лимфатических узлов при хирургическом лечении больных раком молочной железы и меланомой кожи. Злокачественные опухоли. 2016; (3): 67-79. doi.org/10.18027/2224-5057-2016-3-67-79 [Ermakov A.V., Zikiryakhodzhaev A.D., Lazutina T.N., Leontiev A.V., VolchenkoN.N., BelyakovM.M., KaprinA.D., KostinA.A. Sentinel lymph nodes biopsy in early breast cancer and melanoma patients using «Tehnefit 99mTc» radioactive colloid technetium 99mTc. Malignant tumors. 2016; (3): 67-79. doi.org/10.18027/2224-5057-2016-3-67-79. (in Russian)].
- RoumenR.M., GeuskensL.M., ValkenburgJ.G. In search ofthe true sentinel node by different injection techniques in breast cancer patients. Eur. J. Surg. Oncol. 1999; 25: 347-51. doi: 10.1053/ejso.1999.0655.
- Klimberg V.S., Rubio I.T., Henry R., Cowan C., Colvert M., Korourian S. Subareolar versus peritumoral injection for location of the sentinel lymph node. Ann. Surg. 1999; 229: 860-4. doi: 10.1097/00000658199906000-00013.
- Argon A.M., Duygun U., AcarE., Daglioz G., Yenjay L., Zekioglu O., KapkacM. The use of periareolar intradermal Tc-99m tin colloid and peritumoral intraparenchymal isosulfan blue dye injections for determination of the sentinel lymph node. Clin Nucl Med. 2006; 31(12): 795-800. doi: 10.1097/01.rlu.0000246855.80027.b7.
- Caruso G., Cipolla C., Costa R., Morabito A., Latteri S., Fri-cano S., Salerno S., Latteri M.A. Lymphoscintigraphy with peritumoral injection versus lymphoscintigraphy with subdermal periareolar injection of technetium-labeled human albumin to identify sentinel lymph nodes in breast cancer patients. Acta Radiol. 2014; 55(1): 39-44. doi: 10.1177/0284185113493775.
- BeitschP.D., CliffordE., WhitworthP., AbarcaA. Improved lymphatic mapping technique for breast cancer. Breast J 2001; 7: 219-22. doi: 10.1046/j.1524-4741.2001.20120.x.
- GoyalA., NewcombeR.G., ChhabraA., ManselR.E.;ALMANAC Trialists Group. Factors affecting failed localisation and false-negative rates of sentinel node biopsy in breast cancer--results of the ALMANAC validation phase. Breast Cancer Res Treat. 2006; 99(2): 203-8. doi: 10.1007/s10549-006-9192-1.
- van derPloeg I.M., Valdes OlmosR.A., KroonB.B., Nieweg O.E. The Hybrid SPECT/CT as an additional lymphatic mapping tool in patients with breast cancer. World J Surg. 2008; 32(9): 1930-4. doi: 10.1007/ s00268-008-9618-5.
- Абдулова Л.Ю., Крылов А.С., Рыжков А.Д., Николаева Е.А., Захарова Т.В., БиликМ.Е., Барышников К.А. Эффективность методов радионуклидной визуализации сторожевого лимфоузла у пациентов с меланомой кожи. Онкологический журнал: лучевая диагностика, лучевая терапия. 2021; 4(2): 37-50. doi: 10.37174/2587-7593-20214-2-37-50 [Abdulova L.Y, Krylov A.S., Ryzhkov A.D., Nikolaeva E.A., Zaharova T.V., Bilik M.E., Baryshnikov K.A. The Efficacy of Radionuclide Imaging Techniques at Sentinel Node Identification in Patients with Cutaneous Melanoma. Journal of Oncology: Diagnostic Radiology and Radiotherapy. 2021; 4(2): 37-50. doi: 10.37174/2587-7593-2021-4-237-50. (in Russian)].
- Рыжков А.Д., Билик М.Е., Крылов А.С., Афанасьева К.В., ГончаровМ.О., Ширяев С.В., Петровский А.В., Литвинов Р.П., Хаку-ринова Н.Д. Сцинтиграфия и ОФЭКТ/КТ сторожевых лимфатических узлов в планировании оперативного вмешательства при раке молочной железы. Медицинская радиология и радиационная безопасность. 2018; 63(4): 50-7. doi: 10.12737/article_5b83bc2b3c3ef1.05312079 [Ryzhkov A.D., BilikM.E., KrylovA.S., AfanasyevaK.V., Goncharov M.O., Shiryaev S.V., Petrovsky A.V., Litvinov R.P., Khakurinova N.D. Scintigraphy and SPECT / CT of sentinel lymph nodes in planning surgery for breast cancer. Medical radiology and radiation safety. 2018; 63(4): 50-7. doi: 10.12737/article_5b83bc2b3c3ef1.05312079. (in Russian)].
- Estourgie S.H., Tanis P.J., Nieweg O.E., Valdes Olmos R.A., Rutgers E.J., Kroon B.B. Should the hunt for internal mammary chain sentinel nodes begin? An evaluation of 150 breast cancer patients. Ann Surg Oncol. 2003; 10(8): 935-41. doi: 10.1245/aso.2003.02.015.
- Brenot-Rossi I., Houvenaeghel G., Jacquemier J., Bardou V.J., Martino M., Hassan-Sebbag N., Pasquier J. Nonvisualization of axillary sentinel node during lymphoscintigraphy: is there a pathologic significance in breast cancer? J Nucl Med. 2003; 44(8): 1232-7.
- LermanH., Lievshitz G., ZakO., Metser U., Schneebaum S., Even-SapirE. Improved sentinel node identification by SPECT/CT in overweight patients with breast cancer. J Nucl Med. 2007; 48(2): 201-6.
- van der Ploeg I.M., Olmos R.A., Kroon B.B., Rutgers E.J., Nieweg O.E. The hidden sentinel node and SPECT/CT in breast cancer patients. Eur J Nucl Med Mol Imaging. 2009; 36(1): 6-11. doi: 10.1007/ s00259-008-0910-2.
- Husarik D.B., Steinert H.C. Single-photon emission computed tomography/computed tomographyfor sentinel node mapping in breast cancer. Semin Nucl Med. 2007; 37(1): 29-33. doi: 10.1053/j.semnu-clmed.2006.08.001.
- Even-SapirE. Sentinel Node Scintigraphic Mapping Using SPECT/ CT. Eds. O. Israel, S.J. Goldsmith. Hybrid SPECT/CT imaging in clinical practice. New York, NY: Taylor and Francis Group; 2006: 121-39.
- Stephan K.H., Sandro J.S. SPECT/CT for Lymphatic Mapping of Sentinel Nodes in Early Squamous Cell Carcinoma of the Oral Cavity and Oropharynx. Int J Mol Imaging. 2011; 2011: 106068. doi: 10.1155/2011/106068.
- Vermeeren L., Valdes Olmos R.A., Meinhardt W., Bex A., van der Poel H.G., Vogel W.V., Sivro F., Hoefnagel C.A., Horenblas S. Value of SPECT/CT for detection and anatomic localization of sentinel lymph nodes before laparoscopic sentinel node lymphadenectomy in prostate carcinoma. J Nucl Med. 2009; 50(6): 865-70. doi: 10.2967/jnumed.108.060673.
- Чернышова А.Л., Коломиец Л.А., Синилкин И.Г., Чернов В.И., Ляпунов А.Ю. Оптимизация подходов к выбору объема хирургического лечения у больных раком шейки матки (роль исследования сторожевых лимфоузлов). Вопросы онкологии. 2016. 62(6): 807-11. [Chernyshova A.L., Kolomiets L.A., Sinilkin I.G., Chernov V.I., Lyapu-novA.Yu. Optimization of the extent of surgery in organ- preserving treatment for invasive cervical cancer (the role of sentinel lymph nodes study). Problems in Oncology. 2016. 62(6): 807-11. (in Russian)].
- Beneder C., Fuechsel F.G., Krause T., Kuhn A., Mueller M.D. The role of 3D fusion imaging in sentinel lymphadenectomy for vulvar cancer. Gynecol Oncol. 2008; 109(1): 76-80. doi: 10.1016/j. ygyno.2007.11.045.
- Крживицкий П.И., Канаев С.В., Новиков С.Н., Новиков Р.В., СеменовИ.И.,ПономареваО.И., ИльинН.Д., Петрова А.С. Применение ОФЭКТ-КТ для визуализации сигнальных лимфатических узлов и путей лимфооттока у больных раком предстательной железы. Вопросы онкологии 2016; 2: 272-6. [Krzhivitskii P.I., Kanaev S.V., Novikov S.N., Novikov R.V., Semenov I.I., Ponomareva O.I., Ilyin N.D., Petrova A.S. Application of SPECT-CT for visualization of sentinel lymph nodes and lymph drainage pathways in patients with prostate cancer. Problems in Oncology. 2016; 2: 272-6. (in Russian)].
- Novicov S., Krzhivitskii P., Kanaev S., Krivorotko P., Ilin N., Popova N. SPECT-CT localization of axillary sentinel lymphnodes for radiotherapy of early breast cancer. Rep Pract Oncol Radiother. 2019; 24(6): 688-94. doi:10.1016/j.rpor.2019.10.003.
- Novicov S.N., Krzhivitskii P.I., Melnik Y.S., Valitova A.A., Bry-antseva Z.V., Akulova I.A., Kanaev S.V. Atlas of sentinel lymph nodes in early breast cancer using single-photon emission computed tomography: implication for lymphatic contouring. Rad Oncol J. 2021; 39(1): 8-14. doi:10.3857/roj.2020.00871.


