Диагностическая эффективность и прогностическая ценность КТ грудной полости в диагностике ушиба сердца
Автор: Ахиев М.И., Китаев В.М.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 1 т.20, 2025 года.
Бесплатный доступ
Изучены особенности отображения неизмененного перикарда на КТ, выполненных в стандартном для грудной полости режиме исследования. Определены КТ признаки ушиба перикарда и особенности их визуализации. Доказано, что КТ грудной полости, выполняемая в стандартном режиме сканирования, позволяет диагностировать ушиб сердца при огнестрельных ранениях. Диагностическая эффективность и прогностическая ценность метода составляют, соответственно, 87,5 и 53,2%.
Кт диагностика огнестрельного ушиба сердца, минно-взрывное ранение средостения, перикард, визуализация перикарда на кт
Короткий адрес: https://sciup.org/140309972
IDR: 140309972 | DOI: 10.25881/20728255_2025_20_1_24
Diagnostic efficacy and prognostic value of CT of the chest cavity in the diagnosis of a gunshot injury of the heart
The features of displaying an unchanged pericardium on CT scans performed in the standard examination mode for the thoracic cavity were studied. CT scan of signs of pericardial injury and features of their visualization were determined. It has been proven that CT of the chest cavity, performed in the standard scanning mode, allows diagnosing a bruised heart in case of gunshot wounds. The diagnostic effectiveness and prognostic value of the method are 87,5% and 53,2%, respectively.
Текст научной статьи Диагностическая эффективность и прогностическая ценность КТ грудной полости в диагностике ушиба сердца
личной степени кровоизлияниями, а при ударе с большой энергией возникают деструктивные изменения [15; 16]. Применительно к сердцу перечисленные изменения наступают на всю глубину поражения, в том числе и в перикарде. Если изменения в миокарде и внутренних структурах сердца при проведении КТ без применения специальных методик недоступны для выявления, то визуализация измененного перикарда вполне возможна. Однако в доступной литературе сведений о диагностике ушибов сердца при КТ грудной полости, выполняемой без применения специальных методик, мы не встретили. Также отсутствует описание особенностей визуализации неизмененного перикарда на КТ. Поэтому изучение этих вопросов актуально и имеет большую практическую значимость.
Цель исследования : изучение возможностей КТ грудной полости в выявлении ушибов сердца.
Материал и методики исследования
Дизайн исследования: На первом этапе была изучена возможность и особенности визуализации на КТ неизмененного перикарда. С этой целью проведен ретроспективный анализ томограмм в группе из 50 пациентов (первая группа анализа), которым в период пандемии COVID-19 выполнялось КТ грудной полости. Критериями включения в группу анализа служило отсутствие на КТ изменений в легких и возрастной интервал 25–45 лет. Следующий этап исследования

заключался в изучении возможностей визуализации на КТ грудной полости изменений, наступающих в перикарде при ушибах сердца. Для реализации этой задачи была принята рабочая гипотеза, что каждое ранение сердца сопровождается ушибом перикарда. Согласно этому было проведено ретроспективное изучение КТ изображений группы из 50 человек с ранениями сердца (вторая группа анализа), средний возраст 35±11 лет. Критерием включения служило наличие в сердце ранящего снаряда, верифицированного КТ исследованием. Критерием исключения – выполнение КТ грудной полости не позднее трех суток после ранения. На заключительном этапе исследования определили эффективность и прогностическую ценность КТ грудной полости в диагностике ушиба сердца. С этой целью было проведено ретроспективное изучение третьей группы пациентов из 40 раненых в грудную полость, сформированной открытой выборкой. Критерием включения в третью группу служило наличие электронных записей первичной КТ грудной полости в обычном режиме сканирования и повторного КТ исследования сердца, синхронизированного с ЭКГ, проводимого по различным клиническим показаниям. В нашем исследовании эта методика использовалась в качестве референтного метода при диагностическом тестировании результатов первичной КТ грудной полости. Параметры КТ исследования грудной полости во всех анализируемых исследованиях были единообразные: напряжение трубки 120 кВ, ток трубки 100–500 мАс; pitch 1,25 мм; толщина реконструкции 0,625 мм.
Статистическую обработку материала проводили посредством количественных распределений и простых процентных соотношений. Количественные признаки представлены в виде медианы, стандартного отклонения и стандартной ошибки. Чувствительность (Ч), специфичность (С) и точность (Т) КТ грудной полости в диагностике ушиба сердца определяли относительно КТ исследования сердца, синхронизированного с ЭКГ. Эта методика считается «золотым стандартом» для КТ исследования сердца. На основании полученных показателей вычисляли диагностическую эффективность метода (ДЭ) и прогностическую ценность (ПЦ).
Полученные результаты и их обсуждение
Перикард представляет совокупность фиброзного листка и смежных серозных листков – париетального и висцерального. Снизу он сращен с сухожильным центром диафрагмы, спереди – с передней грудной стенкой, образуя грудинно-перикардиальные связки. На основании сердца фиброзный листок перикарда переходит в наружную оболочку крупных сосудов (адвентицию), по бокам он соединен со средостенной плеврой. В перикарде выделяют четыре отдела: передний, два медиастинальных и задний. Результаты изучения изображений неизмененного перикарда на КТ в первой группе анализа показаны в таблице 1.
Табл. 1. Толщина визуализируемого перикарда по отделам
|
Отделы перикарда |
Распределение по толщине и количеству наблюдений визуализируемых отделов перикарда (n = 50) |
Всего по отделам абс. (%) |
||
|
До 1 мм |
1–2 мм |
2–3 мм |
||
|
Только передний |
– |
– |
– |
0 |
|
Только правый |
6 |
11 |
– |
17 (36,0) |
|
Только левый |
– |
– |
– |
0 |
|
Задний |
– |
– |
– |
0 |
|
Передний + правый |
3 |
4 |
– |
7 (14,0) |
|
Передний + левый |
– |
1 |
– |
1 (2,0) |
|
Передний + правый + левый |
3 |
7 |
– |
10 (20,0) |
|
Три отдела |
9 |
1 |
10 (20,0) |
|
|
Всего |
12 (32,0%) |
32 (64,0%) |
1 (2,0%) |
45 (90,0) |
|
Перикард не визуализируется |
5 (10,0) |
|||
Анализ показал, что визуализации перикарда на КТ способствуют две жировые прослойки. Одна из них покрывает фиброзный листок перикарда снаружи. Вторая жировая прослойка прилежит к висцеральному серозному листку перикарда изнутри и представляет субперикардиальную жировую клетчатку – эпикард. Разделяя миокард и перикард, эта жировая прослойка способствует визуализации последнего. Толщина жировых прослоек неодинакова. В наибольшей степени она выражена в основании сердца и в верхушке. В медиастинальных отделах перикарда субперикардиальная жировая клетчатка слишком тонка, поэтому в нормальных условиях эта часть перикарда, сливается с миокардом. На визуализацию перикарда значительно влияет амплитуда пульсовых волн стенок сердца, а также фаза цикла сердечных сокращений, которые в различных камерах отличаются по величине пика и скорости движения стенки сердца. Согласно исследованиям, выполненным еще в середине прошлого века [17], амплитуда пульсовых волн правого предсердия на рентгенограммах составляет 2–3 мм и 3–4 мм левого. Несколько больше смещение стенки правого желудочка и значительно больше левого – 7–12 мм. Положительным фактором, влияющим на визуализацию перикарда, является наличие наиболее медленной фазы движения стенки сердца в течение цикла сокращения. Эта фаза соответствует медленному (резидуальному) притоку крови к желудочкам, которая, согласно упомянутым выше электрокимографическим исследованиям, занимает ≈ 0,1–0,2 с. Современные КТ аппараты сканируют область сердца за одно сокращение или один оборот, основной парк за три. В этот временной промежуток попадают минимум три цикла сердечных сокращений, содержащие три относительно «спокойных» фазы движения сердечной стенки. Совпадение спокойной фазы движения отделов сердца с моментом сканирования на КТ отображается фрагментарной визуализацией разных отделов перикарда. Обнаружению этих фрагментов помогает прокрутка изображений (Рис. 1). Также прокрутка
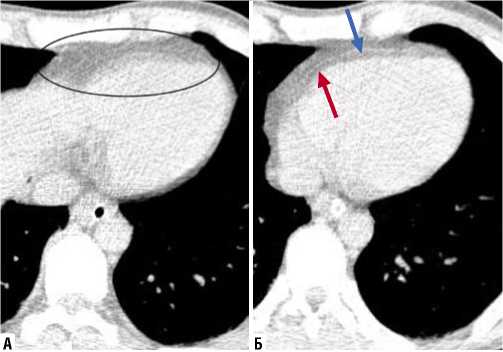
Рис. 1. Зависимость визуализации перикарда от фазы цикла сердечных сокращений. КТ, стандартная программа исследования, прокрутка изображений. Каудальный срез (А). Передний отдел перикарда отображается едва различимыми прерывистыми линиями (обведено овалом). Краниальный срез (Б). Отчетливое отображение переднего отдела перикарда (синяя стрелка). Субперикардиальная жировая клетчатка (красная стрелка).

изображений помогает отличить линейные артефакты от движений, которые неизбежно возникают при быстром сокращении сердечной стенки. В местах перехода на диафрагмальную поверхность и основание сердца толщина перикарда увеличивается за счет проекционных искажений, достигая 3 мм. По этим причинам в этих отделах перикард визуализируется лучше, а еще лучше он отображается на КТ, синхронизированных с сердечными сокращениями (Рис. 2).
У основания крупных сосудов средостения, отходящих от сердца, оба листка серозного перикарда, переходя друг в друга, образовывают переходные складки. В местах переходных складок формируются щелевидные пространства, которые могут превращаться в довольно глубокие карманы (Рис. 3 А). В области основания сердца и задней поверхности перикард образует поперечный и косой синусы (соответственно), которые представляют легкое вдавление листков перикарда в сторону миокарда. Визуализация на КТ карманов и синусов (их еще называют пазухами перикарда) наступает при скоплении в них жидкости (Рис. 3 Б, В).
Таким образом, на КТ неизмененный перикард имеет вид тонких прерывистых линий, толщина которых составляла 1–2 мм. Как видно из таблицы 1, чаще удавалось визуализировать правый отдел медиастинального перикарда, который изолированно обнаруживался в 36%, а в сочетании с другими отделами – в 90%. Это объясняется более благоприятными условиями осмотра, поскольку к правому отделу прилежат ушко правого предсердия и правый желудочек. Передний отдел перикарда, к которому прилежит артериальный конус и правый желудочек, а также левый отдел, к которому прилежит левый желудочек, определялись только в сочетании с другими отделами. В заднем отделе перикарда удавалось увидеть верхнюю
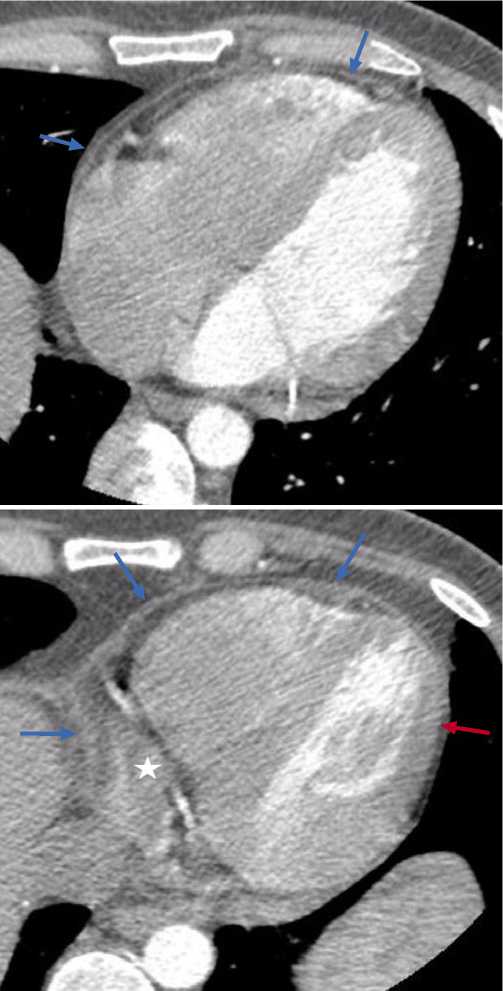
Рис. 2. Исследование с ЭКГ синхронизацией. Обозначения: Утолщенные передний, правый и задний отделы перикарда (стрелки). Неизмененный левый отел перикарда (красная стрелка). Звездочкой обозначено скопление жидкости в косом синусе.
часть по причине прилежания левого предсердия. Нижняя часть заднего отдела перикарда, прилежащая к левому желудочку, не визуализировалась. Полость перикарда, образованная между серозными листками, в условиях отсутствия патологических изменений не определялась.
С целью возможности определения на КТ изменений, наступающих в перикарде при ушибах сердца, была изучена вероятность выявления признаков ушиба на томограммах грудной полости раненых в сердце. Ретроспективно было изучено 50 КТ исследований (вторая группа анализа). На КТ изучали отображение отека перикарда,
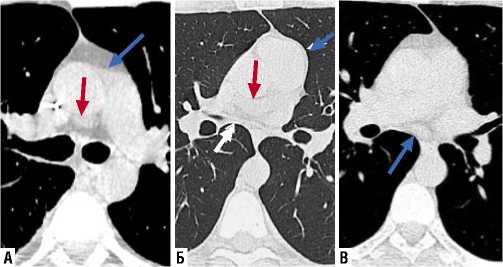
Рис. 3. КТ, стандартная программа сканирования. Карманы и синусы перикарда. Верхний аортальный передний карман (синяя стрелка); верхний аортальный задний карман (красная стрелка) (А). Скопление жидкости в поперечном синусе перикарда (красная стрелка); циркулярное уплотнение перикарда (синяя стрелка). Задний отдел уплотненного перикарда обозначен белой стрелкой (Б). Скопление жидкости в косом синусе перикарда (синяя стрелка) (В).
скопления крови и воздуха в полости перикарда, а также скопления воздуха и крови в его связках. Изменения в связках должны указывать на их разрыв, который может произойти при ударно-волновом воздействии на грудную полость. Выявленные изменения в перикарде и его связках, а также их частота показаны в таблице 2.
Анализ показал, что большая часть осколков (43) проходила через перикард. т.е. это были проникающие через перикард ранения. Из них в 26 случаях осколки задерживались в миокарде, в 17 проникали через эндокард в полости сердца. Как видно из таблицы 1, во всех этих наблюдениях изменения в перикарде проявлялись отеком и скоплением крови различных сочетаниях. У 7 раненых осколки через перикард не проникали, а прилежали к перикарду, поэтому такие ранения были расценены как касательные ранения перикарда. В трех наблюдениях касательных ранений перикарда изменения ограничивались локальным отеком, а в четырех изменений в перикарде не обнаружили. Отек перикарда на КТ проявлялся утолщением и уплотнением фиброзного листка, серозных оболочек и субперикардиальной жировой клетчатки. Набухая, субперикардиальная жировая клетчатка оттесняла перикард и тем самым способствовала визуализации расположенных над ней слоев перикарда. Эти изменения на КТ отображались отчетливым чередованием темных и серых полос. Внутренний, первый (темный) слой, отображал пропитывание субперикардиальной жировой клетчатки. Второй (серый) слой формировался висцеральным и париетальным серозными листками и расположенной между ними щелевидной полостью перикарда. Третий (темный) слой представлял окружающую жировую клетчатку средостения (Рис. 4). Денситометрический показатель жировой клетчатки за счет отека увеличивается до -60 HU и выше.
Отек больше проявлялся со стороны повреждения или в области противоудара. Суммарная толщина всех листков перикарда при отеке не превышала 3 мм, большие значения толщины указывали на заполнение полости перикарда жидкостью (кровью) и такие наблюдения
Табл. 2. Сочетание и частота КТ признаков ушиба перикарда при ранениях
|
Вид ранения |
Признаки ушиба перикарда, их сочетание и частота |
Нет признаков |
||||
|
Отек |
Отек, кровь |
Пневмоперикард, отек, кровь |
Воздух, кровь в связке |
Воздух, связке |
||
|
Проникающее в перикард (n = 43) |
12 |
43 |
2 |
3 |
8 |
0 |
|
Касательные к перикарду (n =7) |
3 |
0 |
0 |
0 |
0 |
4 |
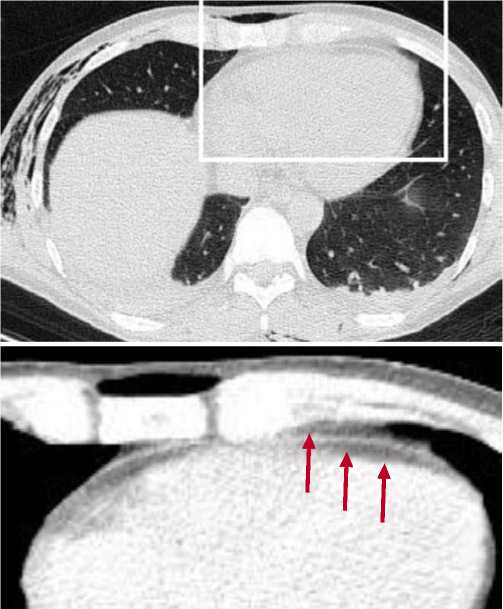
Рис. 4. М-В ранение. Ушиб сердца и левого легкого. Многооскольчатые перелом 9,10 ребер слева со смещением отломков. Отек перикарда. На КТ, выполненных по обычной программе исследования, и увеличенном фрагменте отчетливо определяются все стенки перикарда и прилежащие к нему слои жировой клетчатки: 1-й слой, 2-й слой 3-й слой.
расценивали как сочетания отека и кровоизлияния. Кровоизлияния в перикард выявлены у 43 раненых, и в это число вошли все проникающие перикард ранения. Скопления крови чаще были локальными (32 наблюдения), а в одиннадцати наблюдениях кровь определялась во всех отделах перикарда. При больших скоплениях кровь занимала всю щелевидную полость перикарда или формировала ограниченные скопления, которые, как правило, локализовались в направлении наибольшей силы прямого и отраженного ударов. По этой причине локальные перикардиальные скопления чаще встречались позади грудины, а также по правой, или по левой стенкам перикарда (Рис. 5). Максимальная толщина скопление крови достигала 14 мм.
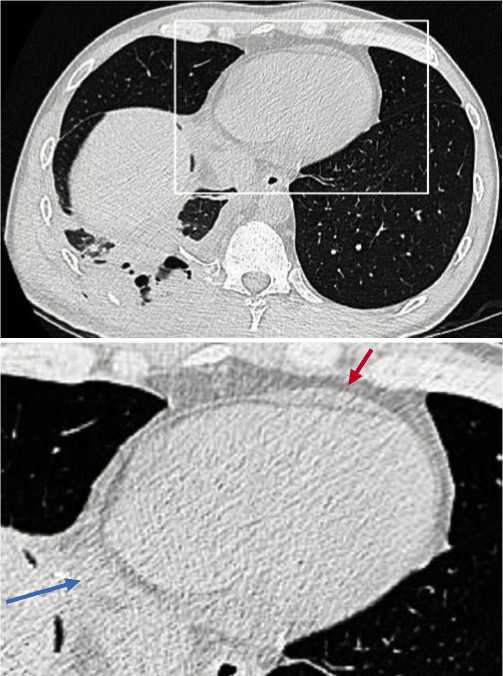
Рис. 5. Третьи сутки после МВ проникающего слепого ранения грудной полости. Ушиб нижней доли правого лёгкого с наличием вторичных снарядов (костные отломки) и пневматоцеле, правосторонний гемоторакс. Ограниченный гемоперикард. На КТ, выполненных по обычной программе исследования, определяются отек перикарда и субперкадиальной жировой прослойки распространяющаяся по всей его окружности. В переднем отделе полости перикарда определяется ограниченное локальные скопление крови, максимальная толщина скопления 6 мм (красная стрелка), аналогичное скопление крови имеется в заднем отделе перикарда (синяя стрелка).
Нарастание гемоперикарда свидетельствовало о продолжающемся кровотечении, которое в ряде случаев продолжалось в течение длительного времени (Рис. 6).
В целом, сравнивая изображение перикарда в группе огнестрельных ранений с изображениями перикарда, не подвергнутого каким-либо воздействиям (первая группа анализа), мы пришли к выводу, что хорошая визуализация перикарда обычно свидетельствует в пользу повреждения. Также необходимо учитывать, что в норме перед- ний, левый и верхняя часть заднего отдела неизмененного перикарда визуализируются только в сочетании с правым отделом. В наших наблюдениях указанные отделы изолированно ни в одном случае не выявлялись. Пониженная дифференцировка слоев перикарда, карманов, синусов и других анатомических структур средостения свидетельствовала об интенсивном отеке жировой клетчатки.
Не вызывает сомнения, что абсолютным доказательством повреждения перикарда является наличие в его полости наряду c кровью воздуха. В анализируемых
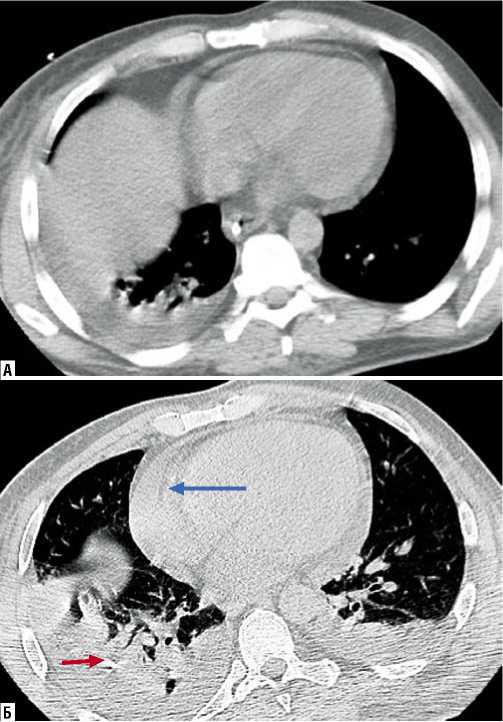
Рис. 6. Первые сутки после МВ слепого ранения нижней доли правого легкого, ушиб легких и перикарда. Первичное исследование. КТ срез на уровне диафрагмы. Правосторонний гемоторакс. Ушиб сердца. Определяется циркулярное скопление крови, максимальная толщина 8 мм (А). Контрольное исследование через 2 дня. Срез на уровне желудочков сердца. Нарастание гемоперикарда, максимальная толщина слоя в левом боковом отделе увеличилась до 14 мм (синяя стрелка). В паренхиме нижней доли правого легкого виден осколок (красная стрелка). Стрелкой обозначен артефакт (наслоение дополнительного отображения субперикардиальной жировой клетчатки), обусловленный высокой частотой сердечных сокращений (Б).
наблюдениях такая картина была обнаружена только в двух случаях (Рис. 7).
Оценка состояния связок перикарда показала, что если скопление воздуха в связку сопровождалось сопутствующим кровоизлиянием, то причинный фактор
– разрыв связки – становился совершенно очевидным. Такая картина была обнаружена в трех наблюдениях (Рис. 8 А, Б). В 8 наблюдениях воздух в связке содержался без визуализируемых признаков кровоизлияния. Множество описанных наблюдений свидетельствуют, что воздух проникает в верхнюю грудинно-перикардиальную связку при пневмотораксе вследствие его миграции через средостение по интерстициальному пространству вдоль сосудистых пучков. Такое чаще происходит при неадекватном дренировании плевральной полости. В наших
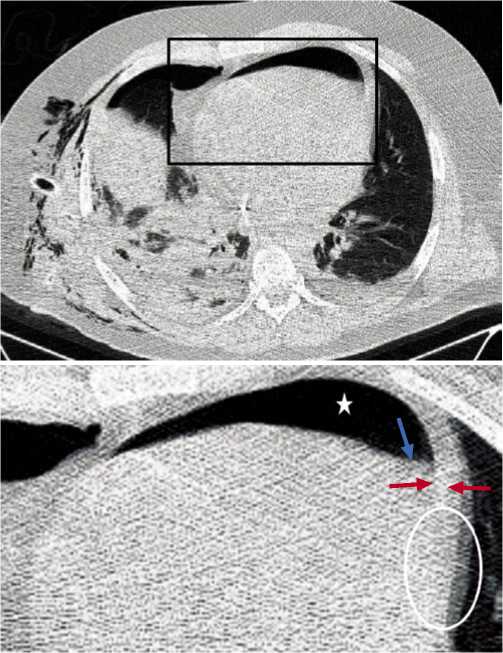
Рис. 7. МВ ранение, проникающее ранение сердца (не показано) и правого легкого. На КТ определяется ушиб правого и левого легкого, ушиб сердца, минимальный правосторонний пневмоторакс, двусторонний гемоторакс, пневмоперикард. Передний отдел перикарда занимает крупный воздушный пузырь (обозначен звездочкой), по его левому краю обнаруживается скопление жидкости (синяя стрелка). Передняя стенка полости перикарда утолщена. Обратите внимание на дополнительные контуры перикарда по медиастинальным стенкам (обозначены овалами), обусловленные артефактами от движений. Истинная толщина перикарда обозначена красными стрелками.
наблюдениях только в одном случае имелось большое сочетанное скопление воздуха в полости перикарда, в связке и в плевральной полости. В оставшихся семи на момент проведения КТ воздух в плевральной полости не определялся, а локализовался только в связке, без учета подкожной эмфиземы. Объем связки увеличивался, а ее структура представлялась разделенной на отдельные фиброзные пучки. Такое распространение воздуха иногда осуществлялось и на прилежащую часть фиброзного листка перикарда (Рис 8 В). При этом в плевральной полости сохранялась дренажная трубка. В этих случаях допустимо предположение, что воздух может проникать непосредственно из плевральной полости в разорванную связку, минуя интерстициальную ткань средостения.
Вероятность выявления признаков ушиба перикарда на КТ, а следоватльно и сердца, полученная при анализе второй группы раненых, показана в таблице 3. Поскольку в этой группе была принята гипотеза о 100% наличии ушиба сердца, истино отрицательные (ИО) и ложноположительные (ЛП) результаты по определению принимают нулевые значения. Однако в естественных науках показатель 0% (как и 100%), не корректен, поэтому для вычисления вероятности ушибов сердца в нулевые
Табл. 3. Вероятность выявления ушиба перкарда по КТ признакам
|
Симптомы ушиба перикарда |
Результаты диагностического тестирования (n = 50) |
Вероятность выявления признака |
||||
|
ИП |
ИО |
ЛП |
ЛО |
Ч |
||
|
Отек перикарда |
9,0 |
0,04 |
0,06 |
40,9 |
0,22 |
18,0% |
|
Кровь в перикарде |
31,9 |
0,04 |
0,06 |
18,0 |
0,639 |
63,8% |
|
Отек + кровь в перикарде |
44,9 |
0,04 |
0,06 |
5,0 |
0,899 |
89,8% |
|
Воздух в перикарде |
2,0 |
0,04 |
0,06 |
47,9 |
0,040 |
4,0% |
|
Воздух в связке |
7,0 |
0,04 |
0,06 |
42,9 |
0,140 |
14,0% |
|
Воздух + кровь в связке |
3,0 |
0,04 |
0,06 |
46,9 |
0,060 |
6,0% |
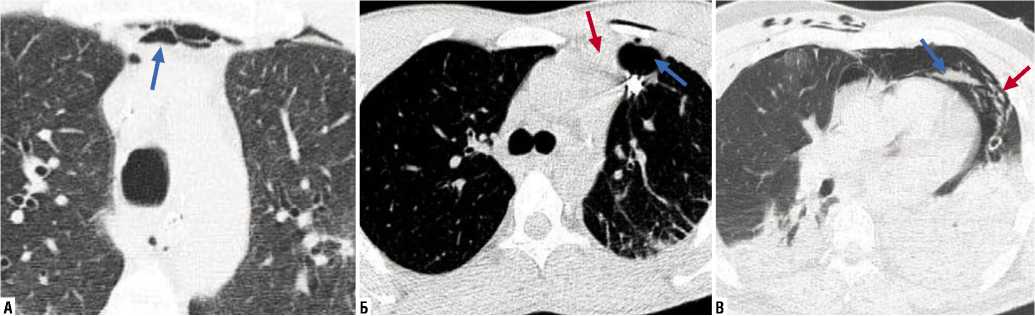
Рис. 8. А – МВ проникающее ранение левого легкого, непроникающее ранение сердца (не показано), ушиб сердца и легких, левосторонний пневмоторакс, двусторонний гемоторакс, пневмоперикард. Верхняя связка перикарда расширена за счет больших скоплений воздуха. На этом фоне видны уровни крови (стрелка). Б – МВ ранение. Проникающее слепое ранение левого легкого, ушиб левого легкого, ушиб сердца, повреждение верхней связки перикарда, огнестрельный перелом 7 ребра не показан). Обозначения: кровоизлияние в перикард и в связку (красная стрелка). Воздушная полость в субплевральном отделе легкого (белая стрелка). В – МВ ранение головы, шеи, груди. Проникающее через перикард ранение сердца. Малый пневмоторакс. На КТ определяется скопление крови и воздуха в верхней грудинно-перикардиальной связке (стрелка), что свидетельствует о ее разрыве. Воздух проникает в фиброзный листок перикарда (красная стрелка).

значения количественных показателей были введены коэффициенты: +0,04 и +0,06.
Из таблицы видно, что признак «отек и кровь» в перикарде показали наибольшую диагностическую чувствительность (Ч), т.е. наличие этого признака с вероятностью 89,8% указывает на ушиб сердца, и признак может применяться для КТ диагностики рассматриваемой патологии. В этом еще большую уверенность придает факт, что 5 наблюдений ложноотрицательных результатов (ЛО) соответствовали касательным ранениям перикарда снарядами с диаметром менее 2 мм, угасающая энергия которых не могла вызвать характерные для ушиба изменения. Низкий показатель чувствительности отека перикарда без кровоизлияния (18%) в рассматриваемой выборке означает, что ушиб редко ограничивается одним отеком, гораздо чаще к отеку присоединяется геморра-гическй компонент. Изолированное скопление воздуха в перикарде при ренении сердца указывает на перфорацию перикарда, сочетающеюся с пневмотораксом. Однако обнаружение этого признака составляет всего 4%, поэтому этот признак имеет крайне низкую диагностическую ценность. Другой признак – воздух + кровь в связке перикарда обнаруживался в 14% наблюдений. Причина появления воздуха в связке остается непонятной, поскольку нет ясности: поступает ли воздух непосредственно из плевральной полости в связку вследствие ее разрыва, или воздух проникает в связку по интерстицальному пространству вдоль сосудов по причине разрыва легочной паренхимы. Проведенное исследование не может дать однозначный ответ, поскольку в группу анализа целенправленно отбирали пациентов только с осколочными ранениями сердца и практически отсутствовали повреждения под действием сильной ударной волны, являющейся важным повреждающим фактором разрывов. Подводя итог возможности выявления КТ симптомов ушиба перикарда, можно заключить, что скопления крови в перикарде и отек его листков с вероятностью 89,8% указывают на ушиб сердца. Воздух в связках перикарда, как симптом разрыва, требует дальнейшего изучения.
Диагностическая эффективность и прогностическая ценность КТ грудой полости в диагностике ушиба сердца в обычном режиме исследования были определены в третьей группе раненых. С этой целью проведена сопряженность КТ грудной полости в обычном режиме сканированя с «золотым стандартом» (референтный метод). В качестве референтного метода использовали КТ сердца, синхронизированного с ЭКГ. Результаты показаны в таблице 4. Обозначенный в таблице положительный результат обозначает наличие ушиба сердца, подтвержденного референтным методом, отрицательный – его отсутствие.
Показатели таблицы свидетельствуют, что КТ грудной полости в стандартном режиме исследования имеет высокую диагностическую эффективность – 87,5%. Из этого следует, что применение рассматриваемого метода, дает возможность выявлять наличие или отсутствие за-
Табл. 4. Результаты сопряженности КТ грудной полости с «золотым стандартом»
Выводы
-
1. Неизмененный перикард на КТ визуализируется фрагментарно и имеет вид тонких прерывистых линий, толщина которых 1–2 мм. В силу анатомических особенностей наилучшие условия визуализации существуют для правого отдела перикарда.
-
2. Наиболее постоянными симптомом ушиба сердца является отек перикарда, сочетающийся с кровоизлиянием различной степени. Диагностическая эффективность такого сочетания составляет 89,9%, но ценность этого признака по причине относительно невысокой встречаемости составляет 53,2%, следовательно, отсутствие данного признака не исключает вероятность наличия ушиба сердца.
-
3. Отек перикарда отображается утолщением до 3 мм. Утолщение, превышающее 3 мм, свидетельствует в пользу гемоперикарда.
-
4. Диагностическая эффективность КТ грудной полости в выявлении ушиба сердца составляет 87,5%. Прогностическая ценность 53,2%
-
5. Пневмоперикард, скопление воздуха и крови в связках перикарда являются редкими, но патогномоничными симптомами ушиба.


