Диагностика анкилозирующего спондилита (болезни Бехтерева) по данным магнитно-резонансной томографии на примере клинического случая
Автор: Чумаков Р.В., Скляров Б.А.
Журнал: Международный журнал гуманитарных и естественных наук @intjournal
Рубрика: Медицинские науки
Статья в выпуске: 7-1 (82), 2023 года.
Бесплатный доступ
В наше время ввиду явной распространенности анкилозирующего спондилита (болезни Бехтерева) среди населения, раннее выявление заболевания и вовремя проведенное лечение является актуальной и важной проблемой современной медицины. Диагностика и визуализация представляет собой важнейший этап в лечении и предупреждении осложнений пациентов с анкилозирующим спондилитом. В настоящее время всё чаще устанавливаются случаи с минимальными клиническими проявлениями данного заболевания, а также с поздним выявлением анкилозирующего спондилита. Применяемые методы диагностики по-своему важны и достаточно обширны, но ввиду возможности раннего выявления заболевания главным из них принято считать магнитно-резонансную томографию (далее МРТ), которая является надёжным и ключевым источником для установления диагноза. В данной работе проанализированы показатели и результаты МРТ на примере клинического случая.
Анкилозирующий спондилит, болезнь бехтерева, диагностика, мрт, воспалительный процесс
Короткий адрес: https://sciup.org/170200609
IDR: 170200609 | DOI: 10.24412/2500-1000-2023-7-1-61-67
Diagnosis of ankylosing spondylitis (Bekhterev’s disease) according to magnetic resonance imaging on the example of a clinical case
Nowadays, due to the obvious prevalence of ankylosing spondylitis (ankylosing spondylitis) among the population, early detection of the disease and timely treatment is an urgent and important problem of modern medicine. Diagnosis and visualization is the most important stage in the treatment and prevention of complications in patients with ankylosing spondylitis. Currently, cases with minimal clinical manifestations of this disease are increasingly being established, as well as with late detection of ankylosing spondylitis. The diagnostic methods used are important and quite extensive in their own way, but due to the possibility of early detection of the disease, magnetic resonance imaging (hereinafter MRI) is considered to be the main one, which is a reliable and key source for diagnosis. In this paper, the indicators and results of MRI are analyzed on the example of a clinical case.
Текст научной статьи Диагностика анкилозирующего спондилита (болезни Бехтерева) по данным магнитно-резонансной томографии на примере клинического случая
Анкилозирующий спондилит (далее АС) является пожизненным заболеванием, также известным как болезнь Бехтерева, которое представляет собой редкий вид артрита, вызывающий боль и скованность в позвоночнике. Распространенность заболевания во всем мире составляет от 0 до 1,5-2%, причем возраст начала заболевания обычно достигает пика во втором и третьем десятилетиях жизни. По данным, полученным из разных стран, скорректированная по возрасту и полу заболеваемость АС составляет 0,4-14 случаев на 100 000 человек. В настоящее время все чаще отмечаются случаи заболевания с минимальными клиническими проявлениями. При этом диагноз устанавливается через 6-7 лет от момента появления симптоматики, что обусловлено поздним обращением этих пациентов к профильному специалисту. Долгосрочной целью лечения АС является поддержание высокого качества жизни пациентов, сохранение работоспособности и уменьшение выраженности клинических проявлений [1]. Заболевание развивается преимущественно в возрасте 20-30 лет, причем у мужчин в 2-3 раза чаще [2]. Существует несколько вариантов инструментальных методов диагностики анкилозирующего спондилита.
Один из основных методов диагностики является рентгенография крестцовоподвздошных суставов (далее КПС). На обзорной рентгенограмме таза в прямой проекции оценивают: КПС (диагностика сакроилиита), ТБС (диагностика коксита, асептического некроза и деформаций бедренных головок), лонное сочленение (диагностика симфизита), места прикрепления связок к крыльям подвздошных костей, большим и малым вертелам бедренных костей, седалищным костям (диагностика энтезитов), нижнепоясничный отдел позвоночника в прямой проекции (определение синдесмофитов на боковых углах тел L4- и L5-позвонков) [3].
В свою очередь, важным методом диагностики является компьютерная томография (далее КТ), которое широко используется при визуализации КПС для оптимального анализа от синовиальной суставной щели до связочного отдела [4, 5].
Для диагностики сакроилеита предпочтительнее полукоронарная КТ [6]. Типичные изменения для сакроилеита при КТ включают эрозии суставов, субхондральный склероз с обеих сторон сустава и анкилоз [7]. Кроме того, сужение и псевдорасширение суставной щели считаются признаками сакроилеита, в то время как другие признаки, такие как нечеткие суставные края, умеренный периартикулярный остеопороз и неспецифический подвздошный склероз, имеют сомнительную прироДу [8].
Основным вариантом диагностики в настоящее время является МРТ, которая стала ведущим методом визуализации для раннего и точного выявления изменений в позвоночнике при анкилозирующем спондилите. Во время проведения первых исследований при помощи магнитнорезонансной томографии полученные результаты дали ясное представление о том, что воспаление в суставах может активно протекать до структурных изменений в костной ткани, выявленных при помощи рентгенографии [9-11]. Отсюда можно сделать вывод, что отсутствие сакроилеита при проведении рентгенографии не дает представлений об возможном наличии воспаления в крестцо-подвоздошных суставов. Как итог, методом выбора диагностики развития осложнений на начальных стадиях АС будет являться МРТ. Так же при оценке МРТ снимков врач может быстро и эффективно оценить результаты и своевременно подобрать необходимую противовоспалительную терапию. Для обнаружения МРТ-признаков активного са-кроилеита требуется соблюдение ряда методологических условий: использование аппарата с высокой напряженностью магнитного поля (1-1,5 Тл), визуализация крестцово-подвздошных суставов в так называемой полукоронарной плоскости (плоскости, параллельной продольной оси крестца) и, главное, обязательное использование подавления сигнала от жира в режиме Т2 (что следует указывать в направлении на МРТ-исследование) [12]. В данной статье приведены показатели и снимки МРТ, пациента с диагнозом анкилозирующий спондилит, который дал предва- рительное согласие на обработку его персональных данных. Актуальность, важность, и необходимость работы заключается в правильной и своевременной диагностики заболевания, а также в дальнейшем информировании о профилактики и дополнительной диагностике.
Цель исследования: проанализировать клинические показатели и данные МРТ диагностики пациента с диагнозом анкилозирующий спондилит.
Материалы и методы: для исследования использовались показатели и данные клинического случая у пациента с диагнозом анкилозирующий спондилит.
Результаты исследования и их обсуждение . Рассмотрим клинический случай пациента А., мужского пола в возрасте 23 лет, с ростом 180, и массой тела 78 кг, ИМТ 25,2 кг/м2. Пациент обратился к ревматологу в 2021 году с жалобами на боли в шейном отделе позвоночника, в тазобедренных суставах, а так же отмечал периодические ночные боли в позвоночнике и утреннюю скованность коленных и голеностопных суставов. Данные жалобы беспокоили пациента на протяжении одного года. У больного нарушился привычный образ жизни, он не мог полноценно работать и вести повседневные дела. Из анамнеза известно, что пациент за медицинской помощью обращался редко, хронических заболеваний не имел, наследственность не отягощенная, крепкие алкогольные напитки употребляет редко, курит с 16 лет. Врачом-ревматологом был проведен полный осмотр пациента, где были выявлены нарушения со стороны костномышечной системы, а именно болезненность при пальпации коленных и голеностопных суставов, а также ограниченные движения в шейном отделе позвоночника. Врачом были назначены лабораторные и инструментальные методы обследования, включая общий анализ крови, биохимический анализ крови, анализ крови на определение антигена HLA-B27, МРТ диагностика шейного, грудного, поясничнокрестцового отдела позвоночника.
После получения результатов лабораторных анализов был выявлен положительный результат на молекулярно- генетическое исследование HLA-B27. Данные общего анализа крови: эритроциты 4,4×1012/л, гемоглобин 138 г/л, лейко-
23,6 МЕ/л, АСТ 24,8 МЕ/л, креатинин
75 мкмоль/л общий холестерин 2,4 ммоль/л, глюкоза 5,1 ммоль/л, общий бе- циты 7,3×109/л, палочкоядерные 3%, сег- лок 72,8 г/л мочевая кислота 272 мкмоль/л,
ментоядерные лейкоциты 68%, эозинофи-
мочевина 5,7 ммоль/л, С-реактивный бе- лы 3%, базофилы 0%, моноциты 8%, лим- лок 29 мг/л.
фоциты 27%, тромбоциты 310×109/л, СОЭ После проведения МРТ шейного, груд-
56 мм/ч. ного и пояснично-крестцового отделов по
Данные биохимического анализа крови: звоночника были получены результаты, общий билирубин 11,6 мкмоль/л, АЛТ приведенные на рисунке 1.
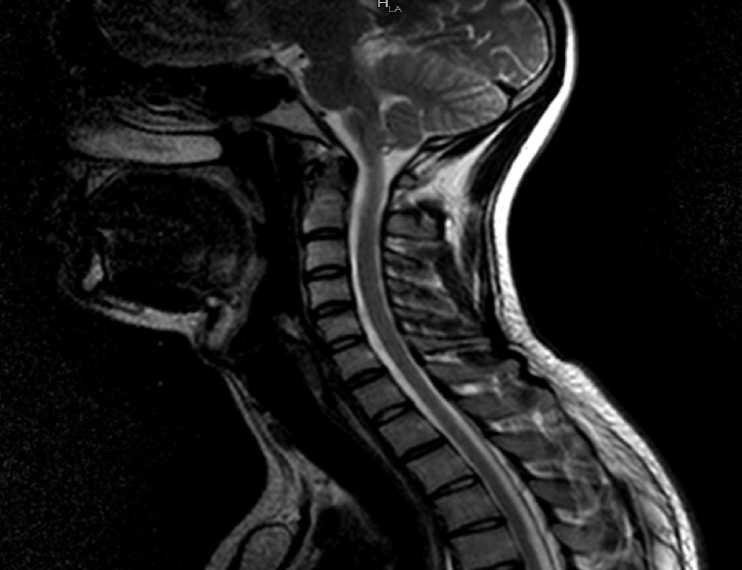
Рис. 1. МРТ снимок шейного отдела позвоночника
В шейном отделе позвоночника: серия МР-томограмм, взвешенных по Т1 и Т2 в трех проекциях с жироподавлением /Т2-stir/, лордоз выпрямлен. Нерезко выраженная правосторонняя сколиотическая деформация. Миндалины мозжечка расположены на уровне большого затылочного отверстия. Атланто-дентальное расстояние 0,2 см; атланто-аксиальное сочленение симметрично. Краниовертебральный переход без особенностей. Высота межпозвоночных дисков С2-С7 снижена, сигналы от дисков С2-С7 по Т2 снижены. Высота и форма тела позвонков не изменены. Определяются краевые костные разрастания по передним и боковым контурам тел С4-С7 позвонков; микроузуративные изменения в телах С4-С7 позвонков. Костный мозг в телах позвонков с признаками минималь- ных дистрофических изменений. Дорсальные выбухания дисков: минимальное медианно-парамедианное билатеральное выбухание диска С4-С5 размером до 0,18 см, без существенно деформации переднего эпидурального пространство; не распространяющаяся в межпозвонковые отверстия, позвоночный канал на уровне пролабирования диска не сужен; просвет корешковых каналов симметричен, не сужен. Минимальное медианно-парамедианное билатеральное выбухание диска С6-С7 размером до 0,18 см, без существенной деформации переднего эпидурального пространства; не распространяющееся в межпозвонковые отверстия, позвоночный канал на уровне пролабирования диска не сужен; просвет корешковых каналов симметричен, не сужен. Спиной мозг, включая цереброспинальный переход, имеет обычную конфигурацию, ширину и однородную структуру. Нервные корешки выходят через межпозвонковые отверстия, не изменены. Превертебральные и паравертебральные мягкие ткани не изменены. Выявлены начальные признаки спондило-артроза: сужение суставных щелей, пере-артикулярный фиброз, гипертрофия суставных фасет на уровне С4-С7 сегментов.
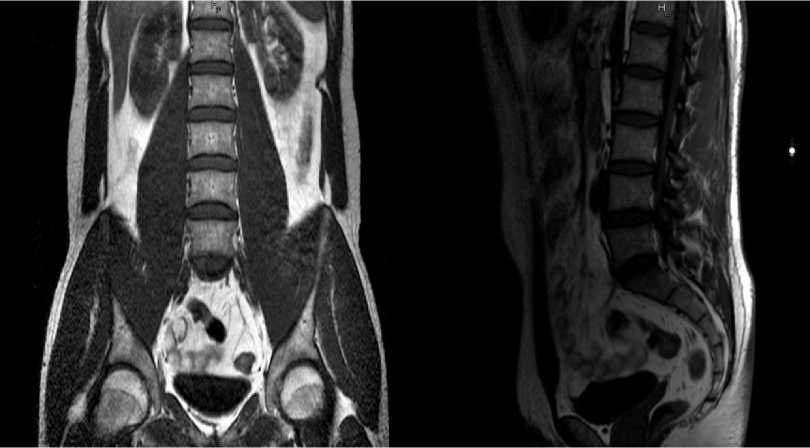
Диаметр V2 сегментов позвоночных артерий на уровне визуализаций нерезко асси-метричен, D Заключение: МР-картина начальных дистрофических изменений шейного отдела позвоночника (остеохондроз); минимальных дорсальных выбуханий С5-С6 и С6-С7 дисков, начальных признаков спон-дилоартроза (рис. 1). Рис. 2, 3. МРТ снимки грудного отдела позвоночника Результаты грудного отдела позвоночника: на серии МР-томограмм грудного отдела позвоночника и соответствующих сегментов спинного мозга, взвешенных по Т1 и Т2 в трех плоскостях кифоз сглажен. Отмечается нерезко выраженная правостороння сколиотическая деформация. Определяется клиновидная деформация тела Th11 позвонка со снижением высоты переднего отдела на ¼ от исходной, без изменения интенсивности МР сигнала от костного мозга. Формы и размеры тел остальных позвонков обычные. МР сигнал от костного мозга в телах позвонков исследуемого отдела соответствует возрасту. Мелкие узлы Шморля тел Th5-Th12 позвонков. Задняя и передняя продольные связки не утолщены, не оссифицированы. Желтые связки без признаков гипертрофии. Высота межпозвонковых дисков на высоте кифоза умеренно снижена, остальных значимо не изменена. МР сигнал от дисков исследуемого отдела по Т2 ВИ сохранен. Определяется симметричное выпячивание Th10-Th11 диска до 0,2 см с минимальной деформацией вентральной поверхности дурального мешка. Просвет позвоночного канала не сужен. Просвет корешковых каналов не изменен. Медуллярное вещество спинного мозга имеет четкие ровные контуры, однородную структуру. Дуральный мешок не конкре-мирован. Оболочки спинного мозга не утолщены. Структура субарахноидального пространства однородно. Заключение: МР картина начальных дистрофических изменений грудного отдела позвоночника (остеохондроз I ст.). выпячивание Th10-Th11 диска. Множественные меткие узлы Шморля тел Th5-Th12 позвонков. Не резко выраженная правосторонняя сколеотическая деформация. Клиновидная деформация тела Th11 позвонка I ст. (рис. 2, 3). Рис. 3, 4. МРТ снимки пояснично-крестцового отдела позвоночника Результаты пояснично-крестцового отдела позвоночника: на серии МР-томограмм, взвешенных по Т1 и Т2 в трех плоскостях с жироподавлением /T2-stir/: Физиологический поясничный лордоз сглажен. Высота и форма тел позвонков не изменены. Высота межпозвонковых дисков исследуемого отдела и МР сигнал от них на Т2 ВИ сохранены. МР сигнал от костного мозга в телах позвонков соответствует возрасту. В сегментах L1-L2: фасетки и желтые связки утолщены и умеренно деформированы. Просвет позвоночного канала не сужен, просвет корешковых каналов не изменен. Крестцовоподвздошные суставы визуализируются отчётливо, обычных очертаний с нормальным развитием крестца и крыльев подвздошных костей. Суставные щели КПС сужено с двух сторон, равномерные, эро-зированы, просвет из симметричен, контуры фибротизированы. Определяется умеренно выраженный отек костного мозга в субхондральных отделах боковых масс крестца и подвздошной кости справа (в задне-нижнем отделе) - как маркер активного воспаления котного мозга. Слева в субхондральном отделе изменения в стадии жировой перестройки костного мозга, метами сохраняются небольшие участки слабо выраженного отека костного мозга. Мозговой конус расположен типично, структурно не изменен. Спинной мозг прослеживается до уровня L1 позвонка. Паравертебральные ткани без особенностей. Заключение: МР-картина двухстороннего сакроилеита II ст., с признаками выраженного активного воспаления справа. Жировая перестройка костного мозга в субхондральном отделе крестцовоподвздошного сочленения слева. Начальные дистрофические изменения пояснично-крестцового отдела позвоночника-спондилоартроз на уровне L1-L5 сегментов 1 -2 ст. Патологий копчика не выявлено (рис. 3, 4). После полученных результатов снимков МРТ, пациенту был поставлен основной клинический диагноз - анкилозирующий спондилит, центральная форма, двусторонний сакроилеит, HLA-B27 (+), Rg-ст I, спондилит шейного, грудного, поясничнокрестцового отделов позвоночника, активность 2, болевой синдром. Было назначено лечение: НПВС аркоксиа 90 мг 1 раз в сутки, артра по 1 таблетки 1 раз в сутки 3 месяца, омепрозол по 20 мг 1 раз в сутки за 30 минут до еды, мидокалм 150 мг 1 таблетка 3 раза в сутки на протяжении 21-го дня, массаж спины №10-12 3-4 раза в год курсами, ЛФК на постоянной основе, регулярные занятия в бассейне. Контроль общего анализа крови, биохимического анализа крови через 2 месяца. Выводы. На основании полученных лабораторных и инструментальных методов диагностики хорошо видны проявления анкилозирующего спондилита. Применения современной МРТ диагностики даёт четкое представление о нарушениях и изменениях в структурах опорнодвигательного аппарата. В случаях, когда врач и пациент сталкиваются с данной проблемой, важно своевременно применить необходимый метод диагностики для скорейшего установления диагноза и назначения правильного и действенного лечения. Ранняя диагностика болезни Бехтерева, состоявшаяся при помощи метода МРТ, выполняет одну из важных факторов предотвращения дальнейшего распространения воспалительного процесса, нормализации повседневного образа жизни, и уменьшения вероятности возникновения рисков инвалидизации таких пациентов.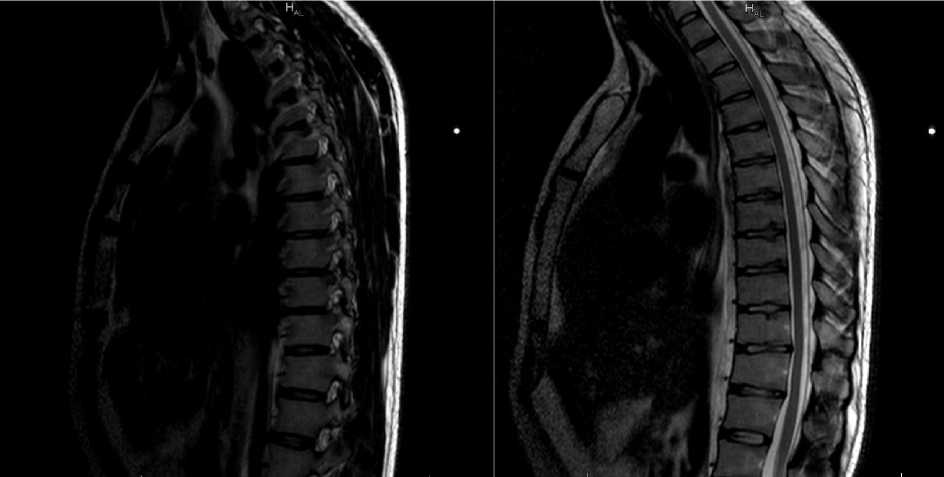
Список литературы Диагностика анкилозирующего спондилита (болезни Бехтерева) по данным магнитно-резонансной томографии на примере клинического случая
- Скляров, Б.А. Анкилозирующий спондилит (болезнь Бехтерева) / А.Б. Скляров // Студенческий. - 2022. - № 12-2 (182). - С. 59-62. - EDN QFCLGU.
- Анкилозирующий спондилит (клинический случай) / Р.Г. Сайфутдинов, Р.Р. Ахунова, Т.Б. Сибгатуллин, О.М. Семенова // Дневник казанской медицинской школы. - 2015. - № 1 (7). - С. 58-71. - EDN UZPPSB.
- Смирнов А.В., Эрдес Ш.Ф. Значимость обзорной рентгенографии таза для диагностики анкилозирующего спондилита в клинической практике // Боль. Суставы. Позвоночник. - 2015. - № 3 (19). - С. 20-27.
- Fam AG, Rubenstein JD, Chin-Sang H, Leung FY. Computed tomography in the diagnosis of early ankylosing spondylitis. Arthritis Rheum. (1985) 28: 930-7. doi:10.1002/art.1780280813.
- Devauchelle-Pensec V, D'Agostino MA, Marion J, Lapierre M, Jousse-Joulin S, Colin D, et al. Computed tomography scanning facilitates the diagnosis of sacroiliitis in patients with suspected spondylarthritis: results of a prospective multicenter French cohort study. Arthritis Rheum. (2012) 64: 1412-9. doi:10.1002/art.33466.
- Carrera GF, Foley WD, Kozin F, Ryan L, Lawson TL. CT of sacroiliitis. AJR Am J Roentgenol. (1981) 136: 41-6. doi:10.2214/ajr.136.1.41.
- Taggart AJ, Desai SM, Iveson JM, Verow PW. Computerized tomography of the sacroiliac joints in the diagnosis of sacro-iliitis. Br J Rheumatol (1984) 23:258-66. doi:10.1093/rheumatology/23.4.258.
- Geijer M, Gadeholt Gothlin G, Gothlin JH. The validity of the New York radiological grading criteria in diagnosing sacroiliitis by computed tomography. Acta Radiol (2009) 50: 664-73. doi:10.1080/02841850902914099.
- Ahlstrom H., Feltelius N., Nyman R., Hallgren R. Magnetic resonance imaging of sacroiliac joint infl ammation. Arthr. and Rheum. 1990; 33: 1763-9.
- Oostveen J., Prevo R., den Boer J., van de Laar M. Early detection of sacroiliitis on magnetic resonance imaging and subsequent development of sacroiliitis on plain radiography: a prospective, longitudinal study. J. Rheumatol. 1999; 26: 1953-8.
- Braun J., Bollow M., Eggens U. et al. Use of dynamic magnetic resonance imaging with fast imaging in the detection of early and advanced sacroiliitis in spondylarthropathy patients. Arthr. and Rheum. - 1994. - № 37. P. 1039-1345.
- Бунчук, Н. Анкилозирующий спондилит. Новое в ранней диагностике / Н. Бунчук, А. Бочкова, А. Левшакова // Врач. - 2010. - № 3. - С. 2-5. - EDN LACKDD.


