Диагностика и хирургическая тактика при гепатолитиазе
Автор: Рузибойзода К.Р., Гулзода М.К., Сафаров Б.И.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 4 т.16, 2021 года.
Бесплатный доступ
Цель. Улучшение диагностики и хирургического лечения гепатолитиаза. Материал и методы. Проанализированы результаты комплексной диагностики и лечения 34 пациентов с гепатолитиазом за последнее 10 лет. В 31 (91,2%) наблюдении имел место вторичный «западный» вариант гепатолитиаза, в 3 (8,8%) - первичный «восточный» тип заболевания. Этиологическими причинами вторичного гепатолитиаза в 18 (52,9%) случаях являлись высокие стриктуры желчных протоков и сформированных гепатикоеюноанастомозов. В 5 наблюдениях был диагностирован холедохолитиаз с распространением на внутрипеченочные желчные протоки, в 4 (11,8%) случаях гепатолитиаз развился на почве холестаза и стриктур эктазированных внутрипеченочных желчных протоков при болезни Карроли (n = 2) и опистохорзной стриктуры сегментарных желчных протоков. Ещё в 4 наблюдениях этиологический фактор гепатолитиаза установить не удалось. Результаты. Для коррекции гепатолитиаза открытые традиционные оперативные вмешательства были применены 26 случаях с проведением различных по характеру и объёму резекционных и реконструктивно-восстановительных оперативных вмешательств. В послеоперационном периоде наблюдали 13 (38,2%) гнойно-септических осложнений с 1 (2,9%) летальным исходом. Миниинвазивные вмешательства были выполнены в 8 наблюдениях при вторичном гепатолитиазе с использованием антеградных и ретроградных методов, как восстанавливающих отток желчи в зоне посттравматической, постишемической, воспалительной билиарной стриктуры, стриктуры гепатикоеюноанастомоза, так и разрушающих конкременты (литоэкстракция). В 2 случаях были так называемые «малые» осложнения в виде миграции холангиостомического дренажа. Летальных исходов не было. Заключение. Таким образом, при лечении гепатолитиаза персонифицированный подход является наиболее эффективным, он позволяет в каждом конкретном случае выбрать наиболее патогенетически обоснованный метод лечения.
Диагностика, гепатолитиаз, механическая желтуха, хирургическая тактика
Короткий адрес: https://sciup.org/140261832
IDR: 140261832 | DOI: 10.25881/20728255_2021_16_4_46
Diagnostics and surgical tactics for hepatolithiasis
Purpose. Improving the diagnosis and surgical treatment of hepatolithiasis. Material and methods. The results of complex diagnostics and treatment of 34 patients with hepatolithiasis over the last 10 years have been analyzed. In 31 (91.2%) cases, there was a secondary «western» type of hepatolithiasis, in 3 (8.8%) cases - a primary «eastern» type of the disease. The etiological causes of secondary hepatolithiasis in 18 (52.9%) cases were high strictures of the bile ducts and formed hepaticojejunoanastomoses. In 5 cases choledocholithiasis was diagnosed with spread to the intrahepatic bile ducts, in 4 (11.8%) cases hepatolithiasis developed on the basis of cholestasis and strictures of ectazed intrahepatic bile ducts in Carroli’s disease (n = 2) and opistochorous stricture of segmental bile ducts. In 4 more cases it was not possible to establish the etiological factors of hepatolithiasis. Results. For the correction of hepatolithiasis in their observations, open traditional surgical interventions were applicable in 26 cases with performing resection and reconstructive-restorative surgical interventions of various nature and volume. In the postoperative period, 13 (38.2%) septic complications with 1 (2.9%) death were observed. Minimally invasive interventions were performed in 8 cases with secondary hepatolithiasis using antegrade and retrograde methods, both restoring the outflow of bile in the area of posttraumatic, postischemic, inflammatory biliary stricture, hepati-cojejunostomy stricture, and destroying calculi (lithoextraction). In 2 cases, there were so-called «minor» complications in the form of migration of cholangiostomy drainage. There were no deaths. Conclusion. Thus, in the treatment of hepatolithiasis, a personalized approach is the most effective, it allows in each case to choose the most pathogenetically justified method of treatment.
Текст научной статьи Диагностика и хирургическая тактика при гепатолитиазе
Актуальность
Проблема диагностики и лечения механической желтухи (МЖ) остаётся одной из труднорешаемых проблем в гепатобилиарной хирургии [1–3]. Синдром МЖ объединяет обширную группу заболеваний, общим и наиболее ярким признаком которого является желтушность кожных покровов и склер в результате повышения концентрации билирубина в крови вследствие нарушения проходимости желчных протоков [4–6].
Редкой и опасной патологией желчных протоков, сопровождающейся МЖ, является гепатиколитиаз (вну-трипеченочный литиаз) [7]. Это заболевание характеризуется наличием конкрементов в долевых и сегментарных желчных протоках и встречается в 0,6–1,3% случаев, а в странах же Восточной Азии заболеваемость достигает до 4,5% [8].
Несмотря на внушительный арсенал современных методов исследования, дифференциальная диагностика гепатиколитиаза сложна, а позднее ее выявления приводит к возникновению тяжелых осложнений и значительной задержке необходимого хирургического вмешательства. Диагностические ошибки, допускаемые в 10–42% наблюдений, ведут к нарастанию печеночной недостаточности, гнойному холангиту и абсцессу печени, что в 14–27% наблюдений неминуемо приводит к летальному исходу [9].
Следует отметить, что многие вопросы этиопато-генеза гепатиколитиаза до настоящего времени окончательно не изучены. В литературе с этиопатогенетических позиций выделяют два типа образования конкрементов во внутрипеченочных желчных протоках. Гепатиколитиаз — «восточный» первичный, эндемический характерен для стран Азиатско-Тихоокеанского региона, и «западный» — вторичный.
Табл. 1. Этиология гепатолитиаза (n = 34)
|
Типы гепатолитиаз |
Кол-во |
% |
|
Первичный гепатолитиаз |
3 |
8,8 |
|
Вторичный гепатолитиаз:
и сформированных билиодигестивных анастомозов
|
18 5 |
52,9 14,7 |
|
• Эктазия внутрипеченочных желчных протоков при болезнь Кароли |
2 |
5,9 |
|
• Опистохозные стриктуры внутрипеченочных желчных протоков |
2 |
5,9 |
|
• Неизвестные причины |
4 |
11,8 |
|
Всего |
34 |
100 |

До настоящего времени рациональной хирургической тактики при лечении гепатолитиаза не существует, что обусловлено редкостью заболевания, единичными наблюдениями и в связи с этим недостаточным опытом лечения таких больных. Недостаток сведений о гепа-толитиазе приводит к тому, что практические хирурги оказываются в сложной и нестандартной ситуации, поскольку неправильное диагностическое и тактическое решение приводит к предсказуемой проблеме и тяжелым осложнениям.
Цель исследования — улучшение диагностики и хирургического лечения гепатолитиаза.
Материал и методы
Под наблюдением находились 34 пациента с гепато-литиазом за последнее 10 лет. Мужчин было 5 (14,7%), женщин — 29 (85,3%). Возраст больных составил от 46 до 86 лет. Пациентов с гепатолитиазом распределили по типу возникновения заболевания (табл. 1).
Как видно из представленной таблицы 1 в 31 (91,2%) наблюдениях имел место вторичный «западный» вариант гепатолитиаза, в 3 (8,8%) — первичный «восточный» тип заболевания. Этиологическими причинами вторичного гепатолитиаза в 18 (52,9%) случаях являлись высокие стриктуры желчных протоков и сформированных гепатикоеюноанастомозов. В 5 наблюдениях был диагностирован холедохолитиаз с распространением на внутрипеченочные желчные протоки, в 4 (11,8%) случаях гепатолитиаз развился на почве холестаза и стриктур эктазированных внутрипеченочных желчных протоков при болезни Карроли (n = 2) и опистохорзной стриктуры сегментарных желчных протоков. Ещё в 4 наблюдениях этиологические факторы гепатолитиаза установить не удалось.
Главным клиническим проявлением гепатолитиаза, заставившим пациентов обратиться за медицинской помощью, были МЖ (n = 28) и атака холангита (n = 6).
Для диагностики гепатолитиаза больным проводили клиническое и биохимическое исследование крови, а также лучевые методы диагностики УЗИ, КТ. В качестве уточняющих методов использовали МРТ и чрескожно-чреспеченочную холангиографию (ЧЧХ), для дифференциальной диагностики доброкачественной и злокачественной природы, особенно у больных с длительном периодом заболевания после формирования гепатикоеюноанастомоза (8–12 лет).
Результаты и их обсуждение
Анализ результатов исследования продемонстрировал, что показатели эндотоксемии у больных гепатоли-тиазом по мере прогрессирования тяжести МЖ, сопровождается гипербилирубинемией. Так уровень общего билирубина при гепатолитиазе и МЖ легкой степени (n = 12) достигал 60мкмоль/л, тогда как у больных гепато-литиазом и МЖ средней (n = 14) и тяжелой (n = 8) степени от составил 60–200 мкмоль/л. У этой группы больных гепатолитиазом наблюдались тенденция к снижению протромбинового индекса (60–80% и меньше 60%) и наоборот, повышение показателей уровня цитолитических ферментов (АсАт — 0,82±0,2 мкмоль/л и 0,97±0,5 мкмоль/л, АлАт — 0,96±0,5 мкмоль/л и 1,12±0,7 мкмоль/л). Прогрессирование МЖ сопровождалось повышением уровня МСМ в сыворотке крови, достигающем 0,44±0,04 ед. и 0,53±0,23 ед., соответственно.
При гепатолитиазе также отмечали повышение уровня цитокинов в сыворотке крови, особенно у больных МЖ средней и тяжелой степени тяжести. Так, содержание ФНО α составило 104,4±4,2пкг/мл и 124,6±5,3 пкг/мл, ИЛ-6 — 32,4±2,8 пкг/мл и 70,3±3,1пкг/мл и ИЛ-4 — 31,6±4,2 пкг/мл и 61,2±1,6 пкг/мл.
Наличие конкрементов в печени и желчных протоках у больных гепатолитиазом при первичной ее диагностики осуществляли с помощью УЗИ и КТ, которые были проведены в 100% и 63% случаев (Рис. 1).
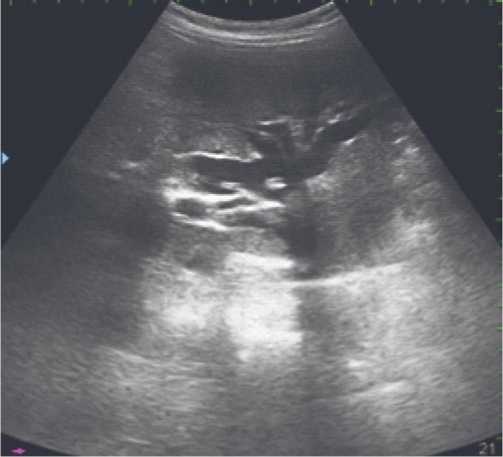
Рис. 1. УЗИ. Гепатолитиаз. Конкременты и неоднородное содержимое повышенной эхогенности в просвете правого долевого и общего печеночного протока желчных протоков.
Лучевые методы диагностики гепатолитиаза позволили выявить осложнения в 5 наблюдениях — абсцессов печени и выполнить контролируемое дренирование их полости (Рис. 2).
Традиционными методами позволяющими получить полное представление о характере и уровне поражения протоков печени, являются эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) и чрескожная чреспеченочная холангиография (ЧЧХ). Недостатками методов считают их инвазивность и связанные с этим осложнения, такие как острый панкреатит, холангит, желчеистечения и гемобилия, нередко требующие хирургического пособия для их коррекции.
Использование МРТ в сочетании с холангиопанкреатографией позволяет эффективно диагностировать гепатолитиаз и стриктуры желчных протоков. При этом преимуществом МРХПГ считают способность обнаружения конкрементов в печеночных протоках, а также детальное определение локализации и числа стриктур желчных протоков, что позволяет выбрать наиболее оптимальную хирургическую тактику (Рис. 3).
Первичный гепатолитиаз наблюдали в 3 случаях, этиология его не ясна, химически эти конкременты были представлены билирубинатами, и заболевание носило рецидивирующий характер. Внутрипеченочная желчная гипертензия является следствием гепатолитиаза и сочетания хронического воспалительного процесса с фиброзными изменениями стенки внутрипеченочных желчных протоков. При вторичном гепатолитиазе у 31 больного, главным образом, она происходит в результате разноуровневого нарушения оттока желчи. При этом билиарную гипертензию провоцируют факторы, не связанные с самой печенью (сужение гепатикоеюноанастомозов, повреждение кровообращения в протоках, вторичная инфекция). Это обстоятельство очевидно, поскольку число наблюдений «западного» варианта гепатолитиаза достоверно больше, по сравнению с первичным «восточным» вариантом.
Особое значение в развитии гепатолитиаза, особенно «вторичного», придают высоким стриктурам желчевыводящих протоков, имеющих, как правило, воспалительную природу или в результате нарушения кровообращения в желчных протоках при повреждениях и формировании билиодигестивных анастомозов. Важную роль в развитии высоких рубцовых стриктур и развития гепатолитиаза имеют воспалительные явления желчных протоков.
Следует отметить, что в 7 случаях при «вторичном» гепатолитиазе отмечали характерное для «первичного» гепатолитиаза упорное, рецидивирующее течение с явлением холангита и абсцессов печени. Кроме этого химически конкременты были представлены билиру-бинатами. Считаем, что в патогенезе развития гепато-литиаза у этого контингента больных ведущее место отводится развитию билиарного «cast» — синдрома, характеризующегося наличием множественных желч-
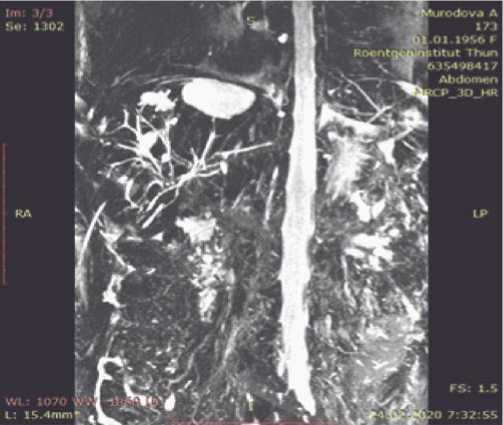
Рис. 2. МРХПГ. Холангиогенные абсцессы печени.
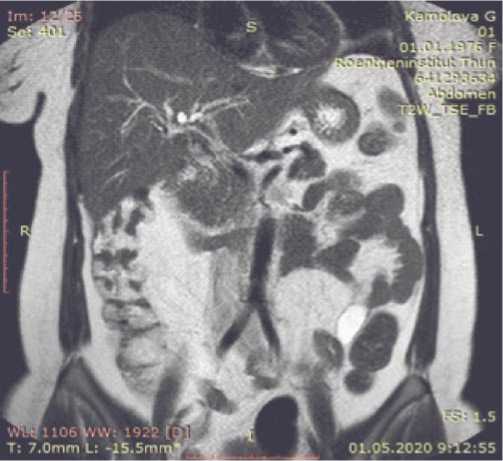
Рис. 3. МРХПГ. Гепатолитиаз.
ных пигментных камней в желчных протоках, которое обусловлено, очевидно, ишемией желчных протоков с развитием стриктур. Билиарная обструкция, ишемия, наличие инфекции в желчных протоках с развитием острого клеточного отторжения и являются в конечном итоге факторами формирования билиарных слитков — «cast» — cиндрома.
Лечение пациентов с гепатолитиазом и его осложнений до настоящего времени представляет значительные трудности. Однозначно общепринятой хирургической тактики при лечении гепатолитиаза нет. Для коррекции гепатолитиаза в своих наблюдениях применяем хирургическое лечение и миниинвазивные методы (табл. 2).
Табл. 2. Методы лечения гепатолитиаза (n = 34)
|
Методы лечения |
Кол-во |
% |
|
Традиционные хирургические методы • Резекция протоков+бигепатикоеюноанастомоз |
8 |
23,5 |
|
• Правосторонняя гемигепатэктомия с трихолангиоею-ноанастомоз |
6 |
17,6 |
|
• Левосторонняя гемигепатэктомия с гепатикоеюноанастомоз |
5 |
14,7 |
|
• Холедохолитомия с внутрипеченочной холангиолито-экстакцией +ХДА по методике клинике |
5 |
14,7 |
|
• Бигепатоцистоеюноанастомоз на СТД |
2 |
5,9 |
|
Миниинвазивные методы лечения • ЧЧХС с литоэкстракцией и антиграднем стентированием ГЕА |
5 |
14,7 |
|
• ЧЧХС с литоэкстракцией и дилятации стриктур внутри-печеночных желчных протоков+ЭПСТ |
3 |
8,8 |
|
Всего |
34 |
100 |
При выборе патогенетически обоснованного метода лечения гепатолитиаза важное значение придавали следующим обстоятельствам:
-
• Наличие «первичного» или «вторичного» гепатоли-тиаза;
-
• Локализации и распространенности внутрипече-ночных конкрементов и стриктур в сегментарных печеночных протоках;
-
• Наличие или отсутствие осложнений гепатолитиаза (холангит, абсцесс печени, резидуальный холанги-олитиаз, билиарный сепсис), а также выраженные рубцовые и атрофические изменения, в пораженной доле печени;
-
• Наличие показания к резекции печени при гепатоли-тиазе, обусловленное стриктурой сформированного ГЕА или долевого протока.
В 8 наблюдениях выполняли резекцию протоков с формированием бигепатикоеюноанастомоза. Различные варианты резекции печени были включены в 11 случаях при «первичном» гепатолитиазе (n = 3) и «вторичном» (n = 8) — вследствие рубцовой стриктуры желчных протоков и гепатикоеюноанастомоза. При этом показаниями к резекции печени при гепатолитиазе были:
-
• Полное разрушение долевого протока с распространением рубцового процесса на сегментарные желчные протоки;
-
• Наличие холангиогенных абсцессов доли, при отсутствии возможности восстановлении желчеоттока из сектора или доли;
-
• Повреждение магистральных афферентных сосудов доли;
-
• Создание адекватной экспозиции конфлюенса желчных протоков;
-
• Сочетание вышеуказанных показаний.
В 6 наблюдениях выполняли правостороннюю гемигепатэктомию с трихолангиоеюноанастамозом. В 5 левостороннюю гемигепатэктомия с гепатикоеюно-анастомозом. Ещё в 5 наблюдениях при гепатолитиазе выполняли попереченую холедохолитотомию с внутри-печеночной холангиолитоэкстракцией и формированием
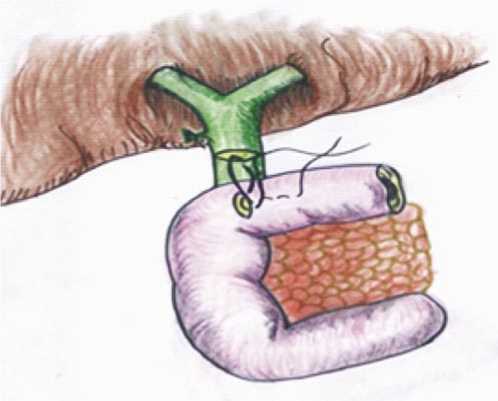
Рис. 4. Поперечный арефлюксный ХДА.
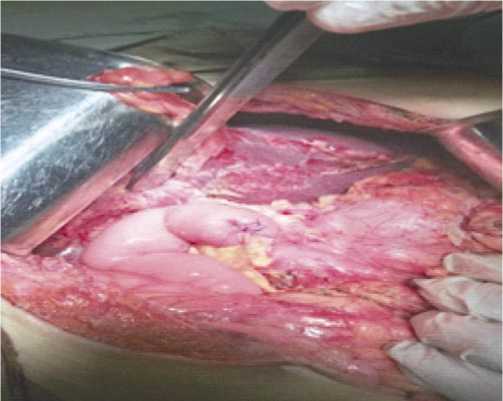
Рис. 5. Бигепатикоеюноанастомоз на изолированной петле Ру.
арефлюксного поперечного холедоходуоденоанастомоза (Рис. 4).
Необходимо отметить, что при этом дооперационно установленную холангиостому сохранили после операции для контроля полноты литоэкстракции. В 2-х наблюдениях при гепатолитиазе на почве болезни Кароли формировали желчно-цисто-кишечный анастомоз со сменным траспеченочным дренажом (СТД).
В послеоперационном периоде наблюдали 13 (38,2%) гнойно-септических осложнений с 1 (2,9%) летальным исходом.
Миниинвазивные вмешательства были выполнены в 8 наблюдениях при вторичном гепатолитиазе с использованием антеградных и ретроградных методов, как восстанавливающих отток желчи в зоне посттравматической, постишемической, воспалительной билиарной стриктуры, стриктуры ГЕА, так и разрушающих конкременты (литоэкстракция). Антеградный доступ

осуществляется заведомо проксимальнее (краниальнее) зоны обструкции и с большой вероятностью предполагает эффективную билиарную декомпрессию даже при множественном гептаолитиазе. Кроме того, выявленные при ЧЧХ особенности билиарной блокады позволяют направленно корригировать положение дренажа либо выполнят дополнительное дренирование. При выполнении миниинвазивных вмешательств при тяжелых («больших») осложнениях, потребовавших изменения принятой лечебной тактики в виду угрозы для жизни пациента, не было. В 2 случаях были так называемые «малые» осложнения в виде миграции холангиостомического дренажа. Летальных исходов не было отмечено.
Выводы
-
1. Этиопатогенетические механизмы гепатолитиаза и ее осложнений окончательно не раскрыты в полной мере в этой связи критерии и методы профилактики развития этого заболевания отсутствуют.
-
2. Диагностика гепатолитиаза должна быть комплексной и основываться на данных современных лучевых методов диагностики (МРХПГ и УЗИ), позволяющий не только выявить конкременты, но и причины, способствующие ее развитию.
-
3. При лечении гепатолитиаза персонифицированный подход является наиболее эффективным, позволяет в каждом конкретном случае выбрать наиболее патогенетически обоснованный метод лечения.
-
4. Миниинвазивные чрескожные антеградные вмешательства при гепатолитиазе по — видимому являются методом первой линии лечения, позволяющим добиться адекватный билиарной декомпрессии и создают благоприятные условия для последующего радикального лечения этого заболевания и ее осложнений.
Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).
Список литературы Диагностика и хирургическая тактика при гепатолитиазе
- Ломакин И.А., Иванов Ю.В., Сазонов Д.В. Диагностика и лечебная тактика у больных с механической желтухой // Клиническая практика. - 2012. - №3. - С.42-50.
- Shao JH, Fang HX, Li GW. Percutaneous transhepatic biliary drainage and stenting for malignant obstructive jaundice: A report of two cases. ExpTher Med. 2015; 10(4): 1503-1506.]
- Yu H, Wu S, Yu X. Single-incision laparoscopic biliary bypass for malignant obstructive jaundice. JGastrointest Surg. 2015; 19(6): 1132-8.
- Малков И.С., Шаймарданов Р.Ш., Коробков В.Н. Факторы, влияющие на результаты лечения больных с механической желтухой // Хирургия. Журнал им. Н.И. Пирогова. - 2016. - №10. - С.48-51
- Назирбоев К.Р., Курбонов К.М. Пути улучшения результатов хирургического лечения механической желтухи доброкачественного генеза // Вестник Национального медико-хирургического Центра им. Н.И. Пирогова. - 2017. - Т.12. - №4-2. - С. 52-55.
- Xu C, Lv PH, Huang XE. Internal-external percutaneous transhepatic biliary drainage for patients with malignant obstructive jaundice. Asian Pac J Cancer Prev. 2014; 15(21): 9391-4.
- Алиханов Р.Б., Вишневский В.А. Внутрипеченочный литиаз // Анналы хирургической гепатологии. - 2008. - №2. - С.100-104.
- Джорабеков А.Д., Алапаев А.Ш., Исмаилов А.Ш. Хирургическая тактика при внутрипеченочном и внепеченочном холангиолитиазе // Анналы хирургической гепатологии. - 2006. - №4. - С. 39-42.
- Брашникова Н.А., Цлой В.Ф., Мерзликин Н.В., Лызко И.А. Внутрипече-ночный литиаз // Анналы хирургии. - 2014. - №1. - С.39-41.


