Диагностика и лечение свернувшегося гемоторакса после огнестрельной травмы груди на этапе специализированной помощи
Автор: Левчук А.Л., Аблицов А.Ю., Орлов С.С.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 3 т.20, 2025 года.
Бесплатный доступ
Актуальность: свернувшийся гемоторакс – наиболее частое осложнение огнестрельных проникающих ранений груди, требующее хирургического лечения у большинства пациентов. Материалы и методы: за период с 2023 по 2024 гг. видеоторакоскопия была выполнена 43 пострадавшим с осложнениями проникающих огнестрельных ранений груди. Свернувшийся гемоторакс был выявлен у 39 пациентов (90,7%). Результаты: наиболее высокими диагностическими возможностями при данной патологии (специфичность – 93% и чувствительность – 100%) обладает спиральная компьютерная томография с исследованием плотности участка поражения по Хаунсфилду. Установлено, что основной причиной развития этого осложнения явились некорректная установка и неадекватная функция плевральных дренажей. Свернувшийся гемоторакс развился после дренирования плевральной полости и первичной хирургической обработки у 33 пострадавших (76,7%), после атипичной торакотомии – у 4 раненых (10,3%) и у 2 пациентов (5,1%) после типичной торакотомии. Средний интервал между операциями составил 7,4±6 суток. Заключение. Наилучшие результаты лечения свернувшегося гемоторакса после огнестрельных проникающих ранений груди были достигнуты при максимально раннем его выявлении, в случаях видеоторакоскопической эвакуации в диапазоне 3-7 суток. Выполнение санационной видеоторакоскопии в более поздние сроки (более 7 суток) было сопряжено с возрастанием объема хирургического вмешательства (декортикация легкого, индукция химического плевродеза), что существенно увеличивало в 2 раза продолжительность лечения раненых на этапе специализированной медицинской помощи.
Огнестрельные ранения груди, свернувшийся гемоторакс, видеоторакоскопия
Короткий адрес: https://sciup.org/140310614
IDR: 140310614 | DOI: 10.25881/20728255_2025_20_3_42
Diagnosis and treatment of coagulated hemothorax after a gunshot injury to the chest at the stage of specialized care
Relevance: Coagulated hemothorax is the most common complication of penetrating gunshot wounds to the chest, requiring surgical treatment in most patients. Materials and methods: From 2023 to 2024, videothoracoscopy was performed on 43 victims with complications of penetrating gunshot wounds to the chest. Coagulated hemothorax was detected in 39 patients (90.7%). Results: Spiral computed tomography with Hounsfield lesion density testing has the highest diagnostic capabilities for this pathology (specificity – 93% and sensitivity – 100%). It was established that the main cause of this complication was incorrect installation and inadequate function of pleural drainage. Coagulated hemothorax developed after pleural drainage and primary surgical treatment in 33 victims (76.7%), after atypical thoracotomy – in 4 wounded (10.3%) and in 2 patients (5.1%) after typical thoracotomy. The average interval between surgeries was 7.4±6 days. Conclusion. The best results of treating clotted hemothorax after penetrating gunshot wounds to the chest were achieved with its earliest possible detection in cases of video-assisted thoracoscopic evacuation in the range of 3–7 days. Performing sanation videothoracoscopy at a later date (more than 7 days) was associated with an increase in the volume of surgical intervention (lung decortication, induction of chemical pleurodesis), which significantly increased the duration of treatment of the wounded at the stage of specialized medical care by 2 times.
Текст научной статьи Диагностика и лечение свернувшегося гемоторакса после огнестрельной травмы груди на этапе специализированной помощи
Развитие современной теории и практики ведения боевых действий привело к новым представлениям о характере, структуре и особенностях боевых повреждений. Современная огнестрельная травма характеризуется множественностью, сочетанностью и тяжестью ранений, что обусловлено как совершенствованием огнестрельного стрелкового оружия, так и увеличением крайне тяжелых раненых, поступающих на этапы хирургической помощи в связи с сокращением сроков эвакуации [1; 6].
Особое место в структуре огнестрельных ранений современных локальных военных конфликтов занимают огнестрельные проникающие ранения груди (ОПРГ), встречающиеся в 24% случаев и характеризующиеся: тяжелыми повреждениями внутренних органов и крупных сосудов, высокой частотой развития шока и гнойно-септических осложнений, определяющих высокую летальность (до 18%) [2]. Широко применяемые в военно-полевых госпиталях первой линии методы диагностики не всегда позволяют объективно оценить характер и масштаб повреждений при ОПРГ, что нередко приводит к ошибкам в выборе хирургической тактики и последующим осложнениям на этапах медицинской эвакуации (Рис. 1). Такая опасность выше при ранениях, протекающих со скрытой клинико-рентгенологической симптоматикой, на фоне травматического шока, тяжелой кровопотери, когда на первый план выступают общие расстройства гемоциркуляции и гемостаза [3] (Рис. 2). В то же время общие хирурги мало знакомы с принципами лечения пациентов с ОПРГ, осуществляя неадекватное дренирование плевральных полостей при развитии гемопневмоторакса (Рис. 3). Стремление избежать ошибок вынуждают их расширять показания к торакотомиям, нередко выполняемых напрасно, не по показаниям. В таких случаях сама торакотомия наносит вред раненому, усугубляя тяжесть его состояния и еще больше увеличивая риск развития осложнений в послеоперационном периоде [2; 6].
Одним из таких грозных и опасных осложнений ОПРГ является свернувшийся гемоторакс (СГТ), частота которого достигает 28% [4]. До недавнего времени основными лечебными мероприятиями при СГТ яв-

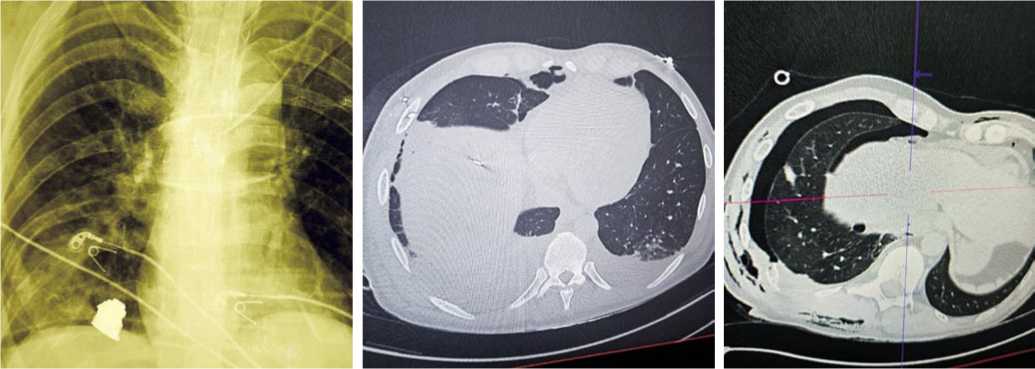
Рис. 1. Рентгенограмма грудной клетки после ПОРГ с наличием крупного осколка в паренхиме правого легкого, гемоторакс.
Рис. 2. МСКТ грудной клетки с ПОРГ и СГТ справа с наличием осколка в паренхиме легкого.
Рис. 3. МСКТ грудной клетки с ПОРГ, сохраняющимся гемопневмотораксом после неадекватного дренирования плевральной полости справа.
лялись биохимическая декортикация и торакотомия с целью эвакуации содержимого плевральной полости для предупреждения развития эмпиемы плевры. В последние десятилетия для ранней эвакуации СГТ вместо стандартной торакотомии на этапе специализированной хирургической помощи появилась возможность широкого применения санационной видеоторакоскопии (СВТС) [5]. Поэтому основными задачами у этой категории пострадавших на этапе специализированной помощи является исчерпывающая диагностика повреждений, лечение сочетанных ранений с применением высокотехнологических методов оперативных вмешательств, борьба с возникшими осложнениями и последующая реабилитация пациентов [7]. Отсутствие четких критериев к выбору методов лечения у пациентов данной категории, невысокая чувствительность и специфичность рентгенографии в диагностике СТГ, а также относительно ограниченные диагностические возможности передовых этапов оказания квалифицированной хирургической помощи, ресурсные возможности которых не позволяют в кратчайшее время выполнить компьютерную томографию (КТ) для оценки объема и плотности недренирован-ного гемоторакса, вызывает у врачей самонадеянность на метод «слепого» дренирования плевральной полости и обоснованность ими подобной тактики ведения, затягивая временной переход к более «агрессивным» вмешательствам. Это приводит при ПОРГ, в лучшем случае, – к формированию фиброторакса (Рис. 4) и в последующем – к инвалидизации, в худшем, – к развитию эмпиемы плевры, сепсису и летальному исходу (Рис. 5).
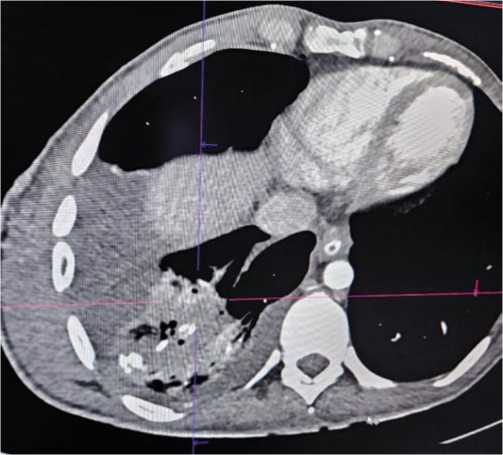
Рис. 4. Фиброторакс после ПОРГ и тяжёлого пульмонита правого лёгкого.
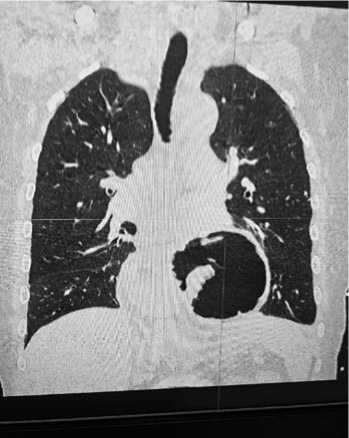
Рис. 5. Сформированная эмпиемная полость после ПОРГ с повреждением левого легкого.

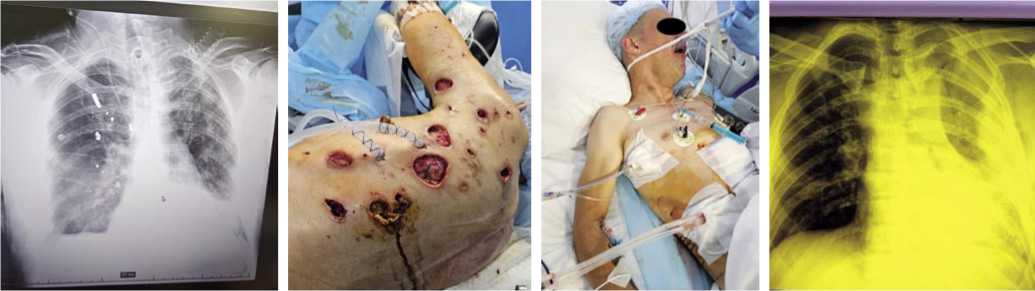
Рис. 6. Пулевое огнестрельное ранение правого легкого с гемотораксом.
Рис. 7. Множественные огнестрельные осколочные ранения грудной клетки после дренирования левой плевральной полости.
Рис. 8. Сочетанное торакоабдо- Рис. 9. СГТ после ОПРГ и выполненной минальное огнестрель- торакотомии слева. ное ранение.
Все это послужило поводом к нашему исследованию проблем диагностики и лечения СГТ и выработке адекватной хирургической тактики на этапе специализированной медицинской помощи.
Цель исследования: улучшить диагностические и клинические результаты лечения пациентов с ОПРГ, осложненным свернувшимся гематораксом, на основании адресного подхода к выбору хирургического метода его лечения.
Материалы и методы исследования
Клиническая работа основана на ретроспективном анализе 84 историй болезни раненых с ОПРГ, проходивших лечение в НМХЦ им. Н.И. Пирогова (5 уровень) с 2023–2024 года, которые были доставлены с СВО после оказания им квалифицированной хирургической помощи в медицинских учреждениях передовых районов (3 уровень). Критериями включения в исследование был установленный диагноз ОПРГ, гемопневмоторакс, травматический пульмонит, без клинических и лабораторных признаков продолжающегося внутриплеврального кровотечения. Все пострадавшие были мужчины, средний возраст которых составил 37,5 лет.
По результатам проведенного отбора в исследование вошло 39 пациентов с СГТ. По этиологии огнестрельного гемоторакса после ОПРГ пациенты распределились в следующем соотношении: 11 (28,2%) – пулевые (Рис. 6), 28 (71,8%) – осколочные (Рис. 7). Множественные ОПРГ – у 8 (20,5%), сочетанные – у 21 (53,8%), изолированные – у 10 (25,6%) раненых. В 76% случаев ОПРГ сочеталось с тяжелым шоком и кровопотерей тяжелой степени. Всем исследуемым на этапе квалифицированной помощи выполнялось дренирование плевральной полости: 19 – 1 дренажом в 6-ом межреберье, 20 – 2 дренажами во 2-м и 6-м межреберьях на стороне повреждения. Плевральные дренажи подсоединялись к пассивной аспирации по Бюлау, с которой через 2–4 суток пациенты эвакуированы в многопрофильный стационар.
У 20 (51,3%) пациентов характер сочетанного повреждения был торако-абдоминальный, им всем, кроме установки плевральных дренажей, выполнялись лапаротомии по поводу огнестрельных повреждений органов брюшной полости (Рис. 8). Состояние пациентов на момент поступления в многопрофильный стационар расценивалось как: удовлетворительное – 2 (5,1%), средней тяжести – 31 (79,5%), тяжелое – 6 (15,4%). Наиболее тяжелыми по соматическому статусу и согласно шкале APACHE-II были 5 (12,8%) пациентов, которым на предыдущем этапе была выполнена торакотомия по поводу ОПРГ (Рис. 9).
Скрининговое исследование всех пострадавших заключалось в выполнении лабораторных и клинических обследований, включающих: КТ органов брюшной полости, таза и грудной клетки с внутривенным контрастированием, УЗИ мягких тканей зон раневого канала, рентгенографии грудной клетки в 2-х проекциях, фибробронхоскопию с санацией трахеобронхиального «дерева» и взятия БАЛ. Исследование смывов и мазков из трахеобронхиального пространства и экссудата, полученного при попытке плевральной пункции, проводили в бактериологической лаборатории.
Исходя из цели исследования, пациенты с СГТ были разделены на две репрезентативные группы с учетом методов лечения. Фибринолитические препараты не применялись ввиду достаточно высокой стоимости и не окончательно изученными преимуществами от их использования при огнестрельных ранениях, создающих опасность рецидива внутриплевральных кровотечений. Учитывались только хирургические способы лечения СГТ:
I группа – n = 19 (48,7%) – «методы малой хирургии» (пункция и редренирование плевральной полости) (Рис. 10);
II группа – n = 20 (51,3%) – видеоторакоскопическая санация плевральной полости с декортикацией легкого и химическим плевродезом (раствором йодопирона) (Рис. 11).

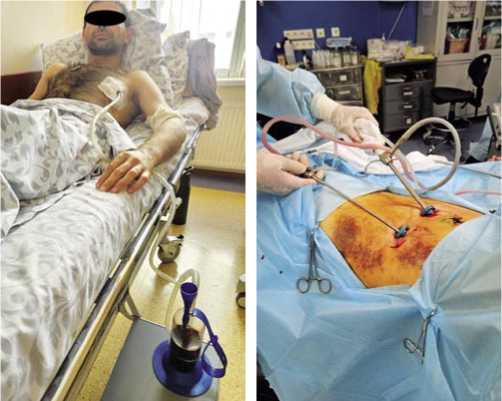
Рис. 10. Дренирование левой плев- Рис. 11. Видеоторакоскопия при СГТ ральной полости после после ОПРГ.
ОПРГ и СГТ.
Пункция и дренирование плевральных полостей проводились по стандартным методикам с учетом данных полипозиционной рентгенографии органов грудной клетки, УЗИ плевральных полостей и результатами мультиспиральной компьютерной томографии (МСКТ) с внутривенным контрастированием в легочном и ангиогенном режимах. Первично у всех пациентов обеих групп выполнялась лечебно-диагностическая пункция с проведением пробы Рувилуа-Грегуара для исключения внутриплеврального продолжающегося кровотечения, экссудат отправляли на бактериологическое исследование. Как правило, при атипично установленных и неработающих плевральных дренажах, при плевральных пункциях при аспирации отсутствовало жидкостное содержимое или оно было незначительным (до 100 мл), серозно-геморрагического характера. В просвете иглы и шприце оставались при этом свертки крови в виде «червячков», что подтверждало диагноз СГТ после рентгенологических методов диагностики. В 95% случаев плевральные пункции оказывались неэффективными. Критериями для редренирования плевральной полости явились: получение при пункции темной, лизированной крови, насыщенного серозно-геморрагического экссудата с наличием пленок фибрина или сгустков при среднем гемотораксе по классификации Куприянова П.А. [3]. Для дренирования использовали: специальные троакар-катетеры и однопросветные ПВХ трубки размерами 30–32 Fr и стандартные методики их установки, основываясь на данных физикального осмотра, рентгенологической и МСКТ картинах. Дренажи подключались к системе активной аспирации (разряжение 20–40 см вод. ст.). Время дренирования плевральных полостей зависело от клинической, рентгенологической динамики и количества отделяемого по дренажам.
Пациенты I группы были пролечены в 25% случаев только применением «методов малой хирургии», т.е. дренированием с хорошим положительным эффектом. У 75% раненых этой группы, несмотря на редренирование плевральных полостей, достигнуть удаления СГТ не представилось возможным, что явилось показанием для активного выполнения санационной эндовидеоторакоскопии. Критерием удаления дренажей явились у 25% пострадавших I группы нормализация клинико-рентгенологической картины и уменьшение экссудации до 50 мл в сутки. В 75% случаев этой группы ранее установленные дренажи удалялись по причине их неэффективности. Этой категории раненых применяли более агрессивные методики устранения СГТ с применением эндовидеото-ракоскопической технологии.
Для выполнения видеоторакоскопии использовали стойки фирмы «Storz» (Германия) с соответствующим торакальным инструментарием. Все видеоторакоскопи-ческие вмешательства выполнялись в условиях операционной под общей анестезией (ИВЛ). У 87% пациентов интубацию выполняли двухпросветными трубками для раздельной вентиляции легких и возможностью отключения дыхания на стороне оперативного вмешательства. Объем операции у 93% раненых с СГТ ограничивался ревизией плевральной полости, удаления сгустка крови, тщательной санации, декортикации легкого и выполнением химического плевродеза (раствор йодопирона) (Рис. 12–14). Операция заканчивалась дренированием плевральной полости двумя однопросветными дренажами на активной аспирации по Бюлау (Рис. 15). В 7% случаев негерметичности ткани легкого во время торакоскопии выполняли ушивание дефекта висцеральной плевры с применением сшивающего аппарата Endo-GIA (степлерный шов). У 6 (15,4%) пациентов возникли показания (сохраняющаяся интоксикация, нерасправление легкого, продувание воздуха по дренажам) к реторако-скопической санации. Это были раненые с длительно существующим (более 7–10 суток) СГТ с начальными проявлениями эмпиемы плевры и после выполненных
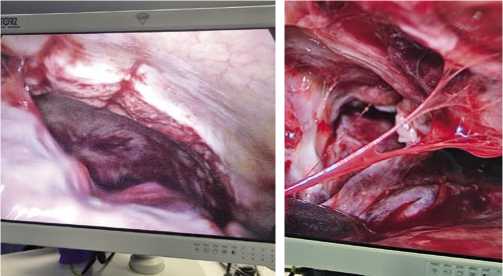
Рис. 12. Сгусток крови (1 литр) в плевральной полости при СГТ.
Рис. 13. Видеоторакоскопиче-ское рассечение шварт плевральной полости при СГТ после ОПРГ.

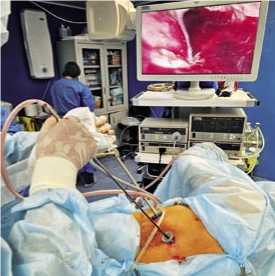
Рис. 14. Видеоторакоскопия, декортикация легкого при СГТ после ОПРГ.
Рис. 15. Дренирование правой плевральной полости после. видеоторакоско-пической санации СГТ.
торакотомий (n = 4) на предыдущих этапах оказания им квалифицированной хирургической помощи. Всем раненым по завершению торакоскопических операций выполнялась санационная бронхоскопия.
Обсуждение результатов
Жалобы и клинический симптомокомплекс раненых при поступлении на этап специализированной медицинской помощи соответствовал этиологическим и патофизиологическим критериям ОПРГ, проявляясь двумя основными аспектами: гемодинамическим и дыхательным. Причем степень тяжести патофизиологического ответа пострадавших на ранних стадиях течения травматической болезни зависела от места огнестрельного повреждения, функционального резерва пациента и объема кровопотери. Тогда как более поздний ответ в течении травматической болезни соответствует проявлению двух форм: эмпиема плевры и фиброторакс. Кровопотеря более 30% объема крови (до 2 л) отмечена у 11 раненых обеих групп. Дыхательная недостаточность (ДН) средней степени тяжести диагностировалась у всех пациентов, независимо от сроков получения огнестрельной травмы. ДН, связанная непосредственно с ранением, возникала в результате прямого повреждения ткани легкого, формирования зоны огнестрельного травматического пульмонита или системного ответа в форме острого респираторного дистресс-синдрома (ОРДС), вследствие диффузного альвеолярного повреждения с увеличением проницаемости капилляров в области раневого канала, зоны бокового удара и молекулярного сотрясения с образованием массивных гематом в ткани легкого. Отсутствие клинического и рентгенологического эффектов после выполнения «слепого» дренирования плевральной полости требовало дифференциальной диагностики патологического процесса между СГТ и огнестрельным пульмонитом.
При сравнении показателей чувствительности, специфичности и точности при диагностике СГТ и выявлении его объема наилучшие результаты на этапе специализированной медицинской помощи продемонстрировала компьютерная томография с внутривенным контрастированием и определением плотности геморрагического содержимого в плевральной полости по Хаунсфилду [8]. Проведена сравнительная оценка эффективности МСКТ и рентгенографии, выполненной всем пострадавшим при дифференциальной диагностике СГТ, плеврита, ателектаза и ушиба легкого. Показатели эффективности МСКТ составили: специфичность – 93%, чувствительность – 100%. При этом чувствительность рентгенографии оказалась низкой – 32%. Наличие жидкости в плевральной полости, а также ателектазированные участки были выявлены у 83% исследуемых с обширными зонами травматического пульмонита до 97% пострадавших.
Результаты МСКТ исследований, выполненные после дренирования плевральных полостей и торакотомий по поводу гемопневмоторакса огнестрельного происхождения, свидетельствовали об остаточном СГТ, клинические проявления которого отмечались в виде нарушений механики дыхания и фебрильной лихорадки на 2–4 сутки после первичных вмешательств. Все пострадавшие получали антибактериальную и противовоспалительную терапию, им проводили аспирацию по дренажам с разряжением до 30 см вод. ст. Окончательный диагноз и показания к повторному хирургическому вмешательству были установлены по результатам МСКТ при поступлении раненых на этап специализированной помощи.
При проникающих ранениях грудной полости с повреждением легкого всегда создаются условия для потенциального формирования эмпиемы плевры: наличие крови, которая неминуемо скапливается после огнестрельного повреждения в плевральной полости и наличие инфекции. Недренируемая кровь гемоторакса создает предпосылки для ее свертывания и организации, тем самым усугубляя и так тяжелое состояние пациентов, в виде развития гнойно-септических осложнений (эмпиема, абсцесс, пневмония, сепсис). В структуре осумкованной жидкости по МСКТ появляется неоднородность с визуализацией разной формы кровяных сгустков. Такие пристеночные или свободно расположенные сгустки крови наиболее часто обнаруживались в дебюте эмпиемы. По мере прогрессирования эмпиема приобретает вид напряженного скопления, значительно сдавливающего и смещающего прилегающую паренхиму легкого, формируя ателектаз от сдавления. Отложения фибрина по стенкам увеличиваются, формируются фибриновые перегородки, разделяющие скопления гноя на отсеки.
Объем СГТ колебался от 300 до 2000 мл и в среднем составил 845±210 мл (p<0,05). У 65% пострадавших источником кровотечения и гемоторакса были огнестрельные повреждения легочной ткани, у 17% – раны грудной стенки (как полученные при ранении, так и после установки дренажных трубок). У 6 пациентов с СГТ источник кровотечения не был верифицирован. Ретроспективный анализ показал, что в 93% случаев причиной развития СГТ явилась неадекватная функция плевральных дренажей, особенно в период транспортной эвакуации при их

пережатии, а не сохранении на пассивной аспирации по Бюлау. Установлено, что некорректное дренирование и установка плевральных дренажей в «атипичных точках» в 18% случаев завершались отсутствием функционирования дренажной системы и являлись предпосылками формирования СГТ.
Атипичные и стандартные торакотомии (n = 5; 12,8%), выполненные при продолжающемся внутриплевральном кровотечении или для исключения торакоабдоминального ранения на этапе квалифицированной помощи, также создали условия для развития СГТ, но в более тяжелом состоянии раненых с худшей картиной МСКТ, на которой уже при поступлении определялись начальные признаки формирования «эмпиемного мешка» на фоне сгустков крови в плевральной полости. При этом дренажная функция отсутствовала ввиду обтурации трубок кровяными свертками.
Видеоторакоскопия этим пациентам была выполнена в сроки от 1 до 3 суток после поступления на этап специализированной медицинской помощи (через 4–7 суток после огнестрельной травмы) после выполнения МСКТ с определением плотности «затемнения» на стороне поражения по Хаунсфилду, которая составила при СГТ 20–55 Ед. Объем СГТ во время операции варьировал от 300 до 1000 мл и составил в среднем 606±180 мм (p<0,05). Верифицировать источник кровотечения при видеоторакоскопии у этой группы пациентов удалось лишь в 4 случаях, причем у 2 раненых было диагностировано частичное расхождение краев торакотомной раны, которое было ушито торакоскопической технологией.
Повторное и дополнительное редренирование плевральной полости у раненых с СГТ осуществлялось, если показатели плотности кровяного сгустка по данным МСКТ не превышали 20 Ед по Хаунсфилду (т.е. жидкостное состояние), а его объем составлял не более 300 мл. Результативность редренирования плевральной полости с СГТ у пациентов I группы составило только 37%. Остальным 63% пострадавших, ввиду отсутствия эффекта от редренирования, выполняли санационную видеоторакоскопию с удалением сгустков крови, санацией, декортикацией, индукцией химического плевродеза и визуально контролируемым дренированием плевральной полости двумя дренажами с активной аспирацией до 40 см вод. ст. Бесспорно, что активная аспирация по дренажам после устранения СГТ, в отличие от пассивного дренирования, является наиболее эффективным способом удаления патологического плеврального содержимого и расправления легкого, однако при условии своевременно выполненного оперативного вмешательства в торакоскопическом объеме и при адекватном положении дренажных трубок с контролем их функционирования. Всем пациентам, по окончанию эндовидеоторакоско-иических вмешательств, в операционной выполнялась санационная брохноскопия и рентгенологический контроль грудной клетки в реанимационном отделении через 2 часа.
Резюмируя вышеизложенные результаты применения эндовидеоторакоскопии в лечении СГТ огнестрельного происхождения, можно заключить, что этот метод обеспечивает полноценный обзор плевральной полости с возможностью удаления сгустка крови (независимо от его объема), выполнение адекватной санации, тотальной декортикации легкого, индукции химического и механического плевродеза, удаления инородных тел (первичных и вторичных ранящих снарядов), применения степлер-ных гемостатических и аэростатических швов.
Использование «агрессивной» оперативной тактики в решении наиболее раннего устранения СГТ при огнестрельных проникающих ранениях груди с помощью эндовидеохирургических методик позволило значительно уменьшить поздние осложнения травматической болезни, такие как эмпиема, посттравматический фиброторакс и необходимость проведения торакотомии. Кроме того, раннее применение видеоторакоскопии сокращает сроки лечения пострадавших в стационаре в 2 раза по сравнению со «слепым» дренированием плевральной полости или консервативным лечением (биохимической декортикацией) гемоторакса, предупреждая развитие тяжелых геморрагических и гнойно-септических осложнений, о чем свидетельствует отсутствие в нашем исследовании летальных исходов и осложнений во II группе пациентов.
Заключение
Таким образом, использование ВТС технологии у раненых с СГТ дает возможность провести: полноценную ревизию органов грудной полости; выявить и остановить источник кровотечения из раневого канала; выполнить тщательную санацию с удалением свертка крови, инородных тел огнестрельного происхождения (осколки, пули) и вторичных ранящих снарядов (отломки ребер, пуговиц и т.д.); осуществить тотальную декортикацию легкого с удалением фибринозных шварт и осумкованных гнойников; произвести химический и механический плевродез с установкой дренажей под визуальным контролем. Определена четкая корреляционная связь с временем получения огнестрельной травмы и выполнением видеоторакоскопии с целью устранения СГТ и предупреждения развития эмпиемы плевры. Опыт применения ВТС при диагностике, основанной на результатах рентгенографии и КТ грудной клетки с определением плотности кровяного сгустка (по Хаунсфилду), и лечении СГТ при огнестрельных проникающих ранениях груди, позволяет сделать вывод о малотравматичности, точности, миниинвазивности и потенциально экономической эффективности этого метода, который необходимо осуществлять в наиболее ранние сроки после установки диагноза этого грозного осложнения. В большинстве случаев ВТС при огнестрельной травме у пострадавших с СГТ является окончательным методом лечения, который позволяет значительно сократить число или вовсе избежать торакотомий. Реторакоскопии с программными санациями плевральной полости «по требованию» при
огнестрельных ранениях легких способствуют улучшению результатов лечения посттравматической эмпиемы плевры, предупреждая развитие сепсиса и значительно повышая качество жизни раненых, позволяя сократить сроки стационарного лечения в 2 раза.


