Диагностика отечного рака молочной железы с использованием инструментальных методик измерения толщины кожи
Автор: Ермаков Анатолий Викторович, Сарибекян Эрик Карлович, Степанов Станислав Олегович, Рубцова Наталья Алевтиновна, Колесникова Елена Вадимовна
Журнал: Злокачественные опухоли @malignanttumors
Рубрика: Диагностика и лечение опухолей. Оригинальные статьи
Статья в выпуске: 4 (15), 2015 года.
Бесплатный доступ
Изучено состояние кожи у 100 больных отечной формой рака молочной железы. Диагностировано утолщение кожи свыше 2,5-3 мм по сравнению с симметричным участком здоровой молочной железы. Средняя толщина кожи отечной железы - 5,6 мм, максимальная - 14 мм. Чувствительность метода цифровой рентгеновской маммографии и эхографии с частотой датчика 7,5 мГци более составила 97%, пликометрии - 94%. Количественное определение толщины кожи лучевыми методами диагностики и методом пликометрии - точный и объективный способ диагностирования отечного рака.
Диагностирование отечной формы рака, пликометрия, толщина кожи молочной железы, цифровая маммография, эхография
Короткий адрес: https://sciup.org/140223333
IDR: 140223333 | DOI: 10.18027/2224-5057-2015-4-24-27
The using of the instrumental methods of skin thickness measurement for the diagnosis of inflammatory breast cancer
The substance of the skin in 100 patients with inflammatory breast cancer was studied. Diagnosed skin thickening more than 2,5-3 mm compared with a symmety part of an opposite breast. The average thickness of the skin cancer edema is5,6 mm and maximum one is 14 mm. The sensitivity of the digital mammography and sonography was 97%, of plikometry - 94%. Digitally instrumental determination of skin thickness using radiodiagnostic methods and by plikometry is precise and objective method of diagnostic of breast cancer edema.
Текст научной статьи Диагностика отечного рака молочной железы с использованием инструментальных методик измерения толщины кожи
Saribekyan Erik Karlovic – MD, PhD, DSc, Researcher, Moscow P. A. Herzen Research Institute of Oncology
Stepanov Stanislav Olegovych – MD, PhD, DSc, Head of Department, Moscow P. A. Herzen Research Institute of Oncology
Рубцова Наталья Алевтиновна – к.м.н., рук. отделения, Московский научно-исследовательский онкологический институт им. П. А. Герцена, Москва
Колесникова Елена Вадимовна – к.м.н., н. с., Московский научно-исследовательский онкологический институт им. П. А. Герцена, Москва
Rubtsova Natalia Alevtinovna – MD, PhD, Head of
Department, Moscow P. A. Herzen Research Institute of Oncology
Kolesnikova Elena Vadimovna – MD, PhD, Researcher, Moscow P. A. Herzen Research Institute of Oncology
В структуре различного клинического течения рака молочной железы отечный рак по данным различных авторов может достигать 17% [1].
В соответствии с международной TNM-классификацией ЗНО (7 редакция) отечный рак относят к символам Т 4b (рак с отеком, симптом «лимонной корки») и T4d (воспалительный рак, carcinomae inflammatory).
Для подтверждения символа T4b отечного рака обязательно присутствие отека кожи при отсутствии узла опухоли в соответствующих квадрантах молочной железы. Символу T4d должна соответствовать гиперемия кожи и ее раковая эмболизация, доказанная морфологическим исследованием [2, 3].
Основным симптомом, клинически подтверждающим отечную форму рака молочной железы, является присутствие отека кожи с ее утолщением.
Наличие любого узлового образования в молочной железе всегда требует морфологического подтверждения диагноза. Установление диагноза отечного рака это прерогатива онколога-клинициста, который на основании характерной клинической картины – наличия симптома «лимонной корки» и утолщения кожи имеет возможность поставить этот диагноз.
Это лишний раз может свидетельствовать об отсутствии различий в определении гистологического типа как отечной, так и узловой форм рака молочной железы.
Наличие или отсутствие отека при умеренно-выраженных визуальных и пальпаторных изменениях молочной железы является предметом споров на консилиумах и причиной ошибок в постановке правильного диагноза [4, 5, 6].
Таким образом, для точной постановки диагноза отечного рака молочной железы необходима разработка системы количественного определения степени отека кожи.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ
В исследование включено 100 женщин, у которых изучено состояние кожи молочных желез. В 89 случаях отмечалась типичная визуальная клиническая картина отека кожи в виде симптома «лимонной корки» в сочетании с при- знаками увеличения объема и формы молочной железы у части больных.
Наличие отека кожи молочной железы у 11 больных имело локальный характер, поскольку отечность кожи определялась на ограниченном участке при пальпации и смещении молочной железы, что вызывало неоднозначную интерпретацию клинической картины заболевания у специалистов-онкологов. При этом у 8 больных имелись невыраженные признаки отека кожи в виде «лимонной корки» в области ареолы, у 3 больных в верхне-наружном квадранте.
Методы диагностики, используемые для определения отека кожи молочной железы – пликометрия, УЗИ, цифровая маммография.
Пликометрия представляет из себя определение толщины кожной складки с помощью калипера, при сдавливании между большим и указательным пальцами в месте измерения на симметричных участках молочных желез (рис. 1). Метод оказался достаточно информативен, при котором чувствительность составила 94%. Арифметическое определение утолщения складки с помощью калипера выявило погрешность в пределах 1–3 мм по сравнению с УЗИ и при применении метода разными клиницистами.
Метод пликометрии не выявил утолщения кожи у 3 пациенток с невыраженным симптомом «лимонной корки» и 1 пациентки с сомнительными клиническими признаками отека кожи, наличие которых подтвердили рентгенологическим и эхографическим методами. При этом среднее значение толщины кожи составило – 5,5±0,22 мм, минимальное –1,9 мм, максимальное – 14 мм.
Цифровая рентгеновская маммография выявила утолщение кожи у 97 пациенток, показав чувствительность 94%. У 3 пациенток цифровая рентгеновская маммография не определила утолщения кожи, подтвержденного при ультразвуковом исследовании и пликометрии. Среднее значение толщины кожи составило 6,1±0,28 мм, минимальное – 1,9 мм, максимальное – 14 мм (рис. 2).
При ультразвуковом исследовании использовались датчики с характеристиками частоты более 7,5 мГц. При УЗИ-сканировании молочной железы в режиме реального времени были выявлены участки максимального утолщения кожи, с помощью аппаратной программы удалось получить цифровое значение утолщения и при этом сравни-
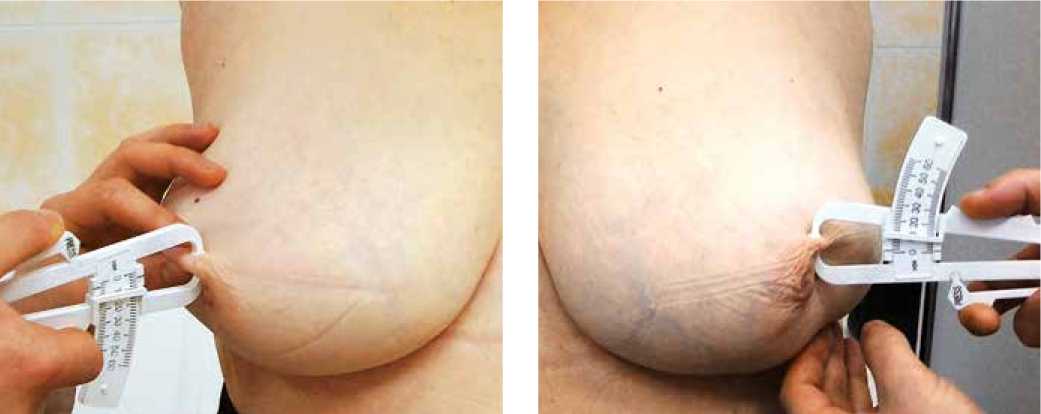
Рис. 1. Использование метода пликометрии при определении толщины кожной складки. Кожная складка справа в 2 раза толще левой
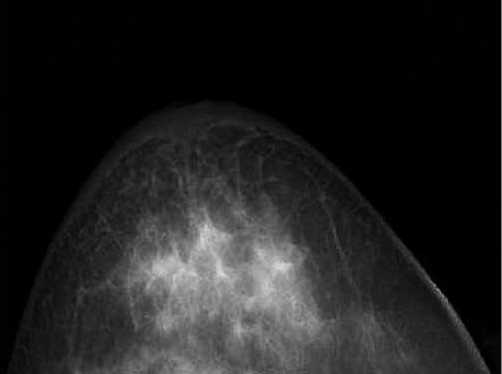
Рис. 2. Маммограмма. Картина утолщения кожи
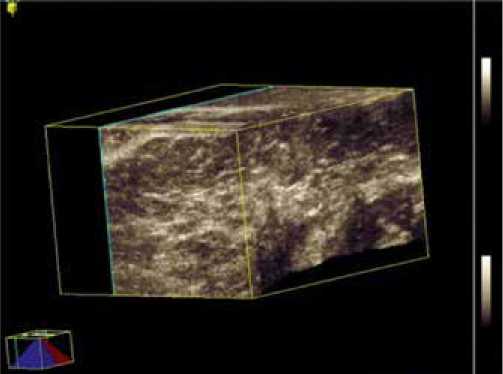
Рис. 3. Эхографическая 3D-картина молочной железы.
вались симметричные участки кожи здоровой молочной железы (рис. 3).
Ультразвуковые признаки утолщения кожи молочной железы были выявлены у 97 пациенток, показатели чувствительности метода оказались идентичными с цифровой рентгеновской маммографией (94%). В 3 случаях показатели эхографической толщины кожи соответствовали норме – 2 мм, несмотря на наличие симптома «лимонной корки» и рентгенологические признаки отека кожи.
Среднее значение толщины кожи составило 5,5 мм, минимальное – 1,8 мм, максимальное – 10 мм. Большинство случаев распределилось в интервале 3–7 мм. Значение толщины кожи, определяемое у одних и тех же больных при ультразвуковом исследовании, было не-
Утолщение кожи сколько меньше таковых при цифровой рентгеновской маммографии.
Клинический метод определения отека кожи при установлении диагноза отечного рака молочной железы явился критерием эффективности изучаемых методов диагностики.
При наличии кожного симптома «лимонной корки» различной степени выраженности, а в сомнительных случаях и при изменениях ткани молочной железы (уплотнение структуры, увеличение в размере, гиперемия) по сравнению с противоположной молочной железой, диагноз отечного рака можно было установить на основании только клинической картины.
Таким образом, в нашем исследовании не оказалось ложноположительных и истинно отрицательных заключений. Принимая во внимание отсутствие истинно положитель-
Таблица 1. Показатели толщины кожи пораженной молочной железы, определяемые различными методами (n=100)
|
Толщина, мм |
Пликометрия |
УЗИ |
Рентген |
|
До 2 |
– |
2,0±0,14 |
1,0±0,1 |
|
2,0–2,9 |
11,0±0,31 |
10,0±0,3 |
7,0±0,26 |
|
3 |
12,0±0,32 |
12,0±0,32 |
10,0±0,3 |
|
4 |
16,0±0,37 |
17,0±0,38 |
18,0±0,3 |
|
5 |
16,0±0,37 |
9,0±0,29 |
23,0±0,42 |
|
6 |
13,0±0,34 |
22,0±0,41 |
6,0±0,24 |
|
7 |
9,0±0,29 |
16,0±0,37 |
5,0±022 |
|
8 |
9,0±0,29 |
7,0±0,26 |
10,0±0,3 |
|
9 |
4,0±0,2 |
3,0±0,17 |
8,0±0,27 |
|
10 |
4,0±0,2 |
2,0±0,14 |
6,0±0,24 |
|
11 |
3,0±0,17 |
– |
1,0±0,1 |
|
12 |
– |
– |
2,0±0,14 |
|
13 |
2,0±0,14 |
– |
2,0±0,14 |
|
14 |
1,0±0,1 |
– |
1,0±0,1 |
|
Среднее значение |
5,6±0,26 ∗ |
5,5±0,22 ∗ |
6,1±0,28 ∗ |
* Достоверность средних значений р<0,005
ных и ложноотрицательных заключений чувствительность и точность метода пликометрии составила 96%, УЗИ и рентгеновской маммографии – 97%.
При сопоставлении полученных данных выраженность отечных изменений не находилась в прямой зависимости от размера опухоли и ее гистологических характеристик. При изучении особенностей распространения отека молочной железы, а также клинической и диагностической картины при отечном раке молочной железы, можно сделать следующий выводы.
ВЫВОДЫ
-
1. Отек кожи диагностируется при выявлении утолщения кожи при сравнении с симметричным участком здоровой молочной железы.
-
2. Несимметричное утолщение кожи, превышающее 2,5– 3 мм, свидетельствует о патологическом отеке.
-
3. Все стандартные методы диагностики рака молочной железы, клинический, маммографический, ультразвуковой, имеют высокую чувствительность в определении утолщения кожи.
Список литературы Диагностика отечного рака молочной железы с использованием инструментальных методик измерения толщины кожи
- Состояние онкологической помощи населению России в 2010 году/под ред. В. И. Чиссова, В. В. Старинского, Г. В. Петровой. М., 2012. С. 96-100
- International expert panel on inflammatory breast cancer: consensus statement for standardized diagnosis and treatment/S. Dawood, S. D. Merajver, V. Vienset et al.//Ann. Oncol.-2011.-Vol. 22, № 3.-p. 515-523
- Отечный рак молочной железы, особенности клинического течения, диагностика и лечение/Т. В. Чхиквадзе//Российский онкологический журнал.-2008.-№ 5.-С. 49-54
- Особенности диагностики при подозрении на диффузную форму рака молочной железы/Э. К. Сарибекян, Д. Д. Пак, Л. А. Митина, В. И. Казакевич, Е. В. Колесникова, Н. Ю. Леонова -Бюллетень Национального радиационноэпидемиологического регистра «Радиация и риск», № 4, том.20 -Обнинск, 2011 -С. 64-70
- Руководство по лучевой диагностике заболеваний молочных желез/Г. Е. Труфанов.-СПб.: ЭЛБИ-СПб., 2009.-С. 192-281
- Фишер У., Баум Ф., Люфтнер-Нагель С. Лучевая диагностика//Заболевания молочных желез/под ред. Б. И. Долгушина. М.: МЕДпресс-информ, 2009. С. 10


