Дифференцированный подход к радикальному хирургическому лечению хронического гнойного гидраденита
Автор: Макаров И.В., Ладонин С.В., Алексеев Д.Г., Бондарева Д.А., Людвиг Р.Д.
Журнал: Вестник медицинского института "РЕАВИЗ": реабилитация, врач и здоровье @vestnik-reaviz
Рубрика: Клиническая медицина
Статья в выпуске: 5 т.15, 2025 года.
Бесплатный доступ
Актуальность. Хронический гнойный гидраденит представляет собой тяжёлое воспалительное заболевание кожи, богатой апокриновыми потовыми железами, характеризующееся упорным рецидивирующим течением с формированием абсцессов, свищевых ходов и рубцовых деформаций. Заболевание существенно снижает качество жизни пациентов и приводит к выраженной социальной дезадаптации. Отсутствие унифицированных подходов к лечению обусловливает необходимость систематизации хирургического опыта. Цель исследования — оценить эффективность радикального хирургического лечения распространённого хронического гнойного гидраденита. Материалы и методы. В исследование включены 15 пациентов (14 мужчин, 1 женщина) в возрасте от 20 до 60 лет с длительным анамнезом заболевания и неоднократными оперативными вмешательствами в анамнезе. Тяжесть поражения оценивали по классификации H.J. Hurley (1989). У всех пациентов диагностированы II или III стадии заболевания. Процесс носил преимущественно мультилокальный характер: у 15 пациентов выявлено 47 очагов поражения. Хирургическое лечение включало радикальное иссечение патологически изменённых тканей с последующей санацией раны и первичным ушиванием. При невозможности первичного закрытия раны выполняли свободную аутодермопластику. За одну госпитализацию оперировали не более двух анатомических областей. Результаты. При II стадии заболевания первичное заживление раны достигнуто в 100% случаев. При III стадии первичное закрытие раны швами оказалось возможным в 50% наблюдений; в остальных случаях потребовалось выполнение аутодермопластики. В отдалённом периоде (через 12 месяцев после операции) рецидивов заболевания не зарегистрировано ни в одном наблюдении. Заключение. Радикальное хирургическое иссечение поражённых тканей является эффективным методом лечения хронического гнойного гидраденита II–III стадий, обеспечивающим отсутствие рецидивов в течение года наблюдения. При III стадии заболевания целесообразно выполнение первичной аутодермопластики для закрытия обширных послеоперационных дефектов.
Гидраденит [D017497], апокриновые железы [D001068], хронические заболевания [D002908], хирургические процедуры [D013514], иссечение [D000072836], кожная пластика [D016038], послеоперационные осложнения [D011183], рецидив [D012008], заживление ран [D014945], классификация Hurley [D012720]
Короткий адрес: https://sciup.org/143185334
IDR: 143185334 | УДК: 616.5-002.34-089 | DOI: 10.20340/vmi-rvz.2025.5.CLIN.9
A differentiated approach to radical surgical treatment of chronic suppurative hidradenitis
Background. Hidradenitis suppurativa (HS) is a severe chronic inflammatory disease affecting apocrine gland-bearing skin, characterized by a persistent relapsing course with abscess formation, sinus tracts, and scarring. The disease significantly impairs patients' quality of life and leads to substantial social disability. The lack of standardized treatment approaches necessitates the systematization of surgical experience. Objective. To evaluate the effectiveness of radical surgical treatment for extensive chronic hidradenitis suppurativa. Materials and methods. The study included 15 patients (14 males, 1 female) aged 20 to 60 years with a prolonged disease history and multiple previous surgical interventions. Disease severity was assessed using the H.J. Hurley classification (1989). All patients were diagnosed with Hurley stage II or III disease. The condition was predominantly multilocal: 47 affected sites were identified in 15 patients. Surgical treatment consisted of radical excision of pathologically altered tissues followed by wound irrigation and primary closure. When primary closure was not feasible, split-thickness skin grafting was performed. No more than two anatomical regions were operated on during a single hospitalization. Results. In stage II disease, primary wound healing was achieved in 100% of cases. In stage III, primary wound closure was possible in 50% of cases; the remaining cases required skin grafting. At long-term follow-up (12 months postoperatively), no disease recurrence was observed in any patient. Conclusion. Radical surgical excision of affected tissues is an effective treatment method for Hurley stage II–III hidradenitis suppurativa, ensuring no recurrence within one year of follow-up. In stage III disease, primary skin grafting is advisable for closure of extensive postoperative defects.
Текст научной статьи Дифференцированный подход к радикальному хирургическому лечению хронического гнойного гидраденита
Хронический гнойный гидраденит (ХГГ) - длительно текущее рецидивирующее заболевание кожи, тяжело поддающееся лечению, которое характеризуется развитием аутоиммунного воспаления инфундибулярной части волосяного фолликула и апокриновых потовых желёз, локализованных в подмышечных впадинах, паху, субмаммарных складках, перианальной и ряде других областей тела [1]. При этом воспалительный процесс при ХГГ исходит первично не из апокриновых потовых желёз, а из расположенных также перифолликулярно сальных желёз. Последнее является следствием первичного гиперкератоза в терминальных волосяных фолликулах, которые производят плотные, длинные, пигментированные волосы, с окклюзией сальных желёз на фоне их гиперсекреции [2]. В международной клинической практике существует значительная неопределённость с терминологией, так как в некоторых рекомендациях заболевание указывается как гидраденит, в других – гнойный гидраденит. В литературе также встречаются термины «инверсные акне» и «синдром фолликулярной окклюзии» как синонимы гидраденита. Указанные термины были предложены ранее D. Pillsburry и A. Kligman [3].
В настоящее время гнойный гидраденит считается хроническим воспалительным состоянием во- лосяного фолликула и связанных с ним структур, а потому мы будем придерживаться термина ХГГ. Данная патология считается самостоятельным дерматологическим заболеванием, не относящимся ни к группе акнеформных дерматозов, ни к группе пиодермий. Основное отличие ХГГ от острого бактериального фолликулита заключается в том, что первый не является чисто инфекционновоспалительным заболеванием и его патогенез связан с патологически усиленной иммунной реакцией в ответ на функционально-морфологические нарушения в терминальном волосяном фолликуле, а именно окклюзию гиперсекретирующих сальных желёз геперкератическим процессом [3]. Данное заболевание является социально значимым, приводящим не только к модификации образа жизни человека, но и к резкому ухудшению её качества. Болезнь приносит пациенту страдания, проявляя себя выраженным болевым синдромом, дискомфортом вследствие наличия высыпаний, свищей и рубцов на коже туловища, особенно в интимных областях, сопровождающихся неприятным запахом, обильными выделениями. Указанные обстоятельства вынуждают человека частно обращаться к врачам и подвергаться регулярным хирургическим манипуляциям [4].
По данным научной медицинской литературы, распространённость заболевания в мире колеб- лется от 1% до 4%, женщины подвержены ХГГ в 3 раза чаще, чем мужчины [5]. Пациенты с данным заболеванием могут длительно наблюдаться и лечиться у дерматологов, хирургов, гинекологов, проктологов. Наиболее вовлечены в данную проблему преимущественно дерматологи, использующие различные схемы консервативного лечения. К сожалению, до настоящего времени не решён вопрос о преемственности в ведении данных пациентов, в том числе о показаниях для проведения оперативного лечения.
Хирургическое лечение ХГГ, традиционно, включает в себя вскрытие и дренирование гнойных очагов; «деруфинг» (рассечение свищевого хода в пределах дермы и гиподермы, например, по зонду, с заживлением раны вторичным натяжением), иссечение патологически изменённых тканей с дальнейшим открытым ведением раны до заживления, либо с выполнением пластики местными тканями, кожным аутотрансплантатом, перемещенными лоскутами, свободными трансплантированными лоскутами или комбинацией методов в зависимости от выраженности и площади поражения [6, 7]. В хирургическом лечении приветствуется индивидуализированный подход в зависимости от локализации и тяжести ХГГ. Радикальное (широкое) иссечение патологических тканей без реконструкции (с наложением швов) или без таковой (с проведением аутодермопластики) является лучшим вариантом для достижения полного выздоровления [8, 9, 10].
Цель: оценить особенности клинического течения, а также ближайшие и отдалённые результаты радикального хирургического лечения хронического гнойного гидраденита.
Материалы и методы
В хирургическом отделении № 2 клиники пропедевтической хирургии ФГБОУ ВО СамГМУ Минздрава России в период с 01.01.2022 г. по 01.10.2025 г. проходили лечение 15 пациентов с ХГГ. В своей работе мы использовали клиническую классификацию данного заболевания, разработанную H.J. Hurley (далее – Hurley) в 1989 году [11]. В соответствии с этой классификацией выделяют три стадии ХГГ:
I стадия – единичные или множественные абсцессы без рубцевания и формирования подкожных свищевых ходов;
II стадия – рецидивирующие абсцессы с формированием рубцов, подкожных свищевых ходов, где патологические элементы разделены участками здоровой кожи;
III стадия – диффузное поражение кожи с множественными взаимосвязанными подкожными сви- щевыми ходами практически без участков здоровой кожи.
Все 15 участников исследования ранее были неоднократно оперированы по поводу ХГГ посредством вскрытия кожных и кожно-подкожных абсцессов. Сроки персистенции ХГГ до момента поступления в Клиники ФГБОУ ВО СамГМУ Минздрава России для проведения радикального оперативного лечения представлены в таблице 1.
Все пролеченные нами пациенты имели II или III стадию ХГГ по классификации Hurley. Пациенты, страдающие заболеванием в течение 1 года и в период от 2 до 5 лет (9 человек), имели II стадию заболевания по Hurley, пациенты, страдающие ХГГ от 6 до 10 лет (6 человек), имели III стадию заболевания. Все пациенты с III стадией заболевания имели индекс массы тела от 35 до 40 и более, что соответствовало ожирению II, III степени.
Мужчин было 14 (93,3%) человек, женщин – 1 (6,7%). Распределение пациентов с ХГГ по полу и возрасту приведено в таблице 2.
Таблица 1. Персистенция ХГГ (лет) у наблюдаемых пациентов Table 1. Persistence of chronic suppurative hidradenitis (years) in observed patients
|
Сроки существования ХГГ |
Абсолютное число |
% |
|
1 год |
7 |
46,7% |
|
2–5 лет |
2 |
13,3% |
|
6–10 лет |
6 |
40% |
|
Итого |
15 |
100% |
Таблица 2. Распределение пациентов с ХГГ по полу и возрасту Table 2. Distribution of patients with chronic suppurative hidradeni-tis by gender and age
|
Возраст |
Количество пациентов |
Мужчины |
Женщины |
|
21–30 лет |
2 (13,3%) |
2 |
0 |
|
31–40 лет |
8 (53,4%) |
8 |
0 |
|
41–50 лет |
3 (20%) |
3 |
0 |
|
51–60 лет |
2 (13,3%) |
1 |
1 |
|
Итого |
15 (100%) |
14 |
1 |
У 15 пациентов мы наблюдали 47 локализаций ХГГ. То есть у одного пациента могло быть вовлечено в патологический процесс от одной до пяти анатомических областей. С монолокализацией ХГГ наблюдали 1 человека (6,7%), с двумя – 3 (20%), с тремя зонами поражений – 6 (40%), с вовлечением четырех анатомических областей – 3 (20%), с пятью и более – 2 (13,3%). Процесс локализовался в подмышечной области у 16 пациентов, на передней брюшной стенке – у 2, в ягодичной области – у 9, в паховой области – также у 9 и в аногенитальной области – у 11. Все пациенты поступали в стационар в плановом порядке, были обследованы в полном объёме амбулаторно, у них отсутствовали противопоказания к оперативному лечению. У наблюда- емых нами 15 пациентов было выполнено 24 операции. При этом ряд пациентов был оперирован последовательно в две или три госпитализации, и за одну операцию могли быть проведены вмеша- тельства как в одной, так и сразу в двух областях тела. Более детально данная информация представлена в таблице 3.
Таблица 3. Распределение пациентов по количеству операций (госпитализаций) и одномоментно оперированных локализаций ХГГ Table 3. Distribution of patients by number of surgeries (hospitalizations) and simultaneously operated localizations of chronic suppurative hidradenitis
|
Количество одномоментно оперированных локаций ХГГ |
Количество госпитализаций пациента с оперативным лечением (пациентов) |
Всего оперировано локаций ХГГ |
|
1 |
1 (1) |
1 |
|
1 (7) |
14 |
|
|
2 |
2 (5) |
20 |
|
3 (2) |
12 |
|
|
Итого |
24 (15) |
47 |
Оперативное лечение у всех пациентов представляло собой радикальное иссечение патологически изменённых участков кожи и вовлечённой в воспалительный процесс подкожной клетчатки, санацию операционной раны растворами антисептиков и наложение на неё хирургических швов. В одном эпизоде, с наличием очага ХГГ в подмышечной области, для закрытия дефекта мягких тканей после выполнения санирующего этапа мы были вынуждены провести свободную кожную аутопластику. В послеоперационном периоде пациентам проводили курс системной антимикробной терапии в соответствии с результатами микробиологического исследования из раны. Все пациенты были выписаны из стационара на 7–10 сутки послеоперационного периода. Рекомендовали снятие швов в амбулаторном порядке на 14 сутки после операции.
Эффективность лечебных мероприятий у пациентов с ХГГ оценивали путём анализа ближайших и отдалённых результатов лечения. Для этого определяли количество благоприятных и неблагоприятных исходов в отдалённом периоде. В ближайшем периоде к благоприятным исходам относили эпизоды отсутствия гнойных и некротических осложнений в области вмешательства к моменту выписки из стационара; к неблагоприятным были отнесены варианты некроза сведённых швами краёв операционной раны (некроза дермального аутолоскута), а также развитие в ней гнойного процесса, потребовавшие повторных вмешательств (вторичной хирургической обработки, вторичной аутодермопластики). В отдалённом периоде (1 год с момента операции) к благоприятным исходам относили эпизоды отсутствия рецидивов ХГГ, а к неблагоприятным, соответственно, – рецидив ХГГ в области вмешательства.
Результаты
У всех пациентов, оперированных со II стадией заболевания по Hurley (9 человек), раны зажили первичным натяжением. У пациентов с III стадией (6 человек) раны заживали вторичным натяжением в 50% эпизодов. Окончательное закрытие ран у 3 человек, по данным амбулаторных наблюдений, происходило в течение 30 дней с момента операции. По результатам контрольного осмотра всех 15 пациентов в Клиниках ФГБОУ ВО СамГМУ Минздрава России через 1 год после операции рецидивов заболевания не отмечали. Проведённое исследование можем проиллюстрировать следующим, наиболее ярким клиническим примером.
Клинический пример
Пациент С., 29 лет, проходил лечение в хирургическом отделение №2 клиники пропедевтической хирургии ФГБОУ ВО СамГМУ Минздрава России с диагнозом: «Хронический гнойный гидраде-нит правой подмышечной области, правой ягодичной и поясничной области, аногенитальной области». Из анамнеза известно, что в 2010 году, в возрасте 22 лет, пациент был прооперирован по поводу эпителиально-копчиковой кисты. После этого пациент начал отмечать появление кожных абсцессов в подмышечных и паховых областях, аногенитальной области. Пациенту неоднократно амбулаторно и стационарно по месту жительства проводили вскрытие вышеуказанных абсцессов, но данные оперативные вмешательства не приносили облегчения. На месте послеоперационных ран формировались многочисленные свищи с гнойным отделяемым, болезненные инфильтраты, рубцовые изменения кожи. Косметические дефекты, обильное гнойное отделяемое и выраженный болевой синдром длительное время доставляли пациенту физическое и психологическое страдания. В 2017 году (через 7 лет от начала заболевания) пациент был консультирован в Клиниках ФГБОУ ВО СамГ-МУ Минздрава России, ему был выставлен диагноз «Хронический гнойный гидраденит правой под- 124
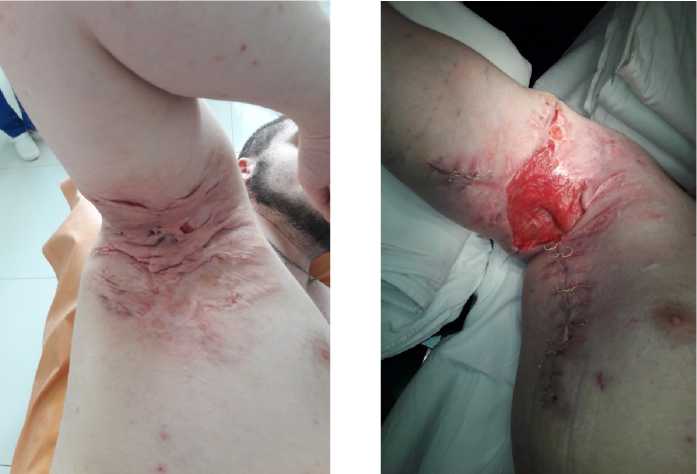
мышечной области, правой ягодичной и поясничной области, аногенитальной области III ст. по Hur-ley». Пациенту было рекомендовано поэтапное оперативное лечение очагов ХГГ. В январе 2017 года было выполнено оперативное вмешательство на правой подмышечной области. Проведено иссечение инфильтратов, свищей, рубцов в пределах здоровых тканей. На большую часть раны были наложены первичные швы. В дальнейшем проводили перевязки оставшегося раневого дефекта с метилурациловой мазью. Вторым этапом, через 7 дней после операции, была выполнена аутодермопластика оставшегося раневого дефекта расщеплённым кожным аутолоскутом, взятым с передней поверхности правого бедра (рис. 1). Пациент был выписан на 10 сутки после первого, санирующего оперативного вмешательства. Системно пациент получал цефтриаксон внутримышечно по 2 грамма 2 раза в день в течение 7 суток и кеторолак по 1 мл внутримышечно 2 раза в день в течение 3 дней.
А Б
Рисунок 1. Пациент С., 29 лет. Хронический гнойный гидраденит правой подмышечной области (Hurley III): А – вид поражённой области до операции; Б – через 7 дней после операции, перед аутодермопластикой; В – через 3 месяца после операции
Figure 1. Patient C., 29 years old. Chronic suppurative hidradenitis of the right axillary region (Hurley III): A – view of the affected area before surgery; Б – 7 days after surgery, before autodermoplasty; В – 3 months after surgery
В
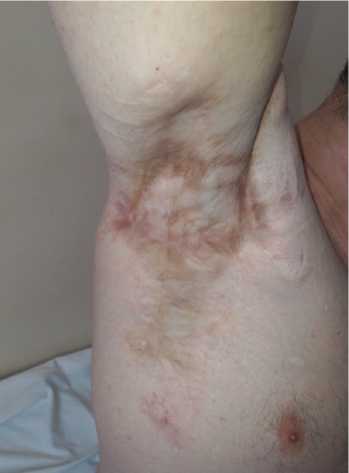
До 2021 года пациент не обращался для очередного запланированного оперативного вмешательства по поводу ХГГ оставшихся локализаций в ввиду семейных обстоятельств и пандемии новой коронавирусной инфекции. В апреле 2021 года пациент был оперирован по поводу очагов ХГГ поясничной и правой ягодичной области. Было проведено иссечение поражённых участков кожи и подкожной клетчатки с наложением первичных швов. Заживление раны прошло первичным натяжением (рис. 2). В послеоперационном периоде пациент вновь получал цефтриаксон и кеторолак по аналогичной схеме и был выписан на 10 сутки после операции.
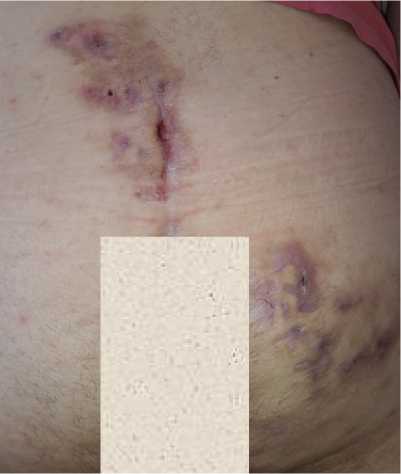
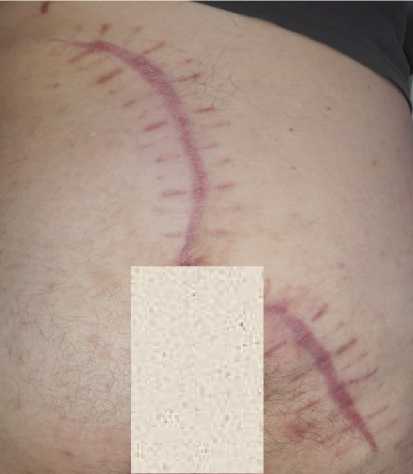
В июне 2021 года пациент был оперирован по поводу очагов ХГГ левой половины перианальной области, верхней трети левого бедра. Было выполнено иссечение поражённых участков кожи и подкожной клетчатки с наложением швов. В послеоперационном периоде пациент получал амок-сиклав и кеторолак по 1 мл внутримышечно 2 раза в день в течение 3 дней. Пациент был выписан на 12 сутки после операции с рекомендациями продолжения перевязок и снятия швов в амбулаторном порядке. К сожалению, после снятия швов имело место частичное расхождение краёв раны в средней трети внутренней поверхности левого бедра на протяжении 5 см ввиду сохраняющегося выраженного натяжения тканей. По месту жительства хирурги проводили пациенту перевязки с метилурациловой мазью. Полное заживление раны наступило к 30 суткам (рис. 3).
А
Рисунок 2. Пациент С., 31 год. Хронический гнойный гидраденит правой ягодичной области и поясничной области (Hurley III): А – вид поражённой области до операции; Б – через 1 месяц после операции
Figure 2. Patient C., 31 years old. Chronic suppurative hidradenitis of the right gluteal region and lumbar region (Hurley III): A – view of the affected area before surgery; Б – 1 month after surgery
Б
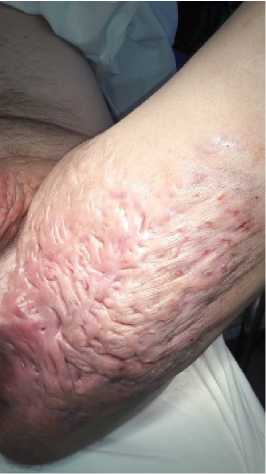
А
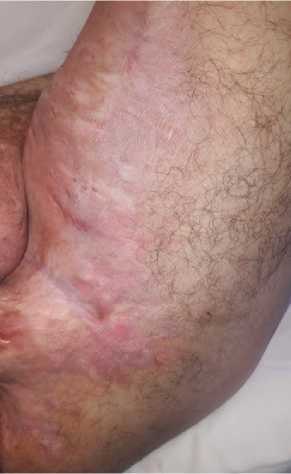
Б
Рисунок 3. Пациент С., 31 год. Хронический гнойный гидраденит левой половины аногенитальной области, внутренней поверхности левого бедра (Hurley III): А – вид пораженной области до операции; Б – через 3 месяца после операции
Figure 3. Patient C., 31 years old. Chronic suppurative hidradenitis of the left anogenital area, inner surface of the left thigh (Hurley III): A – view of the affected area before surgery; Б – 3 months after surgery
Обсуждение
Проведённое нами исследование, посвящённое оценке ближайших и отдалённых результатов радикального хирургического лечения ХГГ, демонстрирует высокую эффективность применяемой тактики. Полученные данные, а именно 100% отсутствие рецидивов в отдалённом периоде (через 1 год после операции) у всех 15 пролеченных паци- ентов, являются значимым достижением, поскольку ранее все пациенты неоднократно и безуспешно оперировались. Этот результат не только подтверждает целесообразность радикального подхода, но и поднимает ряд важных для клинической практики дискуссионных вопросов.
Ключевым фактором успеха, по нашему мнению, является строгое соответствие объёма оператив- ного вмешательства стадии заболевания по классификации Hurley. Как показали наши наблюдения, при II стадии процесса радикальное иссечение патологически изменённых тканей с последующим наложением первичных швов является методом выбора, позволяя добиться заживления первичным натяжением в 100% случаев. Это согласуется с данными современных публикаций, где подчеркивается, что ограниченное иссечение или мини-инвазивные методики при сформированных свищевых ходах и рубцах сопряжены с высоким риском рецидива [6, 8]. Наш опыт доказывает, что только тотальное удаление всего очага хронического воспаления, включая кожу и подкожную клетчатку, позволяет разорвать порочный круг заболевания.
Лечение же пациентов с III стадией ХГГ по Hurley, характеризующейся диффузным поражением, представляет наибольшую сложность. В нашей когорте у 50% таких пациентов попытка закрытия раны первичными швами оказалась неудачной, и раны заживали вторичным натяжением. Это закономерное следствие обширности дефекта и выраженного натяжения тканей, что особенно актуально для пациентов с ожирением, которые составили всю эту подгруппу. Данное наблюдение убедительно свидетельствует в пользу того, что при III стадии заболевания стратегия «радикальное иссечение и наложение первичного шва» часто оказывается недостаточной. В этом контексте мы считаем обоснованным и оптимальным методом выполнения первичной аутодермопластики, как это было успешно осуществлено в одном из наших клинических наблюдений. Такой подход позволяет не только надёжно закрыть обширный дефект, но и минимизировать натяжение краёв, создавая условия для полноценного заживления и улучшения функционально-косметического результата. Этот вывод находит поддержку в работах как отечественных, так и зарубежных авторов, которые рассматривают различные методы пластической реконструкции (свободные кожные лоскуты, перфорантные лоскуты) как «золотой стандарт» при лечении запущенных форм ХГГ [7, 9, 10].
Предложенный нами поэтапный подход к хирургическому лечению пациентов с мультилокальным поражением (у одно из наших пациентов было 5 анатомических зон) также заслуживает внимания. Ограничение объёма одного вмешательства 1–2 анатомическими областями позволяет снизить операционную травму, минимизировать риск системных осложнений и обеспечить более качественный послеоперационный уход. Это особенно важно для пациентов, длительно страдающих ХГГ, и зачастую имеющих сопутствующую патологию. Хотя такой подход увеличивает общее время лечения, он обеспечивает его безопасность и радикальность, что, в конечном итоге, определяет отдалённый положительный результат.
Важно отметить демографическую особенность нашей выборки – значительное преобладание мужчин (93,3%), что противоречит данным литературы о большей распространенности ХГГ среди женщин [1, 5]. Это может быть объяснено как особенностями госпитализации пациентов в специализированное хирургическое отделение (мужчины чаще обращаются за помощью при неэффективности консервативной терапии или имеют более тяжёлые, распространённые формы), так и социальными факторами. Тем не менее, этот факт указывает на необходимость дальнейшего изучения эпидемиологии тяжёлых форм ХГГ в нашем регионе.
Заключение
Хронический гнойный гидраденит – это тяжёлое, длительно текущее гнойно-воспалительное заболевание кожи, являющее собой не только медицинскую, но и серьёзную социальную проблему, поскольку доставляет пациенту многочисленные страдания, снижает качество его жизни и социализацию. Заболевание сопровождается образованием свищей, рубцов и хронических абсцессов, способных привести к развитию тяжёлых осложнений. Данное заболевание является непростым, как с точки зрения общего лечения, так и с точки зрения общей и хирургической тактики ведения и, в последнем случае, выбора объёма хирургического вмешательства.
Представленные результаты подкрепляют позицию, согласно которой радикальное хирургическое лечение является единственным методом, позволяющим добиться стойкой ремиссии у пациентов с ХГГ II и III стадий по Hurley. Выбор метода закрытия послеоперационной раны должен быть дифференцированным: при II стадии возможно успешное применение первичного шва, тогда как при III стадии методом выбора следует считать первичную аутодермопластику. Предложенный алгоритм, включающий поэтапное лечение множественных локализаций, демонстрирует высокую эффективность и может быть рекомендован для внедрения в практику многопрофильных хирургических стационаров. Для дальнейшей оптимизации лечения необходимы проспективные исследования, сравнивающие отдалённые результаты различных методов пластики при обширных дефектах после иссечения ХГГ.


