Еюногастропластика при повторных операция на желудке
Автор: Ручкин Д.В., Козлов В.А., Хамидов М.М., Оконская Д.Е.
Журнал: Московский хирургический журнал @mossj
Рубрика: Абдоминальная хирургия
Статья в выпуске: 4 (90), 2024 года.
Бесплатный доступ
Введение. Тяжелые нарушения пищеварения после первичных операций на желудке у 25 % больных приводят к стойкой инвалидизации и в 100 % требуют медицинской реабилитации. Прогрессирующие формы болезней оперированного желудка (БОЖ) являются показанием к реконструктивному вмешательству.Цель исследования. Улучшить функциональные результаты повторных операций на желудке путем использования сегмента тощей кишки на сосудистой ножке.Материалы и методы исследования. В НМИЦ хирургии имени А.В. Вишневского (далее НМИЦХ) в период с 2012-23 г. выполнили 56 повторных операций на желудке с применением сегмента тощей кишки на сосудистой ножке. Эти пациенты ранее перенесли резекционные и дренирующие желудок операции. Показаниями к очередному вмешательству у 45 (80,4 %) пациентов явились БОЖ, и у 11 (19,6 %) - рак культи желудка и рецидив рака желудка (РЖ).Результаты исследования. В послеоперационном периоде хирургические осложнения развились у 4 (7,1 %) пациентов. Госпитальная летальность составила 1,8 %. В отдаленном периоде выявили уменьшение частоты и тяжести БОЖ, улучшения показателей качества жизни (КЖ) пациентов.Заключение. Реконструктивные операции с пластическим замещением целого желудка или его части сегментом тощей кишки и включением в пассаж ДПК, более всего соответствуют нормальной физиологии и создают условия для порционного поступления пищи в тонкую кишку, приближая деятельность пищеварительной системы к норме.
Болезни оперированного желудка, редуоденизация, еюногастропластика, физиология пищеварения, реконструктивные операции
Короткий адрес: https://sciup.org/142243806
IDR: 142243806 | УДК: 006.617-089 | DOI: 10.17238/2072-3180-2024-4-11-21
Jejunogastroplasty during re-reconstructive surgeries on the stomach
Introduction. Severe digestive disorders after primary gastric surgery in 25 % of patients lead to permanent disability and 100 % require medical rehabilitation. Progressive forms of postgastrectomy syndromes (PS) are an indication for reconstructive intervention.Aim. To improve the functional results of repeated gastric surgeries by using the jejunogastroplasty.Materials and methods of research. In the period from 2012-23, 56 repeated operations on the stomach using a jejunogasroplasty were performed at the department of A.V. Vishnevsky National Research Scientific Surgical Center (NRSSC). These patients had previously undergone resection and gastric drainage operations. Indications for the next intervention in 45 (80,4 %) patients were PS, and in 11 (19,6 %) - gastric stump cancer and recurrence of gastric cancer (GС).Results. In the postoperative period, surgical complications developed in 4 (7,1 %) patients. The hospital mortality rate was 1.8%. In the long-term period, a decrease in the frequency and severity of the disease was revealed, as well as improvements in the quality of life (QOL) of patients.Conclusion. Reconstructive operations with plastic replacement of the whole stomach or part of it with a segment of the jejunum and inclusion in the passage of the duodenum, most of all correspond to normal physiology, creating conditions for the portioned intake of food into the small intestine, and bringing the activity of the digestive system closer to normal.
Текст научной статьи Еюногастропластика при повторных операция на желудке
Материалы и методы
Table 1
The volume of the primary gastric surgery and the reconstruction option
При повторной реконструкции следует выбрать способ восстановления дуоденального пассажа. Методика редуоде-низации после дистальной резекции в отсутствие какого-либо органического поражения заключалась в транспозиции отводящей петли и соединении ее дистального конца с культей ДПК. При этом приводящую петлю отсекали непосредственно у гастроэнтероанастомоза (ГЭА), а непрерывность тощей кишки восстанавливали межкишечным соустьем «конец в конец» (рис. 1).
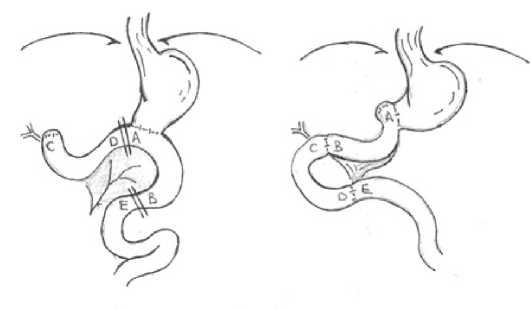
Fig. 1. The scheme of transposition of the diverting loop into the duodenal stump after gastric resection according to the Hofmeister-Finsterer
Реконструкцию брауновской петли начинали с разобщения межкишечного анастомоза и ушивания образовавшихся дефектов тощей кишки. Далее отводящую петлю пересекали на расстоянии 25–30 см от желудочного анастомоза, а ее дистальный конец соединяли с культей ДПК. Приводящую петлю после отсечения от ГЭА переводили в ортотопическое положение с последующим восстановлением непрерывности тощей кишки. При ранее созданной Ру-петле редуоденизацию осуществить было несложно. Достаточная длина отводящей петли позволяла пересечь ее сразу выше межкишечного соустья, не нарушая тем самым непрерывности тощей кишки, а свободный дистальный конец вшить в культю ДПК. Этот вариант реконструкции предполагал формирование лишь одного соустья — еюнодуоденоанастомоза. Сохранение межкишечного анастомоза было возможно при отсутствии в нем патологических изменений и грубой рубцовой деформации, которые в дальнейшем могли бы стать причиной непроходимости. При короткой или избыточно длинной отводящей петле разобщали межкишечный анастомоз с последующим выбором петли для редуоденизации нужной длины.
Транспозицию отводящей петли в культю ДПК после ГЭ осуществляли по тем же принципам. После разобщения межкишечного соустья отводящую петлю ЭЕА пересекали на расстоянии 30–40 см дистальнее и соединяли с ДПК. Приводящую петлю при этом отсекали в непосредственной близости от ЭЕА и восстанавливали непрерывность тонкой кишки, соединяя ее приводящий и отводящий отделы соустьем «конец в конец».
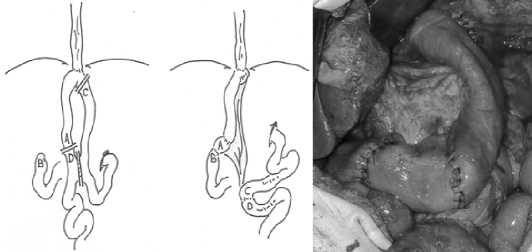
Реконструкцию дополняли инвагинационным антирефлюкс-ным клапаном в нижней трети интерпонированного сегмента [5] (рис. 2).
а) б)
Рис. 2. Транспозиция отводящей петли в культю ДПК после ГЭ, с формированием антирефлюксного клапана: а — схема операции; б — интраоперационный вид Fig. 2. Transposition of the diverting loop into the duodenum after gastrectomy, with the formation of an antireflux valve: a — scheme of operation; b — intraoperative view
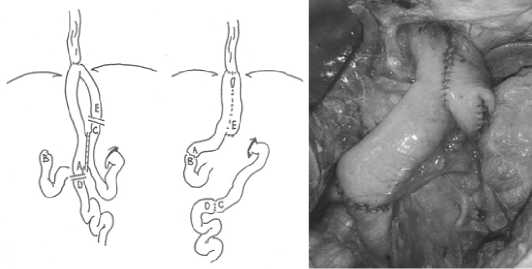
При ранее сформированном «высоком» пищеводном соустье, расположенном в заднем средостении, старались не усложнять реконструкцию. Отсечение приводящей петли непосредственно от ЭЕА требует мобилизации зоны соустья в средостении и сопровождается риском повреждения пищевода. В таких случаях после транспозиции отводящей петли в ДПК приводящую петлю пересекали ниже ЭЕА на расстоянии 15 см и на протяжении 10 см соединяли с отводящей однорядным непрерывным швом «бок в бок», формируя тем самым изо-антиперистальтический резервуар [6] (рис. 3).
а) б)
Рис. 3. Транспозиция отводящей петли в культю ДПК после ГЭ, с формированием изоантиперистальтического резервуара: а — схема операции; б — интраоперационный вид
Fig. 3. Transposition of the diverting loop into the duodenum after gastrectomy, with the formation of an isoantiperistaltic pouch: a — the scheme of the operation; b — the intraoperative view
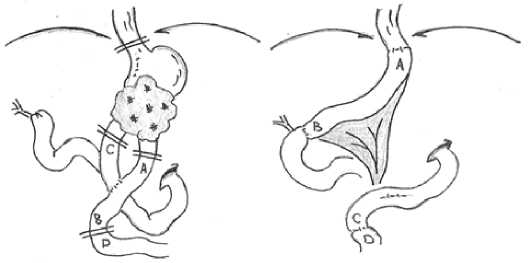
Fig. 4. The scheme of extirpation of the stump of the stomach with reconstructive jejunogastroplasty
Таким образом, вариант окончательной реконструкции и объем вмешательства представлены в таблице 2.
Лишь 1 (1,8 %) больной потребовалась релапаротомия на 3 послеоперационный день (ПОД) ввиду толстокишечной непроходимости, вызванной сдавлением поперечной ободочной кишки сосудистой ножкой, проведенного спереди тощекишечного сегмента. При повторной операции пересекли толстую кишку и перевели питающий сосуд трансплантата через мезаколон, а непрерывность толстой кишки восстановили анастомозом «конец в конец».
Таблица 2
Объем повторной операции и вариант реконструкции
Table 2
The scope of the repeat operation and the reconstruction option
Непосредственные результаты повторных операций характеризуют их безопасность, а отдаленные – эффективность.
Зафиксирован один летальный исход пациента на 3 ПОД после транспозиции отводящей петли ГЭА в культю ДПК от неокклюзионной мезентериальной ишемии с некрозом толстой и большей части тонкой кишки. Госпитальная летальность составила 1,8 %.
Под наблюдением в отдаленном периоде находилось 49 (89,1 %) пациентов, из которых 44 (89,8 %) были живы на момент последнего контакта. Умерли 5 (10,2 %) больных, из них 4
(80,0 %) – от прогрессирования онкологического заболевания и 1 (20,0 %) – от острой коронарной недостаточности через 1 мес. после выписки. Период наблюдения составил от 1 мес. до 12 лет, при среднем значении – 4,3 + 0,5 лет.
Для объективизации эффективности реконструктивных операций использовали следующие критерии: динамика массы тела и маркеров питательного статуса, рентгенологические показатели моторно-эвакуаторной функции верхних отделов пищеварительного тракта, частота и тяжесть пострезекционных синдромов, наличие поздних хирургических осложнений, в т.ч. требующих повторного хирургического вмешательства.
Объективными критериями, характеризующими питательный статус больного в отдаленном периоде, служили масса тела и маркеры питания (табл. 3).
Среднее дооперационное значение ИМТ находилось в пределах нормы, при этом выраженный дефицит массы тела был у 3 (5,4 %) больных (ИМТ<16), недостаточность питания – у 24 (42,8 %) (ИМТ = 16–18,5), ожирение – у 5 (8,9 %) (ИМТ>25). Нормальные значения ИМТ (18,5-25) зафиксировали у 24 пациентов. Через год после операции отмечена тенденция к увеличению ИМТ в общей группе, которая в течение последующего периода наблюдения не снижалась (p=0,001). У 19 (42,2 %) пациентов из 45 за первый год после редуоденизации вес увеличился на 5 кг и более.
По средним лабораторным показателям крови в общей группе отмечено увеличение уровня гемоглобина, общего белка и альбумина. Уровень железа и лимфоцитов находился в пределах физиологической нормы на всех этапах лечения и наблюдения. Повышение показателей железа достоверно отмечено лишь в первый год после редуоденизации (р=0,017), тогда как абсолютное количество лимфоцитов было достоверно выше до года (р=0,011) и через 3 года (р=0,002) после реконструктивного вмешательства.
Эффективность реконструктивного вмешательства оценивали также на основании частоты демпинг-синдрома (ДС) и рефлюкс-эзофагита (РЭ). Диагностику ДС проводили согласно шкале H. Sigstad (1970). Сумма баллов более 7 свидетельствовала о наличии ДС [7]. Распределение больных согласно шкале Sigstad представлено в таблице 4.
ДС до реконструктивной операции выявили у 39 (69,9 %) больных, при этом тяжелой степени — у 4 (7,1 %). После ре-дуоденизации клинические проявления ДС легкой и средней степени отметили через 3 года у 35,5 % пациентов. Признаков тяжелого демпинга мы не выявили.
Эндоскопическое исследование верхних отделов ЖКТ выполнили всем пациентам до операции и тем из них, кто остался под наблюдением (табл. 5).
РЭ C и D ст. выявили у 11 (19,6 %) больных, и еще у 20 (35,8 %) – легкой степени. В отдаленном периоде РЭ A и B ст. наблюдали у 15,6 % через 6 мес. после вмешательства и у 12,9 % по прошествии 3 лет (рис. 5).
Таблица 3
Динамика индекса массы тела и маркеров питания в отдаленном периоде
Table 3
Dynamics of body mass index and nutrition markers in the long-term period
|
Показатели/ Indicators |
До операции/ Before surgery |
От 6 мес. до 1 года/ From 6 months to 1 year |
От 1 года до 3-х/ From 1 year to 3 years |
От 3-х лет и более/ From 3 years and more |
|||
|
Ср. значение/ Cf. value |
Ср. значение/ Cf. value |
Р |
Ср. значение/ Cf. value |
Р |
Ср. значение/ Cf. value |
Р |
|
|
Индекс массы тела/ Body mass index |
19,21+3,6 |
21,01+3,5 |
0,001 |
21,99+3,8 |
0,001 |
21,78+4,1 |
000,1 |
|
Общий белок/ Protein |
59,51+7,5 |
62,81+5,5 |
0,001 |
67,22+5,3 |
0,001 |
66,54+5,9 |
0,001 |
|
Альбумин/ Albumin |
34,68+6,6 |
37,1+4,1 |
0,065 |
38,28+3,1 |
0,039 |
37,94+3,4 |
0,034 |
|
Гемоглобин/ Hemoglobin |
107,66+18,4 |
121,59+11,2 |
0,001 |
123,52+9,7 |
0,001 |
122,93+12,0 |
0,003 |
|
Железо/ Ferrum |
11,12+13,4 |
15,08+17,7 |
0,017 |
13,46+4,1 |
0,946 |
12,45+4,4 |
0,997 |
|
Лимфоциты/ Lymphocytes |
1,18+0,4 |
1,43+0,3 |
0,011 |
1,27+0,3 |
0,957 |
1,72+0,4 |
0,002 |
|
Итого/ Total |
56 |
45 |
38 |
31 |
|||
Таблица 4
Частота демпинг-синдрома до и после реконструктивной операции
Table 4
Frequency of dumping syndrome before and after reconstructive surgery
|
Демпинг-синдром (шкала H. Sigstad, 1970) |
До операции/ Before surgery (n=56) |
От 6 мес. до 1 года/ From 6 months to 1 year (n=45) |
От 1 года до 3-х/ From 1 year to 3 years (n=38) |
От 3-х лет и более/ From 3 years and more (n=31) |
||||
|
Абс./ Abs. |
% |
Абс./ Abs. |
% |
Абс./ Abs. |
% |
Абс./ Abs. |
% |
|
|
Легкой степени (от 7 до 10 баллов)/ Mild degree (from 7 to 10 marks) |
11 |
19,6 |
17 |
37,8 |
12 |
31,6 |
10 |
32,3 |
|
Средней степени (от 11 до 15 баллов)/ Medium degree (from 11 to 15 marks) |
24 |
42,9 |
2 |
4,4 |
1 |
2,6 |
1 |
3,2 |
|
Тяжелой степени (более 16 баллов)/ Severe (more than 16 marks) |
4 |
7,1 |
– |
– |
– |
|||
|
Итого/Total |
39 |
69,6 |
19 |
42,2 |
13 |
34,2 |
11 |
35,5 |
Таблица 5
Частота рефлюкс-эзофагита до и после реконструктивной операции
Frequency of reflux esophagitis before and after reconstructive surgery
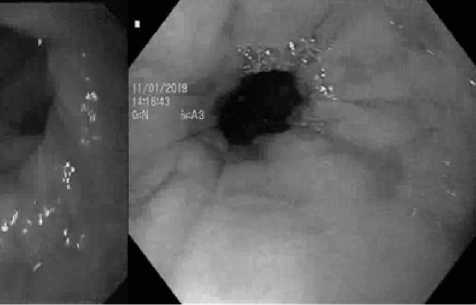
Table 5
|
Рефлюкс-эзофагит / Reflux esophagitis (Los Angeles, 1994) |
До операции/ Before surgery (n=56) |
От 6 мес. до 1 года/ From 6 months to 1 year (n=45) |
От 1 года до 3-х/ From 1 year to 3 years (n=38) |
От 3-х лет и более/ From 3 years and more (n=31) |
|||||
|
Абс./ Abs. |
% |
Абс./ Abs. |
% |
Абс./ Abs. |
% |
Абс./ Abs. |
% |
||
|
Степень/ Degree |
А |
3 |
5,4 |
5 |
11,1 |
3 |
7,9 |
3 |
9,7 |
|
B |
17 |
30,3 |
2 |
4,5 |
2 |
5,3 |
1 |
3,2 |
|
|
C |
8 |
14,3 |
– |
– |
– |
||||
|
D |
3 |
5,4 |
– |
– |
– |
||||
|
Итого/ Total |
31 |
55,4 |
7 |
15,6 |
5 |
13,2 |
4 |
12,9 |
|
а) б)
Рис. 5. Эндофото больного после ГЭ с петлевой реконструкцией по Брауну: а) РЭ степень D; б) через год после реконструктивной ЕГП (РЭ степень B)
Fig. 5. Endoscopic of the patient after gastrectomy with loop reconstruction according to Braun a) reflux esophagitis degree D; b) one year after reconstructive jejunogastroplasty (reflux esophagitis degree B)
а) б) в) д)
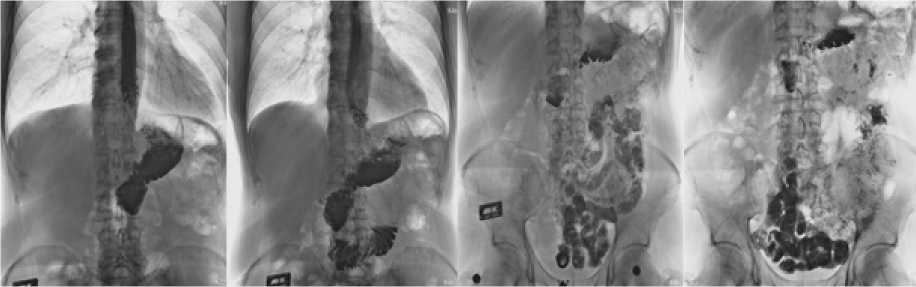
Рис. 6. Рентгенограммы в отдаленном периоде после ГЭ с реконструктивной ЕГП: а) сразу после перорального приема 200 мл сульфата бария, б) через 10 мин.; в) через 45 мин.; г) через 2 часа
Fig. 6. X-ray control in the long-term period after gastrectomy with reconstructive jejunogastroplasty: a) immediately after oral administration of 200 ml of barium sulfate, b) after 10 minutes; c) after 45 minutes; d) after 2 hours
При контрольном рентгенологическом исследовании в отдаленном периоде у пациентов после редуоденизации констатировали порционный тип эвакуации из трансплантата в нижележащие отделы пищеварительного тракта и физиологическую скорость пассажа по кишечнику (рис. 6.).
Оценку уровня качества жизни (КЖ) провели с использованием опросника MOS SF-36. Во всех случаях сравнивали показатели дооперационного и отдаленного периодов. Результаты представлены на рисунке 7.
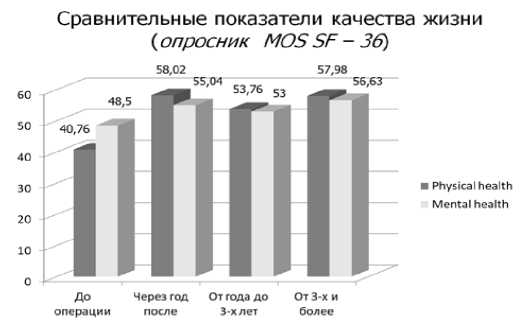
Рис. 7. Оценка качества жизни пациентов до и после реконструктивной операции
Fig. 7. Assessment of the quality of life of patients before and after reconstructive surgery
Прогрессирующее и длительное течение болезни у большинства пациентов предопределило исходно низкие показатели КЖ в общей группе. Однако уже через год после редуоденизации отметили тенденцию к улучшению как физического, так и психического компонента здоровья (р=0,001), что свидетельствовало не только об уменьшении ограничений в повседневной деятельности, но и об улучшение оценки своего состояния больными. Более высокие показатели КЖ, по сравнению с дооперационным, отмечены так же в период до 3 лет (р=0,003) и более (р=0,002).
Обсуждение
В СССР первые реконструктивные операции посредством тонкокишечной вставки были выполнены Е.И. Захаровым 4 января 1960 г., которые получили название «редуодениза-ция» и явились логичным продолжением первичной ЕГП, внедренной им в хирургическую практику еще в конце 30-х гг. ХХ столетия. В 1970 г. Е.И. Захаров опубликовал данные о 714 реконструктивных ЕГП, из которых на долю отечественных хирургов пришлось – 388, а зарубежных – 326. Послеоперационная летальность составила 2,1 % [3]. Эти вмешательства быстро получили признание и вошли в арсенал оперативных пособий хирургической гастроэнтерологии. К 1974 г. мировой опыт редуоденизации составлял уже 1964 операции, при летальности 2,3 %.
Выводы
Список литературы Еюногастропластика при повторных операция на желудке
- Ручкин Д.В., Козлов В.А. Реконструктивная хирургия оперированного желудка. Монография. М.: ИНФРА-М, 2020. 188 с. ISBN 978-5-16-015584-5.
- Жерлов Г.К., Кошель А.П., Нестеров В.В., Воробьев В.М. Реконструктивная еюногастропластика в лечении болезни оперированного желудка. Хирургия, 2006. № 3. С. 15-21.
- Захаров Е.И., Захаров А.Е. Еюногастропластика при болезнях оперированного желудка. М.: Медицина, 1970. 232 с.
- Вилявин Г.Д., Бердов Г.Д. Болезни оперированного желудка. М.: Медицина, 1975. С. 296.
- Патент № 2801772 С1 Российская Федерация, МПКА61В17/11. Способ редуоденизации с формированием антирефлюксного клапана при болезнях оперированного желудка после гастрэктомии в петлевой реконструкции по Брауну: № 2023110683: заявл. 26.04.2023: опубл. 15.08.2023/ Ручкин Д.В., Козлов В.А.
- Патент № 2801773 С1 Российская Федерация, МПКА61В17/00. Способ редуоденизации с созданием кишечного резервуара при болезнях оперированного желудка после гастрэктомии в петлевой реконструкции по Брауну: № 2023110684: заявл. 26.04.2023: опубл. 15.08.2023/ Ручкин Д.В., Козлов В.А.
- Sigstad H. A. Сlinical diagnostic index in the diagnosis of the dumping syndrome. Changes in plasma volume and blood sugar after a test meal. Acta Med Scand., 1970, № 188(6), рр. 479-486. https://doi.org/10.1111/j.0954-6820.1970.tb08072.x
- Davis J.L., Ripley R.T. Postgastrectomy Syndromes and Nutritional Considerations Following Gastric Surgery. Surg Clin North Am., 2017, Apr; № 97(2), рр. 277-293. https://doi.org/10.1016/j.suc.2016.11.005. PMID: 28325187.
- Bohmanson G. Acta chir. Scand., 1927, T. 62, рр. 86.
- Perman E. Acta med. Scand., 1947, T. 128. № 196, рр. 361-365.
- Чистова М.А. Чистов Л.В. Реконструктивные операции при постгастрорезекционных синдромах. Хирургия, 1975. № 5. С. 131-137.
- Naum C., Bîrlă R., Marica D.C., Constantinoiu S. In Search of the Optimal Reconstruction Method after Total Gastrectomy. Is Roux-en-Y the Best? A Review of the Randomized Clinical Trials. Chirurgia (Bucur), 2020, Jan-Feb; № 115(1), рр. 12-22. https://doi.org/10.21614/chirurgia.115.1.12. PMID: 32155396.


