Фактор риска прогрессирования хронического гломерулонефрита у детей
Автор: Рахманова Лола Каримовна, Искандарова Ирода Рустамовна
Журнал: Re-health journal @re-health
Рубрика: Нефрология
Статья в выпуске: 1 (9), 2021 года.
Бесплатный доступ
Эрта босқичларда сурункали гломерулонефритни даволашнинг асосий мақсади буйраклардаги патологик жараённинг ривожланишини секинлаштиришдан иборат, шу жумладан, анемияни даволаш ҳам болалар ўлимини камайтирадиган асосий омил ҳисобланади. Ушбу мақола болаларда сурункали гломерулонефритнинг ривожланиш хавфи омилини ўрганишга бағишланган.
Хронический гломерулонефрит, фактор риска, дети, лимфатический диатез
Короткий адрес: https://sciup.org/14125521
IDR: 14125521 | DOI: 10.24411/2181-0443/2021-10039
Текст научной статьи Фактор риска прогрессирования хронического гломерулонефрита у детей
Введение. В настоящее время изучены далеко не все факторы риска, модификация которых позволила бы снизить темпы прогрессирования хронической почечной недостаточности (ХПН) при патологии органов мочевой системы, в том числе хронический гломерулонефрит (ХГН) у детей [1,2]. Недостаточно разработаны подходы к раннему прогнозированию неблагоприятного течения ХГН у детей [3]. В связи с этим большое значение придается изучению факторов риска развития и прогрессирования гломерулопатий различного генеза [4]. При этом в качестве основного критерия прогрессирования рассматривается развитие ХПН, определяющая качество и продолжительность жизни пациентов, борьба с которой имеет не только медицинское, но и социальноэкономическое значение [5].
Рекомендации K/DOQI (Kidney Disease Outcomes Quality Initiative), 2003
г. определяют ХБП, в том числе ХГН как наличие повреждения почек в течение 3 месяцев и более, характеризующиеся структурными или функциональными нарушениями почек с или без снижения скорости клубочковой фильтрации (СКФ) [6,7]. Основной целью терапии ХГН на ранних стадиях является замедление прогрессирования патологического процесса в почках, в том числе, коррекция анемии также является ключевым фактором, который снижает смертность детей [8,9,10,11]. Основной фактор развития анемии при ХГН является снижение образования эритропоэтина (ЭПО), то есть нарушение эндокринной функции почек. Однако имеют значение и такие факторы, как повышенное содержание в крови ингибиторов ЭПО, гемолиз, дефицит железа, кровопотеря, гиперпаратиреоидизм, инфекции и нарушение гормонального гомеостаза [12]. В этом плане уделяет внимание ХГН у детей, страдающих фоновой патологией, в том числе лимфатическим диатезом (ЛД).
Для детей с ЛД характерны недостаточность местного иммунитета дыхательного и желудочно-кишечного тракта, «status lymphaticus», «синдром внезапной смерти», анемия, лимфоцитоз, диспротеинемия, гормональный дисбаланс и в дальнейшем формирование и развитие синдрома вторичной иммунной недостаточности организма [13, 14, 15].
Цель исследования – изучить фактор риска прогрессирования хронического гломерулонефрита у детей.
Материалы и методы исследования Исследования проводились на базе Ургенческого филиала ТМА, в отделении детской нефрологии
Хорезмского областного детского многопрофильного медицинского центра (ОДМПМЦ) и в 1-семейной поликлинике г. Ургенча. Под нашим наблюдением находились 95 детей в возрасте от 7 до 11 лет, страдающих нефротической формой ХГН. Из них: 35-ХГН без ЛД- 1-группа; 35- ХГН с ЛД- 2-группа; 25- ЛД- 3-группа. Контрольную группу составили 25 практически здоровых детей аналогичного возраста. Клинический диагноз был поставлен на основании анамнеза, клиниколабораторных и функциональных методов исследований по классификации МКБ-10, а также клинико-лабораторных маркеров ЛД. Изучили состояние периферической крови, клеточного и гуморального звена иммунитета, антигенсвязывающих лимфоцитов (АСЛ) почек и легких по методу Гариба Ф.Ю. и соавторов [16, 17]. Фагоцитарную активность нейтрофилов (ФАН) изучили с помощью теста нитросиним тетразолием с использованием частиц латекса [18]. Концентрацию циркулирующих иммунных комплексов (ЦИК) определили по методу преципитации [19], продукцию интерлейкина-2 (IL-2) изучили методом ИФА [20]. СКФ определили по клиренсу эндогенного креатинина. Материалом для исследования послужила венозная кровь, взятая в утреннее время натощак. Статистическую обработку полученных результатов провели с помощью метода вариационной статистики с вычислением достоверности численных различий по Стъюденту на персональном компьютере, а также использовали математический метод «искусственных нейронных сетей» -ИНС. Классификация для ИНС задавалась в форме «математического эксперимента» на разнотипных: качественных и количественных показателях, и градация интервала составила (0-1). Суть математического эксперимента заключалась в задании различных классификаций на выборке и медицинской интерпретации результатов обучения ИНС применительно к ХГН с ЛД [21].
Результаты и их обсуждение
Отбор больных провели с учетом сопоставимости по возрасту, тяжести, состоянию преморбидного фона и характеру течения болезни в целом. Изучили распределение обследованных детей по полу и возрасту (таблица-1).
Таблица -1
Распределение обследованных детей по полу и возрасту
|
Пол |
Всего, n=95 |
|||||
|
ХБП, n=35 1-группа |
ХБП с ЛД, n=35 2-группа |
ЛД, n=25 3-группа |
||||
|
Кол-во |
% |
Кол-во |
% |
Кол-во |
% |
|
|
мальчики |
21 |
60,0 |
26 |
74,3 |
17 |
68,0 |
|
девочки |
14 |
40,0 |
9 |
25,7 |
8 |
32,0 |
|
Возраст: 7-11 лет |
35 |
100 |
35 |
100 |
25 |
100 |
На основании полученных результатов можно сказать, что ЛД больше встречается у детей мужского пола (в 2-2,5 раза чаще), которые совпадают с данными литературы [14]. Все обследованные дети были младшего школьного возраста, то есть до пубертатного периода. 7-11 лет относится к IY-критическому периоду, который имеет важное значение в манифестации ЛД и в усилении риска хронизации патологического процесса[23].
Проанализировали характер течения заболевания в группах наблюдения. Рецидивирующее течение ХГН статистически достоверно встречалось значительно чаще у детей во 2-й группе- 12 (42,0%), чем в 1-й группе- 8 (22,9%).
По данным источников известно, что в течение ХГН у детей можно выделить три периода: 1-инициальный-длительность 3 года, сопровождающийся медленным улучшением функции почек; 2-период стабильной функции почек (у 50% детей), продолжительность 8 лет; 3-период прогрессивного снижения функции почек с исходом в терминальную стадию ХПН [22].
Длительность заболевания у обследованных детей колебалась в широких пределах: в 1-й группе максимальное проявление клиники ХГН было в 7 лет, в среднем составляя 3,7±1,6 года; во 2-й группе длительность заболеваний достигала до 9 лет, в среднем составляя 5,8±1,7 года; в 3-й группе максимальная продолжительность ЛД составила до 11 лет, в среднем составляя 6,5±2,6 лет.
У наблюдаемых нами детей в результате изучения функционального состояния почек было отмечено: нарушение функции почек при ХГН без ЛД -у 6 (17,1%), ХГН с ЛД - у 10 (28,6%) больных. Переход в ХПН в 1-й группе был отмечен у 2 (5,7%), во 2-й группе у 4 (11,4%) больных.
При изучении СКФ было определено, что разница в частоте различных стадий ХБП, в том числе ХГН в группах была статистически недостоверна, однако выявлена следующая тенденция к прогрессированию заболеваний: для детей 2-й группы характерна меньшая частота I и II стадий ХБП при относительном увеличении числа детей с III и IY стадией (1,5-2 раза чаще).
группа) составило 52,3±4,34 мл/мин, что значительно меньше по сравнению с ХГН
-
57,8±3,45
.
значение СКФ при ХГН с ЛД (2- без ЛД
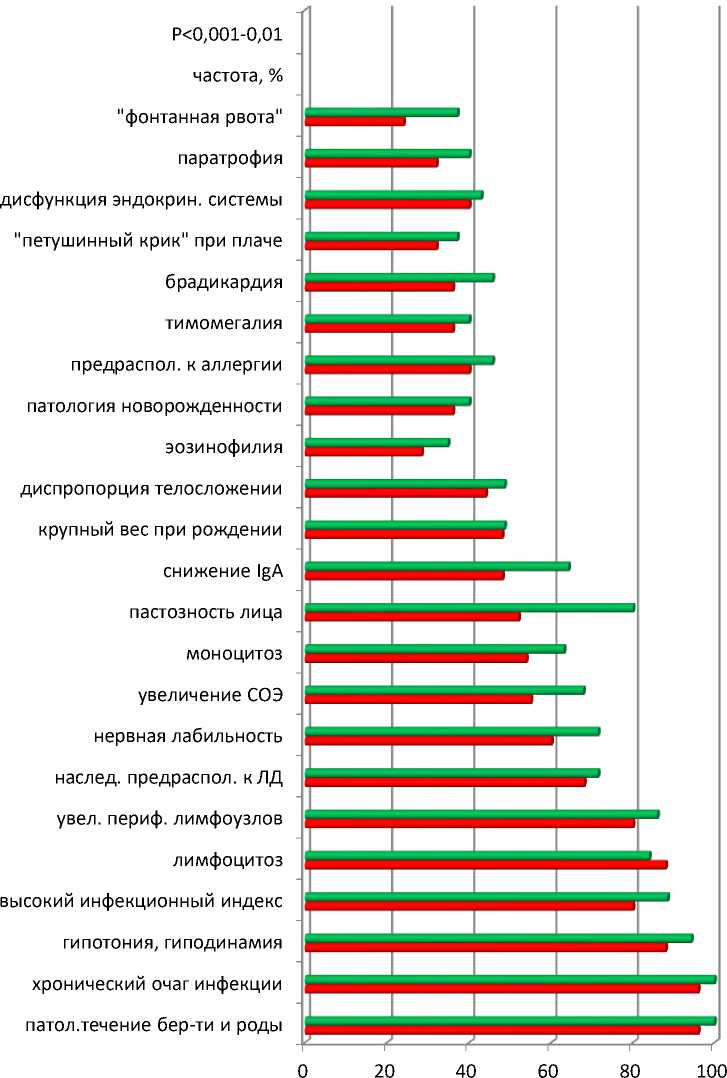
■ ХГН с ЛД ■ ЛД
Рис.1. Выявление клинико-лабораторных маркеров ЛД у обследованных детей.
Анализ распределения больных с позиции чувствительности к глюкокортикоидной терапии показал, что статистически достоверно выявлена- в 1-й группе гормоночувствительность у 33 (94,3%) и гормонорезистентность у 2 (5,7%) больных. У детей 2-й группы гормоночувствительность - 24 (68,6%), гормонорезистентность- 3 (8,6%), в тоже время у 8 больных (22,8%) была выявлена гормонозависимая форма заболевания.
При оценке показателей по выявлению клинико-лабораторных маркеров ЛД у обследованных детей (рис.1), обнаружены статистически достоверная (P<0,001-0,01) большая частота: высокий инфекционный индекс, диспропорция телосложения, пастозность лица, гипотония и гиподинамия, нервная лабильность, тимомегалия, брадикардия, «фонтанная рвота», лимфоцитоз, увеличение СОЭ, снижение сывороточного IgA и моноцитоз, которые более выражены у детей ХГН с ЛД (2-группа) по сравнению с детьми ЛД (3-группа).
При оценке клинических проявлений НС у группы обследованных детей, при ХГН (1-группа) и ХГН с ЛД (2-группа) обнаружена тенденция к статистически достоверной (P<0,001-0,01) более высокой частоте следующих симптомов во 2-й группе по сравнению с 1-й группой: «меловая» бледность кожных покровов (62,0%-70,8%), снижение аппетита (32,7%-44,0%),
(63,9%-74,9%), положительный симптом поколачивания (29,8%-34,5%), распространенные отеки (68,0%-85,7%), асцит (43,7%-64,8%), гепатомегалия (17,5%-29,4%) соответственно.
При изучении функционального состояния почек и биохимических показателей крови в обследованных группах было достоверно (P<0,001-0,01-0,05) уменьшение суточного диуреза, повышение суточной протеинурии, общего холестерина, триглицерида, фибриногена, гипоальбуминемии, гипергаммаглобулинемии, повышение содержания мочевины, креатинина и фибриногена, которые также во 2-ой группе были значительно выше, чем в 1ой группе.
Основному заболеванию у наблюдаемых детей (рис.2) статистически достоверно (P<0,001-0,01) сопутствовали следующие патологии, которые также составили большой процент у детей во 2-й группе по сравнению с 1-й группой: анемия
(78,2%; 83,4%), хронический тонзиллит (80,6%; 87,1%), аденоиды (28,0%; 36,0%), гельминтоз (25,9%; 34,4%), рецидивирующий бронхит (32,9%; 48,0%), ГЩЖ (35,6%; 54,6%), гастродуоденит (12,7%; 28,3%)
соответственно.
,0%-93,7%),
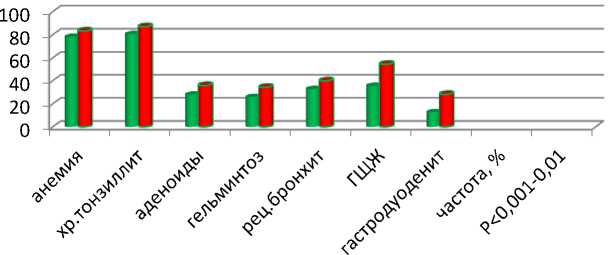
ХГНХГН с ЛД
Рис.2. Частота сопутствующих патологий у обследованных детей.
Сравнительная оценка результатов иммунологических исследований (таблица-2) с контрольной группой показала достоверное (P<0,001-0,01-0,05)
снижение Т-лимфоцитов (СД3), Т- супрессоров (СД8), Т- хелперов (СД4), которые также во 2-й группе были выше
ФАН, IgA и продукции IL-2; увеличение (1,5-2 раза) , чем в 1-й и 3-й группах числа В-лимфоцитов (СД19), АСЛ почек, детей.
АСЛ легких и концентрации ЦИК,
Таблица -2
Показатели иммунитета у обследованных детей (М±т)
|
Показатели |
Здоровые дети, (n=25) |
ХГН, (n=35), 1-группа, |
ХГН с ЛД, (n=35), 2-группа |
ЛД, (n=25), 3-группа, |
|
СД3, % |
54,67±0,94 |
47,55±1,4*** |
38,35±1,5*** |
49,52±1,1*** |
|
СД4 % |
33,13±0,83 |
26,45±1,3*** |
21,54±1,2*** |
24,36±1,2*** |
|
СД8, % |
19,90±0,72 |
15,16±1,5** |
11,42±1,4*** |
14,19±1,5*** |
|
СД19, % |
11,60±0,89 |
15,51±0,43* |
19,35±0,68** |
13,76±0,49** |
|
АСЛ почек, % |
- |
2,2±0,47 |
7,0±0,75*** |
3,9 ±0,56** |
|
АСЛ легких |
- |
0,44±0,42 |
9,0±0,89*** |
5,1±0,47*** |
|
IgA, г/л |
1,45±0,16 |
0,86±0,12* |
0,47±0,14** |
0,54±0,11** |
|
ЦИК, ед.опт.пл. |
0,002±0,003 |
0,039±0,003** |
0,098±0,004*** |
0,031±0,005** |
|
ФАН,% |
50,50±1,11 |
45,31±0,35*** |
38,26±0,41*** |
47,37±0,54*** |
|
IL-2, пг/мл |
2,8±0,09 |
2,6±0,05* |
2,0±0,06*** |
2,5±0,04* |
Примечание: достоверность различий по сравнению с группой здоровых детей. АСЛ сравнены между 1, 2 и 3 группой. ***-р<0,001; **-р<0,01; *-р<0,05
Достоверные изменения показателей периферической крови (рис-3.) у обследованных детей при сравнении с контрольной группой носили следующий характер: в остром выявлялась анемия, лимфоцитоз, лейкоцитоз, моноцитоз, нейтропения, эозинофилия, увеличение СОЭ, которые также были более выражены у детей 2-й группы по сравнению с 1-й и 3-й группами (P<0,001-0,01).
перио де патологического процесса
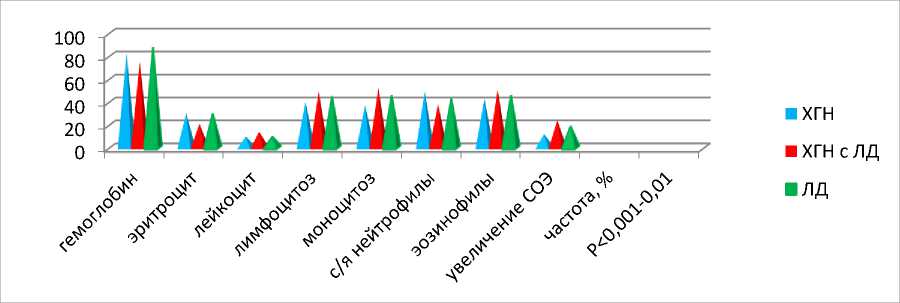
Рис.3. Показатели периферической крови у обследованных детей.
При изучении клиниколабораторных и иммунологических результатов методом ИНС выявлено, что у детей при ХБП, ХБП с ЛД и ЛД иммунопатологические сдвиги и лабораторные изменения протекают взаимосвязано, которые проявлялись высокой информативной комбинацией различных количественных (лабораторных и иммунологических) показателей (таблица-3), (рис.4.)
Таблица 3
Информативно-сравнительные количественные показатели у обследованных детей
|
Количественные показатели |
Веc номинальных признаков (до лечения) |
||
|
ХГН, n=35, 1-группа |
ХГН с ЛД, n=35, 2-группа |
ЛД, n=25, 3-группа |
|
|
Гемоглобин, г/л |
0,5676 |
1.000 |
0,5489 |
|
Эритроциты, 1012/л |
0,7845 |
0,9965 |
0,5962 |
|
Лейкоциты,109/л |
0,4871 |
0,8693 |
0,5829 |
|
Лимфоциты, % |
0,4983 |
1.000 |
0,6232 |
|
Моноциты, % |
0,1326 |
0,8612 |
0,5876 |
|
эозинофилия |
0,2869 |
0,5455 |
0,3187 |
|
СОЭ, мм/час |
0,3467 |
0,7952 |
0,4987 |
|
Мочевина, ммоль/л |
0,8591 |
0,8887 |
0,2321 |
|
Креатинин, ммоль/л |
0,3519 |
0,4969 |
0,0120 |
|
Общий белок, г/л |
1,000 |
1,000 |
0,3354 |
|
Альбумины, % |
0,5767 |
0,8763 |
0,2110 |
|
Γамма-глобулин, % |
0,5365 |
0,7654 |
0,1276 |
|
Кальций,ммоль/л |
0,7865 |
0,8667 |
0,6142 |
|
Общ.холестерин,ммоль/л |
0,4789 |
0,9698 |
0,5473 |
|
Фибриноген, г/л |
0,5065 |
0,6885 |
0,2496 |
|
Протеинурия |
1,000 |
1,000 |
0,0119 |
|
Эритроцитурия |
0,5875 |
0,7782 |
0,0124 |
|
Лейкоцитурия |
0,4695 |
0,6793 |
0,0113 |
Примечание: полученные цифры - это признаки степени различия между показателями до лечения.
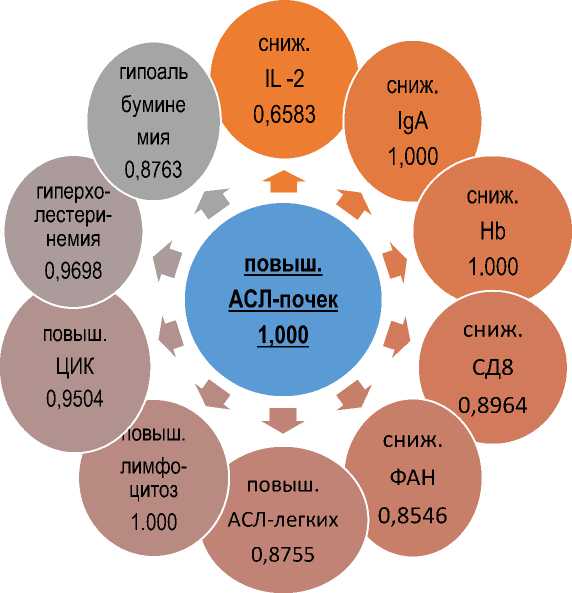
Рис.4. Комбинации иммунно-гематологических показателей у больных ХБП с ЛД.
Выводы
-
1. Лимфатический фактором риска, прогрессирование лабораторных и
диатез является влияющим на клинических, иммунологических
-
2. При ХГН с ЛД прогрессия иммунопатологических сдвигов и усугубление лабораторных изменений протекают тесно взаимосвязанно,
-
3. Высокоинформативные комбинации различных иммунологических и
- лабораторных показателей, влияющих на прогрессию хронизации ХГН с ЛД, являются критериями раннего
симптомов нефротической формы ХГН у детей, которая подтверждается более выраженными (1,5-2 раза чаще) проявлениями клинико-лабораторных и иммунологических сдвигов у детей при ХГН на фоне ЛД по сравнению с детьми ХГН без ЛД.
проявляющиеся высокой информативной комбинацией различных иммунологических и лабораторных показателей, таких как: АСЛ-почек, АСЛ-легких, IgA, ЦИК, IL-2, СД8, ФАН, гемоглобин, лимфоцитоз, гипоальбуминемия, гиперхолестеринемия.
иммунно-лабораторного диагноза и дают возможность что коморбидность ЛД с ХГН является предиктором развития осложнений у таких больных.
Список литературы Фактор риска прогрессирования хронического гломерулонефрита у детей
- Игнатова М.С. Актуальные проблемы в нефрологии детского возраста в начале ХХI века. Педиатрия.2007; 6: 6-13.
- Warady B.A., Chadha V. Chronic kidney disease in children: the global perspective. Pediatric Nephrology. 2007; 22: 1999-2009.
- Макарова Ю.А., Шишкин А.Н., Эрман М.В. Ретроспективная оценка течения хронического гломерулонефрита, дебютировавшего в детском возрасте. Нефрология. 2006; 3: 38-42.
- Levey AS, Andreoli SP, Du Bose P. Chronic kidney disease: common, harmful and treatable - World Kidney Day. 2007. Pediatric Nephrology. 2007.22: 321-325.
- Смирнов А.В., Добронравов В.А, Каюков И.Г., Есаян А.М. Хроническая болезнь почек: дальнейшее развитие концепции и классификации. Нефрология. 2007; 4: 7-18.


