Фармако-эпидемиологический анализ применения лекарственных средств у пожилых пациентов с сердечно-сосудистыми заболеваниями, повышающих риск падений
Автор: Шараева А.Т.
Журнал: Бюллетень науки и практики @bulletennauki
Рубрика: Медицинские науки
Статья в выпуске: 2 т.11, 2025 года.
Бесплатный доступ
Проведена актуализация проблем падений у пожилых пациентов, причина которой многогранна. Возраст является одним из главных факторов, способствующих росту числа падений, поскольку смертельные случаи, связанные с падениями, чаще всего происходят среди пожилых людей. Падения создают огромную нагрузку на систему здравоохранения, поскольку такие травмы, как переломы шейки бедра, требуют дорогостоящего лечения. Многие факторы риска повышают вероятность падений у пожилых людей, и лекарства входят в число этих факторов. И в данном исследовании проводился фармакоэпидемиологический анализ применения лекарственных средств у пожилых пациентов с сердечно-сосудистыми заболеваниями, целью которой было выявление лекарственных средств, которые повышают риск падений с помощью светофорной классификации. Был проведен ретроспективный анализ листов назначений историй болезней пациентов старше 60 лет с патологией сердечно-сосудистой системы, получавших лечение в стационаре. По нашим данным, 82 пациентам были назначены ЛС с высоким риском падений в 56% случаях и умеренным риском падений в 44% случаев. В группу высокого риска вошли: бензодиазепины, которые были назначены 12 пациентам (5%), ингибиторы АПФ (иАПФ) - 39 пациентам (14,5%), β-адреноблокаторы - 55 больным (21%) и антиангинальные препараты 38 пациентам (15%) и вошли в красный цвет согласно светофорной классификации. В результате проведенного анализа пришли к выводу, что пациентам вышеуказанных категорий назначаются лекарства, часто в комбинации, которые повышают риск падений и приводят к ним. Рекомендуется для профилактики падений у пожилых пациентов повышать знания медицинских работников, разработать клинические рекомендации по ведению пациентов пожилого возраста, обновить существующие клинические рекомендации по ведению больных с сердечно-сосудистыми заболеваниями с включением светофорной классификации в них.
Фармакоэпидемиология, лекарственные средства, падения, пожилые пациенты, сердечно-сосудистые заболевания
Короткий адрес: https://sciup.org/14131805
IDR: 14131805 | УДК: 615.036 | DOI: 10.33619/2414-2948/111/21
Pharmaco-epidemiological analysis of drug use in elderly patients with cardiovascular diseases that increase the risk of falls
This article updates the problem of falls in elderly patients, the causes of which are multifaceted. Age is one of the main factors contributing to the increase in the number of falls, since fatal cases associated with falls most often occur among the elderly. Falls create a huge burden on the health care system, since injuries such as hip fractures require expensive treatment. Many risk factors increase the likelihood of falls in the elderly, and medications are among these factors. And in this study, a pharmacoepidemiological analysis of the use of drugs in elderly patients with cardiovascular diseases was carried out, the purpose of which was to identify drugs that increase the risk of falls using medication and falls risk classification guide. A retrospective analysis of prescription sheets of medical records of patients over 60 years old with cardiovascular pathology who received treatment in a hospital was carried out. According to our data, 82 patients were prescribed drugs with a high risk of falls in 56% of cases and a moderate risk of falls in 44% of cases. The high-risk group included: benzodiazepines, which were prescribed to 12 patients (5%), ACE inhibitors (ACEi) - 39 patients (14.5%), β-blockers - 55 patients (21%) and antianginal drugs - 38 patients (15%) and were in the red color according to the traffic light classification. As a result of the analysis, it was concluded that patients in the above categories are prescribed drugs, often in combination, that increase the risk of falls and lead to them. It is recommended to improve the knowledge of health care workers, develop clinical guidelines for the care of elderly patients, update existing clinical guidelines for the care of patients with cardiovascular diseases with the inclusion of the medication and falls risk classification guide in them to prevent falls in elderly patients.
Текст научной статьи Фармако-эпидемиологический анализ применения лекарственных средств у пожилых пациентов с сердечно-сосудистыми заболеваниями, повышающих риск падений
Бюллетень науки и практики / Bulletin of Science and Practice
УДК 615.036
Актуальность темы заключается в том, что проблема падений в настоящее время актуальна для пациентов пожилого и старческого возраста [1]. У лиц ≥ 65 лет падения являются основной причиной смерти от травм и седьмой по значимости причиной всех смертей [2].
Примерно 28-35% людей в возрасте 65 лет и старше ежегодно падают, а среди людей старше 70 лет этот показатель возрастает до 32-42%. Финансовые затраты значительны и растут во всем мире. Травмы, связанные с падениями, оказывают влияние на пожилых людей, их семьи и общество в целом, а также на возможность эффективных вмешательств, что делает их важной глобальной проблемой здравоохранения .
Десятилетие здорового старения (2020-2030 гг.), провозглашённое Всемирной ассамблеей здравоохранения в августе 2020 г, направлено на улучшение жизни пожилых людей, их семей и сообществ посредством коллективных действий в четырёх областях:
-
1) изменение нашего мышления, чувств и действий в отношении возраста и эйджизма;
-
2) развитие сообществ таким образом, чтобы способствовать развитию способностей пожилых людей;
-
3) предоставление ориентированной на человека комплексной медицинской помощи и услуг первичной медико-санитарной помощи, отвечающих потребностям пожилых людей;
-
4) предоставление пожилым людям, нуждающимся в этом, доступа к качественному долгосрочному уходу ( https://gog.su/o5Yb ).
Увеличение средней продолжительности жизни населения наряду с успехами современной медицины и фармакологии привело к тому, что падения стали ассоциировать с приемом определенных лекарственных средств, которые назначаются работниками, оказывающими медицинскую помощь населению [3].
Также основными причинами падений у пожилых пациентов могут быть такие факторы, как, старение, старческое слабоумие, делирий и полипрагмазия [4, 5].
Риск падений высок у людей с заболеваниями сердца, гипертонией, слабостью, падениями в прошлом и болями, чем у людей без таких сопутствующих заболеваний [6].
В обзоре из 18 исследований с участием 65 624 пожилых людей установлено, что женский пол, деменция, бессонница, головокружение, вспомогательные средства для ходьбы, шаткая походка, нарушение равновесия, снижение активности в повседневной жизни, проблемы со слухом и приём антидепрессантов, анксиолитиков, бензодиазепинов и нейролептиков являются потенциальными факторами риска падений у пожилых пациентов [7].
Изучались группы препаратов, такие, как нестероидные противовоспалительные препараты (НПВП), опиоиды, петлевые диуретики, бензодиазепины, антидепрессанты и нейролептики, и показано, что они могут повышать риск падений, поэтому их относят к препаратам, повышающим риск падений [8].
Целью данной работы стало проведение фармакоэпидемиологического анализа, применяемых лекарственных средств у пожилых пациентов с сердечно сосудистыми заболеваниями, которые повышают риск падений с помощью светофорной классификации лекарственных средств.
Материалы и методы исследования
Проведен ретроспективный анализ листов назначений историй болезней 82 пациентов старше 60 лет с патологией сердечно-сосудистой системы, получавших лечение в стационаре г. Бишкек, светофорная классификация лекарственных средств, способствующих падению пожилых пациентов [5].
Результаты и обсуждение
Всего было подвергнуто анализу листы назначений из историй болезней 82 пациентов с сердечно-сосудистыми заболеваниями, где было 38 (46%) мужчин и 44 (54%) женщин. У всех пациентов был выставлен основной клинический диагноз: Ишемическая болезнь сердца. Стенокардия напряжения ФК II-III ст. Мы сопоставили листы назначений с светофорной классификацией ЛС [5]. Данная классификация разделена на цвета, как у светофора, откуда и получила такое название. В данной классификации выделены красным цветом лекарственные средства (ЛС), которые имеют высокий риск того, что у пациента будет падение, оранжевым цветом отмечены ЛС у которых риск развития падения у пациента умеренный, желтым цветом ЛС с низким риском и зеленым, у которых нет риска падений. Так как размах возрастной категории был большим, мы разделили пациентов на 3 группы: 1 группа (пожилой возраст) от 60-74лет (n=53), 2 группа (старческий возраст) от 75-89 (n=25), 3 группа (долгожительство) от 90 и более (n=4). При анализе листов назначений мы стали их делить по степени риска развития на цвета, где в группу высокого риска вошли: бензодиазепины, которые были назначены 12 пациентам (5%), ингибиторы АПФ (иАПФ) – 39 пациентам (14,5%), β-адреноблокаторы – 55 больным (21%) и антиангинальные препараты 38 пациентам (15%) и вошли в красный цвет согласно светофорной классификации (Рисунок1).
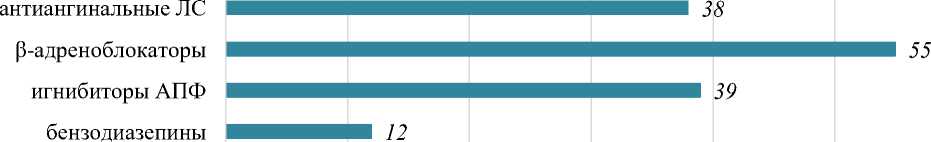
Рисунок 1. Группы ЛС с высоким риском падений и количество, назначенных случаев
Как видно из Рисунка 2 в группу умеренного риска вошли: α 2-агонисты центрального действия, которые были назначены 2-м пациентам (1%), петлевые диуретики были назначены 6ти пациентам (2%), блокаторы ангиотензиновых рецепторов назначены 33-м пациентам (13%) и блокаторы медленных кальциевых каналов из группы дигидропиридинов назначались 52-м больным (20,5%) и другие антиаритмики принимали 20 пациентов (8%).

Рисунок 2. Группы ЛС с умеренным риском падений и количество, назначенных случаев
В итоге ЛС с высоким риском падений было назначено в 56% случаях и умеренным риском падений в 44% случаев (Рисунок 3).
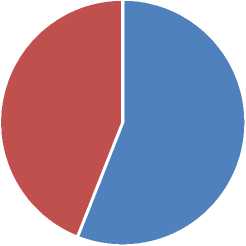
Рисунок 3 Количество ЛС, повышающих риск падений, %
-
■ высокий
-
■ умеренный
При анализе ЛС из группы β-адреноблокаторов, как видно из Рисунка 4, которые были назначены 55 больным, использованы такие ЛС, как бисопролол в 57% (31 чел.) случаев и карведилол в 43% (24 чел.) случаев.

Рисунок 4. ЛС, назначенные из группы β-адреноблокаторов и количество пациентов
Из Рисунка 5 видно, что также большое количество назначений было ЛС из группы блокаторов кальциевых каналов (БКК) дигидропиридинового ряда (52 пациента), которые были представлены такими ЛС, как амлодипин в 98% случаев (51 чел.) и леркандипин в 2% случаев (1 чел.).

Рисунок 5. ЛС, назначенные из группы БКК (дигидропиридиновый ряд) и количество пациентов
Получали ЛС из группы иАПФ 39 пациентов, где чаще назначался рамиприл 30 пациентам (76%), реже каптоприл получали 9 пациентов (7%), что показано на Рисунке 6.
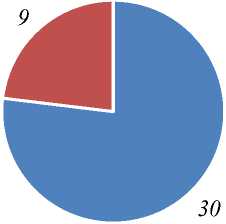
■ рамиприл
■ каптоприл
Рисунок 6. ЛС, назначенные из группы и-АПФ и количество пациентов
Далее по частоте назначения следуют антиангинальные лекарственные средства из группы нитратов, назначенные 38 пациентам — глицерилтринитрат (нитроглицерин) в 100% случаев. Ка видно из Рисунка 7, из 86 пациентов также получали ЛС из группы блокаторов ангиотензиновых рецепторов (БРА) 43 пациента, которые принимали лозартан в 69% случаев (23 чел.), кандесартан в 15% случаях (10 чел.) и по 8% случаев (по 5 чел.) принимали валсартан и телмисартан.
|
телмисартан |
5 |
|
валсартан |
5 |
|
кандесартан |
10 |
|
лозартан |
23 |
Рисунок 7. ЛС, назначенные из группы БРА и количество пациентов
Дигоксин назначен в 62% случаях (12 чел.) и амиодарон в 38% случаев (8 чел.) 20-ти пациентам (8%) и вошли в группу антиаритмиков. Также необходимо отметить, что 12 пациентов получали ЛС из группы бензодиазепинов (22%), представлен препаратом клоназепамом. Из петлевых диуретиков 4 пациента получали фуросемид, а 2-м пациентам был назначен торасемид. Из α 2-агонистов центрального действия 2 пациента получали клонидин.
Вывод
Исходя из вышеперечисленных факторов, можно сделать вывод, что пациенты с ССЗ принимают ЛС обладающие способностью повышать риск падений, которые приводят к длительной обездвиженности и связанные с ними осложнениям. Для профилактики падений у пожилых пациентов с ССЗ настоятельно рекомендуется повышать знания медицинских работников в области геронтологических проблем, в том числе по падениям, разработать клинические рекомендации по ведению пациентов пожилого возраста, по падениям, обновить существующие клинические рекомендации по ведению больных с сердечнососудистыми заболеваниями с включением светофорной классификации в них.
Список литературы Фармако-эпидемиологический анализ применения лекарственных средств у пожилых пациентов с сердечно-сосудистыми заболеваниями, повышающих риск падений
- Ховасова Н. О., Наумов А. В., Ткачева О. Н., Мороз В. И. Факторы риска падений у пациентов с артериальной гипертензией // Системные гипертензии. 2019. Т. 16. №4. С. 45-51.
- Burns E. Deaths from falls among persons aged≥ 65 years-United States, 2007-2016 // MMWR. Morbidity and mortality weekly report. 2018. V. 67. http://dx.doi.org/10.15585/mmwr.mm6718a1.
- Сычев Д. А., Жучков А. В., Богова О. Т., Ильина Е. С. Падения пациентов пожилого и старческого возраста: вклад лекарственных средств // Клиническая геронтология. 2017. V. 23. №3-4. P. 56-64.
- Schlick C., Schniepp R., Loidl V., Wuehr M., Hesselbarth K., Jahn K. Falls and fear of falling in vertigo and balance disorders: a controlled cross-sectional study // Journal of vestibular research. 2016. V. 25. №5-6. P. 241-251. https://doi.org/10.3233/VES-150564.
- Darowski A. et al. Medicines and falls in hospital: guidance sheet // National Institute for Health and Clinical Excellence guidelines. 2011.
- Xu Q., Ou X., Li J. The risk of falls among the aging population: A systematic review and meta-analysis // Frontiers in public health. 2022. V. 10. P. 902599. https://doi.org/10.3389/fpubh.2022.902599.
- Shao L., Shi Y., Xie X. Y., Wang Z., Wang Z. A., Zhang J. E. Incidence and risk factors of falls among older people in nursing homes: systematic review and meta-analysis // Journal of the American Medical Directors Association. 2023. V. 24. №11. P. 1708-1717. https://doi.org/10.1016/j.jamda.2023.06.002.
- Seppala L. J., Wermelink A. M., de Vries M., Ploegmakers K. J., van de Glind E. M., Daams J. G., Thaler H. Fall-risk-increasing drugs: a systematic review and meta-analysis: II. Psychotropics // Journal of the American Medical Directors Association. 2018. V. 19. №4. P. 371. e11-371. e17. https://doi.org/10.1016/j.jamda.2017.12.098.


