Формирование требований к референтной архитектурной модели для цифровой трансформации медицинской организации
Автор: Ильин Игорь Васильевич, Ильяшенко Виктория Михайловна
Журнал: Научный вестник Южного института менеджмента @vestnik-uim
Рубрика: Экономическая политика и хозяйственная практика
Статья в выпуске: 4 (24), 2018 года.
Бесплатный доступ
Здравоохранение, как одна из приоритетных для государства областей развития, требует особого внимания при переходе к инновационным моделям управления на основе использования передовых медицинских концепций и цифровых технологий. В этой связи для медицинских организаций, стратегической задачей которых является переход в цифровое пространство и укрепление своих позиций на рынке медицинских услуг, актуальным становится формирование соответствующего архитектурного решения. Прежде чем приступать к разработке модели архитектурного решения применительно к конкретной медицинской организации для ее цифровой трансформации, целесообразно использовать некоторую референтную модель при цифровой трансформации медицинской организации, которая позволит учесть основные бизнес- и ИТ-требования организации, ограничения и используемые технологии. Для формирования референтного архитектурного решения необходим подготовительный этап, позволяющий выявить требования к архитектуре и соответствующие ограничения. В статье предлагается мотивационное расширение, на основании которого сформулированы требования и ограничения для референтной модели архитектурного решения при цифровой трансформации медицинской организации.
Мотивационное расширение, референтная архитектурная модель, цифровая трансформация, медицинская организация
Короткий адрес: https://sciup.org/143165930
IDR: 143165930 | УДК: 330.47 | DOI: 10.31775/2305-3100-2018-4-82-88
Formation of requirements for a reference architectural model for the digital transformation of a medical organization
Today, health care as one of the priority areas for the state of development requires special attention in the transition to innovative models based on the use of advanced medical concepts and digital technologies. In this regard, for medical organizations, a strategic decision, the formation of disparate architectural solutions becomes topical. Before you begin to develop models of architectural solutions, apply digital transformations to them, it is advisable to use some reference model in the digital transformation of a medical organization, which will allow you to take into account the organization's main business and IT requirements, restrictions and technologies used. For the formation of the reference architectural solution, a preparatory stage is needed, which allows identifying the requirements for the architecture and the corresponding restrictions. The article proposes a motivational expansion, on the basis of which the requirements and limitations for the reference model of an architectural solution in the digital transformation of a medical organization are formulated.
Текст научной статьи Формирование требований к референтной архитектурной модели для цифровой трансформации медицинской организации
For сitation: Ilin I.V., Iliashenko V.M. Formation of requirements for a reference architectural model for the digital transformation of a medical organization. Scientific bulletin of the Southern Institute of Management. 2018; (4): 82-88. (In Russ.)
There is no conflict of interests
В последние годы экспоненциальное увеличение потенциала и возможностей новых технологий в медицине, стремительное развитие ИТ-технологий, развитие и внедрение идей 4-й промышленной революции ознаменовало перспективу формирования совершенно иной модели здравоохранения. Одной из приоритетных сфер развития в мире на сегодняшний день является здравоохранение. Ключевой тенденцией развития сферы здравоохранения является поиск перспективных возможностей в экономической и социальной областях. В социальной области основным фокусом является решение вопросов снижения смертности и сокращения доли пациентов со сложными заболеваниями. С экономической точки зрения, развитие системы здравоохранения нацелено на создание системы управления медицинскими организациями, стратегической задачей которых является переход на цифровые платформы и укрепление своих позиций на рынке медицинских услуг.
По данным Росстата с января по май 2017 года средняя продолжительность жизни в России в 2017 г. по сравнению с 2016 г. возросла на полгода и впервые превысив 72 года составила 72,4 года. В 2017 г. смертность снизилась на 3% по сравнению с 2016 г.1 (рис. 1). По словам вице-премьера РФ О.Ю. Голодец, «Вопросы здоровья и демографического развития – абсолютный приоритет правительства. Эта проблематика будет оставаться в центре внимания и в дальнейшем»2 .
Статистика смертности в РФ (2016-2017 гг.)

2016 г, 2017 г.
Годы
Рисунок 1. Статистика смертности в РФ за 2016-2017 гг.
Одной из причин снижения смертности является своевременное и качественное оказание медицинской помощи на основе современных медицинских концепций. Несмотря на снижение показателя смертности, в обществе имеют место ряд тенденций, которые требуют повышенного внимания к решению вопросов, связанных с лечением и профилактикой болезней, являющихся основными причинами смертности (болезни системы кровообращения, онкологические заболевания, инфекционные заболевания и т.д.). К таким тенденциям относятся увеличение среднего возраста населения в целом, рост ожидаемой продолжительности жизни, увеличение доли людей старше 65 лет, сокращение числа молодых специалистов, заканчивающих ВУЗы.
В результате возникает опасность роста заболеваний, роста доли больных сложными заболеваниями в популяции на фоне дефицита кадров, способных осуществлять оказание высококвалифицированной медицинской помощи. При этом стоимость оказания медицинской помощи на данный момент неизменно возрастает. Решение поставленных проблем во всем мире основано на использовании концепции персонифицированной медицины3 [3], достижений в области биомедицины. Реализация указанных концепций и технологий медицины обеспечивается современными ИТ-технологиями в рамках концепции Health 4.04 [4]: IoT (Internet of Things) и IoS (Internet of Servises) – Интернет вещей и Интернет сервисов; облачные вычисления и большие данные (Big Data); предиктивная аналитика; технологии block chain; искусственный интеллект и машинное обучение; развитые сети мобильной связи (5G).
Реализация вышеуказанных задач требует перехода медицинских организаций к совершенно иной модели предоставления медицинских помощи, а, следовательно, требуется изменение модели управления медицинской организацией, а именно, перехода к модели Smart Hospital – модели, получаемой в результате цифровой трансформации. По данным Агентства по сетевой и информационной безопасности Европейского союза (European Union Agency for Network and Information Security, ENISA), «Smart Hospital» представляет собой медицинскую организацию, оказывающая медицинскую помощь и опирающуюся на оптимизированные и автоматизированные процессы, построенные с использованием современных технологий в области ИТ в соответствии с концепцией Health 4.0 для улучшения существующих процедуры ухода за пациентами и внедрения передовых медицинских технологий5. Стратегические цели Smart Hospital состоят в обеспечении расширенного ухода за пациентами, включая дистанционное медицинское обслуживание, обеспечении эффективного потока пациентов и медицинской информации, повышения диагностических, хирургических и организационных возможностей при сохранении требуемого уровня защиты информации о пациентах.
Внедрение модели Smart Hospital предполагает изменение модели управления медицинской организацией на всех уровнях, следовательно, необходим реинжиниринг архитектуры медицинской организации в целом или отдельных ее компонентов [1].
Для реализации реинжиниринга архитектуры предприятия, необходимо провести анализ текущего состояния архитектуры и сформировать базовую модель, далее сформулировать требования к целевой модели и разработать целевую модель, предложить этапы перехода от базовой к целевой модели [2]. Целевые модели Smart Hospital могут быть различны. Специфика конкретного архитектурного решения, основанного на референтной модели, во многом определяется совокупностью внешних и внутренних факторов, которые влияют на стратегию развития медицинской организации. Референтная модель позволит учесть основные бизнес– и ИТ-требования организации, ограничения и используемые технологии.
Формированию референтного архитектурного решения Smart Hospital предшествует подготовительный этап, в рамках которого разрабатывается мотивационное расширение. На основании мотивационного расширения можно сформировать требования к целевой архитектуре и ограничения. В настоящей работе представлено мотивационное расширение, которое позволит сформировать требования и ограничения референтного архитектурного решения Smart Hospital.
При разработке мотивационного расширения референтного архитектурного решения модели Smart Hospital мы опирались на исследованиях М. Ланкхорста (M. Lankhorst) [3]. При разработке мотивационного расширения необходимо определить заинтересованные стороны, выявить факторы изменения, сформулировать бизнес-цели, принципы, задать требования и ограничения, обозначить результаты. Рассмотрим подробно указанные компоненты мотивационного расширения.
Согласно методологии построения мотивационной концепции, предложенной М. Ланкхорстом, и ее графического представления в виде мотивационного расширения, сформируем последнее с целью построения референтной архитектурной модели для цифровой трансформации медицинской организации.
Прежде всего определим стейкхолдеров медицинской организации, реализующей модель Smart
Hospital. На наш взгляд, стейкхолдерами медицинской организации, заинтересованными в ее развитии, выступают:
– руководство медицинской организации;
– Министерство здравоохранения РФ, определяющее экономические и правовые механизмы регулирования развития всей системы здравоохранения и отдельных лечебно-профилактических учреждений (ЛПУ). Министерство здравоохранения РФ регулирует объемы финансирования для ЛПУ, стратегию развития всей системы здравоохранения с учетом социально-экономической ситуации в стране, мировых тенденций развития здравоохранения и т.д.;
– поставщики медицинского оборудования и медикаментов, заинтересованные в реализации ЛПУ концепций ценностной и персонифицированной медицины на основе современных ИТ-технологий. Это позволит поставщикам реализовывать свою продукцию, основанную на последних достижениях медицинских и цифровых технологий.
– страховые компании, заинтересованные в развитии партнерских взаимоотношений с ЛПУ в части реализации различных траекторий медицинского страхования, спектр возможностей которых существенно расширяется с появлением и развитием концепций ценностной и персонифицированной медицины на основе современных цифровых технологий.
Основными драйверами медицинской организации, побуждающими организацию внедрять модель Smart Hospital и осуществлять соответствующий реинжииринг архитектуры, являются, по нашему мнению, следующие факторы:
– использование инновационных медицинских и цифровых технологий [4];
– изменения в законодательстве РФ. Так, например, закон о телемедицине, вступивший в силу с 01 января 2018 г.6, стратегия развития здравоохранения Российской Федерации на долгосрочный период 2015–2030 гг.7. Реализация возможностей телемедицинских технологий качественно меняет систему организации взаимодействия с пациентами и, как следствие, систему бизнес-процессов и ИТ-поддержки ЛПУ;
– возрастающая стоимость оказания медицинских услуг ставит перед ЛПУ вопрос трансформа- ции системы управления ресурсами медицинской организации (системы управления потоками пациентов, управление кадровым потенциалом и т.д.);
– неуклонное старение популяции и трансформация спектра заболеваний. Во всем мире имеет место рост числа жителей старше 65 лет. В общем объеме заболеваний увеличивается доля тяжело излечимых или неизлечимых заболеваний кровеносной системы, и в частности, сердечно-сосудистых заболеваний (ССЗ), а также онкологических заболеваний. Это приводит к необходимости изменения системы оказания медицинских услуг в части развития системы профилактики и ранней диагностики заболеваний;
– высокая смертность и заболеваемость по отдельным видам заболеваний, таким как ССЗ, онкологические заболевания и т.д., что требует серьезного внимания ЛПУ к организации профилактических мероприятий и ранней диагностики заболеваний.
Анализ ситуации в ЛПУ с точки зрения перечисленных драйверов позволил сформулировать следующие оценки: в большинстве ЛПУ на данный момент отсутствует соответствующая модель управления и ИТ-инфраструктура, которые бы позволили удовлетворить вышеперечисленные социальные вызовы современной медицине. Еще одной важной оценкой деятельности ЛПУ в результате сформулированных факторов, являющихся причиной изменений в архитектуре, является неэффективность системы распределения ресурсов, особенно в части управления потоками пациентов и использования кадрового потенциала. Это позволило сформулировать цели, стоящие перед ЛПУ. Учитывая существующие социальные проблемы, мировые тенденции в области медицинских и ИТ-технологий, выявленные проблемы управленческого характера в ЛПУ, целями развития архитектуры ЛПУ являются повышение эффективности ЛПУ, с одной стороны, при неуклонном повышении качества оказания медицинской помощи, с другой. Результатом достижения заявленных целей будет реализация модели Smart Hospital, основанной на концепции Helth 4.0 и реализации принципов медицины 4P. Использование технологий Helth 4.0 – облачных вычислений, IoT, Больших данных, предиктивной аналитики, машинного обучения и искусственного интеллекта, технологий block chain и мобильных технологий – в сочетании с концепцией 4P [5-6] – ценностной, персонализированной, предиктивной и партисипативной медициной – являются ключевыми требованиями к функционалу референтного архитектурного решения и позволяют реализовать ряд промежуточных результатов, комплексное сочетание которых обеспечит переход к архитектурной модели для цифровой трансформации медицинской организации:
– доминирующее положение ЛПУ на рынке мониторинга и лечения удаленных пациентов;
– реализация сервисов, обеспечивающих внедрение концепции Health 4.0;
– автоматизация бизнес-и операционных процессов;
– переход от болезнь-ориентированных критериев эффективности к пациент-ориентированным [7].
Следует отметить, что достижение указанных результатов возможно лишь при выполнении ряда требований как к функционалу архитектурного решения, о чем было сказано выше, так и к подготовке персонала. Для решения задач автоматизации бизнес– и операционных процессов, реализации удаленного мониторинга, перехода к пациент-ори-ентированным критериям эффективности требуется расширение компетенций специалистов в части получения медицинскими работниками междисциплинарных знаний. Для сотрудников, выполняющих административные функции, необходимым условием успешного руководства подразделениями является формирование управленческих компетенций, вектор которых направлен в сторону цифровой трансформации ЛПУ.
При реализации указанного функционала архитектуры ЛПУ необходимо учитывать ряд ограничений. Во-первых, цифровизация деятельности предполагает использование облачных вычислений. При этом необходимо учитывать ограничения по использованию персональных данных пациентов. Требуется использование технологий block chain для организации требуемого уровня безопасности информации и доступа к данным в соответствии с реализуемой политикой безопасности в ЛПУ. Во-вторых, в соответствии политикой импортозамещения, целесообразно учитывать рекомендации по использованию ИТ-решений отечественного производства8.
Для выполнения требований в части развития компетенций персонала ЛПУ, необходимо уделять внимание подготовке персонала в соответствии с меняющимся профессиональным и образовательным стандартами медицинского образования [8]. Сотрудники, занимающие руководящие должности (на уровне заведующего отделением и выше), должны иметь управленческие компетенции. В этой связи требуется формирование модели специалиста, осуществляющего управление структурными подразделениями ЛПУ или организацией в целом, име- ющего не только профессиональные компетенции врача, но и обладающего набором управленческих компетенций, что позволит оперативно реагировать на изменения требований внешней и внутренней среды и принимать соответствующие решения в части управления развитием организацией в целом или ее отдельных компонентов.
Итогом мотивационного расширения является формирование значения моделируемого архитектурного решения и его ценности как для медицинской организации в целом, так и для ее отдельных компонентов. Основными значениями для медицинской организации, реализующей референтную архитектурную модель для цифровой трансформации медицинской организации, являются:
– возможность удаленного мониторинга пациентов, что особенно актуально для такой территориально протяженной страны как Российская Федерация;
– возможность ранней диагностики заболеваний, что позволит приблизиться к решению одной из наиболее актуальных проблем в сфере медици- ны: раннее выявление заболеваний в сочетании с контролем над факторами риска;
– возможность формирования определенной траектории лечения пациента, основанной на его индивидуальных особенностях.
Все вышеперечисленное позволит выявить пути реализации принципов ценностной и персонифицированной медицины при сокращении расходов на оказание медицинских услуг в ЛПУ. Данная ценность мотивационного расширения является крайне значимой проблемой современной системы здравоохранения в связи с ростом стоимости медицинских услуг в геометрической прогрессии.
В результате описания основных компонентов мотивационного расширения в соответствии с методологией М. Ланкхорста, мы сформировали мотивационное расширение (рис. 2) для референтного архитектурного решения для цифровой трансформации медицинской организации.
В результате проведенного исследования описаны существующие социально-экономические
Стейкхолдеры (руководитель клиники, Министерство Здравоохранения РФ, страховые компании, поставщики медицинского оборудования и медикаментов, консалтинговые компании ...)
Драйверы (использование новых медицинских и ИТ-технологий, закон о телемедицине, старение популяции, изменение спектра заболеваний, возрастающая стоимость медицинских услуг,...)
Отсутствие соотвествующей модели управления и ИТ-инфраструктуры в медицинской организации
Неэффективность системы распределения ресурсов (материальных, кадровый потенциал и т.д.)
Цели: внедрение концепции Health 4.0, реализация концепции 4Р ®
Результат: реализация модели Smart Hospital
Использование ' технологий Health 4.0
Использование2 концепции 4Р
Расширение компетенций специалистов (междисциплинарные знания медицинских работников)
Формирование управленчиских компетенций для административного корпуса
Защита персональных данных, софт российского производства
Соответствие специалистов профессиональным и образовательным стандартам
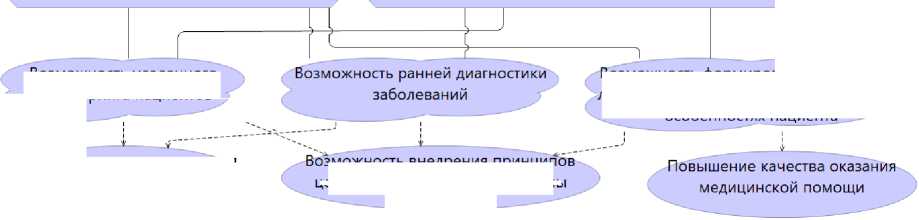
Снижение стоимости оказания медицинскихуслуг
Рисунок 2. Мотивационное расширение референтного архитектурного решения для цифровой трансформации медицинской организации
Возможность удаленного мониторинга пациентов
зможность внедрения принцип ценностной и "точной" медицины
Возможность формирования траектори! лечения, основанной на индивидуальнь особенностях пациента проблемы, с которыми сталкивается система здравоохранения в целом и медицинские организации как основные поставщики медицинских услуг. В работе рассмотрены медицинские концепции, которые требуют поддержки современных цифровых технологий. Обоснована необходимость формирования референтной модели архитектурного решения для цифровой трансформации медицинской организации. Для построения референтной модели требуется сформировать требования и ограничения, предъявляемые к референтной модели. В качестве методологи формирования требований и ограничений верхнего уровня для референтной модели архитектурного решения была использована методология, предложенная М. Ланкхорстом, и разработано мотивационное расширение референтного архитектурного решения. В дальнейшем планируется с учетом выявленных требований и ограничений предложить референтное архитектурное решение Smart Hospital.
Список литературы Формирование требований к референтной архитектурной модели для цифровой трансформации медицинской организации
- Материалы круглого стола «Импортозамещение в IT-оборудовании: требования заказчиков и пути их выполнения». Режим доступа: http://sipower.ru/novosti/item/256-kruglyj-stol-importozameshchenie-v-it-oborudovanii.html
- Федеральный закон от 29.07.2017 № 242-ФЗ «О внесении изменений в отдельные законодательные акты Российской Федерации по вопросам применения информационных технологий в сфере охраны здоровья» http://publication.pravo.gov.ru/Document/View/0001201707300032 (Дата обращения 26.12.2017).
- Стратегия развития здравоохранения Российской Федерации на долгосрочный период 2015-2030 гг. . Режим доступа: https://old2015.rosminzdrav.ru/ministry/61/22/stranitsa-979/strategiya-razvitiya-zdravoohraneniya-rossiyskoy-federatsii-na-dolgosrochnyy-period (Дата обращения 15.01.2018).
- В А. Степанов. Персонализированная медицина: вызов и решения . Режим доступа: http://www.sbras.ru/files/files/prezidium20171221/5_stepanov-persmed-pressoran-nsk-dec2017.pdf (Дата обращения 10.12.2017).
- https://www.futurehealthindex.com/2017/06/13/by-2020-the-smart-hospital-will-be-a-reality/. (Дата обращения 12.01.2018).
- European Union Agency for Network and Information Security . Режим доступа file:///C:/Users/User/Down-loads/Smart%20Hospitals%20(1).pdf (Дата обращения 15.01.2018).
- Федеральная служба государственной статистики . Режим доступа: www.gks.ru/free_doc/2017/demo/t3_3.xls (Дата обращения 22.01.2018).
- Деловой Петербург . Режим доступа: https://www.dp.ru/a/2017/08/14/Srednjaja_prodolzhitelnost (Дата обращения 25.01.2018).
- Ilin I.V., Iliashenko O.Yu., Levina A.I. Reengineering of high-tech and specialized Medical care delivery process for telemedicine system implementation//Proceedings of the 29th International Business Information Management Association Conference IBIMA 2017-Vision 2020 -Sustainable Economic Growth, Education Excellence, and Innovation Management through. International Business Information Management Association, IBIMA, Vol. 2017-January. p. 1822-1831.
- Ilin I.V., Frolov K.V., Lepekhin A.A. From Business Processes Model of the Company to Software Development: MDA Business Extension//Proceedings of the 29th International Business Information Management Association Conference IBIMA 2017-Vision 2020 -Sustainable Economic Growth, Education Excellence, and Innovation Management through. International Business Information Management Association, IBIMA, Vol. 2017-January. p. 1157-1164
- Lankhorst M. et al. Enterprise Architecture at Work: Modelling, Communication and Analysis. Springer, 2013. 360 p.
- Hsieh J.C., Li A.H., Yang C.C. Mobile, cloud, and big data computing: contributions, challenges, and new directions in telecardiology. Int J Environ Res Public Health. 2013; 10(11):6131-53. doi: 10.3390/ijerph10116131.
- Вилков В.Г., Шальнова С.А., Конради А.О., Жернакова Ю.В., Бойцов С.А. Факторы риска сердечно-сосудистых заболеваний при гипотиреозе в популяциях Российской Федерации и США // Профилактическая медицина. 2016. Т. 19. № 3. С. 19.
- Баранов В.С. Эволюция предиктивной медицины. Старые идеи, новые понятия//Медицинская генетика. 2017. Том 16. № 5. С. 4-9.
- Bae J.M. Value-based medicine: concepts and application. Epidemiol Health. 2015;37:e2015014. Published 2015 Mar 4 DOI: 10.4178/epih/e2015014
- Татаринова А.А., Трешкур Т.В., Рыньгач Е.А. Схема ведения пациента со стабильной ишемической болезнью сердца и желудочковыми аритмиями//Трансляционная медицина. 2017. №4(2). С. 17-28. https://doi.org/10.18705/2311-4495-2017-4-2-17-28.


