Фотодинамическая терапия в комбинированном лечении транзиторных метастазов меланомы в кожу и мягкие ткани
Автор: Закурдяева И.Г., Каплан М.А., Капинус В.Н., Боргуль О.В.
Рубрика: Научные статьи
Статья в выпуске: 2 т.22, 2013 года.
Бесплатный доступ
Представлены результаты паллиативного лечения 55 больных с транзиторными метастазами меланомы в кожу и мягкие ткани, включающего фотодинамическую терапию с фотосенсибилизатором «Фотолон» и лекарственную терапию. Очаговая фотодинамическая терапия с фотосенсибилизатором «Фотолон» была наиболее эффективна при лечении метастазов в кожу (объективный ответ на лечение составил 71,4 %). Медиана продолжительности лечебного эффекта – 4,8±1,0 месяца.
Фотодинамическая терапия, транзиторные метастазы, комбинированное лечение
Короткий адрес: https://sciup.org/170170111
IDR: 170170111
Efficacy of photodynamic therapy in combined treatment of in-transit melanoma metastases in skin and soft tissues
Patients (55) with in-transit melanoma metastases in skin and soft tissues underwent combined palliative medicinal treatment and photodynamic therapy with photosensitizer Photolon. Focal photodynamic therapy was more effective for treatment of skin metastases, objective response to treatment was 71.4 %. Median duration of the response was 4.8±1.0 months.
Текст научной статьи Фотодинамическая терапия в комбинированном лечении транзиторных метастазов меланомы в кожу и мягкие ткани
Меланому кожи отличает крайняя степень злокачественности, для которой в отдалённые сроки после лечения первичной опухоли характерны не только местный рецидив или появление регионарных лимфагенных метастазов, но и более частое развитие отдалённых метастазов. Локализация первичной опухоли оказывает существенное влияние на характер и время развития метастазирования. Так, среди больных с первичной меланомой кожи на конечностях метастазы появляются позже, чем при других локализациях этой опухоли, и до 5 лет доживают около 40 % пациентов. У пациентов с меланомой в области груди, живота, головы и шеи метастазы выявляются раньше, снижая показатель пятилетней выживаемости до 20 % [1]. К особому виду метастазирования, достаточно часто осложняющего течение заболевания в отдалённые сроки после лечения первичного очага, относятся транзиторные метастазы. Они возникают в анатомической области на участке между местом иссечения первичного очага и регионарным лимфатическим коллектором.
Транзиторные метастазы могут быть представлены единичными или множественными узелками, расположенными в собственно дерме и/или в подкожной жировой клетчатке. С точки зрения механизма своего развития эти образования сходны с местными рецидивами. Возникновение локорегионарных метастазов в большинстве случаев является фактором высокого риска прогрессирования заболевания и, следовательно, неблагоприятного прогноза. В связи с этим такие больные, после выполнения у них условно «радикальной» операции в объёме лимфаденэктомии и/или иссечения местного рецидива, нуждаются в системном профилактическом лечении [2]. Транзиторные метастазы, как правило, возникают при благоприятных для них условиях, например, при нарушении тока лимфы через регионарный лимфоколлектор, к каким относится и обычная венозная недостаточность. Можно допустить, что отдельные клетки могут задерживаться в мелких изменённых лимфатических сосудах, превращаясь в сателлиты, как в пределах 5 см от первичного очага, так и более отдалённых зонах. В последнем случае эти
очаги нужно расценивать как транзиторные метастазы, а близлежащие - как потенциальные источники местного рецидива [2].
Цель и задача исследования - разработать методику комбинированного лечения больных с транзиторными метастазами меланомы кожи, используя возможности фотодинамической терапии и современной лекарственной терапии.
Материалы и методы
В исследование было включено 55 пациентов с транзиторными метастазами меланомы кожи. Диагноз у всех больных установлен на основании тщательного сбора анамнеза, данных клинических исследований и подтверждён морфологически. Всего под наблюдением находилось мужчин 18 (32,7 %), женщин - 37 (67,3 %). По локализации первичной меланомы все больные распределились следующим образом: у 18 (32,7 %) - на коже верхних конечностей, у 37 (67,3 %) - на коже нижних конечностей. Все пациенты были разделены на две группы. Средний возраст в первой группе составил 52,3±1,3 года, медиана - 52, во второй - 51,6±3,3, медиана - 48. В первую (исследуемую) группу было включено 30 больных, которым проводилось комбинированное лечение. Вторую - группу сравнения - составили 25 пациентов, 14 из них были оперированы, 11 больным было проведено лекарственное лечение (дакарбазин, цисплатин). Во время лечения у всех больных группы сравнения было отмечено прогрессирование заболевания. С учётом клинических симптомов заболевания, общего статуса больного, возраста пациента, локализации, количества и распространённости метастазов в кожу и мягкие ткани методы системного и локального лечебных воздействий подбирались индивидуально. У 30 больных исследуемой группы с транзиторными метастазами (47 очагов), у которых они располагались в виде единичных или множественных узелков, в дерме и/или в подкожной жировой клетчатке, что затрудняло точное определение распространения поражения для локального облучения, была применена фотодинамическая терапия. Лечение было проведено по методике, представленной на рис. 1.
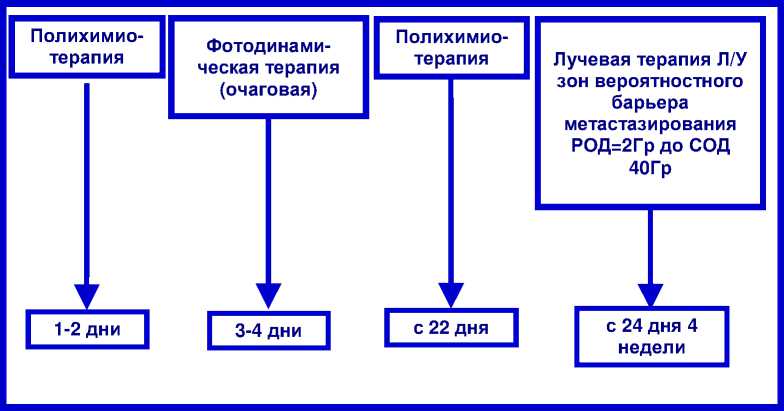
Рис . 1. Комбинированный метод лечения больных с транзиторными метастазами. Примечание: Л/У - лимфатические узлы; РОД - разовая очаговая доза; СОД - суммарная очаговая доза.
Лечение начиналось с полихимиотерапии по следующей схеме: дакарбазин –1000 мг/м2 внутривенно, капельно в 1-й день; на 2-й – цисплатин, 100 мг/м2 внутривенно, капельно и доксорубицин – 30 мг/м2 внутривенно, капельно. Методика фотодинамической терапии (ФДТ) тран-зиторных метастазов при диссеминированной меланоме кожи разработана в отделе лазерной и фотодинамической терапии МРНЦ и заключается в следующем: сразу после окончания лекарственного этапа лечения больному вводили фотосенсибилизатор «Фотолон» в дозе 1-2 мг/кг внутривенно, капельно. Через 3 часа после его введения проводили сеанс ФДТ на лазерном аппарате «Латус-2» (662 нм) с помощью гибких моноволоконных световодов с линзой. Для определения границ транзиторных метастазов и распространённости метастатического процесса проводили стандартную процедуру флуоресцентного и спектрального компьютерного анализа. Очаги до 1,0 см в диаметре, как правило, облучали дистанционно одним полем. Очаги от 1 до 2 см в диаметре также облучали дистанционно и/или контактно 3-4 полями с перекрытием на 0,3-0,4 см. Световую дозу подводили перпендикулярно поверхности опухоли, плотность мощности составляла 300-500 мВт/см2 (при дистанционном облучении) и 700-800 мВт/см2 (при контактном облучении). Суммарная доза лазерного излучения составляла 900-1500 Дж на очаг. На 22 день лекарственное лечение возобновляли: дакарбазин – 1000 мг/м2 внутривенно, капельно в 1-й день; на 2-й – цисплатин, 100 мг/м2 и доксорубицин – 30 мг/м2 внутривенно, капельно. Ди-санционная гамма-терапия на лимфатические узлы зон вероятностного барьера метастазирования, по 2 Гр ежедневно до СОД=40 Гр начиналась сразу после окончания лекарственного этапа лечения и продолжалась в течение 3-4 недель. При локализации метастазов в мягкие ткани и кожу на верхней конечности зоной вероятностного барьера метастазирования была шейно-над-подключичная, при метастатическом поражении на нижней конечности – паховобедренная и подвздошная области. В последующем с целью консолидации результатов лечения проводили лекарственную терапию каждые 2-3 месяца в течение двух лет по схеме, описанной выше.
Эффективность фотодинамической терапии была оценена у всех пациентов, прежде всего клинически по изменению характера жалоб больного, данным визуального осмотра. В процессе облучения больные ощущали в зоне фотодинамического воздействия жжение от незначительного до выраженного и боль различной степени интенсивности. Объективизировать результаты лечения позволяло ультразвуковое исследование. При очаговой фотодинамической терапии уже на 1-2 день у больных отмечались признаки фотохимических реакций: гиперемия в зоне облучения, побледнение кожных покровов над опухолью и вокруг неё, формирующееся за счёт нарушения в ней кровообращения, точечные геморрагии, отёк тканей. В дальнейшем в зоне облучения формировался струп, который отторгался через 4-6 недель (рис. 2).
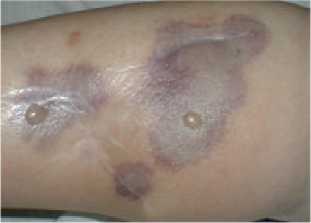
1 день после ФДТ
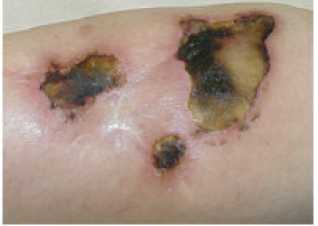
1 месяц после ФДТ
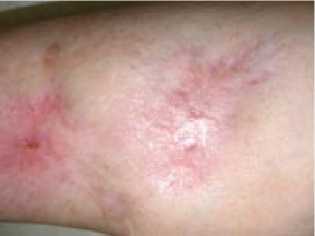
12 месяцев после ФДТ
Рис . 2. Пациентка А. «Фотолон» 1,5 мг/кг, Е – 1200 Дж на очаг. Примечание: ФДТ – фотодинамическая терапия.
Сроки наблюдения за больными составляли от 1 до 60 месяцев. Непосредственный эффект лечения оценивали на основании данных о динамике изменения размеров опухолевых очагов после ФДТ. Критерии клинической оценки эффективности фотодинамической терапии включали в себя следующие показатели: Полная регрессия (ПР) - полное исчезновение визуальных признаков опухолевого роста, установленное через 1 месяц после лечения. Частичная регрессия (ЧР) – уменьшение размеров опухоли (или суммы площадей опухолевых образований) на 50 % и более, установленное через месяц после лечения. Стабилизация (Ст) – уменьшение размеров опухоли (или суммы площадей) менее чем на 50 % или отсутствие изменений. Прогрессирование (Пр) – увеличение размеров опухоли (хотя бы одного из очагов) на 20 % или появление новых очагов. Продолжительность регрессии измеряли со времени первой документированной даты ПР или ЧР и до первой даты, когда было объективно зарегистрировано прогрессирование. Время до прогрессирования рассчитывали от начала терапии.
Результаты
Через 1-2 месяца после ФДТ полная регрессия была достигнута в 5 (10,6 %), частичная регрессия - в 25 (53,2 %) очагах у больных с поражением кожи и мягких тканей. Частота объек-тивных ответов (сумма полных и частичных ответов) составила 63,8 %. Стабилизация длительностью более 6-8 недель зарегистрирована еще в 11 (23,4 %) очагах. Таким образом, ле -чебный эффект (ПР+ЧР+Ст) был достигнут в 87,2 % наблюдений. Следует отметить, что при сравнении эффективности очаговой фотодинамической терапии выявлена зависимость результатов лечения от локализации очага (кожа или мягкие ткани) – таблица 1.
Таблица 1
|
Локализация |
Кол-во наблюдений |
Результаты лечения |
|||
|
полный эффект |
частичный эффект |
стабилизация |
прогресс-сирование |
||
|
Метастазы в кожу |
35 |
5 (14,3 %) |
20 (57,1 %) |
5 (14,3 %) |
5 (14,3 %) |
|
Метастазы в мягкие ткани |
12 |
0 |
5 (41,7 %) |
6 (50,0 %) |
1 (8,3 %) |
|
Всего |
47 (100,0 %) |
5 (10,6 %) |
25 (53,2 %) |
11 (23,4 %) |
6 (12,8 %) |
Эффективность очаговой фотодинамической терапии с « Фотолоном » у 30 больных с транзиторными метастазами (47 очагов )
Лечение метастазов меланомы в кожу было наиболее эффективно: в 14,3 % случаев получена полная регрессия, в 57,1 % – частичная регрессия, в 14,3 % – стабилизация; прогрессирование – в 14,3 %. При этом объективный ответ был отмечен в 71,4 %, лечебный – в 85,7 %. Лечение метастазов в мягких тканях привело к следующим результатам: полная регрессия – 0 %, частичная регрессия – 41,7 %, стабилизация – 50,0 % и только в 8,3 % – прогрессирование. При этом объективный ответ был получен в 41,7 %, лечебный – в 91,7 %. Медиана времени до прогрессирования у больных с метастазами в кожу (появление новых очагов в местах, где не проводилась фотодинамическая терапия) составила 2,1±0,5 месяца, а до прогрессирования с метастазами в висцеральные органы – 6,8±1,9 месяца. Лечебный эффект в отношении метастатических образований в коже после очаговой ФДТ у всех больных сохранялся в течение всего срока наблюдения. Медиана продолжительности лечебного эффекта в исследуемой группе составила 4,8±1,0 месяца.
Обсуждение
Очаговая фотодинамическая терапия с фотосенсибилизатором «Фотолон» была наиболее эффективна при лечении метастазов в кожу (объективный ответ на лечение составил 71,4 %). Медиана продолжительности лечебного эффекта – 4,8±1,0 месяца. Для оценки результатов лечения проведен сравнительный анализ общей 5-летней выживаемости больных с тран-зиторными метастазами меланомы кожи исследуемой группы (n=30) и группы сравнения (n=25). Все больные исследуемой группы удовлетворительно перенесли комбинированное лечение. Общая выживаемость больных с транзиторными метастазами меланомы представлена на рис. 3.
При анализе 5-летней выживаемости имелись достоверно значимые показатели: в группе, где проводилась лекарственная и фотодинамическая терапия, медиана продолжительности жизни составила – 20,0±1,3, в группе сравнения – 5,0±0,6 месяца (рис. 3).
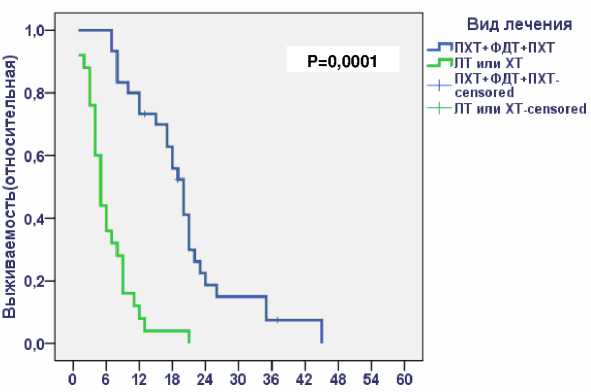
Интервал наблюдения(месяцы)
Рис . 3. Пятилетняя выживаемость больных с транзиторными метастазами меланомы.
Примечание: ПХТ – полихимиотерапия; ФДТ – фотодинамическая терапия; ЛТ – лучевая терапия; ХТ – химиотерапия.
Следует особо подчеркнуть, что фотодинамическая терапия была применена в основном у больных с транзиторными метастазами, которые были представлены множественными узелками, расположенными в собственно дерме и/или в подкожной жировой клетчатке, а также у больных со значительной диссеминацией опухоли по коже, а, следовательно, с наиболее неблагоприятным прогнозом заболевания. По этим же причинам лучевая терапия и хирургическое вмешательство не могли быть применены у этой категории больных. Вот почему можно считать, что терапия с фотосенсибилизатором «Фотолон» при лечении транзиторных метастазов у больных с диссеминированной меланомой кожи может занять значимое место среди методик, использование которых возможно при паллиативном лечении этого грозного осложнения заболевания.
Вывод
Результаты лечения больных с транзиторными метастазами меланомы кожи достаточно убедительно показали, что включение в схему лечения по показаниям фотодинамической терапии целесообразно. Применение локальной фотодинамической терапии с фотосенсибилизатором «Фотолон» наиболее эффективно при лечении метастазов в кожу. Объективный ответ на лечение составил 71,4 %, медиана продолжительности лечебного эффекта – 4,8±1,0 месяца.
Список литературы Фотодинамическая терапия в комбинированном лечении транзиторных метастазов меланомы в кожу и мягкие ткани
- Метастазирование злокачественных опухолей/Под ред. Н.В. Лазарева и И.Ф. Греха. Л.: Медицина, 1971. 328 с.
- Macke R.M. et al. Особенности заболевания и общие принципы ведения больных меланомой кожи. Меланомная программа ВОЗ/Под ред. проф. Л.В. Демидова. М., 2004. 24 с.


