Фототерапия в комплексном лечении больных красным плоским лишаем
Автор: Решетникова Е.М., Утц С.Р., Слесаренко Н.А.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Дерматовенерология
Статья в выпуске: 3 т.9, 2013 года.
Бесплатный доступ
Цель: оценка эффективности различных методов иммуносупрессивной терапии у больных с однотипными диссеминированными формами красного плоского лищая и выбор тактики их ведения. Материал и методы. Обследованы 60 больных с диссеминированными формами КПП в возрасте от 10 до 60 лет. Пациенты получали разные виды иммуносупрессивной терапии (циклоспорин, гормоны, ПУВА, УФА-1) и в соответствии с этим были разделены на 4 группы. Результаты. Клиническое разрешение или значительное улучшение за короткие сроки было достигнуто преимущественно в результате гормональной терапии и физиотерапевтических методов, однако не все эти методы отличались хорошей переносимостью для пациентов. Заключение. Показано, что усиление местного лечения за счет физиотерапевтических методов (UVA-1-фототерапии) способствует более быстрому клиническому разрешению, а также более безопасно для пациентов.
Иммуносупрессивная терапия, красный плоский лишай, уфа-1-фототерапия
Короткий адрес: https://sciup.org/14917783
IDR: 14917783
Текст научной статьи Фототерапия в комплексном лечении больных красным плоским лишаем
этиологии заключается в возможности воздействия на все звенья патогенеза и устранения возможной причины, если даже она является параэтиологиче-ской. В терапии применяются противовоспалительные, иммуносупрессивные препараты, седативные средства, витамины, антибиотики, иммуномодуляторы, ретиноиды. Учитывая, что это иммунозависимое заболевание с клеточно опосредованной реакцией на определенные антигенные агенты, показаны все виды иммуносупрессивной терапии, которая должна быть выбрана с учетом ее необходимости в результате тяжести процесса и индивидуального подхода.
В отечественных и европейских клинических рекомендациях и литературных публикациях, посвященных лечению красного плоского лишая, на первое место ставится наружная терапия. В большинстве случаев препаратами выбора являются топические глюкокортикостероиды III–IV классов (сильные и очень сильные по степени активности). Из других наружных средств некоторые авторы рекомендуют назначать ингибиторы кальциневрина, индуцирующие выброс противоспалительных цитокинов: пимекро-лимус (элидел) и такролимус (протопик) [6, 8].
В настоящее время широко используется иммунодепрессант циклоспорин А, действующий на лимфоциты специфично и обратимо, не оказывая ингибирующего воздействия на Т-супрессоры. Будучи селективным иммуносупрессором, он свободен от многих побочных эффектов, свойственных системным цитостатикам и кортикостероидам, не подавляет гемопоэз и не влияет на функцию фагоцитов, тем самым не подавляет защиту от вторичной инфекции. В результате терапии происходит нормализация иммунологических показателей в периферической крови, в том числе резкое уменьшение количества малодифференцированных лимфоцитов, характерных для КПЛ [9]. В период лечения циклоспорином показан систематический контроль функционального состояния почек и печени, контроль АД, определение концентрации калия в плазме (особенно у пациентов с нарушением функции почек), а также определение концентрации липидов в сыворотке (до начала лечения и после первого месяца лечения).
Физиотерапевтические методы в отечественных клинических рекомендациях стоят на последнем месте, но в зарубежных они занимают второе место (после наружной терапии, перед системной). Действительно, эти методы не так тяжелы для больного, и при отсутствии противопоказаний хорошо переносятся. Из методов физиотерапевтического лечения с иммуносупрессивным действием заслуживает внимания фототерапия: УФБ-излучение (узкополосная средневолновая терапия с длиной волны 311 нм, селективная фототерапия, низкоинтенсивное лазерное излучение); УФА-излучение (ПУВА и УФА-1-терапия); сочетанная ультрафиолетовая терапия ( узкополосная средневолновая и широкополосная длинноволновая ультрафиолетовая терапия (320–400 нм)) [1, 10].
В отличие от UVA-лучей, UVB-лучи не проникают в дерму, где формируется инфильтрат при красном плоском лишае, а в эпидермисе патологический процесс характеризуется в большей степени не пролиферативными, а дистрофическими изменениями (цитоидные тельца Сivatte), поэтому фототерапия узкополосным средневолновым излучением на длине 311 нм, эффективная при атопическом дерматите, у больных красным плоским лишаем не дает таких положительных результатов. Комплексное лечение с применением узкополосной средневолновой (311 нм) и широкополосной длинноволновой (320–400 нм) фототерапии является высокоэффективным методом лечения больных КПЛ, которое значительно улучшает их качество жизни и превосходит по эффективности узкополосную фототерапию с длиной волны 311 нм [10]. Широкое распространение в дерматологии нашло низкоинтенсивное лазерное излучение (НИЛИ) с длиной волны 308 нм узкополосного ультрафиолетового излучения, обладающее выраженным терапевтическим действием при лечении воспалительных и дегенеративно-дистрофических дерматозов (псориаз, красный плоский лишай, экзема и др.) [11].
К UVA-излучению относится ПУВА-терапия (фотохимиотерапия). Данная терапия подавляет Т-клеточный иммунитет посредством угнетения функции антигенпрезентирующих клеток кожи, ингибирования синтеза цитокинов, а также индукции апоптоза Т-лимфоцитов. Показанием к этому виду фототерапии являются диссеминированные формы красного плоского лишая, торпидно протекающие и не отвечающие на другие методы лечения. Имеются сообщения об эффективности PUVА-ванн, также используют местную ПУВА-терапию с 0,1 %-ным раствором амифурина [1, 12].
Однако ПУВА-терапия имеет ряд противопоказаний (заболевания желудочно-кишечного тракта, печени и почек, катаракта, детский возраст) и часто вызывает следующие побочные эффекты (фототоксические реакции, диспепсические явления, фотостарение, рак кожи). Также к UVA-излучению относится дальняя длинноволновая терапия в диапазоне 340–400 нм с максимальной длиной волны 370 нм (UVA-1-терапия). По сравнению с ПУВА-терапией, UVA-1-терапия имеет меньший перечень противопоказаний и побочных действий, не требует использования фотосенсибилизирующих препаратов, в связи с чем не вызывает фотосенсибилизации кожи и глаз, применяется в более раннем возрасте, а также у соматически отягощенных больных, имеющих противопоказания к применению фотосенсибилизаторов [13, 14].
Цель : оценка эффективности различных методов иммуносупрессивной терапии у больных с однотипными диссеминированными формами красного плоского лищая и выбор тактики их ведения. В лечении применяли 2 вида системной терапии и 2 вида физиотерапевтического воздействия.
Материал и методы. Исследование проводилось на базе клиники кожных и венерических болезней ГБОУ ВПО «Саратовский ГМУ им. В. И. Разумовского» Минздрава РФ. Под наблюдением находились 60 пациентов, 40 женщин и 20 мужчин с типичными распространенными формами КПЛ. Возраст больных: от 10 до 60 лет, давность заболевания: от 2 месяцев до 20 лет. Сопутствующие заболевания были выявлены у 40 больных (67%), включая заболевания желудочно-кишечного тракта у 15 (37%), гепато-биллиарной системы у 10 (25%), артериальную гипертензию у 7 (17%), сахарный диабет у 2 (5%), заболевания щитовидной железы у 6 (15%). Критерии исключения: атипичные формы КПЛ, тяжелые патологии со стороны внутренних органов, возраст менее 10 лет. Больные были разделены на 4 группы. Оценка эффективности и переносимости проводимой терапии осуществлялась путем учета клинической картины заболевания на 1-й, 7-й, 14-й дни и при окончании терапии.
В 1-й группе 18 пациентов получали комплексное лечение с применением системных глюкокортикостероидов. К больным применяли следующую схему лечения: первые 2–5 дней 50–60 мг преднизолона в сутки, следующие 10 дней — постепенное (5–10 мг в день) снижение дозы до полной отмены. В данную группу не вошли пациенты с сопутствующими патологиями внутренних органов. Во 2-ю группу входили 10 пациентов, получавших циклоспорин А в стандартной дозе 3 мг/кг/сут . 3-я группа включала 16 больных, которые получали УФА-1-терапию на аппарате
Включение пациентов с сопутствующими заболеваниями и детей было обосновано безопасностью метода, а также отсутствием системного действия на организм. Начальная разовая доза составляла 0,5–5 Дж/см2 с увеличением в ходе каждого сеанса на 1,0 Дж/см2 с проведением завершающих процедур на максимальной дозе УФА. Курс лечения: от 15 до 20 процедур, которые проводили 5 раз в неделю с двухдневным перерывом.
4-я группа: 16 больных получали ПУВА-терапию с применением фотосенсибилизатора оксорале-на (в дозе 0,6 мг на 1 кг массы тела за два часа до облучения) на аппарате «Waldmann UVA 7001 K» с максимумом эмиссии на длине волны 365 нм. В данную группу не вошли пациенты с заболеваниями желудочно-кишечного тракта и гепатобиллиарной системы. Подбор начальной дозы осуществлялся в зависимости от типа кожи и предварительно определенной минимальной фототоксической дозы, она составляла около 1 Дж/см2с увеличением в ходе каждого третьего сеанса на 0,5–1,0 Дж/см2. Курс лечения состоял из 15 сеансов, которые проводили 4 раза в неделю с двухдневным перерывом.
Все больные получали антигистаминные препараты, гепатопротекторы, топические кортикостероиды, дополнительно комплексная терапия пациентов из 1-й группы включала препараты калия и гастропротекторы.
Результаты. В 1-й группе пациентов положительная динамика наблюдалась уже в конце первой недели: уменьшение или исчезновение зуда, элементы начинали уплощаться. Процесс разрешался в среднем от 2,5 до 4 недель, оставляя поствоспалительную гиперпигментацию. Системные глюкокортикостероидные препараты в основном переносились хорошо, но, в некоторых случаях, у 16% больных, отмечались дискомфорт и боли в эпигастральной области, повышение давления.
Во 2-й группе в результате проведенной терапии полное клиническое разрешение высыпаний в течение 4 недель отмечалось у 54%, значительное улучшение у 24%, 12% больных для достижения ремиссии потребовалось 2 месяца. Лечение переносилось хорошо, за исключением 1 пациента, у которого было отмечено повышение уровня креатинина на 40% выше исходных значений, что потребовало снизить дозу до 2,5 мг/кг/сут.
В 3-й группе у больных, получавших дальнюю длинноволновую терапию, улучшение наступало после 4–5-й процедуры. Полное клиническое разрешение наблюдалось по окончании курса процедур через 4 недели в 86%, значительное улучшение в 14% (рис. 2).
Все пациенты переносили лечение хорошо, отмечалась лишь сухость кожных покровов. Максимальная доза при лечении УФА-1 равна 5-12Дж/ см2. Общая курсовая доза составила 20–167 Дж/см2.
В 4-й группе при применении ПУВА-терапии улучшение наступало после 3–4 процедур с полным клиническим разрешением у 85% человек, значительное улучшение у 15%. В процессе лечения у 3 пациентов отмечался дискомфорт в области эпигастрия, тошнота, у всех пациентов сухость и незначительное усиление зуда кожи. Общая курсовая доза: 39,5–64 Дж/см2
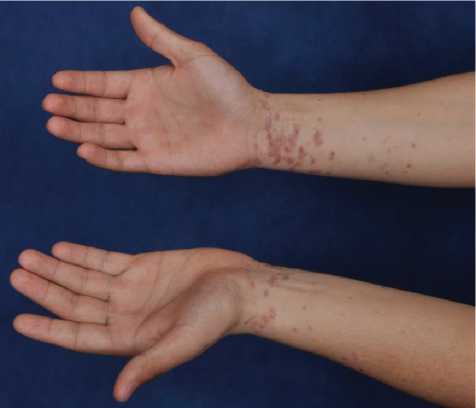
Рис. 1. Больной красным плоским лишаем при поступлении
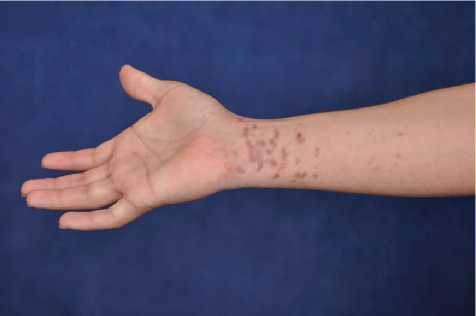
Рис. 2. После окончания лечения (через 15 процедур)
Обсуждение. Системная терапия доказала свою эффективность и широко применяется в лечении КПЛ длительное время [1, 4]. При лечении системными глюкокортикостероидами в большинстве случаев отмечается довольно быстрое клиническое разрешение патологического процесса. Но в связи с побочными действиями, нежелательным применением у детей и при определенных сопутствующих заболеваниях, часто встречающихся при КПЛ, применение данных препаратов не всегда возможно. Использование циклоспорина имеет меньше ограничений, возможно в детском возрасте, противопоказано при патологии почек. Что касается фототерапии, то рассматриваемые методы являются эффективными в комплексном лечении КПЛ. Длины волн позволяют проникнуть на необходимую глубину и оказать иммуносупрессивное действие. При использовании ПУ-ВА-терапии улучшение кожного процесса происходит немного быстрее, чем при дальней длинноволновой терапии, но в связи с приемом пероральных фотосенсибилизаторов увеличивается нагрузка на желудочно-кишечный тракт, орган зрения, риск развития опухолей, усиливается фотостарение кожи. Дальняя длинноволновая терапия показала высокую клиническую эффективность, хорошую переносимость, меньшую выраженность пигментации и загара после завершения курса процедур, по сравнению с ПУВА-терапией. Назначение данного метода возможно у детей при большинстве сопутствующих патологий со стороны внутренних органов [14].
Заключение. В лечении КПЛ применяются как системные иммуносупрессивные методы, физические методы, позволяющие усилить местное воздействие на иммуннопатологические процессы непосредственно в коже. При назначении того или иного иммуносупрессивного метода в лечении КПЛ, учитывая сопутствующие заболевания, возраст больного, локализацию, необходимо выбрать более безопасный и в то же время эффективный метод лечения в каждом конкретном случае. Дальняя длинноволновая фототерапия практически не уступала в эффективности препаратам системного действия, а в некоторых случаях за счет усиления местного воздействия приводила к более быстрому разрешению патологического процесса в коже. По сравнению с ПУВА-тера-пией исключение фотосенсибилизатора делает этот метод более безопасным и расширяет показания к его назначению. Таким образом, назначение фото-терапевтических методов, не оказывающих системного иммуносупрессивного действия и в то же время, по возможности, исключающих побочные эффекты фотохимиотерапевтического лечения, оказывается довольно результативным и безопасным.
Список литературы Фототерапия в комплексном лечении больных красным плоским лишаем
- Rebora А. Плоский лишай: Европейское руководство по лечению дерматологических болезней/под ред. А. Д. Кацам-баса, Т. М. Лотти. М.: «МЕДпресс-информ», 2008. С. 371-374
- Анисимова И. В., Недосеко В. Б., Ломиашвили Л. М. Клиника, диагностика и лечение заболеваний слизистой оболочки рта и губ. М., 2008. С. 117-130
- Бутов Ю.С., Фролов А. А., Смольяникова В. Т. Клиническая и патогистоморфологическая характеристика некоторых форм красного плоского лишая в процессе лечения//Российский журнал кожных и венерических болезней. 2000. № 3. С. 11-18
- Гаджимурадов М.Н. Гунаева А.А. Атипичные формы красного плоского лишая: клинические проявления, дифференциальная диагностика, лечение//Клиническая дерматология и венерология. 2009. № 3. С. 80-85
- Бутарева М.М. Жилова М.Б. Красный плоский лишай, ассоциированный с вирусным гепатитом С: особенности терапии//Вестник дерматологии и венерологии. 2010. № 1. С. 105
- Хамаганова И. В. Адвантан (метилпреднизолона аце-понат) в комплексном лечении красного плоского лишая//Вестн. дерматол. и венерол. 2004. № 3
- Хэбиф Т.П. Кожные болезни: диагностика и лечение. М.: «МЕДпресс-информ», 2008. С. 672
- Ломоносов К.М. Красный плоский лишай//Лечащий врач. 2009. № 3
- Treatment of severe lichen planus with cyclosporine/V. С Ho, A. K. Gupta, С N. Ellis [et al.]//J.Am. Acad. Dermatol 1990. Vol. 22. P. 64-68
- Круглова Л. С, Шахнович А.А. Современные методики ультрафиолетового облучения в комплексном лечении больных красным плоским лишаем//Материалы VII между-нар. конгр. «Восстановительная медицина и реабилитация 2010». М., 2010. С. 58
- Passeron Т., Ortonne P. М. The 308 nm eximer laser in dermatology//Presse Med. 2005. Vol. 26. P. 301-309
- Jampel R.M., Farmer E.R., Vogelsang G.B. PUVA therapy for chronic cutaneous graft-vs-host disease//Arch. Dermatol. 1991. Vol. 127. P. 1673-1678
- Мурадян Н.Л. Ближайшие и отдаленные результаты УФА-1 терапии больных ограниченной склеродермией//Сб. тез. науч. раб. II Всерос. конгр. дерматовенерологов. СПб., 2007. С. 77-78
- Лечение больных ограниченной склеродермией длинноволновым ультрафиолетовым излучением УФА-1-диапазона: Мед. технология № ФС-2007/052-У от 20 апр. 2007 г./А.А. Кубанова, В.А. Самсонов, Н.Л. Мурадян [и др.]//Вестн. дерматол.


