Функциональное состояние больных с чрезвертельными переломами бедра в зависимости от лечебных технологий
Автор: Минасов Булат Шамильевич, Аслямов Наиль Назипович, Якупов Расуль Радикович, Минасов Тимур Булатович, Косумов Идрис Эйсаевич
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 2, 2013 года.
Бесплатный доступ
Цель исследования. Изучение отдаленных результатов лечения пациентов с переломами проксимального отдела бедра. Материалы и методы. Исследовано 379 больных с чрезвертельными переломами бедра типа 31-А по классификации АО. Проведено исследование летальности, функционального состояния больных, лабораторных показателей, частоты осложнений в раннем и отдаленном периодах в зависимости от тактики лечения. Результаты. Выявлено, что хирургическое лечение, по сравнению с консервативным, не снижает летальность, однако достоверно улучшает функциональное состояние пациентов. Заключение. Сравнение различных технологий остеосинтеза проксимального отдела бедра не выявило значимых преимуществ какого-либо из них.
Переломы проксимального отдела бедра, остеосинтез, функциональное состояние больных, остеопороз
Короткий адрес: https://sciup.org/142121660
IDR: 142121660
Functional status of patients with femoral transtrochanteric fractures depending on medical technologies
Purpose. To study the long-term results of treatment of patients with proximal femoral fractures. Materials and Methods. 379 patients with transtrochanteric fractures of AO 31-А type studied. The values of lethality, functional status, laboratory data, complication frequency studied in the early and long-term periods depending on treatment tactics. Results. Surgical treatment revealed not to reduce lethality, but to improve the patient functional status reliably comparing with conservative treatment. Conclusion. The comparison of different osteosynthesis technologies of proximal femur didn’t reveal significant advantages of any of them.
Текст научной статьи Функциональное состояние больных с чрезвертельными переломами бедра в зависимости от лечебных технологий
Ежегодно во всем мире увеличивается число случаев переломов проксимального отдела бедра. При этом пострадавшими, в основном, являются лица пожилого и старческого возраста, среди которых преобладают женщины. Медицинское и социальное значение этих переломов возрастает в связи с увеличением средней продолжительности жизни и роста проблемы сенильного остеопороза. При консервативном лечении переломов проксимального отдела бедра смертность достигает 63,2 % в течение года, а при оперативном лечении составляет 21,7 % [1]. Многими авторами признается, что каскад осложнений обусловлен нарушениями кинематического баланса, что приводит к декомпенсации сопутствующих заболеваний на фоне метаболического стресса. Высокие показатели летальности у данной категории пациентов связаны, в том числе, с хроническими нарушениями обмена веществ. Установлено, что недостаточность питания является фактором риска развития многих осложнений как на уровне раневого процесса, так и общего статуса. При этом в США внутрибольничная недостаточность питания регистрируется у 27 – 46 % пациентов старшей возрастной группы, в
Великобритании данная патология выявляется у 27 % хирургических больных [7, 9, 16]. В России подобные исследования не проводились, и критерии нарушения питания определяются по отдельным показателям, что обусловило недооценку этой проблемы и отсутствие доктрины комплексного лечения больных с переломами проксимального отдела бедра. В частности, попытка отсрочить операцию для полноценного обследования и лечения хронических заболеваний в большинстве случаев приводит к декомпенсации основных функций пострадавших и психосоматическим расстройствам. На сегодняшний день преобладает понимание целесообразности раннего оперативного лечения этой группы больных с применением различных хирургических технологий, однако периоперационные, ранние и поздние послеоперационные осложнения, как правило, выходят за рамки диапазона полезности современных технологий и зачастую обусловлены другими причинами, что представляет интерес для научного исследования. Целью настоящей работы является оценка результатов лечения пациентов с чрезвертельными переломами бедра с применением различных лечебных доктрин.
МАТЕРИАЛ И МЕТОДЫ
Исследовано 379 больных с чрезвертельными переломами бедра, пролеченных в клинике травматологии и ортопедии БГМУ с 2000 по 2010 г. Лица женского пола составили 55,9 %. Средний возраст – 73,8 года (от 50 до 102 лет). Наибольшую долю составили больные в возрасте 70-80 лет - 32,72 %. В первые сутки поступили 77,57 %, на 2-3 сутки – 11,35 %, позже 3 суток - 11,08 % пострадавших. Средний срок госпитализации составил 24 койко-дня. Дооперационный период в среднем составил 9,93 дня, послеоперационный – 16,91 дня. У больных отмечались различные сопутствующие заболевания: сердечнососудистой системы – 86,28 %, нервной системы – 13,98 %, в том числе последствий инсульта - 1,85 %, сахарный диабет - 11,08 %. Выделена группа оперированных больных – 317 человек (83,64 %) и группа из 62 пациентов, у которых использовалась консервативная тактика лечения (табл. 1).
Таблица 1
Средний возраст пациентов с чрезвертельными переломами бедра, пролеченных консервативными и оперативными методами
|
Тактика лечения |
Количество пациентов |
Средний возраст, лет |
|
Хирургическое лечение |
317 |
71,45 |
|
Консервативное лечение |
62 |
75,92 |
Для сравнительной оценки различных методов остеосинтеза при переломах типа 31-А по классификации АО сформированы 3 группы пациентов, где использовались различные хирургические технологии: 1 группа - динамический бедренный винт (179 больных) при переломах типа А1, А2.1; 2 группа – динамический бедренный винт с вертельной накладкой (79 пациентов) при переломах типа А2, А3; 3 группа – остеосинтез гамма-гвоздем (59 больных) при переломах типа А2, А3. Все группы были сопоставимы по полу, возрасту, степени тяжести сопутствующих заболеваний и виду перелома. Был проведен ретроспективный анализ медицинских карт всех пациентов; ортопедическое обследование с оценкой функционального состояния по шкале Salvati & Wilson, по визуальной аналоговой шкале боли (ВАШ); мониторинг кинематического баланса на основе остеоденситометрии (приложение All Body), с расчетом индекса тощей и жировой массы тела, минеральной плотности костной ткани; рентгенография, компьютерная томография, объемное моделирование на основе стереолитографии по технологии быстрого прототипирования на установке SLA-Viper si2тм (США). При сравнительном анализе современных технологий остеосинтеза проксимального отдела бедра оценивались такие показатели как частота несостоятельности остеосинтеза, адекватность репозиции, лабораторные показатели в раннем послеоперационном периоде, функциональное состояние больных через 2 года и частота жизнеопасных осложнений в послеоперационном периоде. Статистическую обработку результатов исследований проводили с применением методов параметрической статистики. Достоверность различий между сравниваемыми средними значениями в основной и контрольной группах устанавливали критерием Стьюдента. Исследование было проведено в соответствии с этическими стандартами, изложенными в Хельсинской декларации. Все лица были проинформированы и дали согласие до их включения в исследование.
РЕЗУЛЬТАТЫ И ИХ ОБСУЖДЕНИЕ
Анализ полученных данных выявил обратную зависимость возраста, частоты сопутствующих заболеваний и хирургической активности. При этом, в наиболее возрастной группе старше 80 лет доля оперативного лечения составила 50 %.
Одним из главных критериев состоятельности хирургической технологии является стабильность остеосинтеза. Вторичные смещения, обусловленные различ- ными причинами, встречались во всех группах. Они были подразделены на пенетрацию головки бедра, разрыв головки бедра, вырывание винтов, перелом металлоконструкции, пери- и чрезфиксаторные переломы. Характерной особенностью при пенетрации головки с внутрисуставным смещением при использовании цефаломедуллярных технологий является очаговое разрушение вертлужной впадины с формированием полости вследствие феномена «выработки», что в более значительной степени нарушает анатомию тазобедренного сустава по сравнению с пенетрацией головки динамическим бедренным винтом (рис. 1). Также отмечалось преобладание перификсаторных и чрезфик-саторных переломов в группе с цефаломедуллярными технологиями остеосинтеза, однако достоверной разницы между показателями выявлено не было. В ряде случаев несостоятельности возникала необходимость выполнения реостеосинтеза (табл. 3).
Таблица 2
Отдаленные результаты в зависимости от тактики лечения
|
Параметры |
Хирургическое лечение |
Консервативное лечение |
|
Летальность через 2 года, % |
23,35±2,38 |
32,95±5,97 |
|
Средний балл по шкале Salvati & Wilson |
29,14±1,61* |
19,59±2,42 |
|
Средний балл по шкале ВАШ |
2,21±0,14* |
4,50±0,50 |
Примечание: * – p<0,05.
Таблица 3
Частота несостоятельности остеосинтеза проксимального отдела бедра и реостеосинтеза при использовании различных хирургических технологий
|
Параметры |
Группа 1 (динамический бедренный винт), n=179 |
Группа 2 (динамический бедренный винт с вертельной накладкой), n=79 |
Группа 3 (цефаломедуллярные технологии), n=59 |
|
Пенетрация головки бедра |
1,68 %±0,95 |
2,53 %±1,77 |
3,39 %±2,36 |
|
Разрыв головки бедра |
0,56 %±0,56 |
1,27 %±1,26 |
1,69 %±1,68 |
|
Вырывание винтов |
2,23 %±1,10 |
2,53 %±1,77 |
3,39 %±2,36 |
|
Перелом металлоконструкции |
0,56 %±0,56 |
– |
1,69 %±1,68 |
|
Чрезфиксаторный перелом |
0,56 %±0,56 |
– |
– |
|
Перификсаторный перелом |
0,56 %±0,56 |
2,53 %±1,77 |
5,08 %±2,86 |
|
Реостеосинтез |
1,12 %±0,79 |
2,53 %±1,77 |
3,39 %±2,36 |
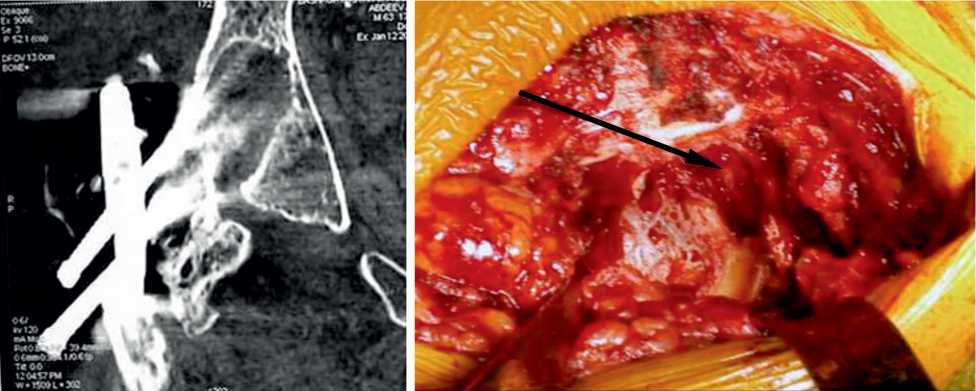
Рис. 1. Формирование полости в вертлужной впадине при пенетрации головки с внутрисуставным смещением вследствие феномена «выработки»
Несостоятельность остеосинтеза и неудовлетворительные результаты лечения зачастую были связаны с неадекватной репозицией переломов. Для исследования качества репозиции была проведена сравнительная ретроспективная оценка рентгенограмм, компьютерных томограмм поврежденного и здорового бедра и ортопедическое обследование 114 больных. Выявлено, что в большинстве случаев (72,81 %) репозиция проксимального отдела бедра была неоптимальной. Чаще встречались изменение угла ретрофлексии шейки, шеечно-диафизарного угла бедра и неадекватная репозиция медиальной колонны (рис. 2). Это способствовало избыточной наружной ротации и асимметрии длин конечностей (табл. 4).
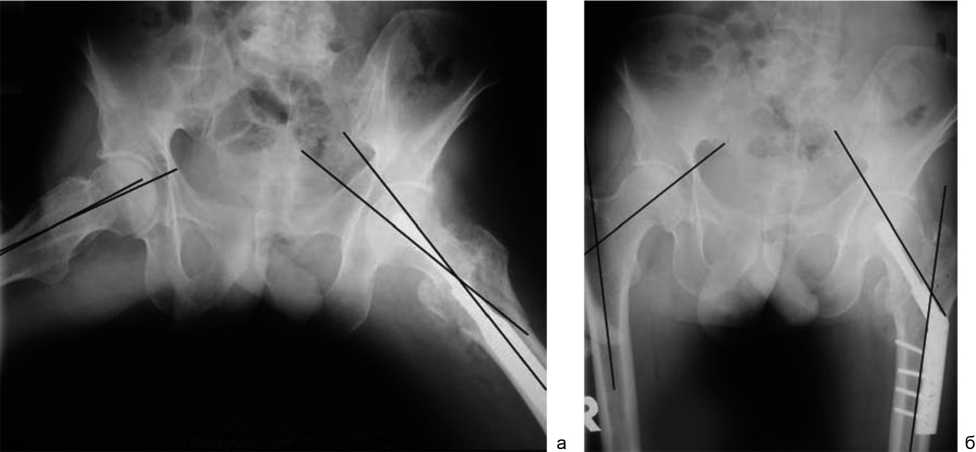
Рис. 2.: а – увеличение угла ретрофлексии на рентгенограмме (справа 4°, слева 14°); б – увеличение шеечно-диафизарного угла (справа 126°, слева 142°)
Таблица 4
Результаты сравнительной оценки рентгенограмм и обследования пациентов с переломами типа А по классификации АО после остеосинтеза
|
Виды нарушений |
Частота, % |
|
Увеличение угла ретрофлексии шейки |
28,07 |
|
Увеличение шеечно-диафизарного угла бедра |
6,14 |
|
Уменьшение шеечно-диафизарного угла бедра |
7,89 |
|
Неадекватная репозиция медиальной колонны |
48,25 |
|
Неадекватная репозиция латеральной колонны |
12,28 |
|
Z-эффект |
10,53 |
|
Укорочение шейки бедра |
14,91 |
|
Избыточная наружная ротация |
8,77 |
|
Избыточная внутренняя ротация |
0,88 |
|
Удлинение конечности |
6,14 |
|
Укорочение конечности |
9,65 |
Нарушение нормальных анатомических соотношений, обусловленное неадекватной репозицией, в дальнейшем снижает качество жизни больных и приводит к вторичным патологическим изменениям в выше- и нижележащих сегментах опорно-двигательной системы. Наиболее уязвимыми в этом плане являются пациенты трудоспособного возраста с исходно высоким уровнем двигательной активности. В связи с этим, для данного контингента больных анатомическая репозиция с восстановлением медиальной и латеральной колонн вертельно-диафизарной зоны является важным этапом оперативного вмешательства. Для выполнения этой задачи динамический бедренный винт с вертельной накладкой позволяет выполнить открытую репозицию медиальной части проксимального отдела бедра и обеспечивает латеральную опору, что является преимуществом данной системы перед цефаломедуллярными системами.
Неадекватная репозиция медиальной колонны зачастую приводит к посттравматическому расширению проксимального отдела бедра, что также в дальнейшем способствует развитию импинджмент-синдрома, миофиброзу, нарушению биомеханики тазобедренного сустава.
Состояние больных с чрезвертельными переломами бедра часто усугублялось в связи с анемией и гипопротеинемией, которые у пациентов старше 60 лет отмечались в 100 % случаев. Сравнение различных хирургических технологий при чрезвертельных переломах бедра в раннем послеоперационном периоде не выявило достоверной статистической разницы между лабораторными показателями эритроцитов, гемоглобина, среднего объема эритроцитов, среднего содержания гемоглобина в эритроците, общего белка, альбумина и длительностью операции (табл. 5).
Оценка летальности, интенсивности болевого синдрома и функциональных возможностей пациента также не определила достоверной статистической разницы между группами (табл. 6).
Анализ жизнеопасных осложнений в раннем послеоперационном периоде выявил, что частота тромбоэмболических, инфекционных осложнений была примерно одинакова во всех группах (табл. 7).
У ряда пациентов развивалось позднее осложнение в виде ложного сустава и асептического некроза головки бедра, что требовало проведения артропластики тазобедренного сустава. Выполнение эндопротезирования после удаления цефаломедуллярных систем затруднялось нарушением анатомии большого вертела, костномозгового канала, расширением проксимального отдела бедра, выраженным миофиброзом, что усложняло выполнение опила бедра, позиционирование ножки эндопротеза и подбор мышечного баланса. Также отмечалось повышение частоты интраоперационных осложнений при артропластике после остеосинтеза по сравнению с первичным эндопротезированием без достоверной разницы между этими показателями (табл. 8).
Таблица 5
Сравнительные характеристики интраоперационного и раннего послеоперационного периода при использовании различных хирургических технологий
|
Параметры |
Группа 1 (n=179) |
Группа 2 (n=79) |
Группа 3 (n=59) |
|
динамический бедренный винт |
динамический бедренный винт с вертельной накладкой |
цефаломедуллярные технологии |
|
|
Длительность операции, мин |
71±1,23 |
88±9,84 |
64±8,27 |
|
Количество эритроцитов на 10-е сутки после операции, *1012 |
3,48±0,22 |
3,41±0,32 |
3,61±0,39 |
|
Уровень гемоглобина на 10-е сутки после операции, г/л |
100,91±7,50 |
99,1±11,09 |
98,15±12,71 |
|
Средний объем эритроцитов (fl) |
90,43 ± 6,82 |
86,21 ± 9,64 |
93,62 ± 12,12 |
|
Среднее содержание Hb в эритроците (pg) |
28,51 ± 2,09 |
30,28 ± 3,36 |
31,8 ± 4,07 |
|
Уровень общего белка на 10-е сутки после операции, г/л |
56,72±4,15 |
58,14±6,45 |
61,25±7,88 |
|
Уровень альбумина на 10-е сутки после операции, г/л |
32,81±5,45 (n=35) |
35,43±6,17 (n=32) |
38,1±7,72 (n=28) |
Таблица 6
Сравнение исходов оперативного лечения с использованием различных хирургических технологий через 2 года
|
Параметры |
Группа 1 (n=179) |
Группа 2 (n=79) |
Группа 3 (n=59) |
|
динамический бедренный винт |
динамический бедренный винт с вертельной накладкой |
цефаломедуллярные технологии |
|
|
Средний возраст, лет |
71,22±5,29 |
73,8±8,25 |
70,6±9,13 |
|
Летальность через 2 года, % |
25,14±1,84 |
25,32±2,79 |
27,12±3,47 |
|
Средний балл по шкале Salvati-Wilson |
28,15±2,07 |
30,14±3,33 |
30,52±3,91 |
|
Средний балл по шкале ВАШ |
2,35±0,13 |
2,14±0,18 |
2,1±0,19 |
Таблица 7
Частота осложнений в послеоперационном периоде
|
Параметры |
Группа 1 (n=179) |
Группа 2 (n=79) |
Группа 3 (n=59) |
|
динамический бедренный винт |
динамический бедренный винт с вертельной накладкой |
цефаломедуллярные технологии |
|
|
Тромбоэмболии с летальным исходом |
1,12 %±0,79 |
1,27 %±1,26 |
1,69 %±1,68 |
|
Липурия |
15,64 %±2,71 |
24,05 %±4,81 |
10,17 %±3,94 |
|
Глубокая инфекция |
0,55 %±0,55 |
1,27 %±1,26 |
1,69 %±1,68 |
Таблица 8
Частота развития ложного сустава и асептического некроза головки бедра и проведения артропластики тазобедренного сустава после остеосинтеза проксимального отдела бедра
|
Параметры |
Группа 1 (n=179) |
Группа 2 (n=79) |
Группа 3 (n=59) |
|
динамический бедренный винт |
динамический бедренный винт с вертельной накладкой |
цефаломедуллярные технологии |
|
|
Асептический некроз головки бедра |
2,79 %±1,23 |
2,53 %±1,77 |
5,08 %±2,86 |
|
Артропластика после остеосинтеза |
2,23 %±1,10 |
2,53 %±1,77 |
3,39 %±2,36 |
ЗАКЛЮЧЕНИЕ И ВЫВОДЫ
Большинство пациентов (73,09 %) имели клинически значимую сопутствующую патологию, значительную долю которой составили сердечнососудистые заболевания (86,28 %). При этом состояние всех больных старше 60 лет с чрезвертельными переломами усугублялось развитием анемии и гипопротеинемии.
При сравнительном анализе эффективности современных технологий остеосинтеза проксимального отдела бедра установлено, что сохранялся стойкий процент биомеханических дефектов (пенетрация и разрыв головки бедра, вырывание винтов, перелом металлоконструкции, пери- и чрезфиксаторные переломы, нарушение рентгеноанатомических признаков) во всех группах при оперативном лечении без достоверной разницы между показателями. Эти осложнения в основном были связаны с дефектами реализации хирургических технологий и недооценкой соматического статуса пациентов.
Выявлено, что нарушение нормальных анатомических соотношений, как правило, было обусловлено неадекватной репозицией, что в дальнейшем приводило к вторичным патологическим изменениям в выше- и нижележащих сегментах опорно-двигательной системы. В связи с этим, анатомическая репозиция с восстановлением медиальной и латеральной колонн вертельнодиафизарной зоны, угловых соотношений шейки бедра является важным этапом оперативного вмешательства. Для решения этой задачи применение прецизионной стереолитографии позволяет выполнить оптимальное предоперационное планирование и репозицию с уче- том угловых соотношений здорового бедра.
Сравнение различных хирургических технологий по длительности операции и лабораторным показателям эритроцитов, гемоглобина, среднего объема эритроцитов, среднего содержания гемоглобина в эритроците, общего белка, альбумина в раннем послеоперационном периоде не выявило достоверной разницы.
Ортопедическое обследование с оценкой функционального состояния по шкале Salvati-Wilson, визуальной аналоговой шкале боли и анализ жизнеопасных осложнений, проведенное в трех группах пациентов с использованием динамического бедренного винта, динамического бедренного винта с вертельной накладкой и цефаломедуллярных технологий, статистически достоверной разницы между группами не выявило.
При проведении артропластики тазобедренного сустава после остеосинтеза, в связи с развитием асептического некроза головки бедра, были выявлены характерные особенности. Выполнение эндопротезирования после удаления цефаломедуллярных систем затруднялось нарушением анатомии большого вертела, костномозгового канала, расширением проксимального отдела бедра, выраженным миофиброзом, что усложняло выполнение опила бедра, позиционирование ножки эндопротеза и подбор мышечного баланса. Также отмечалось повышение частоты интраоперационных осложнений при артропластике после остеосинтеза по сравнению с первичным эндопротезированием.
Таким образом, проведенное исследование позволило объективно оценить результаты оперативного лечения больных с переломами проксимального отдела бедра и сделать следующие выводы: хирургическое лечение данной группы повреждений в ранние сроки позволяет достичь наиболее оптимальных результатов функционального состояния пациентов. При этом сравнение различных технологий остеосинтеза проксимального отдела бедра не выявило значимых преимуществ какого-либо из них. Выбор хирургической технологии должен учитывать исходное функциональное состояние пациента до травмы, патомеханику повреждения, необходимость анатомической репозиции отломков и возможность последующей артропластики тазобедренного сустава.


