Генерализованный врожденный буллезный эпидермолиз пограничного типа (клинический случай)
Автор: Нечаев В.Н., Черненков Ю.В., Вологина А.П.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Педиатрия
Статья в выпуске: 1 т.21, 2025 года.
Бесплатный доступ
Описаны особенности клинической картины и диагностики врожденного буллезного эпидермолиза у новорожденной девочки, родившейся в близкородственном браке (родители - двоюродные сибсы). Из особенностей клиники следует отметить быстрое нарастание повреждений кожи и слизистых оболочек в течение первых 10 дней жизни и слабую способность поврежденных тканей к эпителизации и заживлению. Генетический анализ крови и кожи больного ребенка позволили скорректировать тип врожденного наследственного заболевания, детализировать мутацию соответствующих генов и уточнить прогноз заболевания.
Врожденный буллезный эпидермолиз, близкородственный брак, наследственные заболевания
Короткий адрес: https://sciup.org/149148673
IDR: 149148673 | УДК: 616-053.31:616.529.1-031.81-036-079.4 | DOI: 10.15275/ssmj2101050
Generalized congenital epidermolysis bullosa of the borderline type (clinical case)
The features of the clinical picture and diagnosis of congenital Epidermolysis bullosa in a newborn girl born in a closely related marriage (parents are cousins) are described. Among the features of the clinic, it should be noted the rapid increase in damage to the skin and mucous membranes during the first 10 days of life and the weak ability of damaged tissues to epithelize and heal. Genetic analysis of the blood and skin of a sick child made it possible to clarify the type of congenital hereditary disease, to detail the mutation of the corresponding genes and to clarify the prognosis of the disease.
Текст научной статьи Генерализованный врожденный буллезный эпидермолиз пограничного типа (клинический случай)
EDN: KPXWLG
Введение. Распространенность диагноза «Буллезный эпидермолиз» (БЭ), по данным российских авторов, составляет 3,6 случая на 1 млн человек, а максимальное количество приходится на республики Северного Кавказа (Дагестан — 19,7 случая на 1 млн населения), не выявлена зависимость от частоты патологии с полом ребенка [1, 2].
В 1875 г. первым подробную клинику данной болезни описал английский доктор Дж. Хатчинсон, термин «буллезный эпидемолиз» предложил Koeb-ner, а до 1886 г. врожденный БЭ относился к наследственной пузырчатке [см. подробнее: 2, 3].
БЭ ( Epidermolysis bullosa ) — это группа наследственных заболеваний (генодерматозов), характеризующихся образованием интра- или субдермальных пузырей на коже и слизистых в месте минимальной травмы, давления или спонтанно [4]. Доказано участие 18 генов, повреждение которых является причиной данной болезни. Они кодируют определенные белки кожи, обеспечивающие связь между эпидермисом и дермой. Если хотя бы один из них имеет дефект, то кожа становится настолько непрочной, что легкое трение, температурное и химическое воздействие, не говоря уже о незначительном давлении, становятся причинами образования свежих пузырей [5–7].
Выделяют различные формы БЭ в зависимости от вида наследования, клинических проявлений, локализации и глубины поражения, гистологического этапа нарушений в различных слоях кожи и слизистых оболочек. По данным исследователей, занимающихся изучением этих заболеваний, различают 4 основных типа и 6 субтипов, которые связаны одним общим признаком — хрупкостью и механической слабостью эпителия кожи [8, 9]. Кроме того, выделяют еще 30 клинически разнообразных форм заболевания [9, 10]. Во многом тяжесть заболевания и глубина поражения кожных слоев будет зависеть от типа и субтипа БЭ. Выявляются разнообразные клинические симптомы и осложнения, сопровождающиеся рубцеванием тканей, инфицированием поврежденных участков, задержкой роста, синдромом мальабсорбции, перерождением в плоскоклеточный рак. Первоначальные признаки заболевания появляются уже с рождения ребенка и характеризуют специфическую клинику данного подтипа [11].
Диагноз врожденного БЭ (ВБЭ) уточняется с использованием лабораторных и морфологических методов диагностики: иммунофлуоресцентного анализа, трансмиссионной электронной микроскопии биоптата кожи, а также генетического консультирования. Указанные исследования дают возможность определить и клиническую форму заболевания [13, 14]. Однако такое обследование можно провести не в любой клинике, а только в научно-исследовательских лабораториях.
Диагностика особенно сложна на начальных этапах и в первые дни после рождения, когда имеется единичное количество пузырей на коже. Дифференциальную диагностику БЭ проводят с другими пузырными заболеваниями новорожденных, таких как пузырчатка, синдром Лайла и эксфолиативный дерматит Риттера, герпетическое поражение новорожденных, недержание пигмента, приобретенный эпидермолиз, врожденный буллезный ихтиозоформный вид эритродермии и др.
Лечение ВБЭ симптоматическое, поскольку не существует эффективного этиопатогенетическо-го лечения. В основном проводятся поддерживающие мероприятия, тщательный уход, специальная обработка раневой поверхности кожи и слизистых оболочек, стимуляция репаративных процессов. Для этого используют атравматичные и не прилипающие материалы (салфетки, аэрозольно-распыля-ющиеся защитные крема, специальные пластыри). При инфицировании ран рекомендуется хирургическая обработка и использование общих и местных антибиотиков. В настоящее время проводятся активные поиски и исследования по применению генной терапии в лечении БЭ. Экспериментально пытаются создать комбинированные молекулярные конструкции, которые могут исправить работу поврежденных мутантных генов, отвечающих за синтез структурных белков кожи и слизистых оболочек. Активно проводятся лабораторные исследования на животных, однако в данный момент эффективного способа исправить наследственный дефект и вылечить новорожденного с этой патологией еще не найден [14, 15].
Тщательная пренатальная диагностика и медико-генетическое консультирование семьи значительно снижают риск рождения ребенка с БЭ, а также и других тяжелых наследственных заболеваний.
Обнаружение мутации соответствующего гена с помощью проведенного генетического анализа образцов крови, слизистых и кожи больного позволяет уточнить тип ВБЭ, что является важным для поиска новых методов диагностики, профилактики, принятия тактических мероприятий и лечения болезни, а также прогнозирования их течения.
В России активно работает фонд, направленный на помощь пациентам с этими заболеваниями, — «БЭЛА. Дети-бабочки». Сотрудники фонда активно помогают родителям больных детей в решении организационных вопросов, совершенствуют медицинскую помощь и методы ухода, всесторонне поддерживают пациентов с ВБЭ.
Цель — на клиническом примере новорожденного ребенка с летальным ВБЭ проанализировать последствия игнорирования медико-генетического обследования и консультирования родителей, отсутствия наблюдения в женской консультации по беременности и проведения пренатального скрининга.
Авторами получено информированное согласие на публикацию данных.
Описание клинического случая. На основании акушерского анамнеза удалось выяснить, что настоящая беременность возникла на фоне близкородственного брака (родители — двоюродные сибсы). У матери диагностирован гестационный сахарный диабет, нарушения маточно-плацентарного кровотока 1А-степени (фетоплацентарная недостаточность). Во время беременности выявлена гипохромная анемия, эрозия шейки матки. Женщина на учете у акушеров-гинекологов не стояла и пренатальный скрининг ей не проводили.
Первые двое детей родились от доношенной беременности и закончились благополучно, дети здоровы. Ребенок от 3-й беременности умер в 3 мес дома от врожденных пороков развития. Новорожденный от 4-й беременности умер через 1 нед от врожденного БЭ летального типа (синдром Herlitz), а также был выявлен фиброэластоз эндокарда и мальформации сосудов мягкой мозговой оболочки головного мозга и мозжечка, поликистоз почек. Ребенок от 5-й беременности умер в 6 мес от врожденной комбинированной болезни обмена . Последующие 2 беременности (6-я и 7-я) закончились медицинскими абортами.
Ребенок Ю., девочка от 8-й беременности, после самостоятельных родов была переведена в отделение патологии новорожденных и недоношенных детей ГУЗ «Клинический перинатальный центр Саратовской области». Предварительного медико-генетического консультирования в семье не проводилось по причине отказа родителей.
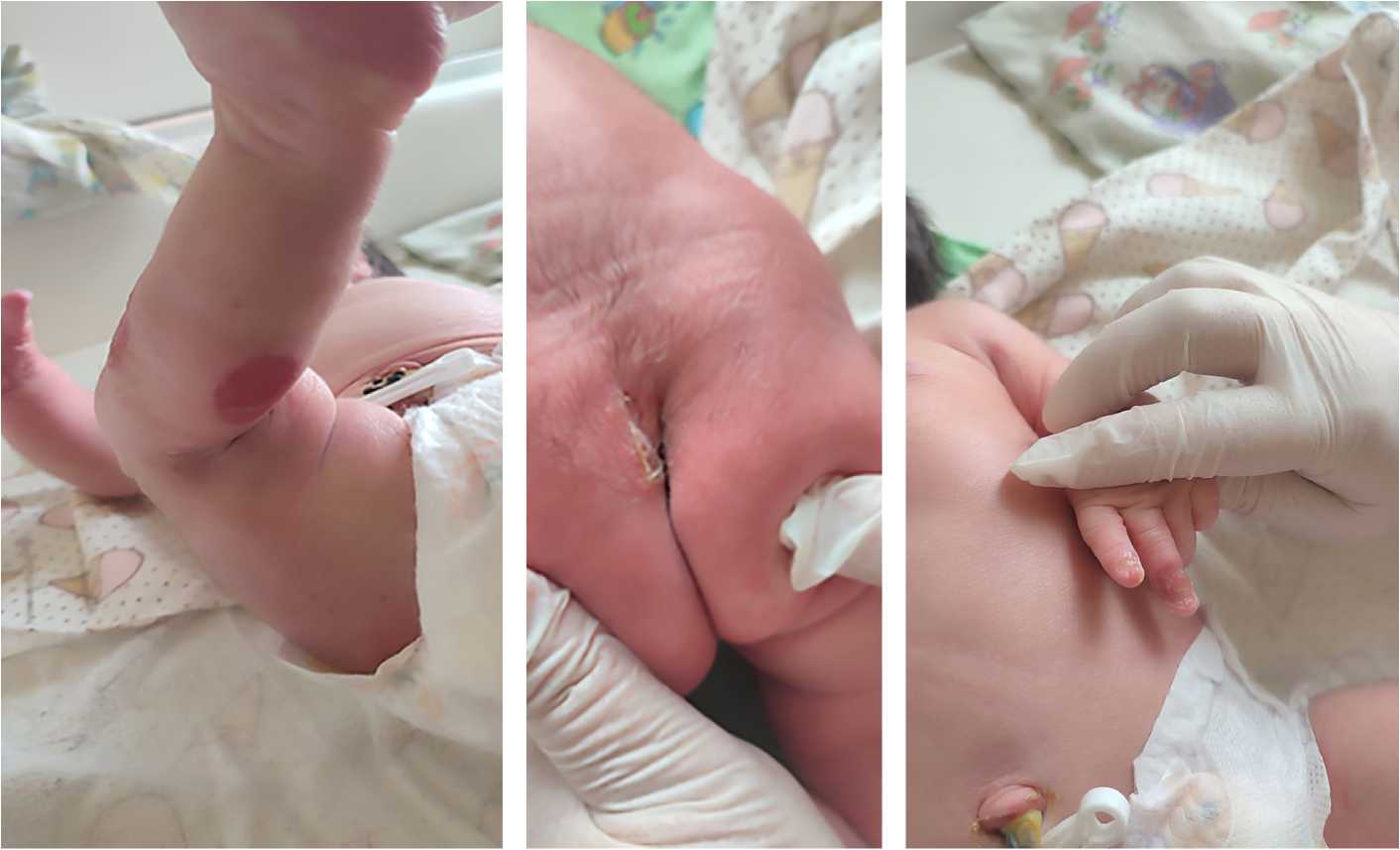
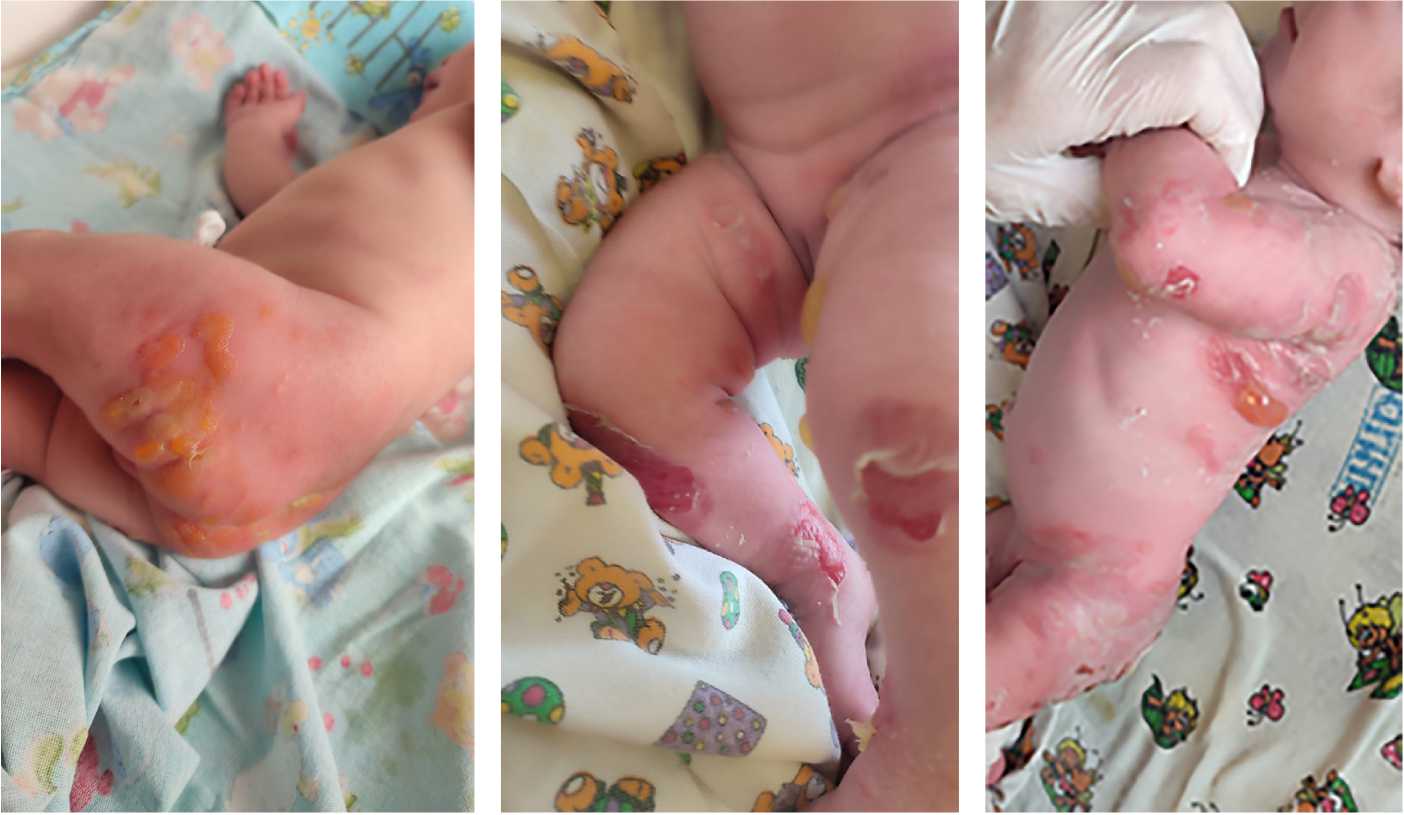
При внешнем осмотре ребенка после рождения в области голени, по задней и передней поверхностям отмечаются вскрывшиеся пузыри, на пальцах обеих рук небольшие эрозивные элементы, а на двух пальцах правой и левой рук отсутствуют ногтевые пластины (рис. 1). На следующий день появились свежие напряженные пузыри на ягодицах, в паховых складках, на крыле носа слева и подмышечных областях (рис. 2). В последующие дни отмечалось распространение эрозивных элементов по всей поверхности ягодиц, бедер, шее, передней брюшной стенке с переходом на слизистые оболочки (рис. 3).
а
б
в
Рис. 1. Фотографии кожи ребенка на 1–2-е сутки жизни:
а — эрозия после вскрывшегося пузыря на коже голени; б — пузырь в области ягодичной складки; в — эрозии и деформация ногтевых пластин на левой руке
а б в
Рис. 2. Фотографии кожи ребенка на 3–4-е сутки жизни:
а — эрозивная поверхность и участки гиперемии на бедре и ягодицах; б — увеличение пораженных участков на голени, стопе и паховых складках кожи; в — эрозивные элементы на груди, левой руке и животе
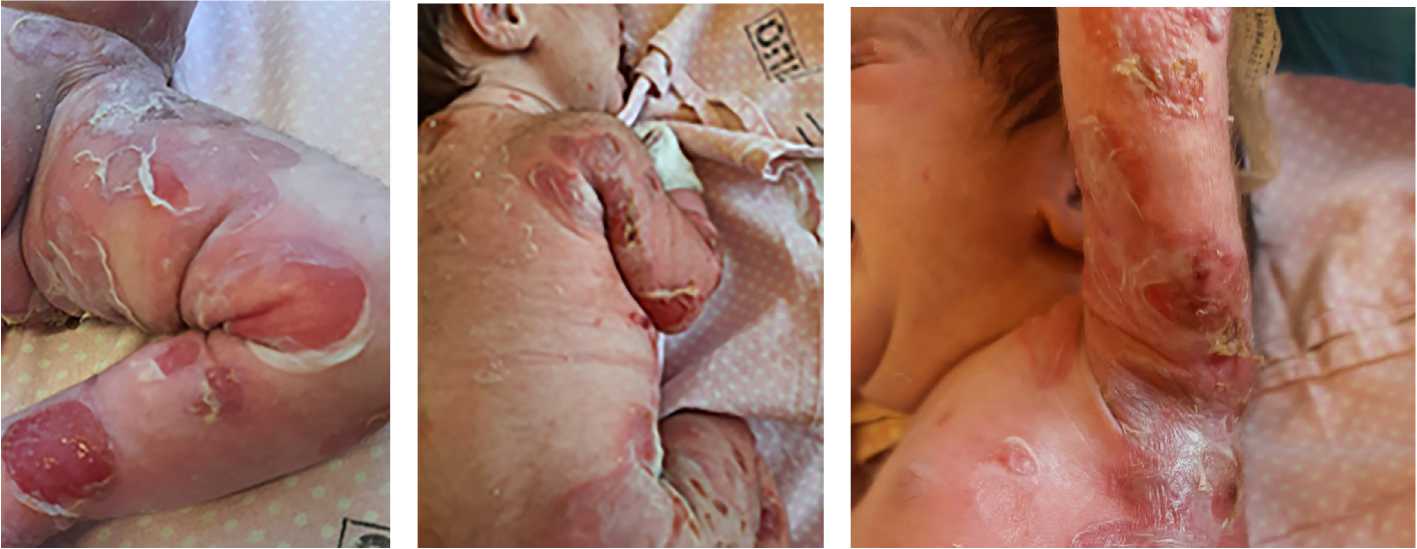
б
Рис. 3. Фотографии кожи ребенка на 6–9-е сутки жизни, увеличение эрозивного поражения кожи: а — на руках; б , в — на теле ребенка с образованием корок
На 3-и — 4-е сутки жизни: увеличилось количество вялых пузырей на ягодицах, имеющих тенденцию к слиянию, отмечено появление нескольких пузырей 1,0×0,5 см по задней поверхности правого бедра, в верхней трети левого плеча, на слизистых рта и носа (см. рис. 2).
С 5-й по 10-й дни жизни обнаружены пузыри с локализацией на боковых поверхностях бедер диаметром до 1 см, эрозии на слизистой влагалища, вскрывшиеся пузыри на волосистой части головы.
Затем пузыри появились на всей поверхности ягодиц разных диаметров, отмечены эрозии на левом бедре и левой голени 4×2 см (см. рис. 3).
В отделении патологии новорожденных ребенку проведено клинико-лабораторное обследование (общий анализ крови и биохимический анализ; табл. 1, 2).
Определена группа крови: A (II) Rh — отрицательный, гемостаз был компенсирован, общий анализ мочи и кала — без патологии. При бактериологическом посеве кала, со слизистой зева, кожи заушной
Результаты общего анализа крови в динамике
Таблица 1
|
Дата |
Эритроциты |
Гемоглобин, г/л |
Тромбоциты, 109 |
Лейкоциты, 109 |
Формула крови |
Гематокрит, % |
Глюкоза, ммоль/л |
|
23.05.2023 |
6,33 |
233 |
202 |
20,05 |
П — 4, С — 55, Э — 2, Л — 36 М — 3 |
67,4 |
4,2 |
|
24.05.2023 |
5,21 |
191 |
188 |
13,6 |
П — 11, С — 56, Э — 0, Л — 26, М — 7 |
53,7 |
— |
|
25.05.2023 |
— |
— |
— |
— |
— |
— |
4,2 |
|
29.05.2023 |
5,77 |
207 |
302 |
9,14 |
П — 4, С — 45, Э — 2, Л — 30, М — 19 |
58,9 |
4,0 |
П р и м еч а н и е . П — палочкоядерные, С — сегментоядерные, Э — эозинофилы, Л — лимфоциты, М — моноциты.
Результаты биохимического анализа крови в динамике
Таблица 2
|
Дата |
АСТ u/l |
АЛТ u/l |
ЛДГ u/l |
СРБ |
Мочевина, ммоль/л |
Креатинин, мкмоль/л |
Альбумин, г/л |
Белок общий, г/л |
Билирубин, мкмоль/л |
|
23.05.2023 |
37 |
13 |
2,9 |
— |
4,5 |
71 |
39,4 |
67,4 |
30,5; прямой — 3,1 |
|
25.05.2023 |
49 |
19 |
1,87 |
29 |
5,8 |
90 |
31,6 |
57,5 |
152,5; прямой — 7,4 |
|
29.05.2023 |
38 |
17 |
1,79 |
12,2 |
2,9 |
44 |
30,6 |
51,9 |
37,6; прямой — 5,0 |
П р и м еч а н и е . АСТ — аспартатаминотрансфераза; АЛТ — аланинаминотрансфераза; ЛДГ — лактатдегидрогеназа; СРБ — С-реактивный белок.
складки — микрофлора не обнаружена. На нейросо-нографии (ультразвуковом исследовании головного мозга) выявлена перивентрикулярная ишемия и легкая дилатация затылочных рогов боковых желудочков. При рентгенографии органов грудной полости — инфильтративные изменения легочной ткани.
Проведены консультации с дерматологом, телемедицинская консультация со специалисто ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В. И. Кулакова» Минздрава России — заведующей 1-м отделением патологии новорожденных и недоношенных детей И. И. Рюминой. Получено заключение: «Врожденный буллезный эпидермолиз, пограничный тип».
Было рекомендовано проведение перевязок поврежденных участков кожи и слизистых оболочек специальными перевязочными средствами с интервалом через сутки или ежедневно (в зависимости от состояния), обработка поврежденных участков кожи перед перевязкой безспиртовыми антисептическими растворами. В случае образования пузырей необходимо проткнуть покрышку пузыря стерильной иглой, не касаясь дна пузыря, предварительно обработав кожу антисептиком, произвести перевязку — покрыть эрозию и/или вскрытый пузырь салфеткой с сетчатым покрытием — мепитель. На сетчатое покрытие нанести смягчающие, эпите-лизирующие наружные средства на основе декспан-тенола, улучшающие регенерацию кожного покрова. Сверху раневую поверхность покрыть специальными атравматичными перевязочными материалами (салфетки, бинты). При отсутствии специальных сетчатых материалов можно использовать мягкие нетканные салфетки. Не использовать спиртовые растворы, анилиновые красители и раздражающие средства наружного применения, а также содержащие глюкокортикоиды. Обработка слизистой оболочки полости рта — бальзамом Шостаковского и облепиховым маслом.
Рекомендовано молекулярно-генетическое исследование — полноэкзомное секвенирование в формате трио в ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В. И. Кулакова» Минздрава России, а также медико-генетическое консультирование родителей.
Наибольшие трудности представляет дифференциальная диагностика БЭ, особенно в первые дни наблюдения. Она проводилась с другими приобретенными и врожденными заболеваниями, сопровождающимися образованием пузырей на коже и слизистых оболочек: пузырчаткой вульгарной, сифилитической, синдромами Риттера и Лайла, герпесом новорожденных, недержанием пигмента, буллезной врожденной ихтиозиформной эритродермией, буллезным импетиго и некоторыми другими.
Для уточнения диагноза и формы заболевания были проведены следующие исследования: прямая иммунофлуоресцентная микроскопия, трансмиссионная электронная микроскопия кожи, а также генетическая диагностика и консультация с ведущими специалистами. Кроме лабораторных методов, обратили внимание на характер клинического течения заболевания, давшего основание остановиться на клиническом диагнозе: «Врожденный буллезный эпидермолиз, пограничный тип».
Проводили лечебные мероприятия, включающие лечебно-охранительный режим (ограничение манипуляций, термокровать для поддержки комфортной температуры тела, минимум воздействий, раздражающих кожу и слизистые оболочки), строгий учет водно-электролитного баланса. В первые дни жизни проводили вскармливание грудным молоком, а затем адаптированной молочной смесью «Несто-жен». Осуществлялась профилактика геморрагической болезни. Учитывая имеющуюся патологию, был обоснован медицинский отвод от прививок (гепатита В и БЦЖ-М). Проводили ежедневную обработку участков поврежденной кожи раствором хлоргексидина биглюконата до 2 раз в сутки и препаратом Пантенол. Для профилактики инфекционных осложнений осуществлялась антибактериальная терапия 2 антибиотиками внутривенно.
Несмотря на рекомендованную терапию, асептическую обработку кожи и слизистых оболочек, у ребенка появились тяжелые осложнения. Через 1,5 мес жизни пациент экзетировал в отделении паллиативной помощи от множественных поражений неинфекционного (образования гиперпластической грануляционной ткани) и осложнений инфекционного генеза (септического процесса).
Обсуждение. Приведенный клинический случай показывает, что родители (близкородственный брак), решившие увеличить количество детей в семье, не учли фактора передачи возможных генетических нарушений будущему ребенку (множественные беременности, из которых только первые 2 закончились благополучно, а последующие 4 — гибелью детей от врожденных пороков развития, летального БЭ). К настоящей беременности женщина не готовилась (отсутствие терапии фолатами, витаминами) и не наблюдалась в женской консультации, пренатальный скрининг ей не проводили, генетического консультирования родители не проходили.
Необходимость в углублении знаний о ВБЭ у новорожденных связаны со сложностью дифференциальной диагностики этого заболевания, особенно на начальном этапе, отсутствием эффективной этиопатогенетической терапии и учащением случаев этой патологии. Приобретенный БЭ, который считается аутоиммунным, не передается по наследству и имеет более благоприятный прогноз, был исключен первоначально [3].
Из особенностей клинической картины данного случая ВБЭ следует отметить быстрое нарастание повреждений кожи и слизистых оболочек в течение первых 10 дней жизни, слабая способность поврежденных тканей к эпителизации и заживлению.
При этой врожденной патологии, помимо кожных повреждений, развиваются серьезные изменения во внутренних органах, являющиеся следствием образования гиперпластической грануляционной ткани. Этот вид ткани обычно формируется еще внутриутробно или в первые месяцы жизни и локализуется вокруг ногтевых валиков, в области носа, рта и местах трения, причем могут быть полностью затронуты слизистые оболочки, охватывая желудочно-кишечный, мочеполовой и респираторный тракты до уровня бронхиол. К постоянным признакам болезни относятся отсутствие ногтей, а также их аномалии с паронихией, они-ходистрофией, образованием гиперпластической грануляционной ткани [5, 6].
Профилактика БЭ включает бережный уход, предотвращение травматизации кожи и слизистых, улучшение эпителизации поврежденных участков и своевременное заживление ран, предотвращение инфицирования, трофических нарушений, проведение симптоматической терапии и обеспечение адекватного питания [7, 8]. К сожалению, постнатальные профилактические мероприятия не дали соответствующего эффекта, врожденный характер течения ВБЭ и тяжелые осложнения предопределили исход данного клинического случая.
Родителям объяснили врожденный генетический характер заболевания, тяжесть состояния и неблагоприятный прогноз. Ребенок нуждается в постоянном и бережном уходе, симптоматическом лечении. Учитывая невозможность сопровождения и нахождения мамы по уходу за ребенком, отсутствие необходимости в реанимационной помощи и продолжения лечения в отделении реанимации и интенсивной терапии новорожденных, на 11-е сутки жизни новорожденный был переведен в паллиативное отделение детской клинической больницы города Энгельса для дальнейшего лечения, наблюдения и ухода. Семье оказана психологическая помощь, в то же время выяснено отсутствие заинтересованности в лечении ребенка и дальнейшем уходе за ним. Матери и отцу больного ребенка с ВБЭ было предложено генетическое консультирование, от которого они отказались (остается только надеяться на то, что родители в этом браке оставят идею на рождение здорового ребенка).
Заключение . В современной медицине планирование беременности, ее подготовка, медико-генетическое консультирование и ранняя пренатальная диагностика представляют собой наилучшие способы предотвращения наследственных заболеваний, несовместимых с жизнью (раннее прерывание беременности). Приходится констатировать, что родители ребенка не проходили генетического консультирования, несмотря на явные показания (анамнез предыдущих беременностей и близкородственный брак). Проведенное обследование и консультативная помощь (генетический анализ крови и кожи больного ребенка) позволили скорректировать тип врожденного наследственного заболевания, детализировать мутацию соответствующих генов и уточнить прогноз заболевания. Эти данные дают возможность родителям получить детальную информацию о высоком риске генетической патологии и вовремя принять правильное решение о дальнейших действиях. Детальное изучение и понимание причин данной патологии помогут как избежать ошибок в диагностике, так и выбрать правильную тактику родителям.
Вклад авторов: авторы сделали эквивалентный вклад в подготовку публикации.


