Гистопатология тканей кистевого сустава и некоторые клинико-морфологические корреляции у больных с последствиями переломов ладьевидной кости
Автор: Григоровский Валерий Владимирович, Страфун Сергей Семенович, Тимошенко Сергей Викторович
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 1, 2017 года.
Бесплатный доступ
Введение. Среди заболеваний проксимального отдела кисти важное значение придается посттравматическому остеоартрозу кистевого сустава (ОАКС). В литературе, посвященной этой проблеме, мало исследований, в которых были бы изучены зависимости между клиническими и морфологическими показателями у больных с посттравматическим остеоартрозом вследствие несросшегося перелома ладьевидной кости (ЛВК). Цель. Определение зависимости между некоторыми клиническими показателями, с одной стороны, и морфологическими показателями состояния тканей кистевого сустава, с другой, у больных с последствиями несращения переломов ЛВК. Материалы и методы. Материал исследования: 94 резектата тканей кистевого сустава, включая ЛВК, полученные от 55 больных, у которых ОАКС был связан с последствиями несращения ЛВК после ее перелома. Определены клинические показатели: анамнестические, симптоматические и рентгенометрические, а также морфологические градационные показатели; исследованы корреляционные зависимости между ними. Результаты. Патологические изменения в тканях кистевого сустава характеризуются качественно-количественным разнообразием, являются последствиями травматического нарушения кровоснабжения в ЛВК и суставной капсуле и проявляются воспалительными, продуктивно-репаративными и дистрофически-деструктивными изменениями (ДДИ). Максимальные значения коэффициента ассоциации Пирсона выявлены между показателями "давность травмы" - "ДДИ поверхности ЛВК в зоне псевдоартроза" - ra = +0,438, p
Запястье, ладьевидная кость, несращение, кистевой сустав, остеоартроз, клинические показатели, морфологические показатели, корреляционные зависимости
Короткий адрес: https://sciup.org/142121939
IDR: 142121939 | УДК: 611.018.4:617.575-001-06:617.576-002 | DOI: 10.18019/1028-4427-2017-23-1-30-37
Histopathology of the wrist tissues and some clinical and morphological correlations in patients with consequences of scaphoid fractures
Introduction Posttraumatic osteoarthritis of the wrist (WOA) is of importance among the diseases of the proximal hand. There are few studies in which the dependence between clinical and morphological parameters in patients with posttraumatic osteoarthritis due to a non-united fracture of the scaphoid was studied. Purpose To identify the dependence between several clinical parameters on the one hand and morphological parameters of the wrist tissue condition, on the other hand, in patients with consequences of scaphoid nonunion. Materials and methods Material were 94 resected samples of the wrist tissues that included the scaphoid obtained from 55 patients in whom the WOA was associated with the consequences of scaphoid fracture nonunion. The following parameters were studied: anamnesis and symptoms, roentgenometric and morphological findings that were graded. Correlation dependence between them was also investigated. Results Pathological changes in the wrist tissues were characterized by qualitative and quantitative varieties. They were the consequences of traumatic blood supply disorders in the scaphoid and joint capsule. They manifested themselves as inflammatory, productive-reparative and dystrophic-destructive changes (DDC). Maximum values of Pearson’s association coefficient were revealed between the parameters: time since injury - scaphoid surface DDC in pseudoarthrosis zone (ra = + 0.438; p
Текст научной статьи Гистопатология тканей кистевого сустава и некоторые клинико-морфологические корреляции у больных с последствиями переломов ладьевидной кости
Патология кистевого сустава, ее диагностика и лечение последствий – актуальная проблема хирургии кисти. Среди заболеваний проксимального отдела кисти, важное значение придается остеоартрозу кистевого сустава (ОАКС) с поражением отдельных или многих костей запястья. Одной из наиболее частых причин развития посттравматического ОАКС, по данным многих авторов, являются последствия переломов ладьевидной кости (ЛВК), которые клинически проявляются устойчивым болевым синдромом кисти, особенно при нагрузках, и нарушениями биомеханики запястья [1, 2, 3, 4, 5].
Выраженность патоморфологических изменений тканей сустава при ОАКС варьирует от случая к случаю, что отображает воздействия ряда патогенетических факторов: тяжесть и топографию первичного повреждения, давность поражения, последующие после травмы лечебные мероприятия и хирургические вмешательства, особенности присоединения нарушений биомеханики сустава и воспалительных процессов [6, 7]. В литературе, посвященной этой проблеме, мало исследований, которые разносторонне характеризуют состояние тканей кистевого сустава: суставных по-
верхностей и спонгиозы ЛВК, суставной капсулы. Не изучены также корреляционные зависимости между клиническими показателями больных с поражением кистевого сустава и морфологическими показателями, характеризующими состояние пораженных тканей.
Цель работы. На основании исследования па-томорфологических изменений в тканях кистево- го сустава у больных с последствиями переломов ладьевидной кости с применением градационной квантификации клинических и морфологических показателей установить зависимости между некоторыми клиническими показателями, с одной стороны, и морфологическими показателями состояния тканей – с другой.
МАТЕРИАЛЫ И МЕТОДЫ
Материалом патоморфологического исследования послужили фрагменты 94 резектатов тканей кистевого сустава, в частности: ЛВК (39 объектов), полулунной и некоторых других костей (12 объектов), суставной капсулы (43 объекта), полученных при выполнении по показаниям корригирующих хирургических вмешательств у 55 больных, у которых ОАКС был связан с последствиями несращения ЛВК после ее перелома.
Предварительно было получено информированное согласие пациентов, включенных в исследование, на использование медицинских данных.
Параметры клинико-рентгенологических показателей регистрировали за 1-2 дня до хирургического вмешательства, исходя из общепринятых для этой патологии методик с использованием измерительных приспособлений, прошедших метрологический контроль (табл. 1).
Таблица 1
Распределение клинических случаев по градациям выраженности клинических, клинико-визуализирующих и биомеханических показателей у больных с несращениями переломов ладьевидной кости
|
Название показателя |
Характеристика градаций и некоторые статистические данные |
Число биоптатов, отнесенных к каждой градации, из общего числа информативных биоптатов |
Частота встречаемости определенной градации морфологических показателей, % от числа информативных биоптатов |
|
Анамнестические показатели |
|||
|
Возраст больного во время травмирования тканей кистевого сустава, лет |
Низкая степень (менее или равно 25 годам) Средняя и стандартная ошибка = 21,62 ± 0 ,55 |
29 |
50,88 |
|
Высокая степень (более 25 лет) Средняя и стандартная ошибка = 35,11 ± 1,78 |
28 |
49,12 |
|
|
Давность травмы тканей кистевого сустава, месяцев |
Низкая степень (менее 24 мес.) Средняя и стандартная ошибка = 8,34 ± 0,96 |
29 |
50,88 |
|
Высокая степень (равно или более 24 мес.) Средняя и стандартная ошибка = 73,00 ± 12,28 |
28 |
49,12 |
|
|
Сила действия механической травмы |
Явной механической травмы в анамнезе не отмечено |
18 |
29,51 |
|
Низкоэнергетическая травма: падение на кисть руки с высоты стоящего или идущего человека |
36 |
59,02 |
|
|
Высокоэнергетическая травма: падение на руки при беге, удар во время занятий спортом, падение с высоты на руку |
7 |
11,47 |
|
|
Симптоматические показатели |
|||
|
Интенсивность болевого синдрома, в баллах по шкале DASH, по Duppe et al. [4] |
Низкая степень: боль слабая |
9 |
16,36 |
|
Средняя: боль умеренной интенсивности |
19 |
34,54 |
|
|
Высокая: боль сильная |
27 |
49,10 |
|
|
Интенсивность отека мягких тканей области кистевого сустава, баллы |
Низкая степень: имеется некоторая пастозность, сглаживание контуров запястья |
19 |
38,00 |
|
Средняя: явный отек, но кожные борозды различимы |
17 |
34,00 |
|
|
Высокая: кожа «лоснится», борозды не различимы |
14 |
28,00 |
|
|
Выраженность капсулита кистевого сустава, баллы |
Низкая степень: нет видимой дефигурации сустава |
11 |
23,91 |
|
Средняя: видимая гипертрофия капсулы и дефигурация сустава, одиночный ганглион, сопряженный с артрозом |
15 |
32,61 |
|
|
Высокая: явно заметная деформация сустава, болезненная гипертрофия капсулы, выпячивания на ладонной, лучевой и тыльной поверхности, наличие множественных ганглионов |
20 |
43,48 |
|
|
Выраженность контрактуры кистевого сустава |
Низкая степень: амплитуда движений в суставе 90 градусов и больше |
17 |
31,48 |
|
Средняя: амплитуда от 40 до 90 градусов |
16 |
29,63 |
|
|
Высокая: менее 40 градусов |
21 |
38,89 |
|
|
Стадия ОАКС по клиниковизуализирующим данным (по Watson, Ballet [8]) |
Признаки ОАКС отсутствуют (стадия 0) |
19 |
32,21 |
|
Первая |
13 |
22,03 |
|
|
Вторая |
15 |
25,42 |
|
|
Третья |
12 |
20,34 |
|
Продолжение таблицы 1
Распределение клинических случаев по градациям выраженности клинических, клинико-визуализирующих и биомеханических показателей у больных с несращениями переломов ладьевидной кости
|
Название показателя |
Характеристика градаций и некоторые статистические данные |
Число биоптатов, отнесенных к каждой градации, из общего числа информативных биоптатов |
Частота встречаемости определенной градации морфологических показателей, % от числа информативных биоптатов |
|
Функциональная недостаточность (дефицит) кистевого сустава (шкала DASH), баллы (по Hudak et al. [9]) |
Низкая степень (менее 40 баллов) Средняя и стандартная ошибка = 30,63 ± 1,28 |
29 |
56,86 |
|
Высокая степень (более 40 баллов) Средняя и стандартная ошибка = 47,89 ± 1,23 |
22 |
43,14 |
|
|
Рентгенограмметрические показатели |
|||
|
Радиально-полулунный угол, градусы, (по Linscheid et al. [10]) |
Низкая степень (менее 20 градусов) Средняя и стандартная ошибка = 7,59 ± 1,08 |
27 |
57,45 |
|
Высокая степень (более 20 градусов) Средняя и стандартная ошибка = 27,60 ± 1,71 |
20 |
42,55 |
|
|
Индекс высоты кистевого сустава (больше – лучше), по методике Youm et al. [11]) |
Низкая степень (индекс более 0,50) Средняя и стандартная ошибка = 0,517 ± 0,025 |
21 |
44,68 |
|
Высокая степень (индекс равен или менее 0,50) Средняя и стандартная ошибка = 0,487 ± 0,028 |
26 |
55,32 |
|
|
Относительная длина ладьевидной кости в сравнении с контралатеральной, % (больше – лучше) |
Низкая степень (длина более 90 %) Средняя и стандартная ошибка = 93,34 ± 0,41 |
23 |
58,97 |
|
Высокая степень (менее 90 %) Средняя и стандартная ошибка = 84,32 ± 1,17 |
16 |
41,03 |
|
Показанием для хирургических вмешательств был симптоматический псевдоартроз ЛВК, сопровождающийся соответствующей клинико-рентгенологической симптоматикой: наличием болевого синдрома, в ряде случаев деформацией и укорочением ЛВК, асептическим некрозом ее фрагментов, развитием разгибательной нестабильности промежуточного сегмента, признаками остеоартроза кистевого сустава (scaphoіd nonunіon advanced collapse, SNAC) [12].
Для гистологического исследования удаленные фрагменты обычно использовали целиком, далее не измельчая. Проводили фиксацию тканей 10 % формалином, декальцинацию кусочков 5 % азотной кислотой, заливку в целлоидин, получение срезов толщиной до 10 мкм, окрашивание гематоксилином и эозином и гематоксилин-пикрофуксином по ван Гизон. Гистологические исследования проводились на микроскопах Olympus СХ-41 и МБС-2, фотографирование гистопрепаратов – в макрорежиме и на микроскопе Olympus СХ-41 фотоаппаратом Nikon D90.
РЕЗУЛЬТАТЫ
Частота встречаемости случаев отдельных градаций клинических, рентгенологических и скиалогических показателей у больных ОАКС, связанным с несраще-нием ЛВК после перелома, представлены в таблице 1.
Гистопатология суставной поверхности. В участках суставных поверхностей ЛВК выявляли разную степень дистрофически-деструктивных изменений (ДДИ): от слабо выраженных (рис. 1) до сильно выраженных (рис. 2). При низкой степени выраженности ДДИ суставной поверхности, которая соответствовала І стадии ОАКС, гиалиновый суставной хрящ (СХ) был сохранен, однако обнаруживал незначительные дистрофические изменения матрикса, фиброзирование поверхностной зоны СХ. При средней степени выраженности ДДИ наблюдалась деструкция ткани поверхностной и частично – промежуточной зоны СХ, хрящевой матрикс содержал вертикальные и горизонтальные щели, в участках сохраненного хряща встречались участки хондронекрозов, признаки выраженной дистрофии матрикса, кластеры-пролифераты хондроцитов. При высокой степени выраженности дистрофиче-ски-деструктивного поражения СХ был полностью или почти полностью разрушен, на суставной поверхности присутствовали остатки резко дистрофичного СХ, либо поверхность была образована склерозированной оголенной костью. В некоторых случаях в субхондральной спонгиозе встречались узелки-пролифераты хрящевой ткани, участки фиброзирования костномозговых полостей и сосудистых каналов, небольшие кисты с серозно-миксоидным содержимым.
Гистопатология псевдоартрозной поверхности . Основные варианты структуры псевдоартрозных поверхностей ЛВК были такие:
-
• поверхность, в которой преобладала неоднородного строения хрящевая ткань, кое-где с признаками пролиферации хондроцитов (рис. 2, 3);
-
• поверхность, покрытая пластом уплощенной фиброзной ткани неравномерной толщины (рис. 4);
-
• неровная поверхность, образованная неравномерно склерозированной костной тканью.
Замыкательная костная пластинка псевдоартроз-ной поверхности часто отсутствовала или имела нерегулярное строение с интерстициальными остеонекрозами, неравномерно выраженным остеосклерозом и участками остеорезорбции, что отражало состояние продолжающейся перестройки. В костномозговых полостях ЛВК, лежащих в непосредственной близости к поверхности псевдоартроза, содержался отечный волокнистый костный мозг, на поверхностях перекладин часто встречались остеокласты.
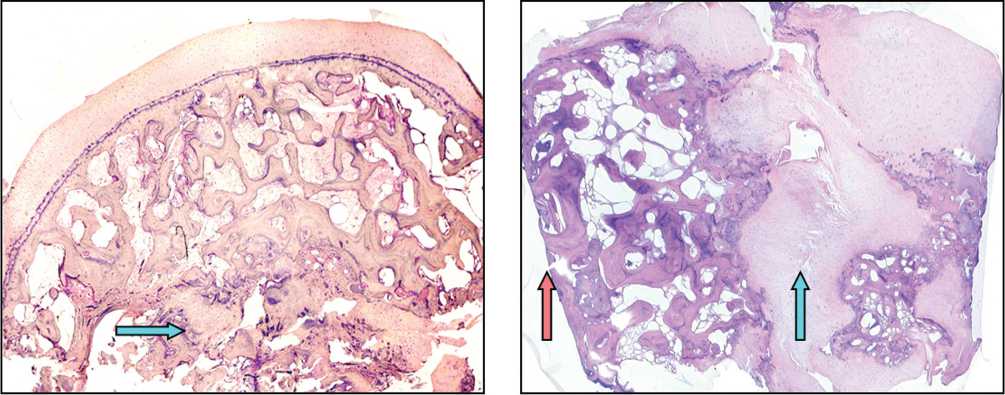
Рис. 2. Суставная поверхность ЛВК образована оголенной костной тканью (красная стрелка); псевдоартрозная поверхность – разрастаниями хрящевой ткани (синяя стрелка). Фото гистопрепарата ЛВК, пациент И., 27 лет, давность травмы 24 мес. Окраска гематоксилином и эозином. Увеличение 15 ×
Рис. 1. Изменения суставной поверхности ЛВК низкой степени: СХ почти полностью сохранен. Псевдоартрозная поверхность ЛВК содержит костно-хрящевые разрастания (указано стрелкой). Фото гистопрепарата ЛВК, пациент Д., 30 лет, давность травмы 4 мес. Окраска гематоксилином и эозином. Увеличение 15 ×
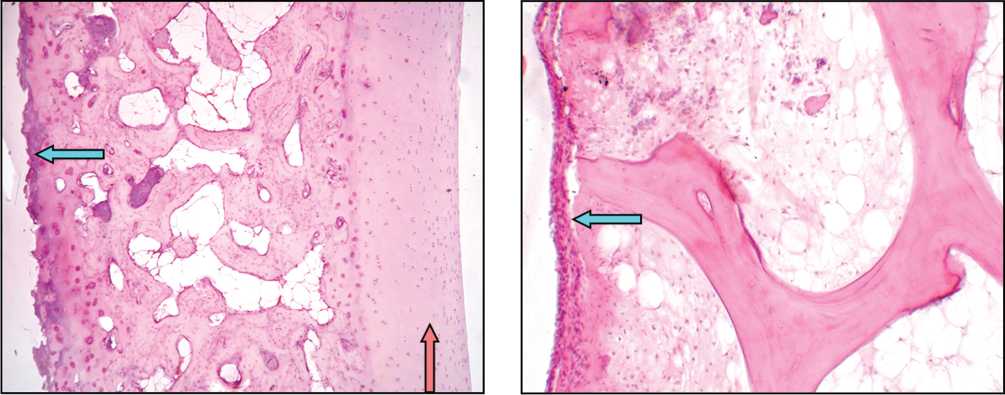
Рис. 4. Крупный интерстициальный остеонекроз перекладин спонгиозы ЛВК; в костномозговых полостях – волокнистый костный мозг. Псевдоартрозная поверхность (указана стрелкой) покрыта тонким слоем фиброзной ткани. Фото гистопрепарата ЛВК, пациент С., 65 лет, давность травмы 4 мес. Окраска гематоксилином и эозином. Увеличение 80 ×
Рис. 3. Псевдоартрозная поверхность (синяя стрелка) покрыта частично разрушенной хрящевой тканью. Суставной хрящ (красная стрелка) хорошо сохранен. Фото гистопрепарата ЛВК, пациентка Х., 40 лет, давность травмы 12 мес. Окраска гематоксилином и эозином. Увеличение 24 ×
Гистопатология губчатой костной ткани . В некоторых костных трабекулах встречались мелкие интерстициальные остеонекрозы в виде групп пустых остеоцитарных лакун. В таких балках поверхностные костные пластинки образовывали наслоения с жизнеспособными остеоцитами. Если участки остеонекрозов случались регулярно во многих трабекулах, это соответствовало средней степени выраженности показателя. В части ЛВК участки остеонекрозов были довольно распространенными (рис. 4), при этом в костном мозге встречались медуллярные некрозы и/или крупнопетлистое фиброзирование – совокупность таких признаков соответствовала высокой степени выраженности показателя. При крупноочаговых остеонекрозах в спонгио-зе ЛВК часто наблюдались признаки продолжающейся и/или завершенной перестройки пластинчатой костной ткани в виде цементальных линий причудливого рисунка (рис. 5).
Гистопатология суставной капсулы . Синовиальный слой суставной капсулы (СК) формировал ворсинки различных размеров. В части наблюдений синовиальные ворсинки были довольно мелкими и невысокими, лишь немного выступая над поверхностью синовиального покрова, в других случаях ворсинки формировали высокие выросты над окружающей поверхностью. В синовиальном слое капсулы кистевого сустава часто наблюдался фиброз собственной пластинки и ее ассимиляция с близлежащими участками волокнистого слоя. В большинстве биоптатов в синовиальном слое капсулы обнаруживались участки неспецифического продуктивного воспаления с гиперемией микроциркуляторного русла собственной пластинки, очаговыми мононуклеарно-плазмоцитарны-ми инфильтратами различной плотности. В небольшой части случаев гиперемия, десквамация синовиоцитов и воспалительная инфильтрация СК соответствовали экссудативному фибринозному воспалению (рис. 6).
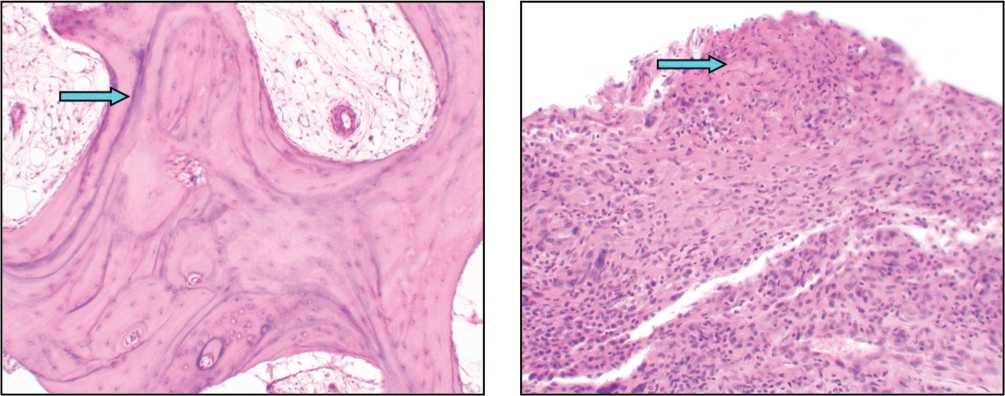
Рис. 6. Неспецифический синовит высокой активности: покров синовиоцитов отсутствует, на поверхности лежат скопления фибринозного экссудата (указано стрелкой). Фото гистопрепарата капсулы кистевого сустава, пациент Р., 41 год, давность травмы 156 мес. Окраска гематоксилином и эозином. Увеличение 160 ×
Рис. 5. В перекладинах спонгиозы ЛВК – признаки завершенной перестройки: многочисленные цементальные линии (указано стрелкой); костный мозг волокнистый. Фото гистопрепарата ЛВК, пациент З., 18 лет, давность травмы 24 мес. Окраска гематоксилином и эозином. Увеличение 80 ×
Корреляционные зависимости между клиническими и морфологическими показателями. Распределение клинико-биопсийных случаев по градациям выраженно- сти отдельных морфологических показателей приведено в таблице 2, корреляционные связи между клиническими и морфологическими показателями – в таблице 3.
Таблица 2
Распределение клинико-биопсийных случаев по градациям выраженности морфологических показателей оценки патологических изменений тканей кистевого сустава у больных с несращениями переломов ладьевидной кости
|
Морфологический показатель |
Описание степеней выраженности патологических изменений, соответствующих градациям или альтернативным состояниям |
Число биоптатов, отнесенных к каждой градации, из общего числа информативных биоптатов |
Частота встречаемости определенной градации морфологического показателя, % от числа информативных биоптатов |
|
Дистрофически-деструктивные изменения (ДДИ) в суставной поверхности ЛВК – соответствует стадиям остеоартроза (Mohr [13]) 1) |
Низкая степень: ДДИ соответствуют I стадии остеоартроза 1) |
12 |
28,57 |
|
Средняя степень: ДДИ соответствуют II стадии остеоартроза |
17 |
40,48 |
|
|
Высокая степень: ДДИ соответствуют III стадии остеоартроза |
13 |
30,95 |
|
|
Дистрофически-деструктивные изменения в псевдоартрозной поверхности ЛВК |
Низкая степень: на псевдоартрозной поверхности преобладает пролиферирующая хрящевая ткань |
17 |
48,58 |
|
Средняя степень: на псевдоартрозной поверхности преобладает уплощенная фиброзная ткань, покрывающая поверхности костных структур |
9 |
25,71 |
|
|
Высокая степень: на псевдоартрозной поверхности преобладают участки оголения костных структур |
9 |
25,71 |
|
|
Остеонекрозы в спонгиозе поврежденной ЛВК |
Низкая степень: остеонекрозы мелкие интерстициальные в толще костных балок и кортекса |
12 |
25,53 |
|
Средняя степень: остеонекрозы крупные интерстициальные, занимающие значительный объем костной перекладины или кортекса |
17 |
36,17 |
|
|
Высокая степень: крупноочаговые остеомедуллярные некрозы |
18 |
38,30 |
|
|
Гипертрофия и гиперплазия ворсинок и синовиоцитов |
Отсутствует или низкая степень: ворсинки единичные, лишь незначительно выступают над поверхностью синовиального слоя |
21 |
58,33 |
|
Высокая степень: ворсинки высокие, образуют разрастания значительной высоты и объема |
15 |
41,67 |
|
|
Активность неспецифического синовита кистевого сустава |
Воспаление отсутствует или низкой степени: синовиальный покров полностью сохранен, мононуклеарная инфильтрация мелкоочаговая, неплотная |
34 |
69,39 |
|
Средняя степень: хорошо выражена гиперемия сосудов синовиального слоя, хорошо выраженная, но не сливная, лейкоцитарно-плазмацитарная инфильтрация |
12 |
24,49 |
|
|
Высокая степень: выраженные воспалительно-экссудативные изменения с наслоениями фибрина на поверхности; резкая гиперемия сосудов синовиального слоя, выраженная сливная лейкоцитарно-плазмацитарная инфильтрация |
3 |
6,12 |
Список литературы Гистопатология тканей кистевого сустава и некоторые клинико-морфологические корреляции у больных с последствиями переломов ладьевидной кости
- Allende B.T. Osteoarthritis of the wrist secondary to non-union of the scaphoid//Int. Orthop. 1988. Vol. 12, No 3. P. 201-211.
- Buijze G.A. Scaphoid fractures: anatomy, diagnosis and treatment: PhD Thesis. Amsterdam: University of Amsterdam. Faculty of Medicine, 2012. 286 p.
- Cone-beam computed tomography: a new low dose, high resolution imaging technique of the wrist, presentation of three cases with technique/J. De Cock, K. Mermuys, J. Goubau, S. van Petegem, B. Houthoofd, J.W. Casselman//Skeletal Radiol. 2012. Vol. 41, No 1. P. 93-96 DOI: 10.1007/s00256-011-1198-z
- Long-term results of fracture of the scaphoid. A follow-up study of more than thirty years/H. Düppe, O. Johnell, G. Lundborg, M. Karlsson, I. Redlund-Johnell//J. Bone Joint Surg. 1994. Vol. 76, No 2. P. 249-252.
- Acute fractures of the scaphoid/J.M. Haisman, R.S. Rohde, A.J. Weiland; American Academy of Orthopaedic Surgeons//J. Bone Joint Surg. Am. 2006. Vol. 88, No 12. P. 2750-2758.
- Vascularized bone graft from the iliac crest for the treatment of nonunion of the proximal part of the scaphoid with an avascular fragment/M. Gabl, C. Reinhart, M. Lutz, G. Bodner, A. Rudisch, H. Hussl, S. Pechlaner//J. Bone Joint Surg. Am. 1999. Vol. 81, No 10. P. 1414-1428.
- Treatment of scaphoid waist nonunions with an avascular proximal pole and carpal collapse. A comparison of two vascularized bone grafts/D.B. Jones Jr., H. Bürger, A.T. Bishop, A.Y. Shin//J. Bone Joint Surg. Am. 2008. Vol. 90, No 12. P. 2616-2625 DOI: 10.2106/JBJS.G.01503
- Watson H.K., Ballet F.L. The SLAC wrist: scapholunate advanced collapse pattern of degenerative arthritis//J. Hand Surg. Am. 1984. Vol. 9, No 3. P. 358-365.
- Hudak P.L., Amadio P.C., Bombardier C. Development of an upper extremity outcome measure: the DASH (disabilities of the arm, shoulder and hand). The Upper Extremity Collaborative Group (UECG)//Am. J. Ind. Med. 1996. Vol. 29, No 6. P. 602-608.
- Traumatic instability of the wrist. Diagnosis, classification, and pathomechanics/R.L. Linscheid, J.H. Dobyns, J.W. Beabout, R.S. Bryan//J. Bone Joint Surg. Am. 1972. Vol. 54, No 8. P. 1612-1632.
- Kinematics of the wrist. I. An experimental study of radial-ulnar deviation and flexion-extension/Y. Youm, R.Y. McMurthy, A.E. Flatt, T.E. Gillespie//J. Bone Joint Surg. Am. 1978. Vol. 60, No 4. P. 423-431.
- Proximal row carpectomy vs four corner fusion for scapholunate (Slac) or scaphoid nonunion advanced collapse (Snac) wrists: a systematic review of outcomes/J.S. Mulford, L.J. Ceulemans, D. Nam, T.S. Axelrod//J. Hand Surg. Eur. Vol. 2009. Vol. 34, No 2. P. 256-263 DOI: 10.1177/1753193408100954
- Mohr W. Arthrosis deformans. In: Spezielle pathologische Anatomie/Eds. W. Doerr, G. Seifert. Berlin, Heidelberg, New York, Tokyo: Springer-Verlag, 1984. Bd. 18/I. S. 257-372.
- Strauch R.J. Scapholunate advanced collapse and scaphoid nonunion advanced collapse arthritis -update on evaluation and treatment//J. Hand Surg. Am. 2011. Vol. 36, No 4. P. 729-735 DOI: 10.1016/j.jhsa.2011.01.018
- Kozin S.H. Incidence, mechanism, and natural history of scaphoid fractures//Hand Clin. 2001. Vol. 17, No 4. P. 515-524.
- Berdia S., Wolfe S.W. Effects of scaphoid fractures on the biomechanics of the wrist//Hand Clin. 2001. Vol. 17, No 4. P. 533-540.
- Use of condition-specific patient-reported outcome measures in clinical trials among patients with wrist osteoarthritis: A systematic review/S.M. McPhail, K.S. Bagraith, M. Schippers, P.J. Wells, A. Hatton//Adv. Orthop. 2012. Vol. 2012, ID 273421 DOI: 10.1155/2012/273421
- Reproducibility of radiographic classification of scapholunate advanced collapse (SLAC) and scaphoid nonunion advanced collapse (SNAC) wrist/K. Vishwanathan, A. Hearnden, S. Talwalkar, M. Hayton, S.R. Murali, I.A. Trail//J. Hand Surg. Eur. Vol. 2013. Vol. 38, No 7. P. 780-787 DOI: 10.1177/1753193413484629
- Development of degenerative changes in the wrist with pseudarthrosis of the scaphoid bone/D. Mirić, M. Bumbasirević, C. Vucković, A. Lesić//Acta Chir. Iugosl. 2005. Vol. 52, No 2. P. 73-76.
- Pillai A., Jain M. Management of clinical fractures of the scaphoid: results of an audit and literature review//Eur. J. Emerg. Med. 2005. Vol. 12, No 2. P. 47-51.


