Гнойные осложнения ампутаций нижних конечностей при минно-взрывной травме
Автор: Пильников С.А., Войновский А.Е., Брижань Л.К., Путинцев С.П.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 1 т.15, 2020 года.
Бесплатный доступ
Количество гнойных осложнений ампутаций нижних конечностей вследствие минно-взрывных ранений (МВР) в последние годы не снижается, развивается у 32,5% пострадавших, что обусловлено выбором нерационального способа первичной ампутации конечности с наложением первичных швов на рану культи, нарушением техники ее исполнения, наличием госпитальной инфекции и тяжелой эндогенной интоксикации, нарушенным лимфатическим дренажом и гипоксией тканей культи, нерациональным ведением больных в послеоперационном периоде. Представлен анализ гнойно-септических осложнений ампутационных культей нижних конечностей у 191 пострадавшего с МВР в современных вооруженных конфликтах и принципы хирургического лечения (особенности ампутаций) боевых повреждений нижних конечностей. Цель: Оценить характер и частоту гнойных осложнений ампутационных культей у пострадавших с МВР нижних конечностей. Сравнить результаты различных видов стандартных ампутаций и ампутаций «по типу ПХО». Методы: Проведен анализ выявления и результатов лечения порочных культей и их болезней у 191 пострадавшего, которым выполнены ампутации нижних конечностей на разных уровнях...
Гнойные осложнения культей, нижняя конечность, минно-взрывная травма, ампутация, реампутация
Короткий адрес: https://sciup.org/140249366
IDR: 140249366 | DOI: 10.25881/BPNMSC.2020.15.11.012
Purulent complications of lower limb amputations due to mine blast trauma
The article presents the analysis of the occurrence of purulent-septic complications of amputation stumps of the lower limbs in casualties with mine blast injury (MBI) in contemporary armed conflicts and the principles of surgical treatment (amputation) of combat injuries of the lower extremities. The number of purulent complications of lower limb amputations due to MW in the last years does not decrease and was detected in 32,5% of affected and conditioned by irrational choice of primary amputation with the imposition of the primary seams on the wound of the stump, a violation of the technology of its execution, the presence of nosocomial infection and severe endogenous intoxication, impaired lymph drainage and tissue hypoxia stump, irrational management of patients in the postoperative period. Aim: To assess the nature and frequency of purulent complications of amputation stumps in patients with lower limb MBI. Compare the results of the different types of standard amputations and amputations “according to the type of Primed surgery treatment (PST)”...
Текст научной статьи Гнойные осложнения ампутаций нижних конечностей при минно-взрывной травме
Современные огнестрельные ранения конечностей отличаются не только значительной тяжестью повреждений, но и сложностью, трудоемкостью оказания медицинской помощи, что проявляется высокой частотой осложнений, неудовлетворительных анатомических, и особенно, функциональных исходов лечения.
Виды и причины осложнений лечения МВР
Частота ранений нижних конечностей при минновзрывной травме (МВТ) на Северном Кавказе из всего числа травм других локализаций составила — 45,6% [1], среди которых в 20–25% — взрывные отрывы их сегментов. Летальность таких пострадавших составляет от 3,6% до 32,4%, а при генерализации инфекции — 56% [2].
Клинический опыт свидетельствует, что, главным препятствием на пути успешного лечения огнестрельных ранений конечностей являются первичные и вторичные гнойные осложнения. При боевой хирургической патологии они наблюдаются уже на 2–4 сутки и достигают максимума к концу первой недели с момента ранения. Трудности в определении возможного развития вторич-

ного некроза тканей конечности существенно затрудняет хирургическую тактику.
Дальнейшее усовершенствование выбора уровня ампутации, методики и техники ее выполнения позволяет значительно уменьшить количество гнойных осложнений культей нижних конечностей.
Число гнойных осложнений ампутаций нижних конечностей вследствие МВР в последние годы не снижается и развивается у 32,5% пострадавших, что обусловлено выбором нерационального способа первичной ампутации конечности с наложением первичных швов на рану культи, нарушением техники ее исполнения, наличием госпитальной инфекции и тяжелой эндогенной интоксикации, нарушенным лимфатическим дренажом и гипоксией тканей культи, нерациональным ведением больных в послеоперационном периоде.
Проведен анализ и результатов лечения порочных культей и их болезней у 191 пострадавшего, которым выполнены ампутации нижних конечностей на разных уровнях. Выполнено 208 ампутаций нижних конечностей (17 раненым ампутированы обе нижние конечности) за 17-летний период (1995–2011 гг.) в ГВКГ ВВ МВД России.
Изучены результаты лечения 91 пострадавших за 6-летний период (1999–2005 гг. — I этап исследования), которым после ампутации конечности накладывались первичные швы на культю; разработана хирургическая тактика при отдельных видах ампутаций и реампутаций, и применена предварительная ампутация конечности в последующий 7-летний период (2006–2012 гг. — II этап исследования) у 100 раненных, по поводу МВР на этапах медицинской эвакуации и в ГВКГ ВВ МВД России.
Разработанное комплексное лечение пациентов включало в себя:
– ампутацию конечности по типу ПХО раны;
– с иссечение только явно нежизнеспособных тканей на уровне, сохраняющем кровообращение культи конечности;
– транспериостальный опил кости по краю сократившихся мышц и усечении нервных стволов;
– раскрытие всех фасциальных футляров на культе, что предопределяло в дальнейшем реконструкцию культи, в том числе реампутацию, профилактику нагноения и ранние реконструктивно-восстановительные операции на культях;
– наложение диагностических разрезов в проксимальных отделах сегмента нижней конечности с интраоперационной биопсией с целью определения жизнеспособности мышечной ткани.
Рану оставляли широко раскрытой. Такой вид операции позволял сохранить максимальную длину культи. В послеоперационном периоде проводили открытое лечение раны культи. Формирующиеся некрозы мягких тканей удаляли путем этапных некрэктомий. После подготовки раны культи, в среднем на 21–28-е сутки, производили реконструктивно-восстановительные операции,
Табл. 1. Характеристика пострадавших с минно-взрывной травмой конечностей
191 раненому произведена ампутация 208 нижних конечностей (17 раненым ампутированы обе нижние конечности). В I группе выполнено 84 стандартные ампутации, 7 — «по типу ПХО». Во II группе 78 ампутаций «по типу ПХО», 22 — стандартные.
В условиях оказания помощи раненым в реальной боевой обстановке трудно создать идеальные условия для четкой систематизации и структуризации пациентов для последующего научного анализа.
На перевязках, повторных операциях проводилась обработка ран пульсирующей струей, ультразвуком, лазером, применялась VAC — терапия.
Результаты исследования и обсуждения.
По нашим данным в структуре санитарных потерь ранения конечностей встречаются в 54% случаях.
Гнойные осложнения наблюдались уже на 2–4 сутки и достигали максимума к концу первой недели с момента ранения. Наиболее частыми осложнениями после ампутации конечности были: некроз кожи и мышц — от 19 до 22,4% (Рис. 1), поверхностное нагноение ран (лигатурные свищи и свищи вследствие инородных тел, расхождение краев раны, лизис аутодермотрансплантата)
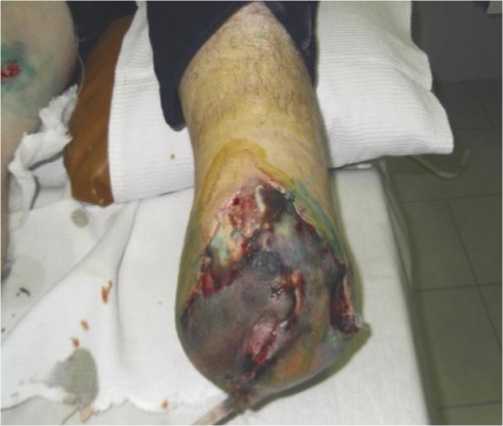
Рис. 1. Некроз кожи культи.

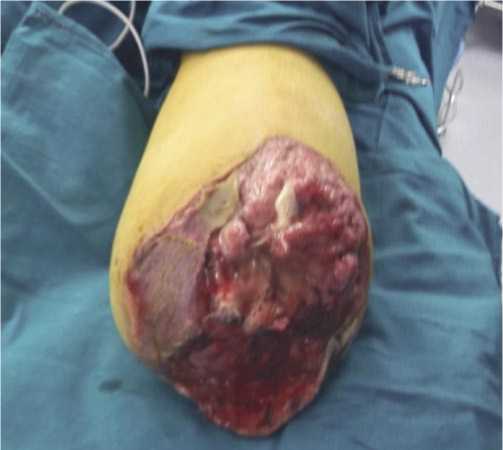
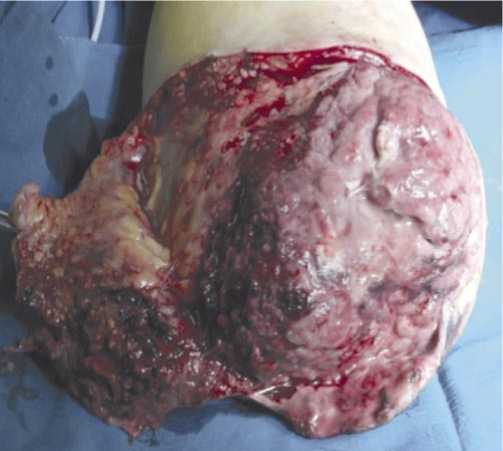
Рис. 3. Глубокое нагноение раны.
Рис. 2. Поверхностное нагноение культи.
(Рис. 2) — от 26 до 36,7%, глубокое нагноение раны (нагноившиеся гематомы и межмышечные абсцессы) (Рис. 3) — от 20 до 24,4%, остеомиелит костной культи (Рис. 4) — в 1,0% и анаэробная инфекция (Рис. 5) — от 5 до 8,2% случаях (табл. 2).
Наиболее ранними и тяжелыми инфекционными осложнениями с высокой летальностью являются быстро прогрессирующие анаэробные инфекции при ранении мягких тканей бедра. Позже преобладают гнойные инфекции с формированием абсцессов раневого канала из-за вовлечения в нагноительный процесс межмышечных гематом.
Распространение инфекции за пределы раневого канала по жировой клетчатке приводит к возникновению флегмон с расплавлением клетчатки и образованием гнойных затеков. Если гнойное воспаление захватывает тонкие соединительнотканные прослойки внутри мышц, возникает гнойный миозит. При этом полости внутримышечных абсцессов напоминают пчелиные соты. Распространение нагноительного процесса по клетчатке, окружающей сосуды, на их стенки, приводит к вторичным тромбофлебитам и тромбоартериитам. Нередко тромбы инфицируются. В этом случае в тромботических
Табл. 2. Местные осложнения у пострадавших с МВТ (%)
|
Характер осложнений |
Количество,% |
|
|
I группа |
II группа |
|
|
Некроз кожи и подкожной клетчатки |
22,4 |
19 |
|
Поверхностное нагноение ран |
36,7 |
26 |
|
Глубокое нагноение ран (нагноившиеся гематомы и межмышечные абсцессы) |
24,4 |
20 |
|
Остеомиелит |
1,0 |
1,0 |
|
Анаэробная инфекция |
8,2 |
5,0 |
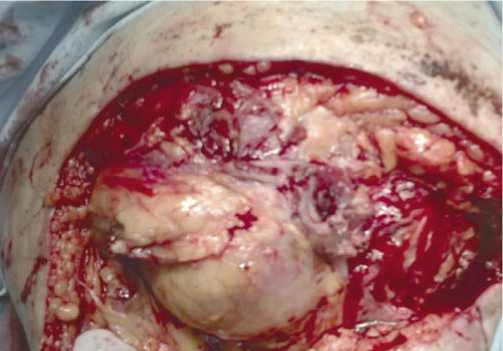
Рис. 4. Остеомиелит культи бедренной кости.
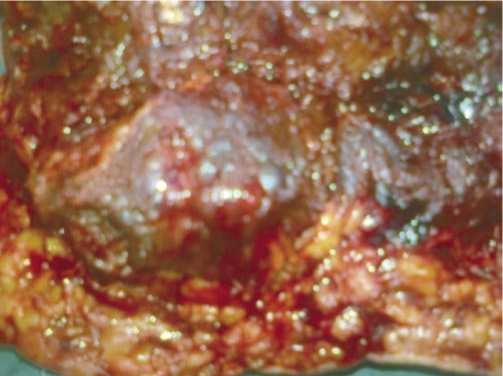
Рис. 5. Анаэробная инфекция раны культи (видны пузырьки воздуха).

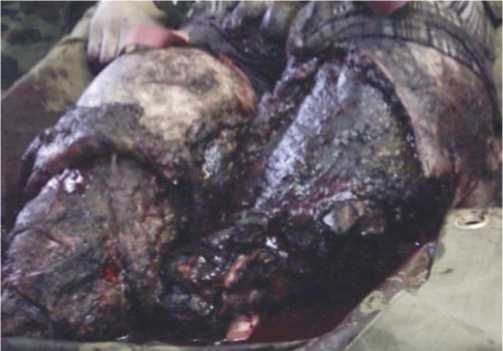
Рис. 6. Засорение раны культей землей при отрывах конечностей.
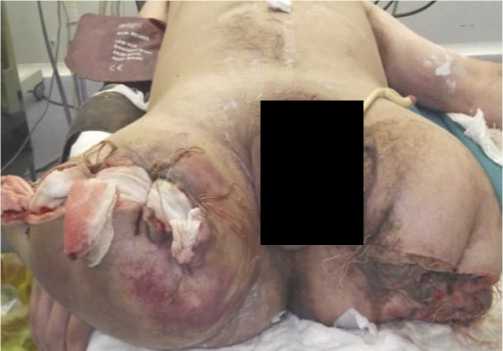
Рис. 7. Пример неполноценно проведенной ампутации обеих бедер при МВТ, с исходом в анаэробный целлюлит, а также отсутствие аэрации раны вследствие наложенных швов и тугой повязки.
массах обнаруживают микробы и большое количество лейкоцитов (септические тромбы). Отдельные участки таких тромбов подвергаются гнойному расплавлению.
Хронический нагноительный процесс в костномышечной ране с секвестрацией и свищами, может приобретать сходство с хроническим гематогенным остеомиелитом. Отличие его состоит в отсутствии распространения гнойного процесса по костному мозгу. Изредка гнойный процесс в костном мозге и гаверсовых каналах приобретает характер быстро прогрессирующей некрофлегмоны костного мозга. Тяжелые нагноительные процессы сопровождают ранения суставов, особенно крупных. Инфицирование сустава обычно происходит при его проникающем ранении, но возможно и при непроникающем, в результате перехода нагноительного процесса с мягких тканей по паравазальным прослойкам капсулы, трещинам костей или гематогенным путем. В зависимости от формы воспалительных изменений суставов различают: серозный (серозно-фибринозный) артрит; гнойный артрит (эмпиему); гнилостный панартрит.
Основными причинами развития хирургической инфекции являлись — травматичность оперативного вмешательства, неадекватное дренирование культи, нарушение техники ампутации, наличие госпитальной инфекции, нарушенный лимфатический дренаж культи, гипоксия тканей культи, наличие тяжелой эндогенной интоксикации, сниженный иммунный статус. Развитию инфекции способствовали: наличие в ране размозженных тканей, девитализированных мышц и других мягких тканей — 15%; длительное (более 2 ч) нарушение кровотока в ране вследствие наложенного жгута, шоковой гипотензии, переохлаждения — 6%; засорение раны землей и др. — 47% (Рис. 6); отсутствие аэрации раны вследствие залипания краев ран, плотной и тугой повязки — 12%; неправильно проведенная хирургическая обработка или поздно проведенная ампутация — 20% (Рис. 7). Чаще высевались: P. aeruginosa, S. aureus, S. epidermidis.
Развитие гнойных осложнений влекло увеличение сроков послеоперационной госпитализации до 50,8±8,2 суток. Летальность составила 6%: в I группе исследования — у 6 (8%) раненых, во II группе — у 4 (4,4%).
Уровень ампутации обычно определяется границей разрушения кости и жизнеспособности мягких тканей. При обширных огнестрельных повреждениях конечностей, когда определены показания к ампутации, ее выполняют как завершающий этап первичной хирургической обработки раны. В то же время, как бы тщательно ни иссекали поврежденные ткани, нельзя иметь полной гарантии, что в послеоперационном периоде в результате локальной гипоксии и развивающегося отека не возникнет вторичный некроз оставшихся тканей.
Хирург, выполняющий ампутацию при минновзрывной травме, решает задачу спасения жизни пострадавшего, а не создания культи, пригодной к протезированию. Кроме того, он не может быть уверен, что выполняет усечение в пределах здоровых тканей, поэтому данное хирургическое пособие при МВТ, как правило, носит предварительный характер, что не исключает обнаружения гнойных осложнений, пороков и болезней культей.
Ошибки в диагностике, лечении гнойной и анаэробной инфекции:
-
I. Диагностические ошибки.
Чаще всего они сводятся к недооценке или неверной трактовке клинических симптомов заболевания, что является причиной позднего оперативного вмешательства.
-
II. Тактические ошибки:
-
1) отказ от ранней и оптимальной по объему хирургической обработки, которая является основой в лечении гнойной и анаэробной инфекции;
-
2) неадекватная хирургическая обработка (неадекватно малые разрезы с добавлением контрапертур-
ных отверстий, неполное иссечение пораженных мягких тканей);
-
3) истинные границы распространения процесса находятся за пределами видимых, поэтому после первой хирургической обработки необходимо постоянно проводить динамическое наблюдение с ревизией ран под общей анестезией;
-
4) использование рутинных (пассивных) методов дренирования;
-
5) неадекватная антибактериальная терапия (моно-антибиотикотерапия без применения производных имидазола);
-
6) игнорирование полноценной интенсивной терапии в коррекции нарушений всех сторон гомеостаза.
-
III. Организационные ошибки:
-
1) пренебрежение правилами профилактики анаэробной инфекции, невыделения группы повышенного риска;
-
2) несвоевременное привлечение для консультации специалистов. Из-за возникших осложнений выполнялись следующие операции: вскрытие гнойных затеков — 76, некрэктомия — 47, фасци-отомия — 38, реампутация — 76, экзартикуляция конечности — 4; ВХО — 69, реконструктивные операции по формированию культи конечности — 24 (таб. 3).
Изучены отдаленные результаты лечения ампутаций нижних конечностей после МВР. Из них болезни культей составили 14 случаев в I группе и 13 — во II. Пороки культей нижних конечностей отмечены в 33 случаях в I и 32 — во II группах.
Проведено сравнение стандартной ампутации и «по типу ПХО». Преимущества ампутации «по типу ПХО»: меньшее количество осложнений; сохранение сустава, что повышает качество жизни и реабилитации пациентов. Недостатки ампутации «по типу ПХО»: технически более сложно выполнимы; требуют высокой квалификации специалиста; увеличивается длительность операции и интраоперационная кровопотеря; приходится прибегать к реампутациям и реконструктивным операциям; формирование кожного рубца на опорной или рабочей поверхности культи.
Табл. 3. Общее количество и виды выполненных операций по поводу гнойных осложнений раненым с МВТ
|
Виды операций |
Количество |
|
|
I группа |
II группа |
|
|
Вскрытие гнойных затеков |
33 |
43 |
|
Некрэктомия |
24 |
23 |
|
Фасциотомия |
20 |
18 |
|
Реампутация |
39 |
37 |
|
Экзартикуляция конечности |
3 |
1 |
Преимущества стандартной ампутации: более проста в выполнении; не приходится прибегать к реампутациям и реконструктивным операциям; возможность закрытия опила кости мягкими тканями.
Недостатки стандартной ампутации: возникнет вторичный некроз оставшихся тканей, что приводит к образованию в последующем культи резко конической формы, непригодной для протезирования; укорочение культи за счет более высокого уровня ампутации; мало экономна.
Выводы
-
1. Количество раненых с гнойными заболеваниями культей нижних конечностей после МВР достигает 32,5% случаев и обусловлено выбором нерационального способа первичной ампутации конечности с наложением первичных швов на рану культи, нарушением техники ее исполнения, наличием госпитальной инфекции и тяжелой эндогенной интоксикации, нарушенным лимфатическим дренажом и гипоксией тканей культи, нерациональным ведением больных в послеоперационном периоде, а также неполным и несвоевременным проведением диагностических мероприятий.
-
2. Количество порочных культей нижних конечностей у раненых после МВР в последние годы не снижается и выявляется у 39,3%, болезни культей — у 16,3% раненых.
-
3. Применение ампутации нижней конечности «по типу ПХО» раны, раскрытие всех фасциальных футляров на культе; перевязка магистральных сосудов на уровне, сохраняющем кровообращение культи; оставление раны широко открытой; использование диагностических разрезов и биопсии мышечной ткани для проведения экспресс-гистологического исследования с целью оценки жизнеспособности тканей конечности, у раненых с МВР — позволило объективно оценить жизнеспособность тканей на уровне ампутации, уменьшить число реампутаций, количество гнойных осложнений с 32,5% до 13,7%, сроки лечения раненых с 79,5 до 50,8 дней и летальность с 8,0 до 4,4%.
Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).
-
1. Брюсов П.Г., Шаповалов В.М., Артемьев А.А. Боевые повреждения конечностей. — М.: ГЭОТАР-Медиа; 1996. — 128 c. [Bryusov PG, Shapovalov VM, Artem’ev AA. Boevye povrezhdeniya konechnostei. Moscow: GEOTAR-Media; 1996.
-
2. Гуманенко Е.К., Самохвалов И.М., Ефименко Н.А., Трусов А.А. Хирургическая помощь раненым в вооруженном конфликте: проблемы и пути совершенствования // Военно-медицинский журнал. — 2000. — Т.321. — №2 — С. 31–35. [Gumanenko EK, Samokhvalov IM, Efimenko NA, Trusov AA. Khirurgic-heskaya pomoshch’ ranenym v vooruzhennom konflikte: problemy i puti sovershenst-vovaniya. Voen Med Zh. 2000;321(2):31–35. (In Russ).]
-
3. Войновский Е.А., Пильников С.А., Ковалев А.С., и др. Причины пороков и болезней ампутационных культей нижних конечностей после минно-взрывной
травмы // Медицинский вестник МВД. — 2013. — №2 — С. 20–30. [Voinovsky EA, Pilnikov SA, Kovalev AS, et al. Causes of vices and diseases of lower extremities’ amputation stumps after mine-blast trauma. Meditsinskii vestnik MVD. 2013;(2): 20–30. (In Russ).]
-
4. Военно-полевая хирургия локальных войн и вооруженных конфликтов / Под ред. Е.К. Гуманенко, И.М. Самохвалова. — М.: ГЭОТАР-Медиа; 2011. — 672 c. [Voenno-polevaya khirurgiya lokal’nykh voin i vooruzhennykh konfliktov. Ed by E.K. Gumanenko, I.M. Samokhvalov. Moscow: GEOTAR-Media; 2011. 672 p. (In Russ).]
-
5. Антипенко В.С., Бадалов В.И., Бойко Э.В., и др. Военно-полевая хирургия: учебник для медицинских вузов / Под ред. Е.К. Гуманенко. — 2-е изд., изм. и доп. — М.: ГЭОТАР-Медиа; 2008. — 750 с. [Antipenko VS, Badalov VI, Boiko EV, et al. Voenno-polevaya khirurgiya: uchebnik dlya meditsinskikh vuzov. Ed by E.K. Gumanenko. 2nd ed., revised and updated. Moscow: GEOTAR-Media; 2008. 750 p. (In Russ).]
-
6. Ефименко Н.А., Федоров В.Д., Светухин А.М. Анаэробная хирургическая инфекция в чрезвычайных ситуациях // Вестник Российской академии медицинских наук. — 2002. — №10 — С. 50–53. [Efimenko NA, Fedorov VD, Svetukhin AM. Anaerobnaya khirurgicheskaya infektsiya v chrezvychainykh situatsiyakh. Annals of the Russian Academy of Medical Sciences. 2002;(10):50–53. (In Russ).]
-
7. Ковалев А.С., Пильников С.А., Войновский А.Е., и др. Гнойные осложнения ампутаций нижних конечностей вследствие минно-взрывной травмы. В кн.: Сборник научных трудов Международной научно-практической конференции Института хирургии им. А.В. Вишневского Росмедтехнологий. — М.; 2014. — С. 185–187. [Kovalev AS, Pil’nikov SA, Voinovskii AE, et al. Gnoinye oslozhneni-ya amputatsii nizhnikh konechnostei vsledstvie minno-vzryvnoi travmy. In: (Conference proceedings) Mezhdunarodnaya nauchno-prakticheskaya konferentsiya Instituta khirurgii im. A.V. Vishnevskogo Rosmedtekhnologii. Moscow; 2014. pp. 185–187. (In Russ).]
-
8. Минуллин И.П., Рухляда Н.В., Полушин Ю.С. Лечение взрывных поражений на догоспитальном этапе // Скорая медицинская помощь. — 2000. — Т.1. — №1 – С. 6–15. [Minullin IP, Rukhlyada NV, Polushin YuS. Pre-hospital treatment of lesions received after the explosions. Skoraya meditsinskaya pomoshch’. 2000;1 (1):6–15. (In Russ).]
128 p. (In Russ).]
Список литературы Гнойные осложнения ампутаций нижних конечностей при минно-взрывной травме
- Брюсов П.Г., Шаповалов В.М., Артемьев А.А. Боевые повреждения конечностей. - М.: ГЭОТАР-Медиа; 1996. - 128 c.
- Bryusov PG, Shapovalov VM, Artem'ev AA. Boevye povrezhdeniya konechnostei. Moscow: GEOTAR-Media; 1996. 128 p. (In Russ).
- Гуманенко Е.К., Самохвалов И.М., Ефименко Н.А., Трусов А.А. Хирургическая помощь раненым в вооруженном конфликте: проблемы и пути совершенствования // Военно-медицинский журнал. - 2000. - Т.321. - №2 - С. 31-35.
- Gumanenko EK, Samokhvalov IM, Efimenko NA, Trusov AA. Khirurgicheskaya pomoshch' ranenym v vooruzhennom konflikte: problemy i puti sovershenstvovaniya. Voen Med Zh.2000;321(2):31-35. (In Russ).
- Войновский Е.А., Пильников С.А., Ковалев А.С., и др. Причины пороков и болезней ампутационных культей нижних конечностей после минно-взрывной травмы // Медицинский вестник МВД. - 2013. - №2 - С. 20-30.
- Voinovsky EA, Pilnikov SA, Kovalev AS, et al. Causes of vices and diseases of lower extremities' amputation stumps after mine-blast trauma. Meditsinskii vestnik MVD. 2013;(2):20-30. (In Russ).
- Военно-полевая хирургия локальных войн и вооруженных конфликтов / Под ред. Е.К. Гуманенко, И.М. Самохвалова. - М.: ГЭОТАР-Медиа; 2011. - 672 c.
- Voenno-polevaya khirurgiya lokal'nykh voin i vooruzhennykh konfliktov. Ed by E.K. Gumanenko, I.M. Samokhvalov. Moscow: GEOTAR-Media; 2011. 672 p. (In Russ).
- Антипенко В.С., Бадалов В.И., Бойко Э.В., и др. Военно-полевая хирургия: учебник для медицинских вузов / Под ред. Е.К. Гуманенко. - 2-е изд., изм. и доп. - М.: ГЭОТАР-Медиа; 2008. - 750 с.
- Antipenko VS, Badalov VI, Boiko EV, et al. Voenno-polevaya khirurgiya: uchebnik dlya meditsinskikh vuzov.Ed by E.K. Gumanenko. 2nd ed., revised and updated. Moscow: GEOTAR-Media; 2008. 750 p. (In Russ).
- Ефименко Н.А., Федоров В.Д., Светухин А.М. Анаэробная хирургическая инфекция в чрезвычайных ситуациях // Вестник Российской академии медицинских наук. - 2002. - №10 - С. 50-53.
- Efimenko NA, Fedorov VD, Svetukhin AM. Anaerobnaya khirurgicheskaya infektsiya v chrezvychainykh situatsiyakh. Annals of the Russian Academy of Medical Sciences. 2002;(10):50-53. (In Russ).
- Ковалев А.С., Пильников С.А., Войновский А.Е., и др. Гнойные осложнения ампутаций нижних конечностей вследствие минно-взрывной травмы. В кн.: Сборник научных трудов Международной научно-практической конференции Института хирургии им. А.В. Вишневского Росмедтехнологий. - М.; 2014. - С. 185-187.
- Kovalev AS, Pil'nikov SA, Voinovskii AE, et al. Gnoinye oslozhneniya amputatsii nizhnikh konechnostei vsledstvie minno-vzryvnoi travmy. In: (Conference proceedings) Mezhdunarodnaya nauchno-prakticheskaya konferentsiya Instituta khirurgii im. A.V. Vishnevskogo Rosmedtekhnologii. Moscow; 2014. pp. 185-187. (In Russ).
- Минуллин И.П., Рухляда Н.В., Полушин Ю.С. Лечение взрывных поражений на догоспитальном этапе // Скорая медицинская помощь. - 2000. - Т.1. - №1 - С. 6-15.
- Minullin IP, Rukhlyada NV, Polushin YuS. Pre-hospital treatment of lesions received after the explosions. Skoraya meditsinskaya pomoshch'. 2000;1(1):6-15. (In Russ).


