Госпитальная грибковая пневмония у детей, перенесших полихимиотерапию
Автор: Сотников А.В., Поляков В.Г., Салтанов А.И.
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Клинические исследования
Статья в выпуске: 5 (59), 2013 года.
Бесплатный доступ
У онкологических больных инфекционные осложнения являются главной причиной летальности. Грибковая инфекция, занимая одно из ключевых мест в развитии септических осложнений при проведении химиотерапии, встречается в 20–70 %, летальность достигает 40 % случаев. В исследовании проведена оценка эффективности противогрибковых препаратов у детей, перенесших полихимиотерапию
Грибковая инфекция, инфекционные осложнения, пневмония, нозокомиальная инфекция
Короткий адрес: https://sciup.org/14056360
IDR: 14056360 | УДК: 616-006-08-06-053.2:615.28:616.24-002-02
Hospital-acquired fungal pneumoniain children who underwent polychemotherapy
Infectious complications are the leading cause of death in cancer patients. Fungal infection occurs in 20–70 % of patients undergoing chemotherapy with 40 % mortality rate. The efficacy of antifungal agents has been assessed in children undergoing chemotherapy
Текст научной статьи Госпитальная грибковая пневмония у детей, перенесших полихимиотерапию
У больных с гемобластозами инфекционные осложнения являются главной причиной летальности [2, 6]. К факторам, способствующим развитию грибковой инфекции, относят длительное применение антибактериальных препаратов, нарушения иммунитета, применение кортикостероидов, нейтропению, центральные венозные катетеры. Встречаемость такой инфекции достигает 20 % [9]. По другим данным, грибковые инфекции наблюдаются у 70 % больных с гемобластозами, при этом летальность достигает 40 % [8]. Причины высокой летальности связаны с трудностью ранней диагностики грибковой инфекции и низкой эффективностью терапии генерализованных процессов. Число используемых в лечебной практике противомикотических препаратов невелико, и все они имеют те или иные недостатки (токсичность, узкий спектр действия, высокая стоимость). В течение многих лет проводятся работы по изучению возможности профилактического использования противогрибковых препаратов у пациентов с высоким риском грибковой инфекции.
Одними из основных возбудителей грибковой инфекции у детей с онкологическими заболеваниями после проведенной полихимиотерапии являются грибы рода Candida, наиболее частым представителем которых является Candida albicans. Факторами, способствующими развитию инвазивных кандидозов, являются кортикостероиды, антибиотики широкого спектра действия, мукозиты, длительная нейтропения [4]. Смертность при инвазивных кандидозах достигает 60 % [10]. К группе больных, у которых высок риск развития инфекций, вызванных Candida, и подтверждена необходимость профилактического назначения антимикотиков, относятся пациенты с длительной, глубокой нейтропенией (менее 0,1 × 109/л) и больные после трансплантации гемопоэтических клеток [9].
Значительная роль в развитии грибковой инфекции принадлежит Aspergillus spp., являющейся одной из причин смерти больных с нейтропенией и чаще всего высеваемой у больных с длительной нейтропенией, при использовании глюкокортикоидов или других препаратов, обладающих иммуносупрессией, а также при хронической болезни РТПХ [7]. За возникновение инвазивных аспергиллезов чаще всего ответственны Aspergillus fumigatus и flavus [5]. В профилактике аспергиллезов показана высокая эффективность воздушных фильтров, предотвращающих попадание грибов из окружающей среды к больному. Применение лекарственной профилактики не является общепринятым. Использование интраназального амфотерицина Б уменьшает колонизацию слизистой носа, но не влияет на частоту инвазивных аспергиллезов.
Препаратом, обладающим противоаспергиллез-ным действием, является итроконазол. Препарат эффективно воздействует как на представителей рода Aspergillus , так и на грибы рода Candida . Появление раствора итроконазола значительно увеличивает биодоступность препарата, и в настоящее время он может использоваться для первичной и вторичной профилактики аспергиллеза, кандидозов. В рандомизированном двойном слепом исследовании, проведенном в 1999–2000 гг., сравнивалась эффективность перорального назначения амфотерицина Б и эмульсии итроконазола. Было показано, что в группе больных, получавших итроконазол, количество инвазивных микозов, случаев использования системных противогрибковых препаратов, а также летальность были ниже, чем в группе пациентов, получавших амфотерицин Б [3].
Aspergillus spp. ― «вездесущие» грибы, споры которых могут ингаляционно попадать в дыхательные пути и вызывать опасные для жизни инфекции, преимущественно у людей с иммунодефицитами. Aspergillus spp. часто выделяют из почвы, внутри помещений, включая больницы и др. Болезни легких, вызываемые Aspergillus spp., представлены целым спектром клинических синдромов [12]. Инвазивный аспергиллез легких (ИАЛ) возникает преимущественно у иммунокопрометированных пациентов. Главными факторами риска для ИАЛ являются нейтропения, пересадка гемопоэтических стволовых клеток, длительная и высокодозная кортикостероидная терапия, гемобластозы, цитотоксическая терапия [11]. Аспергиллезная пневмония по своим клиническим признакам может протекать под маской тяжелой бактериальной пневмонии, рака либо гангрены легкого [1].
Целью исследования явилась оценка эффективности противогрибковых препаратов у детей, перенесших полихимиотерапию.
Материал и методы
В рамках данного исследования был проведен анализ частоты возникновения грибковой инфекции у детей с онкологическими заболеваниями после проведенного лечении. В анализ были включены пациенты обоего пола – 46 мальчиков и 31 девочка; медиана возраста – 5 лет. Данные оценивались на основании положительных результатов микробиологических исследований у 77 больных.
При снижении уровня лейкоцитов менее 1,0 × 109/л больных переводили в боксированные палаты, где максимально соблюдался стерильный режим. На время нейтропении из рациона больных исключались фрукты, овощи, молочные продукты. При возникновении фебрильной нейтропении проводили эмпирическую антибактериальную терапию, выполнялось бактериологическое исследование крови, рентгенография или КТ органов грудной клетки. В первой линии антибиотикоте-рапии применялись цефепим или цефтазидим в расчетных дозах согласно возрасту, массе тела ребенка, нередко в комбинации с амикацином в дозе 15 мг/кг/сут. При сохранении признаков инфекции или ее рецидивах проводилась модификация терапии в соответствии с данными микробиологического исследования. С профилактической целью больным назначалась противогрибковая терапия флюконазолом.
При отсутствии микробиологического подтверждения инфекции к терапии эмпирически добавляли ванкомицин. При неэффективности модифицированной терапии, а также при выявлении микробиологических признаков грибковой инфекции к антибактериальной терапии добавляли каспофунгин или вариконазол. В случае неэффективности данной модифицированной терапии проводили замену антибактериальной терапии на карбопенемы в сочетании с линезолидом, а также при выявлении микробиологических признаков грибковой инфекции к антибактериальной терапии добавляли каспофунгин и/или вариконазол, в некоторых случаях добавляли амфотерицин В.
Статистический анализ полученных данных проводился при помощи пакета Statistica 6, Биостат 2008. Сравнение рядов данных проводилось по критериям Манна–Уитни. Достоверным считалось различие при р<0,05. Данные указываются с 95 % конфиденциальным интервалом.
Результаты и обсуждение
У всех 77 больных, получавших профилактически антибактериальную и противогрибковую терапию, развилась фебрильная нейтропения. Нормализация температуры и исчезновение клинических признаков инфекции не были отмечены
А.В. СОТНИКОВ, В.Г. ПОЛЯКОВ, А.И. САЛТАНОВ
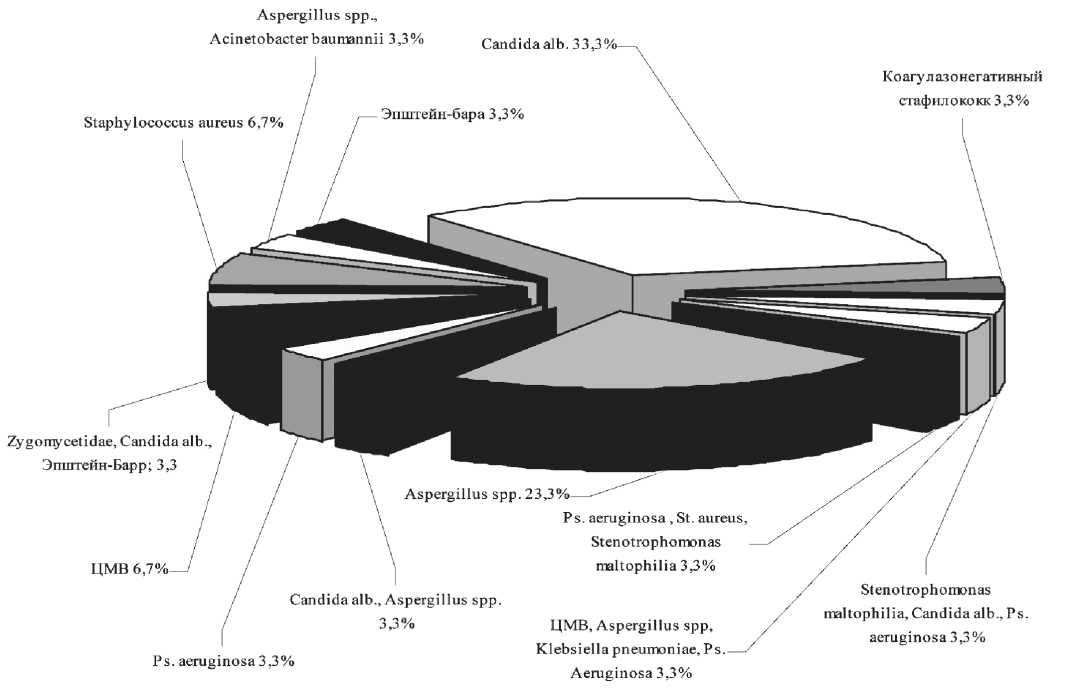
Рис. 1. Варианты сочетания микрофлоры, подтвержденные микробиологическими исследованиями
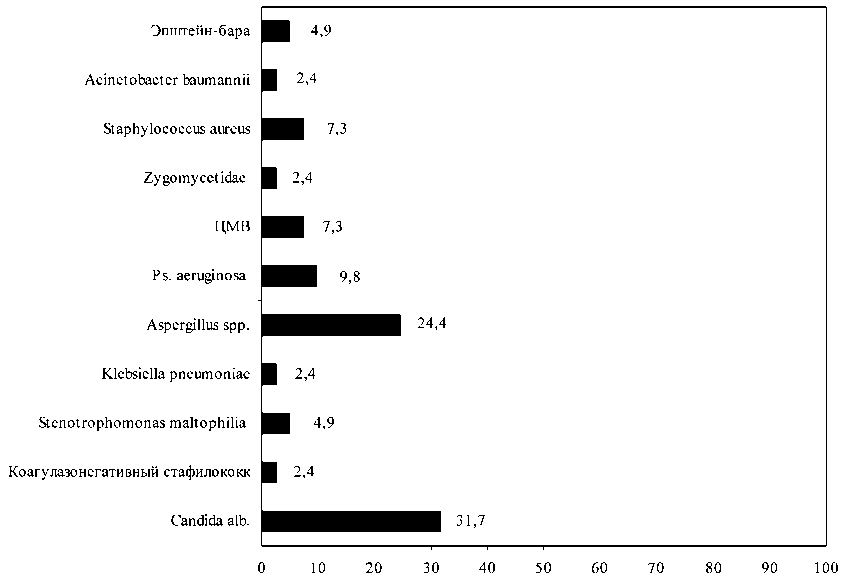
Частота встречаемости, в %
Рис. 2. Частота встречаемости микробной флоры, выявленная у больных с пневмониями
ни у одного пациента, у всех в последующем потребовалась модификация терапии.
Клинически документированная инфекция была отмечена у 30 больных. У них же была подтверждена пневмония рентгенологически либо по данным КТ легких, которая у 7 пациентов сопровождалась глубоким стоматитом, у 13 – мукозитом, у 3 – энте- СИБИРСКИЙ ОНКОЛОГИЧЕСКИЙ ЖУРНАЛ. 2013. № 5 (59)
роколитом. У 4 из них отмечено сочетание мукозита и энтероколита, а у 3 – стоматита и энтероколита. Бактериальный характер поражения легких выявлен у 5 детей, грибковый – у 18, сочетание бактериального поражения с грибковой инвазией – у 4, с цитомегаловирусной инфекцией – у 3 больных (рис. 1). При микробиологическом исследовании мокроты, полученной у больных с пневмонией, грибы рода Candida alb. были выделены в 10 случаях, Aspergillus spp. – в 7. У остальных больных было сочетание инфекции, в том числе бактериальной и вирусной. Всего грибковая инфекция диагностирована в 22 (73,3 %) наблюдениях (рис. 2).
Флюконазол с целью профилактики получали 30 больных. Фебрильная нейтропения была отмечена у всех больных на этапах лечения. Антибио-тикотерапия первой линии не была эффективна. У этих же больных возникли повторные эпизоды фебрильной нейтропении, в которых модификация антибактериальной терапии оказалась неэффективной. Клинически документированная инфекция зафиксирована в 30 случаях.
Несмотря на проводимое лечение, состояние пациентов ухудшалось, как и описывалось ранее, диагностирована пневмония в сочетании с мукозитом, стоматитом, энтероколитом. Учитывая стремительно нарастающую клинику дыхательной недостаточности, произведена смена антибактериальной и противогрибковой терапии. Карбопенемы в сочетании с ванкомицином либо линезолидом получали все пациенты. Вариконазол был назначен 22 больным. Фебрильная нейтропения отмечалась у 9 больных, эффект от антибиотикотерапии первой линии отмечался у 9 пациентов. В 13 случаях возникли повторные эпизоды фебрильной нейтропении, при которых модификация антибактериальной терапии оказалась неэффективной. В дальнейшем ухудшение состояния привело к смерти 9 пациентов.
Каспофунгин получали 8 пациентов, в сочетании с модифицированной антибактериальной терапией. У 5 пациентов наблюдалось ухудшение состояния как клинически, так рентгенологически, что в дальнейшем привело к смерти 3 больных.
У 6 больных с неэффективной терапией при микробиологическом исследовании выявлена сохраняющаяся грибковая инфекция, что потребовало сочетанной терапии, включающей каспофунгин и вариконазол. Амфотерицин Б был назначен в 6 случаях. У 2 больных его назначение оказалось неэффективным и, несмотря на продолжающуюся терапию, отмечалось ухудшение состояния, которое привело к смерти пациентов.
Все три препарата хорошо переносились. Из побочных действий можно отметить умеренную тошноту, не потребовавшую отмены препарата, у 4 пациентов, получавших вариконазол.
Таким образом, в исследовании выявлена значительная роль грибковой инфекции в развитии пневмонии. Вероятно, это связано с множеством факторов, одновременно влияющих на развитие последней. В первую очередь к ним относятся высокодозные курсы полихимиотерапии, неоднократные курсы антибактериальной терапии, длительные периоды аплазии костного мозга, нередко вынужденное применение кортикостероидов, возможно, несвоевременная диагностика инфекции. Летальность у пациентов с грибковой инфекцией остается значительной и достигает 60 %.


