Характер течения плоскоклеточных карцином головы и шеи в зависимости от морфологических особенностей исходной опухоли
Автор: Бычков В.А., Бондарь Л.Н., Чойнзонов Е.Л., Перельмутер В.М.
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Клинические исследования
Статья в выпуске: 2 т.16, 2017 года.
Бесплатный доступ
Цель исследования - анализ ассоциации 5 типов клеточных структур плоскоклеточных карцином головы и шеи с основными клинико-мофологическими характеристиками злокачественного новообразования. Материал и методы. У74 пациентов проводилась оценка основных клинических характеристик опухолевого заболевания и морфологических особенностей строения исходной опухоли. Результаты. У пациентов с метастатическим поражением лимфоузлов шеи в первичной опухоли чаще встречались одиночно расположенные опухолевые клетки и структуры, образованные полиморфными клетками, в сравнении с пациентами с интактными лимфоузлами. Кроме того, выраженность воспалительной реакции в первой группе была значимо ниже. Заключение. Учет морфологической гетерогенности опухоли позволяет делать предположение о характере течения плоскоклеточных карцином головы и шеи.
Внутриопухолевая гетерогенность, морфология, лимфогенное метастазирование, опухоли головы и шеи, воспаление
Короткий адрес: https://sciup.org/140254103
IDR: 140254103 | УДК: 617.51/.53-006.61-036.1-092 | DOI: 10.21294/18144861-2017-16-2-20-26
Head and neck squamous cell carcinoma depending on the morphological characteristics of the primary tumor
Objective: to analyze the association of 5 types of cellular structures of squamous cell carcinoma with major clinical and morphological tumor characteristics. Material and methods. The main clinical and morphological characteristics of the primary tumor were assessed in 74 patients. Results. Single tumor cells and structures formed by polymorphic cells were observed in primary tumor more often in the patients with metastatic lymph nodes than in patients with intact lymph nodes. Furthermore, inflammatory reaction in the patients with metastatic lymph nodes was significantly lower than in the patients with intact lymph nodes. Conclusion. Morphological heterogeneity of the tumor allows us to suggest the clinical course of the head and neck squamous cell carcinoma.
Текст научной статьи Характер течения плоскоклеточных карцином головы и шеи в зависимости от морфологических особенностей исходной опухоли
Плоскоклеточная карцинома – одна из наиболее часто встречающихся опухолей слизистой оболочки органов головы и шеи, находящаяся на 6-м месте в общемировой структуре онкологической патологии, в год регистрируется около 500 000 новых случаев [1–4]. У 40–60 % пациентов в первые два года после оперативного вмешательства возникают рецидивы, у 20 % – метастазы в регионарные лимфоузлы и гематогенные метастазы в легкие, кости и печень [5–7]. В последнее время наблюдаются определенные успехи в лечении больных со злокачественными опухолями головы и шеи, однако уровень общей 5-летней выживаемости не превышает 50 % [8].
Основными факторами злокачественности являются два взаимосвязанных процесса: инвазия опухоли в окружающие ткани и его метастатический потенциал. В соответствии с рекомендациями ВОЗ (2005) плоскоклеточный рак головы и шеи делят на высоко-, умеренно- и низкодифференцированные опухоли. Показано, что низкодифференцированный рак метастази- рует чаще и является неблагоприятным прогностическим фактором [9, 10]. Зачастую оценка степени дифференцировки вызывает затруднения, поскольку в части случаев наблюдается сочетание клеточных структур высокой и низкой дифференцировки. Для решения проблемы морфологической гетерогенности было предложено каждую опухоль оценивать по наличию устойчивых клеточных образований: структуры с ороговением (I тип), с клетками базалоидного и шиповатого типов без ороговения (II тип), с клетками базалоидного типа (III тип), структуры с выраженным клеточным полиморфизмом (IV тип) и одиночные опухолевые клетки (V тип) [11]. Структуры I и II типа являлись высокодифференцированными, в то время как структуры III, IV и V типов рассматривались как низкодифференцированные, причем отмечается уменьшение степени дифференцировки от структуры III типа к структуре V типа. Каждая опухоль характеризовалась собственным набором структур разной степени дифференцировки.
Целью исследования явилась оценка ассоциации 5 типов структур с основными клинико-мофо-логическими характеристиками плоскоклеточных карцином головы и шеи.
Материал и методы
Материалом исследования служили срезы опухоли от 74 пациентов с плоскоклеточным раком головы и шеи T1-4N0- 3 M0 стадии различных локализаций (табл. 1), получавших лечение в НИИ онкологии Томского НИМЦ в 2007–16 гг. Поражение гортани диагностировано у 19 (25,7 %) пациентов, языка – у 18 (24,3 %), нижней губы – у 13 (17,6 %), дна полости рта – у 7 (9,5 %), ротоглотки – у 6 (8,1 %), гортаноглотки – у 5 (6,8 %), по 2 (2,7 %) больных было с опухолями щеки и альвеолярного отростка верхней и нижней челюсти. Во всех случаях диагноз верифицирован морфологически. Никто из пациентов специфического лечения до взятия образцов опухоли не получал. Исследование проходило в соответствии с Хельсинкской Декларацией 1964 г. (исправленной в 1975 и 1983 гг.) и с разрешения локального этического комитета института, все пациенты подписали информированное согласие на исследование.
Сбор и анализ клинико-морфологических данных были осуществлены по данным канцер-регистра, базы данных отделения патанатомии и цитологии НИИ онкологии Томского НИМЦ, а также по данным амбулаторных карт. Были изучены следующие параметры: пол, распространенность опухоли (критерий T по классификации TNM), наличие и количество метастатически пораженных региональных лимфоузлов (критерий N по классификации TNM), ороговение опухоли, наличие инвазии в подлежащие структуры.
Выраженность воспалительного инфильтрата оценивалась в процентах от площади стромы, инфильтрированной лимфоцитами, согласно рекомендациям Международной рабочей группы [12]. Анализ морфологической гетерогенности плоскоклеточных карцином проводился методом световой микроскопии на препаратах, окрашенных гематоксилином и эозином.
таблица 1
характеристика клинического материала
|
Параметр Число больных (n=74) |
|
|
Пол |
|
|
Мужчины |
48 (64,8 %) |
|
Женщины |
26 (35,2 %) |
|
Критерий Т |
|
|
Т 1 |
4 (5,4 %) |
|
Т2 |
11 (14,9 %) |
|
Т3 |
38 (51,4 %) |
|
Т4 |
21 (28,4 %) |
|
Критерий N |
|
|
N |
43 (58,1 %) |
|
N |
31 (41,9 %) |
|
Количество пораженных лимфоузлов |
|
|
0 |
43 (58,1 %) |
|
1 |
9 (12,2 %) |
|
2 |
12 (16,2 %) |
|
3 |
6 (8,1 %) |
|
4 и > |
4 (5,4 %) |
|
Степень дифференцировки опухоли |
|
|
Высокая |
15 (20,9 %) |
|
Умеренная |
47 (63,5 %) |
|
Низкая |
12 (16,2 %) |
|
Ороговение |
|
|
Нет |
17 (22,9 %) |
|
Есть |
57 (77,1 %) |
|
Инвазия окружающих структур |
|
|
Нет |
55 (74,3 %) |
|
Есть |
19 (25,7 %) |
Для проверки статистически значимой разницы результатов в исследуемых группах использовались корреляционный анализ Спирмена и непараметрические критерии Фишера, Манна – Уитни и Краскела – Уоллиса при помощи программы Statistica 7.0.
Результаты и обсуждение
На рис. 1 представлена частота встречаемости различных типов структур у больных, включенных в исследование. Практически в каждой опу-
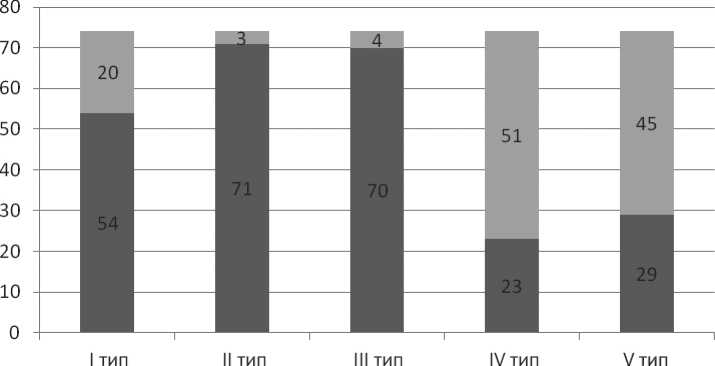
■ Наличие структуры ■ Отсутствие структуры
Рис. 1. Количество случаев с наличием различных типов структур в плоскоклеточных карциномах
таблица 2
ассоциация 5 типов клеточных структур с клинико-морфологическими характеристиками опухоли
При этом наблюдается корреляция наличия в конкретной опухоли высокодифференцированных структур I и II типов (R=0,34; p=0,0032), а также низкодифференцированных структур IV и V типов (R=0,36; p=0,0018). Корреляция между наличием структур I и II типов, с одной стороны, и IV и V типов - с другой отсутствовала. Эти данные свидетельствуют о том, что часть структур I типа неизбежно становятся структурами II типа, а структуры IV типа – структурами V типа. В то же время дедифференцировка клеточных элементов не является линейной и обязательной. Видимо, поэтому отсутствует корреляция между наличием высоко- и низкодифференцированных структур. В то же время структуры IV типа обнаруживались чаще в ороговевающих опухолях, чем в неороговевающих. Не исключено, что в структурах I типа скорее происходят изменения, обусловливающие клеточный полиморфизм. Этот вопрос требует дальнейшего изучения.
В табл. 2 приведены частоты встречаемости изучаемых структур в зависимости от основных клинико-морфологических характеристик опухоли. У пациентов с более распространенным процессом (T3–4) структуры IV типа наблюдаются значимо чаще. Кроме того, обращает на себя внимание выраженная ассоциация наличия в опухоли структур IV и V типов с поражением лимфоузлов метастазами: такие опухоли метастазируют в среднем в 2 раза чаще. Следует отметить, что наличие в опухолях структур III типа, которые рассматриваются как признак низкой дифференцировки, не связано ни со значениями Т, ни с лимфогенным метастазированием.
По данным литературы, на поздних этапах развития опухоли в результате отбора образуются все более агрессивные клоны клеток. Очень часто процесс образования новых клонов сопровождается снижением их дифференцировки (анаплазией) и повышением пролиферативной активности [13]. Структуры IV типа как раз и представлены низкодифференцированными высокополиморфными опухолевыми клетками.
При выраженной анаплазии могут утрачиваться черты эпителиальных клеток, и опухолевая клетка приобретает вид мезенхимальной. Такой процесс был назван эпителиально-мезенхимальным переходом, при этом происходит потеря контактов с соседними клетками, трансформированная опухолевая клетка обосабливается и приобретает способность к локомоции и диссеминации по организму [14–16].
Циркулирующие опухолевые клетки (ЦОК) в кровеносных и лимфатических сосудах могут быть представлены либо одиночными клетками, либо в виде кластеров, причем последним приписывают таблица 3
Уровень воспалительной инфильтрации в опухоли в зависимости от клинико-морфологических характеристик и наличия определенных типов структур
Еще одним важным аспектом работы было определение особенностей ответной реакции иммунной системы у пациентов в зависимости от морфологической гетерогенности опухоли и других характеристик, которая оценивалась по выраженности и типу клеток воспалительного инфильтрата (табл. 2, 3). Примечательно, что уровень воспалительной реакции был сниженным в карциномах с наличием одиночных опухолевых клеток (V тип структур) и у пациентов с поражением регионарных лимфоузлов метастазами. При этом приблизительно в 3/4 случаев инфильтрат был лимфоидным. По данным литературы, основными клетками воспалительного инфильтрата являются лимфоциты (TILs – tumor infiltrating lymphocytes). Снижение уровня TILs в строме карциномы свидетельствует о подавлении местного и системного иммунного ответа, что является неблагоприятным фактором [19, 20]. Большое значение с точки зрения прогрессии опухоли имеет поляризация иммунного ответа либо в сторону Тh1-, либо в сторону Тh2-пути, что определяется набором цитокинов, синтезируемых макрофагами, дендритными клетками и непосредственно лимфоцитами [21, 22]. Тh1 тип иммунного ответа ассоциирован с противоопухолевыми эффектами, Тh2 тип – с опухолевой прогрессией [23, 24].
Обнаруженная в результате исследования связь между наличием дискретных клеток опухоли и меньшей лимфоидной инфильтрацией стромы, с одной стороны, и поражением лимфатических узлов – с другой свидетельствует о значимой роли иммунно-воспалительных реакций в возникновении лимфогенного метастазирования плоскоклеточных карцином. Случаи с наличием дискретных опухолевых клеток и незначительной лимфоидной инфильтрацией стромы можно рассматривать как оптимальные объекты для изучения подробной клеточной и цитокиновой характеристики иммунно-воспалительных реакций, способствующих появлению дискретных опухолевых клеток и их характеристики как эффективных «семян» и других ключевых событий лимфогенного метастазирования.
Заключение
Метастазирование наряду с инвазией в подлежащие ткани является основным фактором злокачественности опухолей, поэтому определение простых признаков неблагоприятного течения онкологического заболевания является чрезвычайно актуальной задачей. Учет морфологической гетерогенности опухолей путем оценки наличия 5 типов морфологических структур дает дополнительную информацию в сравнении с традиционной оценкой степени дифференцировки опухоли. В нашей работе обнаружена выраженная связь наличия одиночно расположенных опухолевых клеток и структур, образованных полиморфными клетками, а также слабо выраженной лимфоидной инфильтрацией стромы, с лимфогенным метастазированием. Эти
Список литературы Характер течения плоскоклеточных карцином головы и шеи в зависимости от морфологических особенностей исходной опухоли
- Stewart B.W., Wild C.P. World Cancer Report 2014. International Agency for Research on Cancer. 2014; 953
- Siegel R.L., Miller K.D., Jemal A. Cancer statistics 2015. CACancer J Clin. 2015 Jan-Feb; 65 (1): 5-29. DOI: 10.3322/caac.21254
- Писарева Л.Ф., Чойнзонов Е.Л., Турина И.Н., Одинцова И.Н., Шойхет Я.Н., Лазарев А.Ф., Юдин С.В., Косых Н.Э. Онкоэпидемиологические исследования в регионе Сибири и Дальнего Востока. Дальневосточный медицинский журнал. 2005; 1: 51-55
- Тахауов Р.М., Чойнзонов Е.Л., Писарева Л.Ф., Карпов А.Б., Одинцова И.Н. Заболеваемость злокачественными новообразованиями населения Томской области. Здравоохранение Российской Федерации. 2003; 2: 30-32
- Grandis J.R., Pietenpol J.A., Greenberger J.S., Pelroy R.A., Mohla S. Head and neck cancer: meeting summary and research opportunities. Cancer Res. 2004 Nov 1; 64 (21): 8126-9


