Химиолучевая терапия больных раком слизистой оболочки полости рта с использованием гиперфракционирования дозы облучения
Автор: Раджапова Мария Уруновна, Гулидов Игорь Александрович, Севрюков Феликс Евгеньевич, Мардынский Юрий Станиславович, Панасейкин Юрий Александрович, Семенов Алексей Владимирович, Иванов Сергей Анатольевич, Каприн Андрей Дмитриевич
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Клинические исследования
Статья в выпуске: 2 т.20, 2021 года.
Бесплатный доступ
Цель исследования - оценка эффективности и токсичности одновременной химиолучевой терапии больных раком слизистой оболочки полости рта с использованием ускоренного гиперфракционирования дозы облучения. Материал и методы. Клинические наблюдения представлены 79 пациентами, проходившими лучевую терапию на облучательных установках «Терабалт» в режиме ускоренного гиперфракционирования с одновременным проведением 2 циклов полихимиотерапии по схеме PF. Дневная доза 2,5 Гр была разделена на две фракции: 1,0 Гр и 1,5 Гр, которые подводились с 5-6-часовым интервалом ежедневно 5 раз в нед до суммарной очаговой дозы 60,0 Гр и 50,0 Гр на зоны высокого и низкого риска соответственно. Результаты. Полная регрессия, частичная регрессия, стабилизация выявлены в 63,3 %, 35,4 %, 1,3 % случаев соответственно. Пятилетняя общая и безрецидивная выживаемость в целом в группе составила 54,5 % и 50,4 % соответственно. В подгруппе больных со стадиями опухоли T3-4 пятилетняя общая выживаемость составила 50,8 %, безрецидивная - 47,2 %. Тяжелые мукозиты (III степени) выявлены у 36,7 % больных. В зоне облучения на кожных покровах у 85 % пациентов отмечались лучевые реакции, которые были оценены как кожная токсичность первой степени. Остеорадионекрозы нижней челюсти развились в 8,9 % случаев. Все пациенты, включенные в исследование, завершили запланированный курс химиолучевого лечения. Заключение. Одновременная химиолучевая терапия с ускоренным гиперфракционированием дозы облучения 1,0 Гр + 1,5 Гр может рассматриваться как эффективный вариант противоопухолевой терапии при выборе оптимальной тактики лечения больных раком органов полости рта при наличии противопоказаний к хирургическому вмешательству.
Химиолучевая терапия, рак полости рта, гиперфракционирование, выживаемость, токсичность
Короткий адрес: https://sciup.org/140254426
IDR: 140254426 | УДК: 616.31-006.6-08:615.28+615.849.1 | DOI: 10.21294/1814-4861-2021-20-2-29-36
Chemoradiotherapy for oral cancer using hyperfractionated radiation schedule
Purpose: to assess the efficacy and toxicity of concurrent chemoradiotherapy with accelerated hyperfractiona-tion in the treatment of oral cancer. Material and Methods. A total of 79 patients with oral cancer were enrolled in this study. Accelerated hyperfractionated radiation therapy was administered using terabalt unit concurrently with two cycles of PF chemotherapy. The daily dose of 2.5 Gy was divided into two fractions of 1.0 Gy and 1.5 Gy which were delivered to high- and low-risk areas with 5-6-hour-interval between each treatment, 5 days per week to a total dose of 60.0 Gy and 50.0 Gy, respectively. Results. Complete response, partial response and stable disease were achieved in 63.3 %, 35.4 % and 1.3 % of cases, respectively. The five-year overall and relapse-free survival rates for the entire group of patients were 54.5 % and 50.4 %, respectively. In the subgroup of patients with T3-4 stage tumors, the five-year overall survival rate was 50.8 %, and the five-year relapse-free survival rate was 47.2 %. Severe oral mucositis (grade 3) was noted in 36.7 % of patients. Grade 1 dermal toxicity was observed in 85 % of patients who experienced radiation-induced skin reactions. In 8.9 % of patients, osteoradionecrosis of the mandible occurred. All the patients included in the study completed the course of chemoradiotherapy as planned. Conclusion. Concurrent chemoradiotherapy with accelerated hyperfractionation (1.0 Gy + 1.5 Gy) appears to be an effective treatment option for oral cavity cancer patients in whom surgery is contraindicated.
Текст научной статьи Химиолучевая терапия больных раком слизистой оболочки полости рта с использованием гиперфракционирования дозы облучения
Рак слизистой оболочки органов полости рта диагностируется во всем мире примерно у 350 000 пациентов ежегодно и составляет 5 % от всех злокачественных новообразований, выявленных в Европе и США [1]. В России за последнее десятилетие отмечается тенденция к увеличению заболеваемости данной патологией. Так, абсолютное число впервые установленных диагнозов в 2008 и 2018 гг. составило 6 942 и 9 739 случаев соответственно. При этом наблюдается увеличение частоты заболевания у молодых людей, у лиц с низким уровнем риска и у некурящих [2].
Первичной терапией рака органов полости рта является хирургическое лечение с последующей адъювантной терапией (лучевое лечение, системная терапия) при наличии неблагоприятных факторов риска локорегионарного рецидива [3]. Однако у части больных имеются противопоказания к хирургическому лечению в связи с распространенным опухолевым процессом, наличием сопутствующей патологии, а также учитывается предпочтение пациента. В этом случае альтернативным методом является лучевая терапия. На наш взгляд, оптимизация лучевого лечения этой группы больных возможна путем применения нестандартных режимов фракционирования дозы облучения, а также за счет использования современной системной терапии. Метаанализы рандомизированных исследований подтвердили преимущество модифицированных режимов лучевой терапии относительно традиционного фракционирования дозы облучения и химиолу-чевой терапии по сравнению с самостоятельной лучевой терапией плоскоклеточного рака головы и шеи [4–6]. В то же время выбор оптимальных схем нетрадиционного фракционирования лучевого лечения в сочетании с химиотерапией до настоящего времени остается открытым. Поэтому изучение данной проблемы является актуальным. Накопленный в МРНЦ имени А.Ф. Цыба опыт нетрадиционного фракционирования химиолучевой терапии плоскоклеточного рака головы и шеи свидетельствует о перспективности нестандартного облучения при данной патологии с учетом радиобиологических особенностей опухоли [7–9].
Целью исследования явилась оценка эффективности и токсичности лечения рака слизистой оболочки полости рта с использованием одновременной химиолучевой терапии с ускоренным гиперфракционированием дозы облучения.
Материал и методы
Работа выполнена с соблюдением этических принципов проведения научных медицинских исследований. Обязательным условием включения в исследование являлось наличие оформленного информированного согласия.
Таблица/Table
Характеристика пациентов по TNM, стадии и локализации опухоли Characteristics of patients according to the TNM classification, tumor stage and location
|
Показатели/Parameters |
Число больных (n=79)/ Number of patients (n=79) |
|
T2 |
24 (30,4 %) |
|
T3 |
23 (29,1 %) |
|
T4 |
32 (40,5 %) |
|
N0 |
50 (63,3 %) |
|
N1–3 |
29 (36,7 %) |
|
Стадия II/Stage II |
21 (26,6 %) |
|
Стадия III/Stage III |
16 (20,3 %) |
|
Стадия IV/Stage IV |
42 (53,1 %) |
|
Язык/Tongue |
35 (44,3 %) |
|
Дно полости рта/ Floor of the mouth |
36 (45,6 %) |
|
Альвеолярный отросток нижней челюсти, щека/ Mandibular alveolar process, cheek |
8 (10,1 %) |
Клинические наблюдения представлены 79 пациентами с морфологически подтвержденным диагнозом первичного рака слизистой оболочки органов полости рта, которые были включены в проспективное контролируемое исследование (таблица). У всех больных диагностирован плоскоклеточный рак различной степени дифференцировки. Средний возраст пациентов составил 63,1 ± 8,5 года (35–83 года). Определение степени распространенности злокачественного процесса и стадийности опухолевого поражения проводили согласно Международной классификации опухолей по системе TNM (AJCC 7-е изд. 2010 г.). Оценка общего состояния проводилась по шкале Карновского. В исследование были включены пациенты с индексом Карновского не менее 70 баллов.
Всем пациентам проводилась одновременная химиолучевая терапия по радикальной программе. Дистанционная лучевая терапия (ДЛТ) осуществлялась на облучательных установках «Терабалт» с использованием объемного планирования (3D). Топометрическая подготовка пациентов для планирования ДЛТ проводилась на спиральном компьютерном томографе с шагом исследования 5 мм с использованием индивидуальных фиксирующих приспособлений (подголовник, термомаска). Лучевая терапия осуществлялась в режиме ускоренного гиперфракционирования дозы облучения (УГФ). При этом дневная доза 2,5 Гр была разделена на две фракции 1,0 Гр и 1,5 Гр, которые подводились с 5–6-часовым интервалом ежедневно 5 раз в нед до суммарной очаговой дозы 60,0 Гр и 50,0 Гр на зоны высокого и низкого риска соответственно. В схему системной полихимиотерапии (ПХТ) входили два препарата – цисплатин (100 мг/м2) и 5-фторурацил (1000 мг/м2), ПХТ проводили 1 раз в 3 нед.
Вынужденный перерыв в лечении (не более 12 дней) допускался при развитии тяжелых острых лучевых реакций со стороны слизистой оболочки, препятствующих проведению непрерывного курса ДЛТ. Острая токсичность могла спровоцировать обострение сопутствующих соматических заболеваний и привести к ухудшению общего состояния пациента, что также учитывалось при решении вопроса о перерыве. По завершении лечения все больные находились под динамическим наблюдением.
Оценку токсичности терапии осуществляли в соответствии со шкалой EORTC/RTOG. Ответ опухоли оценивали согласно критериям RECIST (версия 1.1, 2009). Статистический анализ данных проводили с использованием программы Statis-tica 10. При анализе количественных показателей рассчитывались среднее значение и стандартное отклонение (М ± SD). Качественные показатели представлены частотами в процентах. Анализ выживаемости осуществляли по методу Каплана – Мейера.
Результаты
После химиолучевой терапии с УГФ полная регрессия, частичная регрессия, стабилизация выявлены у 50 (63,3 %), у 28 (35,4 %) и у 1 (1,3 %) больного соответственно. Индекс Карновского после проведенной терапии оставался в пределах не менее 70 баллов.
Медиана наблюдения за выжившими больными равнялась 65 мес. Общая 1-, 2-, 3-, 4-, 5-летняя выживаемость составила 83,5; 66,4; 57,9; 54,5 и 54,5 % соответственно (рис. 1). Отметим, что в первые два года после лечения выживаемость пациентов резко падает. В последующие годы такого снижения выживаемости не отмечается, и к пятилетнему сроку наблюдения более 50 % больных живы. При анализе безрецидивной выживаемости показано, что на протяжении первого года после лечения практически у 40 % больных развиваются рецидивы, и ее показатель равняется 63,3 %. Далее погодовая безрецидивная 2-, 3-, 4-, 5-летняя выживаемость остается на уровне 55,8; 53,7; 52,1 и 50,4 % соответственно (рис. 2).
Известно, что основную проблему лечения рака полости рта представляют пациенты со стадиями опухоли T3–4. Поэтому нами была проведена оценка общей и безрецидивной выживаемости на протяжении пятилетнего срока наблюдения у этой категории больных. У данной категории больных в первые два года отмечается резкое снижение общей выживаемости – 78,2 % и 57,9 %. В дальнейшем не отмечается столь резкого ее падения, показатели 3-, 4-, 5-летней выживаемости равняются 53,2; 50,8 и 50,8 % соответственно (рис. 3). Мировой опыт показывает, что рецидивы опухоли возникают в
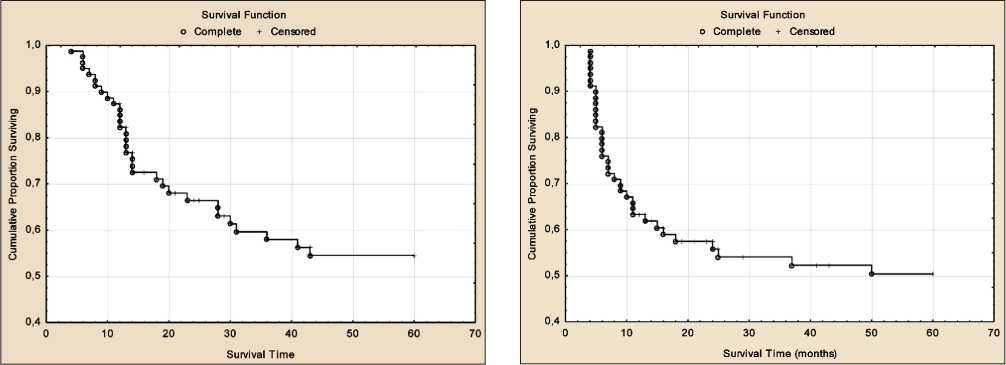
Рис. 1. Кривая общей пятилетней выживаемости по Каплан – Мейеру в целом в группе после химиолучевой терапии в режиме ускоренного гиперфракционирования дозы Fig. 1. Kaplan – Meier curve of the five-year overall survival rates for the entire group of patients after chemoradiotherapy with accelerated hyperfractionation
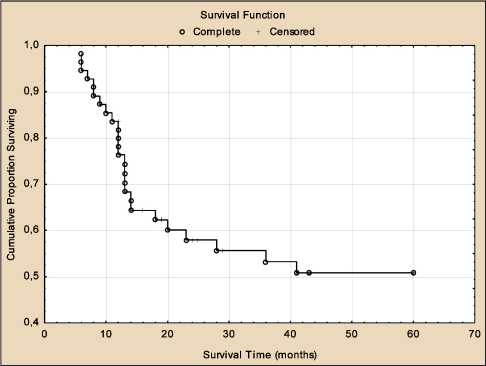
Рис. 3. Кривая общей пятилетней выживаемости больных со стадиями опухоли T3–4 по Каплан – Мейеру после химиолу-чевой терапии в режиме ускоренного гиперфракционирования дозы
Fig. 3. Kaplan – Meier curve of the five-year overall survival rates in patients with T3–4 stage tumors after chemoradiotherapy with accelerated hyperfractionation
основном в первые два года после лечения. В нашем исследовании также отмечается резкий скачок падения безрецидивной выживаемости пациентов в первые два года наблюдения. Так, безрецидивная 1-, 2-, 3-, 4-, 5-летняя выживаемость больных со стадиями опухоли T3–4 составила 56,4, 49,9, 49,9, 47,2 и 47,2 % соответственно (рис. 4).
Ранним токсическим осложнением химиолуче-вой терапии больных раком полости рта являются острые лучевые реакции на слизистых оболочках, развитие которых может препятствовать завершению запланированного курса лучевой терапии. По данным различных авторов, частота возникновения
Рис. 2. Кривая безрецидивной пятилетней выживаемости по Каплан – Мейеру в целом в группе после химиолучевой терапии в режиме ускоренного гиперфракционирования дозы
Fig. 2. Kaplan – Meier curve of the five-year relapse-free survival rates for the entire group of patients after chemoradiotherapy with accelerated hyperfractionation
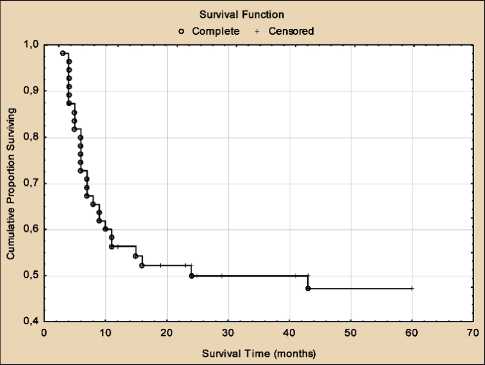
Рис. 4. Кривая безрецидивной пятилетней выживаемости больных со стадиями опухоли T3–4 по Каплан – Мейеру после химиолучевой терапии в режиме ускоренного гиперфракционирования дозы
Fig. 4. Kaplan – Meier curve of the five-year relapse-free survival rates in patients with T3–4 stage tumors after chemoradiotherapy with accelerated hyperfractionation тяжелых мукозитов при данном лечении достигает 70 % [10]. Поэтому оценка этого осложнения являлась первостепенной и проведена у всех пациентов. В процессе химиолучевой терапии с УГФ дозы тяжелые мукозиты (III степени) развились в 29 (36,7 %), II степени – в 50 (63,3 %) случаях. Симптомы мукозита у большинства больных купировались через 3–4 нед после проведенной терапии. У отдельных пациентов для купирования данного осложнения потребовалось более 4 нед. В зоне полей облучения на кожных покровах у большинства пациентов (85 %) отмечались лучевые реакции, которые были оценены как кожная токсичность первой степени. Симптомы данной патологии проходили в течение 3–4 нед. Наиболее серьезным поздним постлучевым повреждением у больных раком органов полости рта являются остеорадионекрозы нижней челюсти, частота которых в нашем исследовании составила 8,9 %.
Обсуждение
Результаты исследования показывают, что одновременная химиолучевая терапия в режиме ускоренного гиперфракционирования дозы 1,0 Гр + 1,5 Гр является эффективным методом лечения больных раком органов полости рта в клинической ситуации, когда в качестве первичной терапии хирургическое лечение невозможно. После проведенной терапии полная и частичная регрессия опухоли наблюдалась у 98,7 % больных. Также достигнут удовлетворительный терапевтический результат. Пятилетняя общая и безрецидивная выживаемость в целом в группе составила 54,5 % и 50,4 % соответственно. В подгруппе больных со стадиями опухоли T3–4 общая 5-летняя выживаемость составила 50,8 %, безрецидивная – 47,2 %.
Следует отметить тот факт, что в литературе представлены противоречивые результаты относительно отдаленной эффективности самостоятельной химиолучевой терапии у данной категории больных. В некоторых ретроспективных исследованиях сообщается об общей пятилетней выживаемости больных раком органов полости рта после химиолучевой терапии в диапазоне 15–33% [11–14]. В то же время есть данные об общей 5-летней выживаемости пациентов с этой патологией после химиолучевого лечения, равной 40 % и 56 % [15, 16]. В отдельных работах приводятся более высокие значения данного показателя – 63,2 % и 65,9 % [17, 18]. Также высокие результаты приведены в одном из исследований, где сообщается об общей пятилетней выживаемости больных раком полости рта после химиолучевой терапии, равной 76 % [19]. Показатели 5-летней безрецидивной выживаемости больных раком полости рта после химиолучевой терапии, по данным различных авторов, варьируют от 22 до 55 % [13, 15, 16]. Большой разброс в показателях отдаленной выживаемости у разных авторов, по-видимому, связан с небольшим количеством наблюдений в ряде исследований, различными лечебными подходами и различным клиническим составом пациентов. Тем не менее все авторы едины во мнении, что первичная химиолучевая терапия является оптимальным методом при выборе тактики лечения больных раком органов полости рта, когда хирургическое вмешательство неприемлемо.
Однако неотъемлемой частью химиолучевого лечения является токсичность в процессе терапии и в отдаленном периоде после нее. Собственный опыт свидетельствует о том, что степень токсичности химиолучевой терапии можно уменьшить путем выбора оптимальных режимов гиперфракционирования дозы облучения [8]. В настоящем исследовании была использована методика облучения с разделением дневной дозы (2,5 Гр) на две фракции – 1,0 Гр и 1,5 Гр с 5–6-часовым интервалом. При использовании данного режима фракционирования дозы переносимость химиолучевой терапии оказалась удовлетворительной. Частота тяжелых мукозитов (III степени) составила 36,7 %, что меньше значений, приводимых другими авторами – 49–67 % [11, 20]. Все пациенты завершили запланированный курс химиолучевого лечения по радикальной программе на фоне терапии сопровождения. Кроме того, УГФ позволяет сократить пребывание пациента в стационаре до 4–5 нед по сравнению со стандартным фракционированием дозы облучения (2 Гр за фракцию, 6–7 нед).
Для больных раком органов полости рта наиболее тяжелым поздним осложнением химио-лучевого лечения являются остеорадионекрозы нижней челюсти [21]. В нашем исследовании данное осложнение возникло в различные сроки после химиолучевой терапии у 8,9 % больных, что потребовало консервативного или хирургического лечения. Рядом авторов сообщается о данном осложнении после химиолучевой терапии рака полости рта в 14–18 % случаях [15, 17, 19], а в одном исследовании частота остеорадионекрозов нижней челюсти составила 20,7 % [18].
Заключение
Одновременная химиолучевая терапия с ускоренным гиперфракционированием дозы облучения 1,0 Гр + 1,5 Гр является лечебной альтернативой для больных раком органов полости рта при наличии противопоказаний к хирургическому вмешательству. Она может рассматриваться как эффективный вариант противоопухолевой терапии при выборе оптимальной тактики лечения определённой группы пациентов с раком органов полости рта. Кроме того, данный метод позволяет сократить пребывание пациента в стационаре до 4–5 нед по сравнению со стандартным фракционированием дозы облучения (2 Гр за фракцию, 6–7 нед).
Данная работа выполнена на базе МРНЦ им. А.Ф. Цыба – филиала ФГБУ «НМИЦ радиологии» Минздрава России, на протяжении многих лет успешно сочетающего в своей работе экспериментальные исследования и их клиническое применение [22–24].
Список литературы Химиолучевая терапия больных раком слизистой оболочки полости рта с использованием гиперфракционирования дозы облучения
- Siegel R.L., Miller K.D., Jemal A. Cancer statistics, 2018. CA Cancer J Clin. 2018 Jan; 68(1): 7-30. https://doi.org/10.3322/caac.21442.
- Kaprin A.D., Starinskii V.V., Petrova G.V. Zlokachestvennye novoobrazovaniya v Rossii v 2019 godu (zabolevaemost' i smertnost'). M., 2019. 250 s.
- National Comprehensive Cancer Network Guidelines. Version 2. 2019. [Internet]. URL: http://www.nccn.org/professionals/physician_gls/pdf/cns.pdf (cited 29.04.2020)
- Lacas B., Bourhis J., Overgaard J., Zhang Q., Grégoire V., Nankivell M., Zackrisson B., Szutkowski Z., Suwiński R., Poulsen M., O’Sullivan B., Corvò R., Laskar S.G., Fallai C., Yamazaki H., Dobrowsky W., Cho K.H., Beadle B., Langendijk J.A., Viegas C.M.P., Hay J., Lotayef M., Parmar M.K.B., Aupérin A., van Herpen C., Maingon P., Trotti A.M., Grau C., Pignon J.P., Blanchard P.; MARCH Collaborative Group. Role of radiotherapy fractionation in head and neck cancers (MARCH): an updated metaanalysis. Lancet Oncol. 2017 Sep; 18(9): 1221-1237. https://doi.org/10.1016/S1470-2045(17)30458-8.
- Blanchard P., Landais C., Lacas B., Petit C., Bourhis J., Pignon J.P. SP-010: Update of the meta-analysis of chemotherapy in head and neck cancer (MACH-NC). Radiother Oncol. 2017; 122(1): 9. https://doi.org/10.1016/S0167-8140(17)30291-8.
- Szturz P., Wouters K., Kiyota N., Tahara M., Prabhash K., Noronha V., Adelstein D., Vermorken J.B. Altered fractionation radiotherapy combined with concurrent low-dose or high-dose cisplatin in head and neck cancer: A systematic review of literature and meta-analysis. Oral Oncol. 2018 Jan; 76: 52-60. https://doi.org/10.1016/j.oraloncology.2017.11.025.
- Kurpeshev O.K., Andreev V.G, Pankratov V.A., Gulidov I.A., Orlova A.V. Konservativnoe termokhimioluchevoe lechenie mestnorasprostranennogo raka gortani. Voprosy onkologii. 2013; 59(5): 571-574.
- Radzhapova M.U., Gulidov I.A., Mardynskii Yu.S., Semin D.Yu. Uskorennoe giperfraktsionirovanie dnevnoi dozy oblucheniya v skheme khimioluchevogo lecheniya bol'nykh rakom rotoglotki i polosti rta. Sibirskii onkologicheskii zhurnal. 2015; 14(4): 19-26.
- Radzhapova M.U., Gulidov I.A., Sevryukov F.E., Gordon K.B., Semenov A.V. Kratkosrochnye rezul'taty khimioluchevoi terapii bol'nykh rakom slizistoi obolochki rotoglotki s ispol'zovaniem uskorennogo gipofraktsionirovaniya dozy oblucheniya. Sibirskii onkologicheskii zhurnal. 2017; 16(6): 18-24. https://doi.org/10.21294/1814-4861-2017-16-6-18-24.
- Anderson C.M., Sonis S.T., Lee C.M., Adkins D., Allen B.G., Sun W., Agarwala S.S., Venigalla M.L., Chen Y., Zhen W., Mould D.R., Holmlund J.T., Brill J.M., Buatti J.M. Phase 1b/2a Trial of the Superoxide Dismutase Mimetic GC4419 to Reduce Chemoradiotherapy-Induced Oral Mucositis in Patients With Oral Cavity or Oropharyngeal Carcinoma. Int J Radiat Oncol Biol Phys. 2018 Feb 1; 100(2): 427-435. https://doi.org/10.1016/j.ijrobp.2017.10.019.
- Sher D.J., Thotakura V., Balboni T.A., Norris C.M.Jr., Haddad R.I., Posner M.R., Lorch J., Goguen L.A., Annino D.J., Tishler R.B. Treatment of oral cavity squamous cell carcinoma with adjuvant or definitive intensitymodulated radiation therapy. Int J Radiat Oncol Biol Phys. 2011 Nov 15; 81(4): e215-22. https://doi.org/10.1016/j.ijrobp.2011.02.023.
- Gore S.M., Crombie A.K., Batstone M.D., Clark J.R. Concurrent chemoradiotherapy compared with surgery and adjuvant radiotherapy for oral cavity squamous cell carcinoma. Head Neck. 2015 Apr; 37(4): 518-23. https://doi.org/10.1002/hed.23626.
- Elbers J.B.W., Al-Mamgani A., Paping D., van den Brekel M.W.M., Jóźwiak K., de Boer J.P., Karakullukcu B., Verheij M., Zuur C.L. Definitive (chemo)radiotherapy is a curative alternative for standard of care in advanced stage squamous cell carcinoma of the oral cavity. Oral Oncol. 2017 Dec; 75: 163-168. https://doi.org/10.1016/j.oraloncology.2017.11.006.
- Tangthongkum M., Kirtsreesakul V., Supanimitjaroenporn P., Leelasawatsuk P. Treatment outcome of advance staged oral cavity cancer: concurrent chemoradiotherapy compared with primary surgery. Eur Arch Otorhinolaryngol. 2017; 274(6): 2567-72. https://doi.org/10.1007/s00405-017-4540-9.
- Cohen E.E., Baru J., Huo D., Haraf D.J., Crowley M., Witt M.E., Blair E.A., Weichselbaum R.R., Rosen F., Vokes E.E., Stenson K. Efficacy and safety of treating T4 oral cavity tumors with primary chemoradiotherapy. Head Neck. 2009 Aug; 31(8): 1013-21. https://doi.org/10.1002/hed.21062.
- McDowell L., Collins M., Kleid S., Rischin D., Corry J. T4 squamous cell carcinoma of the oral tongue without mandibular involvement: surgery or chemoradiotherapy? Oral Surg Oral Med Oral Pathol Oral Radiol. 2014 Feb; 117(2): 163-9. https://doi.org/10.1016/j.oooo.2013.09.005.
- Stenson K.M., Kunnavakkam R., Cohen E.E., Portugal L.D., Blair E., Haraf D.J., Salama J., Vokes E.E. Chemoradiation for patients with advanced oral cavity cancer. Laryngoscope. 2010; 120(1): 93-9. https://doi.org/10.1002/lary.20716.
- Foster C.C., Melotek J.M., Brisson R.J., Seiwert T.Y., Cohen E.E.W., Stenson K.M., Blair E.A., Portugal L., Gooi Z., Agrawal N., Vokes E.E., Haraf D.J. Definitive chemoradiation for locally-advanced oral cavity cancer: A 20-year experience. Oral Oncol. 2018; 80: 16-22. https://doi.org/10.1016/j.oraloncology.2018.03.008.
- Pederson A.W., Salama J.K., Witt M.E., Stenson K.M., Blair E.A., Vokes E.E., Haraf D.J. Concurrent chemotherapy and intensity-modulated radiotherapy for organ preservation of locoregionally advanced oral cavity cancer. Am J Clin Oncol. 2011 Aug; 34(4): 356-61. https://doi.org/10.1097/COC.0b013e3181e8420b.
- Henke M., Alfonsi M., Foa P., Giralt J., Bardet E., Cerezo L., Salzwimmer M., Lizambri R., Emmerson L., Chen M.G., Berger D. Palifermin decreases severe oral mucositis of patients undergoing postoperative radiochemotherapy for head and neck cancer: a randomized, placebocontrolled trial. J Clin Oncol. 2011 Jul; 29(20): 2815-20. https://doi.org/10.1200/JCO.2010.32.4103.
- Owosho A.A., Tsai C.J., Lee R.S., Freymiller H., Kadempour A., Varthis S., Sax A.Z., Rosen E.B., Yom S.K., Randazzo J., Drill E., Riedel E., Patel S., Lee N.Y., Huryn J.M., Estilo C.L. The prevalence and risk factors associated with osteoradionecrosis of the jaw in oral and oropharyngeal cancer patients treated with intensity-modulated radiation therapy (IMRT): The Memorial Sloan Kettering Cancer Center experience. Oral Oncol. 2017 Jan; 64: 44-51. https://doi.org/10.1016/j.oraloncology.2016.11.015.
- Kaprin A.D., Galkin V.N., Zhavoronkov L.P., Ivanov V.K., Ivanov S.A., Romanko Yu.S. Sintez fundamental'nykh i prikladnykh issledovanii osnova obespecheniya vysokogo urovnya nauchnykh rezul'tatov i vnedreniya ikh v meditsinskuyu praktiku. Radiatsiya i risk. 2017; 26(2): 26-40.
- Kaprin A.D., Mardynskii Yu.S., Smirnov V.P., Ivanov S.A., Kostin A.A., Polikhov S.A., Reshetov I.V., Fat'yanova A.S., Denisenko M.V., Epatova T.V., Korenev S.V., Tereshchenko A.V., Filonenko E.V., Gafarov M.M., Romanko Yu.S. K istorii razvitiya luchevoi terapii (chast' I). Biomedical Photonics. 2019; 8(1): 52-62. https://doi.org/10.24931/2413-9432-2019-8-1-52-62.
- Kaprin A.D., Smirnov V.P., Ivanov S.A., Polikhov S.A., Reshetov I.V., Fat'yanova A.S., Babaeva Yu.V., Denisenko M.V., Semenova N.M., Korenev S.V., Tereshchenko A.V., Filonenko E.V., Yuzhakov V.V., Koryakin S.N., Sukhova T.E., Gafarov M.M., Ogdanskaya K.V., Romanko Yu.S. K 115-letiyu otechestvennoi radiologii. Istoriya razvitiya luchevoi terapii: luchevaya diagnostika v MRNTs im. A.F. Tsyba. Biomedical Photonics. 2019; 8(2): 47-50.


