Хирургическая стабилизация плечевого сустава. Результаты пятилетнего опыта
Автор: Тутуров А.О., Кузьмин П.Д., Пиманчев О.В.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 1 т.16, 2021 года.
Бесплатный доступ
Актуальность: повреждения сухожильно-связочного аппарата плечевого сустава относятся к наиболее частым последствиям травм. Это обусловлено сложной биомеханикой, большим объемом движений. Основным осложнением травм области плечевого сустава является его нестабильность, для устранения которой необходимо высокотехнологическое оперативное вмешательство и комплексное послеоперационное реабилитационное ведение. Цель исследования: провести ретроспективный анализ раннего и позднего послеоперационного периода пациентов, перенесших оперативные вмешательства с целью стабилизации плечевого сустава, для оценки проведенного лечения и реабилитации. Материалы и методы: На базе отделения травматологии и ортопедии ФГБУ «НМХЦ им. Н.И. Пирогова» Минздрава России проведено исследование послеоперационного периода пациентов, оперированных по поводу нестабильности плечевого сустава в период 2015-2020 гг. Изучены данные операционных журналов, оценено послеоперационное состояние объема движений плечевого сустава на фоне проведенного оперативного лечения и разработанных персонифицированных реабилитационных протоколов по каждой из выявленных патологий. Оценка проводилась при помощи анкетирования и клинического осмотра пациентов. Результаты: в исследование вошли 476 пациентов, из них мужчин было 361 (75,8%), женщин - 115 (24,2%), средний возраст - 40,5±15,1 лет. Оперативные вмешательства проводились при четко локализованных повреждениях (142) и при множественном повреждении (334) структур плечевого сустава. Наибольшее количество вмешательств проведено по поводу нестабильности 192 операции (29,9±8,8 лет) и 151 операция по поводу разрывов вращательной манжеты (54,2±12,1 лет). В каждом клиническом случае мы составляли индивидуальный план не только оперативного лечения, но и послеоперационной реабилитации, который варьировался по срокам включения новых этапов физических нагрузок в зависимости от интраоперационной хирургической ситуации и анамнеза пациента. Выводы: Пациенты молодого возраста имеют большую вероятность рецидивов нестабильности после первичных вывихов. В противоположность этому пациенты старших возрастных категорий реже страдают от нестабильности, но чаще жалуются на боли в плече. На современном этапе развития хирургии плечевого сустава особо важна ранняя активизация конечности, как мера борьбы с послеоперационными контрактурами и атрофией мышечных групп.
Стабилизация, плечевой сустав, хирургия, реабилитация
Короткий адрес: https://sciup.org/140260086
IDR: 140260086 | DOI: 10.25881/BPNMSC.2021.48.23.007
Surgical stabilization of the shoulder joint. Results of five years’ experience
Relevance: Damages of the tendon-ligamentous apparatus of the shoulder joint are the most common manifestations of injuries. This is because of complex biomechanics and large range of motion. The main complication of shoulder joint injuries is chronic instability, which is difficult to eliminate due to the need for high-tech surgical procedure and a carefully planned rehabilitation protocol. Purpose of the study: to conduct a retrospective analysis of the early and late postoperative period of patients, who underwent various surgical procedures to stabilize the shoulder. Aim is to assess our treatment and rehabilitation. Materials and methods: On the basis of the Department of Traumatology and Orthopaedics of «National Medical and Surgical Center named after N.I. Pirogov» conducted a study of the postoperative period of patients, which operated on for various causes of instability of the shoulder joint in the period 2015-2020. The operating journals were researched, the postoperative condition of the range of motion of the shoulder joint was assessed against the background of the surgical treatment and the developed personalized rehabilitation protocols for each of the identified pathologies using questionnaires and physical examination. Results: The study included 476 patients, of whom there were 361 men (75.8%), women - 115 (24.2%), the average age was 40.5±15.1 years. Surgical procedures for clearly localized injuries (142) and multiple injuries (334) of the structures of the shoulder joint. The largest number of surgeries were performed for instability - 192 surgeries (29.9±8.8 years) and 151 surgeries for rotator cuff ruptures (54.2±12.1 years). In each clinical case, we drew up an individual plan of not only surgical treatment, but also postoperative rehabilitation, which varied in terms of the timing of the inclusion of new stages of physical activity, depending on the intraoperative surgical situation and the patient’s history. Conclusions: Young patients are more likely to recurrence instability after primary dislocations. In contrast, older patients are less likely to suffer from instability, but more often complain of shoulder pain. At the present stage of development of shoulder surgery, early activation of the limb is especially important as a measure of combating postoperative contractures and atrophy of muscle groups.
Текст научной статьи Хирургическая стабилизация плечевого сустава. Результаты пятилетнего опыта
Повреждения сухожильно-связочного аппарата плечевого сустава (ПС) относятся к наиболее частым проявлениям травм. Это обусловлено сложной биомеханикой, большим объемом движений и близким прилежанием критически важных анатомических образований, например, плечевого сплетения. Основным осложнением травм
ПС является его нестабильность, на которую приходится до 1,7% от всех видов травматизма. При этом частота рецидивов достигает 75% у таких пациентов в возрастной категории от 20 до 30 лет. Стоит отдельно отметить, что 96% пациентов в 40-летнем возрасте, имеющих в анамнезе вывихи, страдают от хронической нестабильности ПС [1–3]. В настоящее время под нестабильностью понимается не только перерастяжение связочного аппарата или разрывы суставной губы и дефекты гленоида, а любой выраженный дисбаланс стабилизаторов сустава. Тем самым, как пример частных случаев, даже однокомпонентные повреждения вращательной манжеты или сухожилия

длинной головки бицепса (СДГБ) способны приводить к постепенной артрофии мышц, снижении центрации головки плечевой кости по отношению к гленоиду, и, как следствие, предпосылкам к вывиху в плечевом суставе.
Как было упомянуто выше, актуальным вопросом лечения заболеваний ПС являются дальнейшие мероприятия для препятствия хронизации процессов. Особое место занимают контрактуры и стойкий болевой синдром, развивающийся из-за некорректной тактики ведения пациента и некоторых особенностей течения самой патологии [4]. Несмотря на то, что известны способы консервативного и оперативного лечения, важно разработать программу реабилитации для быстрого и успешного возвращения к прежнему образу жизни или профессиональному спорту. Иначе, в связи со сложностями реабилитации и восстановления нормальной физиологии ПС после травм, образуется труднорешаемая социально-экономическая проблема.
Цель исследования
Провести ретроспективный анализ раннего и позднего послеоперационного периодов пациентов, перенесших различные оперативные вмешательства по стабилизации ПС, для оценки проведенного лечения и последующей реабилитации.
Материалы и методы
В отделении травматологии и ортопедии ФГБУ «НМХЦ им. Н.И. Пирогова» Минздрава России проведено исследование послеоперационного периода пациентов, оперированных по поводу нестабильности ПС в период январь 2015 — октябрь 2020 гг. Изучена архивная медицинская документация, в том числе данные операционных журналов, оценен объем движений в ПС на фоне проведенного оперативного лечения и разработанных персонифицированных реабилитационных протоколов по каждой из выявленных патологий.
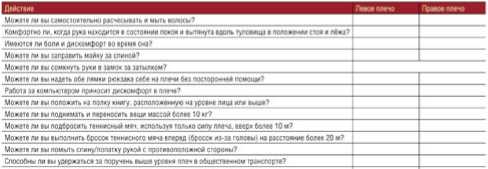
В исследование вошли 476 пациентов, из них мужчин было 361 (75,8%), женщин — 115 (24,2%), средний возраст — 40,5±15,1 лет. Итого, в каждом клиническом случае мы составляли индивидуальный план не только оперативного лечения, но и послеоперационной реабилитации, который варьировал по срокам включения новых этапов физических нагрузок в зависимости от интраоперационной хирургической ситуации и анамнеза пациента. Послеоперационный объем движений, выполнение бытовых и специальных функций в ПС, а также жалобы пациентов оценивали при помощи разработанных в нашем центре анкет, основанных на Oxford Shoulder Score и Disabilities of the Arm, Shoulder and Hand [5]. Пациенты были вызваны для клинического осмотра и опроса в наш центр, перед этим получив анкеты для подготовки ответов на некоторые вопросы.
Результаты
Оперативные вмешательства были выполнены по поводу патологии ПС: разрыв акромиально-ключичного сочленения (АКС); субакромиальный импиджмент-син-дром; повреждение Банкарта; повреждение Маклаулина, повреждение проксимального сухожильно-хрящевого комплекса длинной головки бицепса; разрыв вращательной манжеты плеча (ВМП); разрыв большой грудной мышцы. При представленных выше повреждениях было выполнено 142 оперативных вмешательства.
Оперативные вмешательства одномоментно при множественных повреждениях ПС выполнялись в 334 случаев по поводу следующих патологий:
-
1) Дефект суставной поверхности лопатки, повреждение Хилл-Сакса;
-
2) Артроз ПС;
-
3) Разрыв ВМП: повреждение СДГБ, поражение области АКС, субакромиальный импиджмент, повреждение передне-нижнего отдела суставной губы гленоида, повреждение задне-нижнего отдела суставной губы гленоида;
-
4) Субакромиальный импиджмент-синдром: повреждение СДГБ, поражение области АКС;
-
5) Повреждение Банкарта: повреждение СДГБ, субакромиальный импиджмент-синдром;
-
6) Повреждение Маклаулина: СДГБ, разрыв верхней порции подлопаточной мышцы.
Также были выполнены ревизионные операции после эндопротезирования ПС, а также разрывов ВМП. Отдельно стоит выделить оперативные вмешательства, которые выполнялись в одинаковом объеме на обоих ПС. В нашем исследовании это была открытая операция Латарже, выполненная на обеих верхних конечностях трем пациентам, с временным промежутком 2–3 года ввиду проявления признаков нестабильности контралатерального ПС.
После оперативных вмешательств стандартно применялась тактика консервативного лечения в объеме — иммобилизация верхней конечности в косыночной повязке или отводящей шине 15-60°, холод местно, приём нестероидных противовоспалительных средств при болях в сочетании с омепразолом, ривароксабан при оперативном вмешательстве у пациентов с сопутствующими заболеваниями сердечно-сосудистой системы. Кроме того, так как большинство операций выполнялось при комбинированной анестезии, дополненной блоком плечевого сплетения, при объемных операциях катетер к плечевому сплетению оставляли и в послеоперационном периоде добавляли инъекции ропивакаина при выраженных болях.
При каждой из представленной патологии мы составляли индивидуальный план послеоперационной реабилитации, который варьировал по срокам включения новых этапов физических нагрузок в зависимости от интраоперационной хирургической ситуации и анамнеза пациента. Так, при большинстве патологий в первые дни допускали активную разработку движений пальцев кисти и лучезапястного сустава, а также в локтевом суставе (исключением считали операции тенодеза/тенотомии

СДГБ, а также операцию Латарже, при которых активное сгибание допускали только по истечению не менее 3 недель со дня операции).
У пациентов в послеоперационном периоде мы выделяли несколько зон (Рис. 1):
Диапазон А — самая защищенная зона. Характеризуется 30-45° наружной и внутренней ротации, 0-80° прямого сгибания. Движения в этом диапазоне безопасны после большинства оперативных вмешательств и рекомендуются для самостоятельного выполнения.
Диапазон Б — зона среднего риска. Определяется как 45-90° наружной и внутренней ротации, 80-150° сгибания в ПС. В этом диапазоне возникает умеренная нагрузка на ПС, и движения в этой области должны разрешаться только после консультации с оперирующим хирургом или реабилитологом.
Диапазон В — опасная зона. Характеризуется >90° наружной ротации, при которой во вращение задействуется лопатка и мышцы спины, >90° внутренней ротации, при которой вращение заканчивается или продолжается заведением предплечья за спину, >150° прямого сгибания и любое переразгибание в ПС. Этого диапазона необходимо избегать до наблюдения оперирующим хирургом или реабилитологом, а также до тех пор, пока мускулатура области ПС выражена недостаточно, имеется болевой синдром и выраженный дискомфорт в зоне Б.
Тем самым отдельно подчеркиваем важность самостоятельной ранней активизации движений в оперированной верхней конечности в пределах безопасных диапазонов, начиная с А зоны. Движения в зонах Б и В активизировать разрешали только после разрешения травматолога-ортопеда или под контролем реабилитолога.
Программа реабилитации по срокам делилась на следующие этапы:
-
• После эндопротезирования ПС: 5 этапов, занимающих 26 недель;
-
• После операции Банкарта, ремплиссажа, рефиксации заднего отдела суставной губы: 3 этапа — 15 недель;
-
• После операции Латарже, операции Маклаулина, шва ВМП: 3 этапа — 18 недель;
-
• После пластики АКС: 2 этапа — 18 недель;
-
• После реконструкции повреждений SLAP и СДГБ: 2 этапа — 15 недель;
-
• После резекции АКС, субакромиальной декомпрессии пациенты не имеют конкретной программы реабилитации. Она во многом зависит от состояния после операции и, как правило, ограничена одной неделей движений в безопасном диапазоне А. Далее проводилась соответственно типичной программе реабилитации с включением всех упражнений в дозированных количествах;
-
• После оперативных вмешательств на ПС, представленных выше, чаще всего разрешали осуществлять вождение автомобиля через 6–8 недель, плавание через 10–12 недель, спорт через 3–6 месяцев; подъем
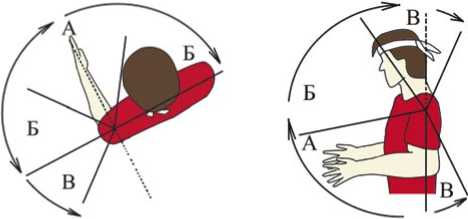
Рис. 1. Концепция «безопасных диапазонов» при движении в ПС. А — Самая защищенная зона (30-45 ° внутренней и наружной ротации, 0-80 ° прямого сгибания). Б — менее защищенная зона (45-90 ° наружной и внутренней ротации, 80-150 ° сгибания). В — опасная зона (>90 ° наружной и внутренней ротации, >150 ° прямого сгибания, любое переразгибание в ПС).
тяжестей >10 кг не ранее, чем через 3 месяца после операции.
Важно отметить, что в нашем исследовании ярко выражен факт повреждения нескольких структур ПС (70,1%), которые предполагали одномоментную реконструкцию. В связи с этим, послеоперационная реабилитация также претерпевала изменения в индивидуальном плане. Так, например, после тенодеза СДГБ, артроскопического шва надостной мышцы мы запрещали активное сгибание в локтевом суставе до 3 недель, ограничивали упражнения на отведение до 6 недель.
Наиболее трудным является ведение пациентов после массивных разрывов вращательной манжеты, застарелых вывихов в плечевом суставе и дефектов головки плечевой кости. Клиническое наблюдение: пациент 42 лет, имеющий в анамнезе представленный комплекс повреждений ПС, открытое устранение вывиха и инфицирование раны. После ознакомления с историей болезни, принято решение в отдаленном периоде выполнить реконструктивно-восстановительное вмешательство. Операция выполнена окрыто с использованием модифицированного дельтопекторального доступа. Размеры дефекта были рассчитаны предоперационно при помощи МРТ плечевого сустава: 5,0 х 2,0 х 2,5 см (Рис. 2). План оперативного вмешательства заключался в заборе аутокостного блока из гребня подвздошной кости для заполнения дефекта и создания возможности рефиксации надостной и подостной мышц в нативное положение, тенодезе СДГБ (Рис. 3).
В послеоперационном периоде 6 недель иммобилизации оперированной конечности в отводящей шине 30°, активная разработка движений в лучезапястном суставе, пассивная — в локтевом суставе. Через 6 недель разрешены пассивные движения в плечевом суставе в диапазоне А, постепенная активизация мускулатуры плечевого пояса.
Таким образом, индивидуальный подход к каждой конкретной клинической ситуации осуществлялся за счет смешивания различных «однонаправленных» реабилитационных протоколов.
Рис. 3. Рентгенография левого ПС после операции. Визуализируется зафиксированный аутокостный блок при помощи четырех винтов.

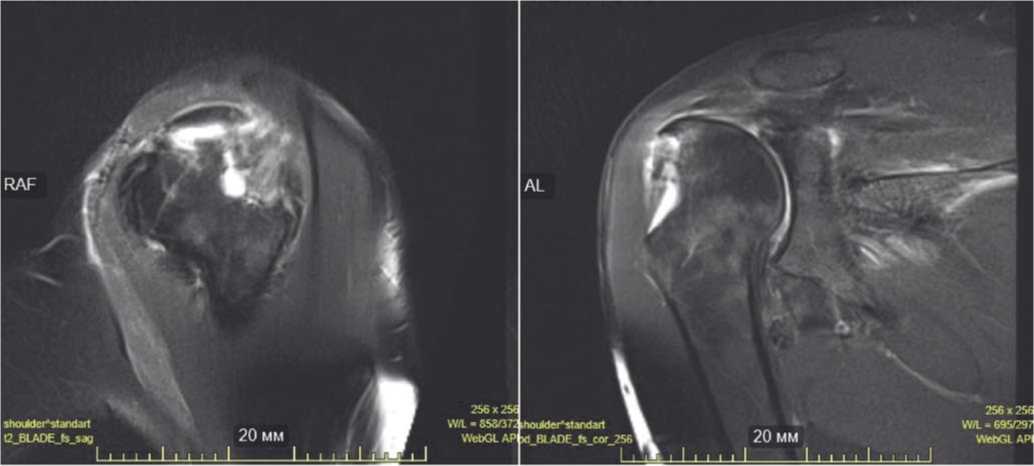
Рис. 2. На МРТ левого ПС представлен массивный дефект головки плечевой кости, разрыв вращательной манжеты.
Придерживаясь представленных тактик лечения, мы получили гладкое послеоперационное течение. В позднем послеоперационном периоде при подробном сборе анамнеза выявлено, что большинство пациентов предъявляют жалобы на незначительные ночные боли не более 1–2 раз в месяц в оперированном ПС; боли по передней или задней поверхности при изменениях в погоде, отмечают незначительное ограничение при отведении и наружной ротации (при операции Латарже и её моди- фикациях). Наибольшие жалобы на болевой синдром в первые недели после операции предъявляли пациенты, оперированные по поводу разрывов ВМП, которым дополнительно выполнялась субакромиальная декомпрессия и/или тенодез СДГБ. В исследовании присутствовали мастера спорта по единоборствам, гимнастике, а также инструкторы по скалолазанию, которые благополучно вернулись к прежней деятельности.
Выполнено 8 (1,7%) ревизионных операций: одна операция — после эндопротезирования ПС в другом медицинском учреждении, две операции — после артроскопического шва ВМП — несостоятельность фиксаторов из-за нарушения пациентом режима (подъем 20 кг массы через 1,5 месяца после операции оперированной верхней конечностью), четыре операции — после процедуры Ла-тарже: три ревизии по поводу нестабильности костного блока (на ревизиях выполняли забор костного блока из гребня подвздошной кости); одна ревизионная операция при наличии стабильного костного блока, но имелось воспаление СДГБ (на ревизии выполнена тенотомия с последующим тенодезом).
Обсуждение
ПС является шаровидным суставом, имеет широкий диапазон движений и является наиболее подвижным суставом, в связи со своей анатомической формой является одним из наиболее предрасположенных к вывихам и травмам. Вывихи в ПС могут возникать из-за травмы или из-за врожденной предрасположенности ввиду наличия лабильности соединительной ткани. Важно отметить, что стабилизация сустава — это сложная взаимосвязь костных и мягкотканых структур, дефицит любой из них приводит к постепенному развитию нестабильности.
Дифференциальная диагностика повреждений плечевого пояса в целом обладает ярко выраженным полиморфизмом, что связано, в первую очередь, с анатомической тесной связью важных структур с областью сустава: плечевое сплетение, артериальная и венозная сети и др. [6]. Ведущими травматическими поражениями являются нестабильность в виду дефектов капсульно-лабральных комплексов, переломы, а также разрывы ВМП. Другие часто встречающиеся патологии ПС — это различные миофасциальные контрактуры, синовиты и бурситы.
В случае безуспешного консервативного лечения решается вопрос об оперативном вмешательстве, которое тесно связано с физиотерапией. В связи с этим, особое внимание в специализированной литературе стали уделять комплексному подходу к ведению пациентов после реконструктивно-восстановительных операций [2].
Как было сказано ранее, ПС наиболее часто подвергается вывихам: 90% передние, 10% задние. Исследования сообщают о частоте рецидивов от 65–95% у пациентов младше 20-летнего возраста. Частота рецидивов падает до 50–75% у пациентов в возрасте от 20 до 25 лет [7]. Таким образом, после первого вывиха в ПС у пациентов мужского пола и у молодых в целом частота рецидивов во много раз выше. Однако, после повторного вывиха все группы пациентов имели одинаковую высокую частоту рецидивов независимо от возраста или пола [8]. В наше исследовании включено 192 пациента (29,9±8,8 лет), предъявляющих жалобы на нестабильность ПС. У всех пациентов в анамнезе более 3 вывихов и не менее одного самопроизвольного вправления. Большинство из пациентов ведут активный образ жизни. Одной из основных причин рецидивов является посттравматически утраченная биомеханическая структура плечевого сухожильносвязочного комплекса и суставной губы [9; 10].
Известно, что у пожилых пациентов или у пациентов, имеющих застарелые нелеченые повреждения ВМП, одна лишь наружная ротация может привести к полному разрыву ВМП. В наше исследование включены 151 пациент (54,2±12,1 лет) с различными разрывами комплекса ВМП. Чаще всего повреждаются сухожилия надостной и подостной мышц. Изредка присутствовали повреждения сухожилия подлопаточной мышцы. Однако, стоит отметить, что вероятнее ее повреждение при выполнении оперативного вмешательства и хирургического доступа, которые часто неминуемо заключаются в её пересечении или разведении. Поэтому в реабилитационный протокол в таких случаях мы добавляли соответствующие ограничения движений для восстановления подлопаточной мышцы. При подготовке к хирургическим процедурам мы планировали тщательно доступ и отмечали костные ориентиры для исключения травм критически важных нервно-сосудистых образований. Причем, особое внимание уделяли профилактике повреждений плечевого сплетения, поскольку трудно выявить неврологический дефицит в раннем послеоперационном периоде ввиду иммобилизации верхней конечности в ортезе и постепенной реабилитации. В настоящее время восстановление таких травм является трудным и возможно только при использовании методов реиннервационной хирургии [11].
В итоге, именно тесная взаимосвязь хирургии и реабилитации, позволяет достичь не только хорошего анатомического восстановления, но и восстановления биомеханики, за счет постепенного ввода в «рабочее состояние». Особенно важным является корректный подход к иммобилизации сустава. Продолжительность времени иммобилизации после переднего вывиха в ПС не была четко определена, как влияющая на риск РН [12–14]. Itoi et al. развивали идею об иммобилизации поврежденного плеча в положении наружной ротации в течение нескольких недель во время острой фазы, чтобы снизить риск рецидива [15]. Они сообщили, что риск рецидива равен 0%, когда рука иммобилизована в положении наружной ротации, по сравнению с обычным способом при внутренней ротации, частота рецидивов при котором составляет 30%. Недавний метаанализ шести рандомизированных контролируемых исследований, сравнивающих оба метода иммобилизации, не обнаружил различий между двумя группами в частоте рецидивов [14], в связи с этим вопрос остается открытым до сих пор.
Напомним, что раннее пассивное движение в ПС нужно начинать в безопасном диапазоне: в зонах, в которых можно безопасно двигать рукой, предотвращая значительную нагрузку после хирургического вмешательства или травмы. Эти зоны базируются не только на основании симптомов и собственных ощущений пациента, но и вовлечении в действие мягкотканых структур. Рекомендуется выполнять упражнения на наружную и внутреннюю ротации при более низких степенях отведения, а также ограничить 80° отведения в острой фазе травмы, чтобы обеспечить заживление передних капсуло-связочных структур. Раннее движение в пределах защищенных зон может способствовать заживлению, улучшить организацию коллагена и помочь уменьшить боль. Такие методы, как холод и чрескожная электрическая стимуляция нервов [16], также могут быть полезными для уменьшения боли, воспаления и восстановления мышц.
Даже идеально выполненная операция, воссоздавшая все поврежденные структуры в ПС после травмы, часто не позволяет исключить рецидив нестабильности. Наиболее сложным является восстановить баланс стабилизаторов плеча, особенно биомеханику их последовательного включения при движении верхней конечностью, иначе говоря «кинематическую цепь», управляемую сложным взаимодействием в нервной системе. Для многих пациентов достаточно иметь 90° сгибания и 45° наружной ротации в суставе для выполнения бытовых действий. Однако, возвращение к активному образу жизни и профессиональному спорту требует максимального объема движений. Исходя из этого, цель реабилитации — вернуть нативные функции. После объемных оперативных вме-
ОЦЕНКА ПОСЛЕОПЕРАЦИОННОГО СОСТОЯНИЯ ПЛЕЧЕВОГО СУСТАВА

ВОПРОСЫ TPf BWOUIHF PA«PHVTbW ответ
Со* ч боку со пором, опорпромиеои рум миымвт пи дас,оыфорт? _____________________________ Зхмй'ис» пи стером? К*им? Вер-ywc» rw? _______________________________________________ Cw«i '*:» г* у*»ды 1*4*011 WW поем опервцм? 8 хмо* «омчветвв? g >мч (р<<, пхле опара- ды? Опишите обс'овтемстм е*еим ________________________________________________________ Выпомп* пи «ы пов тосио» сгемджс -и «некроза-но* cww п*чк« суп wo?
Если н:» е*-:*-.ч»а-ии 'Чкпсаота пришили « row, сисосиияу
К* бы вы fvcmw самую симку» бог* । глече м тснани попку) 1мт ушрекма ф/ыци| __________________________________________________________ Еш М велосипеде в*!ыыет дисмыфорг?
(ели до -рамыоперации «ципи м мххипели
Вождение сэбстеенкоес ВЗ’Оааобипе мюг дисиоыфофт’ (f сев до "рымы операции води-и мтоааобееп» i
СлОСОбм пи Вы ВытПи*'» Of »*«**« 0! r ((сев косм до OMpBanytpiHMi) DxkiAm пи вы выполни:» 'одш иемие НА iyf ним? I (спи могли до сперадпотрвевм 1 Ьсг вишне' дискоыфор: в сетевой с1~:ее<'’_______________________________________________________ 8ы:ывм1 w пгеедмив дасюевферт? Кмэи стиг» n-j»iwB воwcmih посла ог«р1ции и»си Рыт до tr«c*m»l Вы:*«мт •* дис«са1фс®1 аедене чуц-оа ewcu геи рк^рмпении ггеч?_________________________ Ckot»* orvet« грцнх!* п<<лвооер*»ю*чхо падком Приз** Опиците Жжвнм ivABAMfa otnecr. । Невоиожиост» «ежеке* вручд едмидх___________ Выовжуму* ирсо* ммдц (уедете евмем)_______ Вы.нивлыыв ЭОГЫ |у«тле обмете) СРАВНЕНА ФУНКЦИЙ ПРАВОГО И ЛЕВОГО ЛЛЕНЕВОГО СУСТАВА Вы:*4ит•*> надо*д•пэсадрест*■од»о?а*:•оыфя •nt* и»м-и* с >' в ы и ИЗАП РЬП В ГРАДУСА! Сгибание РакиМим •иружное ем-гы*< Виутэ*-«м всашение шательств невозможно сразу задействовать ПС и форсировать события, однако достаточно начать с укрепления мышц-стабилизаторов лопатки, что позволит быстрее стабилизировать сустав в дальнейшем. Восстановление динамической стабильности сустава начинается в острой и подострой фазе. Упражнения по увеличению мышечной массы, включая безболезненные субмаксимальные изометрические сокращения, первоначально используются в острой фазе для минимизации атрофии мышц плеча. По мере уменьшения симптоматики добавляется активное движение по ограниченной дуге. Можно выполнять упражнения с замкнутой кинетической цепью, такие как перенос веса на стену или стол в защищенном диапазоне, чтобы помочь активировать мускулатуру, окружающую ПС, и восстановить проприоцепцию сустава. Заключение Проведенное исследование позволило выявить наиболее часто применяемые объемы оперативных вмешательств при повреждении многих структур ПС, оценить возрастные корреляты пациентов с разными патологиями, а также разработать верную тактику послеоперационного ведения и реабилитации. Пациенты молодого возраста имеют большую вероятность рецидивов нестабильности после первичных вывихов. В противоположность этому пациенты старших возрастных категорий реже страдают от нестабильности, но чаще жалуются на боли в плече. Это разница ярко прослеживается при оценке возрастов пациентов: 29,9±8,8 лет и 54,2±12,1 лет соответственно. Интересно также отметить, что чаще ПС подвергается травмам у мужчин, чем у женщин: 75,8% против 24,2% соответственно. Это прослеживается в том числе при отдельном рассмотрении видов оперативных вмешательств: пластика АКС 91,84% : 8,16%, тенодез/тенотомия СДГБ 85% : 15%, операция Банкарта 82,5% : 17,5%, восстановление ВМП 76,3% : 23,7%, операция Латарже 90,5% : 9,5%. Таким образом, даже при первичным опросе пациента с травмой ПС, узнав его возраст и механизм травмы, можно сделать первые доводы о диагнозе. Стоит отдельно отметить, что большинство оперативных вмешательств помимо выполнения основного объема, часто дополняются субакромиальной декомпрессией и/или тенодезом/тенотомией СДГБ ввиду частого сопутствующего течения при основной патологии. Т.е. обязательно следует уделять особое внимание при ревизии сустава на субакромиальное пространство, состояние верхнего отдела суставной губы и СДГБ, которые часто имеют дегенеративные изменения. На современном этапе развития хирургии ПС особо важен комплексный подход к ведению пациентов, включающий не только выполнение оперативного вмешательства, но и индивидуальную реабилитационную программу. Ранняя активизация верхней конечности является мерой борьбы с послеоперационными контрактурами и атрофией мышечных групп, а также неотъемлемой частью скорого возвращения нативного объема движений и проприоцепции в суставе. Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).


Список литературы Хирургическая стабилизация плечевого сустава. Результаты пятилетнего опыта
- Zacchilli MA, Owens BD. Epidemiology of shoulder dislocations presenting to emergency departments in the United States. The Journal of Bone and Joint Surgery-American. 2010; 92(3): 542-549. doi: 10.2106/jbjs.i.00450.
- Boone JL, Arciero RA. Management of failed instability surgery: how to get it right the next time. Orthopedic Clinics of North America. 2010; 41(3): 367-379. doi: 10.1016/j.ocl.2010.02.009.
- Hovelius L, Rahme H. Primary anterior dislocation of the shoulder: Long-term prognosis at the age of 40 years or younger. Knee Surg Sports Trau-matol Arthrosc. 2016; 24(2): 330-342. doi: 10.1007/s00167-015-3980-2.
- Hiscock N, Bell S, Coghlan J. Pain, depression and the postoperative stiff shoulder. BMC Musculoskeletal Disorders. 2015; 16(1): 376. doi: 10.1186/ s12891-015-0841-6.
- Аскерко Э.А., Дейкало В.П., Цушко В.В. Индексная шкала оценки функции плечевого сустава // Новости хирургии. — 2012. — Т.20. — 1. — С. 100-104. [Askerko EA, Deykalo VP, Tsushko VV. Indeksnaya shkala ocenki functii plechevogo sustava. Novosti khirurgii. 2012; 20(1): 100-104. (In Russ).]
- Никифоров А.С. Плече-лопаточный болевой синдром: современные подходы к диагностике и лечению // Русский медицинский журнал: ревматология. — 2006. — Т.14. — 8. — С. 621-626. [Nikiforov AS. Pleche-lopatochniy bolevoi sindrom: sovremennie podhodi k diagnostike I lecheniu. Rus. Med. Jurn. 2006; 14(8): 621-626. (In Russ).]
- Franklin CC, Weiss JM. The Natural History of Pediatric and Adolescent Shoulder Dislocation. Journal of Pediatric Orthopaedics. 2019; 39: S50-S52. doi: 10.1097/bpo.0000000000001374.
- Kao JT, Chang CL, Su WR, Chang WL, Tai TW. Incidence of recurrence after shoulder dislocation: a nationwide database study. J Shoulder Elbow Surg. 2018; 27(8): 1519-1525. doi: 10.1016/j.jse.2018.02.047.
- Boileau P, Bicknell RT, El Fegoun AB, Chuinard C. Arthroscopic Bristow procedure for anterior instability in shoulder with a stretched or deficient capsule: The «belt-and suspenders» operative technique and preliminary results. Arthroscopy. 2007; 23(6): 593-601. doi: 10.1016/j.arthro. 2007.03.096.
- Giles JW, Boons HW, Elkinson I. Does the dynamic sling effect of the Lat-arjet procedure improve shoulder stability? A biomechanical evaluation. J Shoulder Elbow Surg. 2013; 22(6): 821-827. doi: 10.1016/j.jse. 2012.08.002.
- Tuturov AO. The role of peripheral nerve surgery in a tissue reinnervation. Chinese Neurosurgical Journal. 2019; 5(1). doi: 10.1186/s41016-019-0151 -1.
- Hanchard NC, Goodchild LM, Kottam L. Conservative management following closed reduction of traumatic anterior dislocation of the shoulder. Cochrane Database Syst Rev (Online). 2014; 1(4): Cd004962.
- Smith BI, Bliven KC, Morway GR, Hurbanek JG. Management of primary anterior shoulder dislocations using immobilization. J Athl Train. 2015; 50(5): 550-552. doi: 10.4085/1062-6050-50.1.08.
- Whelan DB, Kletke SN, Schemitsch G, Chahal J. Immobilization in external rotation versus internal rotation after primary anterior shoulder dislocation: a meta-analysis of randomized controlled trials. Am J Sports Med. 2016; 44(2): 521-532. doi: 10.1177/0363546515585119.
- Itoi E, Hatakeyama Y, Kido T, Sato T, Minagawa H, Wakabayashi I, et al. A new method of immobilization after traumatic anterior dislocation of the shoulder: a preliminary study. J Shoulder Elb Surg. 2003; 12(5): 413-415. doi: 10.1016/S1058-2746(03)00171-X.
- Eshoj H, Rasmussen S, Frich LH, Hvass I, Christensen R, Jensen SL, et al. A neuromuscular exercise programme versus standard care for patients with traumatic anterior shoulder instability: study protocol for a randomised controlled trial (the SINEX study) Trials. 2017; 18(1): 90. doi: 10.1186/ s13063-017-1830-x.


