Хирургические аспекты лечения хилоторакса (клинические наблюдения и обзор литературы)
Автор: Галлямов Э.А., Романихин А.И., Никулин А.В., Малофей А.М., Дидуев Г.И., Сурков А.И.
Журнал: Хирургическая практика @spractice
Рубрика: Статьи
Статья в выпуске: 4 (52), 2022 года.
Бесплатный доступ
Хилоторакс - редкое заболевание, возникающее вследствие повреждения грудного лимфатического протока с истечением хилуса из лимфатической системы в плевральную полость, обычно справа.Установление окончательного диагноза при данном заболевании зачастую сопряжено с дополнительными временными затратами, ввиду относительно малой его распространенности.В настоящее время на данную тематику написано 65 научных статей на русском языке.Необходимым условием успешного лечения данного заболевания являет выявление первопричины его возникновения с последующим ее устранением.Несмотря на имеющиеся научные публикации по данной тематике с описанием алгоритмизированных подходов к диагностике и лечению, порой, ввиду объективных обстоятельств, необходима коррекция данных рекомендаций для обеспечения наиболее адекватного лечения для конкретного больного.
Хилоторакс, хилус, грудной лимфатический проток, хирургическое лечение хилоторакса
Короткий адрес: https://sciup.org/142236613
IDR: 142236613 | УДК: 616.25-003.24 | DOI: 10.38181/2223-2427-2022-4-61-69
Surgical aspects of the treatment of chylothorax (clinical observations and literature review)
Chylothorax is a rare disease that occurs due to damage to the thoracic lymphatic duct with the outflow of chyle from the lymphatic system into the pleural cavity, usually on the right.Establishing a final diagnosis for this disease is often associated with additional time costs, due to its relatively low prevalence. Currently, 65 scientific articles in Russian have been written on this topic.A necessary condition for the successful treatment of this disease is the identification of the root cause of its occurrence with its subsequent elimination.Despite the available scientific publications on this topic with a description of algorithmic approaches to diagnosis and treatment, sometimes, due to objective circumstances, it is necessary to correct these recommendations to ensure the most adequate treatment for a particular patient.
Текст научной статьи Хирургические аспекты лечения хилоторакса (клинические наблюдения и обзор литературы)
Хилоторакс – редкое заболевание, возникающее вследствие повреждения грудного лимфатического протока с истечением хилуса из лимфатической системы в плевральную полость. Наиболее часто встречается справа [1].
Ввиду относительно малой распространенности данного заболевания, зачастую возникают трудности в по- становке диагноза,выборе алгоритма лечения пациента.
Этиология, патогенез и способы лечения данного заболевания у детей и взрослых могут значимо различаться, в данной статье будут рассматриваться лишь причины хи-лоторакса у взрослых.
К появлению рассматриваемого заболевания может приводить широкий спектр причин, которые следует разделить на 2 основные группы: травматический и нетравматический хилоторакс.
В рамках травматического хилоторакса выделяются ятрогенный (после операций на органах грудной клетки [2] шеи,после проведения лучевой терапии на указанные области) и не ятрогенный [3]. Травматический неятрогенный хилоторакс может возникнуть при проникающих или тупых травмах грудной клетки, а также при чрезмерном физическом усилии, родах, кашле, рвоте [1].
Нетравматический хилоторакс может возникнуть как редкое осложнение широкого спектра заболеваний: злокачественные новообразования органов грудной клетки и шеи, лимфангиолейомиоматоз, саркоидоз, доброкачественные новообразования средостения, аневризмы грудного отдела аорты, туберкулез, загрудинный зоб, сердечная недостаточность филяриоз и многие другие [4].
Клиническая картина при хилотораксе в ранние сроки соответствует таковой при иных плевральных выпотах и выражается в дыхательной недостаточности, ощущении дискомфорта, болезненности в грудной клетке на стороне поражения. Прогрессирующая потеря хилуса ведет к снижению нутритивного статуса, ослаблению иммунной системы. Как было описано ранее, хилоторакс может быть осложнением иного заболевания, что делает его клиническую картину не столь однозначной и вызывать сложности в диагностике и подборе оптимальных методов лечения
Хилоторакс может быть заподозрен анамнестически по данным инструментальных исследований. Для установления диагноза необходимо лабораторное исследование плеврального отделяемого.Минимально необходимым лабораторным критерием является определение триглицеридов плеврального выпота.При концентрации 110 мг/дл в 99% случаев выпот является хулусным, при концентрации менее 50мг/дл лишь в 5%. Концентрация холе-стерола менее 200мг/дл дополнительно указывает на хилоторакс. Золотой стандарт диагностики – определение хиломикрон [1,4,5].
В случае получения жидкости молочного цвета при пункции должен быть заподозрен хилоторакс, однако оно может выглядеть аналогично при эмпиеме плевры, псев- дохилотораксе. Отделяемое не молочно-белого цвета необязательно говорит об отсутствии хилоторакса, поскольку цвет отделяемого может быть искажен, например, при инфицировании плеврального выпота,либо за счет примесей в нем (геморрагическая примесь при травмах грудной клетки.
Хиломикроны определяются через 3 часа после приема пищи в пиковой концентрации в системном кровотоке, соответственно могут исказить интерпретацию геморрагического отделяемого из плевральной полости. Концентрация триглицеридов в выпоте может быть низка ввиду сниженного нутриционного статуса.Определение холе-стерола изолированно, как правило не применяется. Каждый случай заболевания необходимо рассматривать комплексно, сопоставляя жалобы, данные анамнеза и данные исследований, поскольку каждое исследование по отдельности не может полноценно указывать на заболевание [4].
На выбор лечения большое значение оказывает вариант анатомического строения грудного лимфатического протока.Помощь в его определении может оказать магниторезонансная лимфоангиография, особенно с применением контрастного вещества. Доступ для введения контраста можно осуществить через паховый лимфатический узел под ультразвуковой навигацией непосредственно перед исследованием [1,4].
При постановке корректного диагноза становится возможно определение оптимальной лечебной тактики. Для пациентов с нетравматическим хилотораксом обязательным условием успешного лечения является устранение, либо максимальная коррекция заболевания, на фоне которого хилоторакс возник.При невозможности устранения этиологических факторов, либо недостаточной эффективности проводимой терапии (коррекция ХСН, применение ГКС при саркоидозе, Сиролимус в случае лимфангиолейомиоматозе легких), лечение хилото-ракса можно разделить на консервативное и хирургическое.
Начать лечение при хилотораксе следует с реэкспансии легкого при значимом количестве плеврального выпота (пункции, дренирование плевральной полости), ограничения потребления длинно- и короткоцепочечных триглицеридов (оставление среднецепочечных триглицеридов возможно,благодаря их адсорбции в систему воротной вены в обход лимфатической системы [6].), либо полное ограничение потребления жиров [7]. Данные меры успешны в ~50% случаев при травматическом хилотораксе [1]. При продолжающемся поступлении хилуса возможен полный перевод больного на парентеральное питание. При этом рекомендовано проведение мониторинга электролитов, лимфоцитов, альбумина, общего белка и веса пациента. Доказанно эффективностью обладают Сома-тостаин или его аналог Октреотид, которые уменьшают продукцию хилуса в тонкой кишке, понижая давление в грудном лимфатическом протоке. Совокупность указанных методов лечения в течение 14 дней от начала их применения успешна от 16% до 100% случаев [3,8].
При неэффективности указанных лечебных мероприятий, низких функциональных резервах пациента, или иных случаях, когда невозможно проведение оперативного лечения,показано проведение индукции плевродеза. Наиболее эффективным способом является применение талька (преимущественно торакоскопическое распыление талька в плевральной полости). Стоит отметить, что, на момент написания данной статьи, препараты талька, сертифицированные для данного вида их использования, на территории РФ не зарегистрированы. Возможно использование Блеомицина, Тетрациклина, повидон йода [9,10].
По сообщениям ряда центров, так же возможно проведение канюляции,лимфангиографии как самостоятельного метода лечения (за счет ирритантного действия контрастного вещества в области повреждения стенки грудного лимфатического протока [8]), эмболизации грудного лимфатического протока, в том числе с использованием клея [11], постановки стент графта на уровне дефекта, либо таргетного введения склерозантов [12]. Эффективность данных методов по заверениям различных авторов отличается, что связано с широкой анатомической вариативностью строения лимфатической системы у разных пациентов [13]
Хирургическое лечение показано при одном из следующих условий: а) поступление более 1,5л. хилусного отделяемого в сутки, б) поступлении 1 литра в сутки и более на протяжении 5 дней, в) продолжающееся поступление отделяемого 200мл. и более в сутки дольше 14 дней [3], г) поступление 1 литра и более хилезного отделяемого в первые сутки после операций на органах и сосудах грудной клетки [11,14].
Проведение оперативного лечения в более короткие сроки рекомендовано рядом авторов при травматическом ятрогенном хилотораксе (после операций на органах грудной клетки, особенно после эзофагэктомии), прогрессивном ухудшении нутриционного, иммунного статуса пациента на фоне проводимого консервативного лечения.Оперативное лечение при травматическом ят- рогенном хилотораксе целесообразно выполнять в первые 4 суток после его повреждения, до срока развития грубых инфильтративных изменений в этой зоне [15].
Операцией выбора, по заверениям ряда авторов является избирательная перевязка или клипирование грудного лимфатического протока непосредственно над диафрагмой. Данная операция оказывается успешной в 90% случаев [3,15,16].
Выбор доступа между торакоскопией и торакотомией на оказывает значимого влияния на эффективность операции. С целью облегчения визуализации источника истечения хилуса, грудного лимфатического протока, по заверению ряда авторов, пациенту показано предоперационно перорально принять около 50мл. жирных сливок [5]. По нашему мнению, пероральный прием сливок (в том числе при разбавлении в них бриллиантового зеленого или метиленового синего)несколько облегчает поиск грудного лимфатического протока, в то же время установить источник истечения хилуса при неятрогенном хилоторакса достаточно сложно.
В случае невозможности выявлении первичного источника истечения хилуса и / или грудного лимфатического протока показано широкое лигирование тканей между аортой, позвоночным столбом, пищеводом и перикардом в месте входа грудного лимфатического протока в грудную полость непосредственно над правым куполом диафрагмы [4,5].
По мнению ряда авторов дополнением, либо альтернативным лечением, могут выступать субтотальная костальная плеврэктомия, декортикация легкого при необходимости,распыление талька в плевральной по-лости,инстилляция фибринового клея в плевральную полость [8,17].
В отдельных случаях, когда вышеуказанные методы лечения невозможны,либо неэффективны некоторые авторы выполняют фенестрацию диафрагмы [18], либо наложение плевроперитонального шунта (подкожного или наружного [1]). Так же возможно применение дистанционной лучевой терапии на область средостения, что, однако, наиболее часто рассматривается в рамках лечения лимфом [8].
Несмотря на все научные и технические достижения последних десятилетий, летальность при хилотораксе, в зависимости от его этиологии, может достигать 25% [5].
Клинические наблюдения
-
1. Пациент К. 50 лет на фоне двусторонней полисег-ментарной вирусассоциированной пневмонии (Covid-19 идентифицирован) в мае 2021г. отметил появление вы-
раженных и продолжительных приступов кашля. В июне 2021г. стал отмечать более глубокое погружение правого гемиторакса в воду при плавании.Через 3ме-сяца от манифестации первых жалоб отметил появление одышки смешанного характера, общую слабость. С конца осени 2021г. появилась общая слабость. В январе 2022 г. был госпитализирован в терапевтическое отделение с диагнозом: Гипертрофическая кардиомиопатия. ХСН с сохранной фракцией выброса II-III ФК по NYHA. Синдром WPW. ЭФИ РЧА в 2014 г. В ходе обследования выявлен правосторонний плевральный выпот. При пункции - молочно-белый выпот, заподозрен правосторонний хилоторакс.После перевода в отделение торакальной хирургии. Выполнено дренирование правой плевральной полости.Получено хилезное отделяемое (содержание триглицериов - 1379.88 мг/дл (>110 мг/дл)). В ходе обследования исключена значимая сердечная недостаточность (как причина хилоторакса), онкологическая патология, туберкулез, аутоиммунные заболевания. Проведена консультация гематолога – данных за гематологическую патологию не получено. Установлен диагноз – Правосторонний травматический неятрогенный хилоторакс.
-
2. Пациентка О. 82 лет 02.02.2022 поступила в отделение торакальной хирургии в связи с рецидивирующим левосторонним плевральным выпотом.Из анамнеза известно, 30.11.2021 перенесла оперативное лечение в объеме торакофренолюмботомии слева, бифуркационного аорто-общеподвздошного протезирования брюшной аорты синтетическим протезом Vascuek 20х10х10мм по поводу аневризмы брюшного отдела аорты. от 30.11.2021г. Из значимой сопутствующей патологии: Артериальная гипертензия 3 степени, III стадии, риск ССО 4. Инфильтративная неспецифическая карцинома правой молочной железы рТ1N0M0. Состояние после комбинированного лечения: секторальная резекция правой молочной железы от 17.04.2015, ДЛТ, гормонотерапии.
09.02.2022 при контрольном УЗИ плевральных полостей выявлен рецидив левостороннего плеврального выпота (оценочный объем около 220 мл.). В ходе обследования данных, указывающих на рецидив известного ранее онкологического заболевания,иную специфическую патологию, которая могла бы служить этиологическим фактором хилоторакса – не выявлено.
На протяжении двух недель проводилось дренирование правой плевральной полости, терапия Октреатидом (300 мкг/мл, 1,0 мл. подкожно, 3 раза в сутки), диета с полным исключением потребления жиров. На фоне проводимой терапии отмечен некоторый положительный эффект в виде изменения характера отделяемого (серозное с хилезной примесью), уменьшения его количества до 250-400 мл. за сутки.
Учитывая недостаточную эффективность проводимого лечения, по завершению курса консервативной терапии (14 дней), было принято решение об оперативном лечении.Выполнена однопортовая видеоторакоскопия справа, грудной лимфатический проток визуализирован между пищеводом и позвоночным столбом непосредственно над диафрагмой,клипирован 4клип-сами (по 2 на проксимальную и дистальную части), пе-ресечен.В правой плевральной полости установлен 1 дренаж. После операции у пациента отмечалось поступление до 200мл. серозного отделяемого в сутки.
Течение послеоперационного периода осложнилось на 5ые сутки двусторонней полисегментарной вирусной пневмонией (Covid-19 идентифицирован), в связи с чем пациент был переведен в моногоспиталь с дренажом в правой плевральной полости 10.02.2022. 11.02.2022 в связи с поступлением незначительного количества от- деляемого по дренажу правой плевральной полости последний был удален.
В последующем пациент вновь отметил появление и прогрессирование общей слабости,одышки при небольшой физической нагрузке (подъем по лестнице до 2 этажа), в связи с чем повторно обращался за медицинской помощью.В ходе обследования был выявлен двусторонний плевральный выпот, больше справа, при пункции правой плевральной полости – серозное отделяемое. В ходе обследования так же былая выявлена анемия легкой степени тяжести (гемоглобин 113г/л), по данным ЭхоКГ выраженное увеличение давления наполнения левого желудочка, рестриктивная кардиомиопатия, утолщение межжелудочковой перегородки. Секреция белкаБенс-Джонса λ – 509 мг/л сыворотки, экскреция с мочой – 2,39 г/сутки. В миелограмме (23.03.22) – плазматические клетки 16,8%. Так же выполнена биопсия десны. На основании полученных данных установлен диагноз – Множественная миелома, протекающая с моноклональной секрецией и экскрецией Бенс-Джонса λ, СЛЦ λ, анемией, IA стадией по DS, I по ISS, I по R-ISS. AL-амилоидоз с поражением десны. В последющем проведено 2 цикла химиотерапии по схеме VCD. Продолжено наблюдение, лечение у гемато-лога.С целью предотврачения рецидива плеврального выпота получает базовую терапию: Спиронолактон 25мг. в сутки, Фуросемид 20-40 мг. в сутки, в зависимости от водного баланса за сутки.
После проведенного оперативного лечения отметила появление одышки смешанного характера при физической нагрузке. 02.01.22, 03.01.22, 10.01.22, 13.01.22, 21.01.22 выполнялись пункции левой плевральной полости, в ходе которых получено молочного цвета плев- ральное отделяемое.
С 31.01.22 отметила очередное ухудшение в виде нарастания одышки,в связи с чем была госпитализирована в терапевтическое отделение.С учетом анамнеза заболевания, клинической картины рецидивирующего плеврального выпота 04.02.2022 переведена в отделение торакальной хирургии. 04.02.2022 - дренирование левой плевральной полости дренажом малого диаметра (Pleu-rocan). Получено хилезное отделяемое, триглицериды в плевральном выпоте более 800 мг/дл (критерий хилезного выпота - >110 мг/дл). Назначена консервативная терапия (Октеротид 100мкг подкожно, 3 раза в день), диета с исключением жиров.На протяжении следующих 7 дней отмечено прекращение поступления отделяемого по дренажу (при дренировании получено 250мл., с последующим постепенным уменьшения его поступления за сутки) в связи с чем дренажная трубка была удалена. При МР-лимфоангиографии от 08.02.2022: Грудной лимфатический проток визуализи- рован на протяжении грудного отдела позвоночника по левому контуру от позвоночника диаметром до 2 мм, на уровне ножек диафрагмы проток пересекает позвоночник на правый контур. Cisterna chyli визуализируется по правому контуру позвоночника размерами 17х3 мм (рис. 1).
Учитывая анамнез текущего заболевания, недостаточную эффективность проводимого лечения – принято решение о необходимости проведения оперативного лечения.Ввиду крайне высокого риска рубцовых изменений в левой плевральной полости,изменения клетчатки средостения в левых отделах, данные МР-
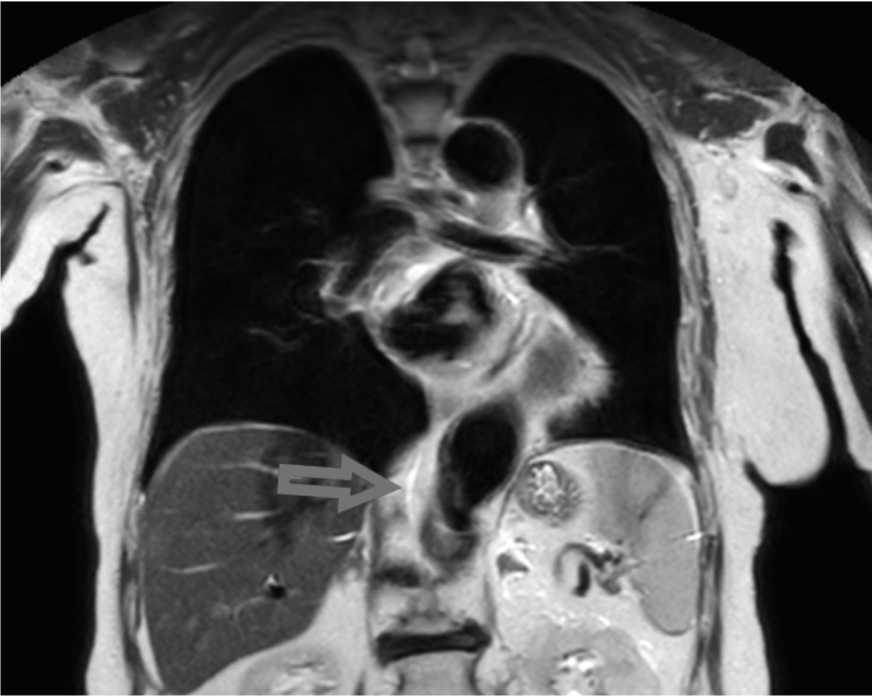
Рис. 1. МР-лимфангиография с визуализированным грудным лимфатическим протоком Fig. 1. MR lymphangiography with visualized thoracic lymphatic duct
лимфоангиографии грудного лимфатического протока в качестве оперативного доступа выбрана однопортовая торакоскопия справа (рис. 2).
10.02.2022 – выполнена правосторонняя однопортовая видеоторакоскопия,медиастинотомия позади легочной связки справа непосредственно над диафраг-
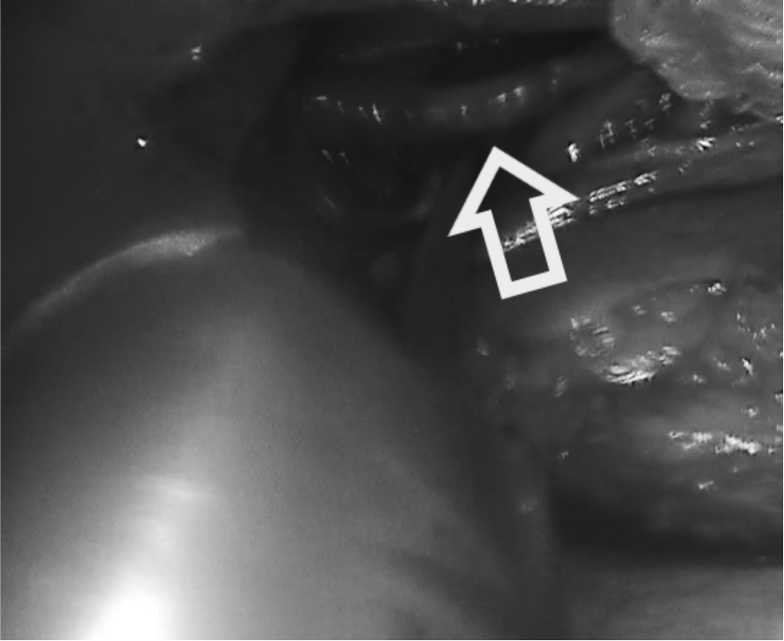
Рис. 2. Интраоперационно визуализированный грудной лимфатический проток Fig. 2. Intraoperatively visualized thoracic lymphatic duct

Рис. 3. Клипирование грудного лимфатического протока Fig. 3. Clipping of the thoracic lymphatic duct
мой, грудной лимфатиеческий проток визуализирован между пищеводом и позвоночным столбом, ближе к его левому краю, клипирован 4 клипсами, пересечен. В правую плевральную полость установлен 1 силиконовый дренаж (рис. 3).
Курс консервативной терапии, диета с исключением потребления жиров продолжена до 14.02.2022, с последующей одномоментной отменой. 15.02.2022 дренажная трубка из правой плевральной полости удалена. При контрольных рентгенографии и УЗИ плевральных полостей – без отрицательной динамики,пациентка выписана под наблюдение кардиолога по месту жительства.
Заключение
Хилоторакс – относительно редкое, но тем не менее встречаемое заболевание в клинической практике рядового врача. В случае невозможности документального подтверждения травматического характера данного заболевания, требуется проведение всестороннего, углубленного обследования. Как описано в первом клиническом примере, у одного пациента может быть несколько этиологических факторов,приводящих к формированию хилоторакса (Миеломная болезнь, AL-амилоидоз сердечная недостаточность, выраженные продолжительные приступы кашля на фоне двусторонней поли-сегментарной вирусной пневмонии).
Несмотря на имеющиеся отечественные и зарубежные научные публикации по данной тематике с описанием алгоритмизированных подходов к лечению пациента, порой, ввиду объективных обстоятельств, необходима их коррекция, для обеспечения наилучшего лечения для конкретного больного.
Список литературы Хирургические аспекты лечения хилоторакса (клинические наблюдения и обзор литературы)
- McGrath EE, Blades Z, Anderson PB. Chylothorax: aetiology, diagnosis and therapeutic options. Respir Med. 2010 Jan;104(1):1-8. https://doi.org/10.1016/j.rmed.2009.08.010
- Аракелян В.С., Гидаспов Н.А., Куличков П.П., Касьянова Н.Ю., Малинин А.А. Тактика комплексного лечения послеоперационного хилоторакса после протезирования аорты по поводу аортального дивертикула и расслаивающейся аневризмы. Анналы хирургии. 2016. №21 (4). С. 269-274. [Arakelyan V.S., Gidaspov N.A., Kulichkov P.P., Kas'yanova N.YU., Malinin A.A. Taktika kompleksnogo lecheniya posleoperacionnogo hilotoraksa posle protezirovaniya aorty po povodu aortalnogo divertikula i rasslaivayushchejsya anevrizmy. Annaly hirurgii. 2016, №21 (4), pp 269-274. (In Russ.)]
- Kanna S, Arora S, Goel H, Jindal P, Shad S. Chylothorax after coronary artery bypass grafting: Is it always early? J Card Surg. 2021 Sep;36(9):3402-3404. https://doi.org/10.1111/jocs.15686
- Goity LD, Itkin M, Nadolski G. An Algorithmic Approach to Minimally Invasive Management of Nontraumatic Chylothorax. Semin Intervent Radiol. 2020 Aug;37(3):269-273. https://doi.org/10.1055/s-0040-1713444
- Stange S, Sziklavari Z. Systematische Übersichtsarbeit: moderne Behandlungsverfahren beim postoperativen Chylothorax [Modern Treatment Options for Postoperative Chylothorax: a Systematic Review]. Pneumologie. 2021 Jun;75(6):439-446. German. https://doi.org/10.1055/a-1172-7288
- Campos Costa F, Mateus JE, Fonseca J. Effect of medium-chain triglycerides in chylothorax composition. Postgrad Med J. 2020 Jan;96(1131):57. https://doi.org/10.1136/postgradmedj-2019-136878
- Furukawa M, Hara A, Miyazaki R, Yokoyama S, Hayashi M, Tao H, Okabe K. [Assessment of Fat-free Diet for Postoperative Chylothorax]. Kyobu Geka. 2018 Dec;71(13):1063-1065. (In Japanese)
- Schild HH, Pieper C. Chylothorax: eine Übersicht über aktuelle therapeutische Möglichkeiten [Chylothorax: Current Therapeutic Options]. Zentralbl Chir. 2019 Sep;144(S 01):S24-S30. (In German) https://doi.org/10.1055/a-0831-2649
- Long WG, Cai B, Liu Y, Wang WJ. Povidone-iodine chemical pleurodesis in treating spontaneous chylothorax in pediatric patients. Ann Palliat Med. 2020 May;9(3):1004-1012. https://doi.org/10.21037/apm-20-926
- Козлов Ю.А., Распутин А.А., Ковальков К.А., Полоян С.С., Барадиева П.Ж., Звонков Д.А., Очиров Ч.Б., Черемнов В.С., Капуллер В.М. Химический плевродез с использованием повидон-йода для лечения новорожденных с хилотораксом. Российский вестник детской хирургии, анестезиологии и реаниматологии. 2020. №4, 391-399. [Kozlov YU.A., Rasputin A.A., Kovalkov K.A., Poloyan S.S., Baradieva P.ZH., Zvonkov D.A., Ochirov CH.B., CHeremnov V.S., Kapuller V.M. Himicheskij plevrodez s ispolzovaniem povidon-joda dlya lecheniya novorozhdennyh s hilotoraksom. Rossijskij vestnik detskoj hirurgii, anesteziologii i reanimatologii. 2020. №4, 391-399. (In Russ.)]
- Reisenauer JS, Puig CA, Reisenauer CJ, Allen MS, Bendel E, Cassivi SD, Nichols FC, Shen RK, Wigle DA, Blackmon SH. Treatment of Postsurgical Chylothorax. Ann Thorac Surg. 2018 Jan;105(1):254-262. https://doi.org/10.1016/j.athoracsur.2017.07.021
- Takahashi M, Inoue M, Wada T, Kawai G, Machida M, Matsuoka Y. Chylothorax treated with targeted sclerotherapy by direct puncture of the lymphatic leakage site. Radiol Case Rep. 2020 Jun 29;15(8):1398-1402. https://doi.org/10.1016/j.radcr.2020.06.014
- Машимбаев E.K., Малинин A.A. Этиопатогенез и диагностические аспекты послеоперационного хилоторакса в сердечно-сосудистой хирургии. Анналы хирургии. 2012, №1, С. 10-14. [Mashimbaev E.K., Malinin A.A. Etiopatogenez i diagnosticheskie aspekty posleoperacionnogo hilotoraksa v serdechno-sosudistoj hirurgii. Annaly hirurgii. 2012, №1, S. 10-14. (In Russ.)]
- Плаксин С.А., Петров М.Е. Ранние реторакотомии при заболеваниях и травмах груди. Вестник хирургии. 2012. №5, С. 20-23. [Plaksin S.A., Petrov M.E. Rannie retorakotomii pri zabolevaniyah i travmah grudi. Vestnik hirurgii. 2012. №5, S. 20-23. (In Russ.)]
- Шапкин А.А., Ефименко И.В. Хилоторакс в хирургической практике: диагностика и лечение. Клиническая медицина. 2016. №1(1), 69-72. [Shapkin A.A., Efimenko I.V. Hilotoraks v hirurgicheskoj praktike: diagnostika i lechenie. Klinicheskaya medicina. 2016. №1(1), 69-72. (In Russ.)]
- Белов Ю.В., Миланов Н.О., Степаненко А.Б., Гасанов А.Ф. Хилоторакс в торакальной хирургии. Хирургия. Журнал им. Н.И. Пирогова. 2012;(10):61-64. [Belov IuV, Milanov NO, Stepanenko AB, Gasanov AF. The treatment of chylothorax. Pirogov Russian Journal of Surgery = Khirurgiya. Zurnal im. N.I. Pirogova. 2012;(10):61-64. (In Russ.).]
- Kahraman D, Keskin G, Khalil E, Dogan OF. Ten-Year Clinical Experience on Chylothorax after Cardiovascular Surgery. Heart Surg Forum. 2020 Feb 27;23(1):E081-E087. https://doi.org/10.1532/hsf.2655
- Maxey TS. Diaphragm fenestration for chylothorax: Full of holes? J Thorac Cardiovasc Surg. 2017 Dec;154(6):2069. https://doi.org/10.1016/j.jtcvs.2017.08.113


